
Över tiden?
En uppföljning av satsningen på kvinnors hälsa
Förord
Det finns skillnader i hälsa mellan kvinnor och män, bland annat beroende på hur hälso- och sjukvården är utformad. För att stärka kvinnors hälsa och utveckla den vård som riktas specifikt till kvinnor har regeringen genomfört en satsning på kvinnors hälsa och förlossningsvården. Satsningen är en del av arbetet med det jämställdhetspolitiska målet och har pågått sedan 2015, och i januari 2023 fattade regeringen beslut om ytterligare insatser för kvinnors hälsa. I detta ingår att ta fram en nationell plan för förlossningsvården.
Den här rapporten är en del av slutrapporteringen av Myndigheten för vård- och omsorgsanalys uppdrag att följa regeringens satsning på kvinnors hälsa 2015–2022. Vi redoviserar vår uppföljning av statliga och regionala insatser och utvecklingen av området kvinnors hälsa. Vi hoppas att beslutsfattare och andra intressenter kommer att ha nytta av rapporten i det fortsatta arbetet med att stärka kvinnors hälsa i Sverige.
Arbetet med rapporten har genomförts av projektledaren Siri Lindqvist Ståhle, utredaren Kerstin Gunnarsson, analytikern Linn Wallén och projektdirektören Johan Strömblad. I arbetet har även juristen Eva Bucksch, utredaren Anna Jonsson och praktikanten Vera Kjessler bidragit.
Varmt tack till de personer som vi har intervjuat eller som på annat sätt bidragit till innehållet i rapporten. Vi vill särskilt tacka Inga-Maj Andersson, utredare på Socialstyrelsen, som har bidragit med värdefulla synpunkter i vårt arbete.
Stockholm i april 2023
Jean-Luc af Geijerstam
Generaldirektör
Resultat i korthet
Myndigheten för vård- och omsorgsanalys har ett regeringsuppdrag att följa satsningen på kvinnors hälsa 2015–2022. I uppdraget ingår att sammanställa de insatser som genomförts inom satsningen. Vi ska också beskriva hur området kvinnors hälsa och förlossningsvården har utvecklats.
Våra slutsatser
- Satsningen har inte föregåtts av behovsanalyser och det saknas horisontella prioriteringar. Det finns också behov av att förankra satsningen i verksamheterna.
- Vi kan se en positiv utveckling inom området kvinnors hälsa, men det går inte att avgöra ifall det är en effekt av satsningen eller inte. Bristen på personal är fortfarande stor och det behövs ytterligare insatser för att stärka jämlikheten i graviditets- och förlossningsvården.
- Satsningen saknar tydliga mätbara mål och tänkta effekter, vilket medför att det är svårt att utvärdera den. Det går inte heller att kartlägga hur regionerna har använt medlen eller om satsningen inneburit ett nettotillskott för verksamheterna. Utöver det saknas en långsiktig plan för hur resultaten ska permanentas.
Våra rekommendationer
- Regeringens framtida satsningar behöver bygga på behovsanalyser.
- Regeringen bör tydliggöra intentionen med satsningen och formulera mätbara mål.
- Regeringen bör säkerställa en tydlig redovisning av använda medel.
- Regeringen och regionerna bör stärka arbetet för ökad jämlikhet i vården.
Sammanfattning
Myndigheten för vård- och omsorgsanalys har fått i uppdrag av regeringen att följa upp och analysera regeringens satsning på kvinnors hälsa 2015–2022. Den här rapporten är en del av slutrapporteringen av det uppdraget, och omfattar uppföljningen av de överenskommelser om stimulansmedel till regionerna som har tecknats mellan regeringen och Sveriges Kommuner och Regioner (SKR), samt statliga insatser inom satsningen. Vi analyserar också utvecklingen inom området kvinnors hälsa.
Satsningen omfattar regionala och statliga insatser
Åren 2015–2022 ingick regeringen sju överenskommelser med SKR. I januari 2023 tecknade regeringen ytterligare en överenskommelse med SKR om förlossningsvården och kvinnors hälsa. Vår uppföljning avser de överenskommelser som tecknats fram till och med 2022.
Överenskommelserna omfattar insatser för att stärka förlossningsvården och kvinnors hälsa, samt insatser inom primärvården och övrig specialiserad vård som rör kvinnors hälsa. Sedan 2018 ingår insatser inom neonatalvården, och sedan 2020 är även ungdomsmottagningarnas arbete med sexuell egenmakt utpekat i satsningen. Totalt omfattar satsningen 9,5 miljarder kronor, varav 8,3 miljarder kronor har fördelats som stimulansmedel till regionerna.
I överenskommelserna beskrivs mål och syfte på en övergripande nivå, även om de till viss del pekar ut vissa prioriterade områden. Regionerna har kunnat anpassa vilka insatser de genomför utifrån sina specifika behov.
Regionerna har genomfört flera olika insatser
Totalt har regionerna genomfört 1 660 insatser inom ramen för satsningen. De har redovisat sina insatser på olika sätt och kan inte uppge hur mycket medel som använts för varje insats, och därför kan vi inte fullt ut beskriva regionernas resursmässiga prioriteringar. Det vi kan göra är att räkna antalet insatser inom olika områden.
Majoriteten av insatserna rör graviditetsvårdkedjan och handlar framför allt om att utveckla förlossningsvården samt förebygga och följa upp förlossningsskador, men även om att stärka vårdkedjan generellt. Regionerna har också genomfört insatser inom neonatal-, primär- och specialistvården och inom ungdomsmottagningarna. Oavsett verksamhetsområde har verksamhetsutveckling och stärkt kompetensförsörjning varit vanliga områden för insatser.
En del av regionernas insatser har varit riktade mot specifika målgrupper som riskerar att få ett sämre medicinskt utfall eller en sämre upplevelse i vården i samband med graviditet och förlossning. Främst handlar det om insatser för att öka tillgängligheten till vården och höja personalens kompetens.
Vi kan konstatera att regionerna inte har gjort några systematiska behovsanalyser eller tydliga prioriteringar av insatserna. I de flesta fall har patienter eller befolkningen inte heller varit med och prioriterat eller utformat insatserna. Samtidigt beskriver regionerna att satsningen varit viktig för att utveckla vården.
Socialstyrelsen och SBU har genomfört de flesta statliga insatserna
Ett antal myndigheter har också fått uppdrag inom satsningen, och över 203 miljoner kronor har tilldelats statliga myndigheter genom olika regeringsuppdrag. De flesta av uppdragen har gått till Statens beredning för medicinsk och social utvärdering (SBU) och Socialstyrelsen som har tagit fram olika rapporter och kunskapsunderlag om graviditets- och förlossningsvården och andra delar av kvinnors hälsa.
Under 2015–2022 publicerade Socialstyrelsen 25 rapporter som svar på uppdrag inom satsningen, varav 16 rör graviditet och förlossning. SBU publicerade 20 rapporter om kvinnors hälsa under samma period. De flesta av kunskapsunderlagen handlar om komplikationer under eller efter graviditet. Andra myndigheter och aktörer såsom E-hälsomyndigheten och Folkhälsomyndigheten har också fått uppdrag inom satsningen.
Generellt positiv utveckling av kvinnors hälsa
Vi har följt ett femtiotal indikatorer för att analysera utvecklingen inom kvinnors hälsa 2015–2022. Analysen pekar på att vården i flera fall blivit mer kunskapsbaserad och att vården till viss del blivit säkrare. När det gäller tillgängligheten varierar det mellan olika indikatorer. Vi ser en minskad personcentrering i primärvården. Den sexuella och reproduktiva hälsan verkar ha förbättrats, men den psykiska hälsan har försämrats. Vi kan också konstatera att det fortfarande finns skillnader mellan regioner och olika grupper av kvinnor, trots satsningen.
Sammanfattande slutsatser
Våra resultat tyder på att satsningen verkar ha varit motiverad för att stärka regionernas arbete med att utveckla vården för gravida och födande. Analysen av våra indikatorer tyder också på en positiv utveckling inom området kvinnors hälsa. Samtidigt har inte satsningen föregåtts av en grundlig behovsanalys eller horisontella prioriteringar, det vill säga att behoven jämförts med andra grupper eller områden. Med en annan utformning hade det också funnits bättre förutsättningar för uppföljning och långsiktiga effekter.
Behovsanalyser och horisontella prioriteringar saknas i satsningen
Det gjordes ingen nationell behovsanalys inför satsningen, och inte heller några horisontella prioriteringar. Därmed saknas en analys av vilka målgrupper som borde prioriteras. Det saknas även en tydlig involvering av verksamheterna som ska nås av satsningen för att förtydliga deras faktiska behov.
Bristen på behovsanalyser och horisontella prioriteringar medför att behoven inom förlossningsvården inte jämförs med behov inom andra delar av vården, och att kvinnors hälsa inte jämförs med andra gruppers hälsa. Kvinnors hälsa är bredare än vården vid graviditet och förlossning och sjukdomar i det reproduktiva systemet, som är i fokus i satsningen. Om satsningens intention är att göra vården mer jämlik och minska kvinnors sjukdomsbörda kan det vara relevant att överväga insatser inom andra områden än de som hittills berörts av satsningen.
Trots bristerna tyder mycket på att det är motiverat att utveckla vården för gravida och födande. Det finns exempelvis regionala skillnader, och bland annat eftervården behöver utvecklas. Regionerna beskriver att satsningen har varit viktig för att utveckla vården för kvinnor och utveckla nya arbetssätt, och att den verkar ha stärkt graviditetsvårdkedjan.
Positiv utveckling av kvinnors hälsa men svårt att veta orsakerna
Vår analys av indikatorer som speglar kvinnors hälsa tyder på en positiv utveckling, även om vi inte kan avgöra om den beror på satsningen. Under den tidsperiod som vi har analyserat finns det tecken på att vården blivit säkrare och mer kunskapsbaserad. Samtidigt är kompetensförsörjning och bemanning inom förlossningsvården viktiga utmaningar, trots de insatser som genomförts inom satsningen. Vi kan också konstatera att det fortfarande finns skillnader mellan regioner och olika grupper av kvinnor. Dessa skillnader har många olika orsaker, bland annat vårdens styrning och organisering. Utöver det kan regionerna ha olika arbetssätt, vilket kan påverka både resultat- och processmått.
Det finns även externa faktorer som påverkar utvecklingen under uppföljningsperioden. En av de största är covid-19-pandemin som påverkat arbetssätten i vården, regionernas förutsättningar för att genomföra insatser inom satsningen och patienternas tillgång till vård.
Förutsättningar för uppföljning och utvärdering saknas
Satsningen saknar i stor utsträckning mätbara mål och eftersträvade effekter, och därför går det inte att utvärdera den för att avgöra om målen uppfyllts. De mål som finns varierar dessutom mellan olika överenskommelser.
Utöver det har regionerna organiserat och utfört arbetet på olika sätt. Vi kan inte följa de tilldelade medlen, utan enbart räkna antalet insatser, och därmed går det inte att bedöma effekten eller relevansen av de genomförda insatserna. Vissa insatser kan dock vara relevanta på lokal eller regional nivå utan att det får genomslag i nationell statistik.
Utan en ekonomisk uppföljning av satsningen kan vi inte avgöra om satsningen givit ett nettotillskott till verksamheterna, och därmed om den har förutsättningar för att adressera de utmaningar som finns. Det medför också en risk för långsiktiga budgetbalansproblem så att regionerna blir beroende av statliga medel för att finansiera verksamheten.
Till sist saknar satsningen en långsiktig plan för att permanenta positiva resultat av satsningen. För att få långsiktiga resultat krävs framförhållning och förutsägbarhet när pengarna ska betalas ut. Risken för att medlen används till tidsbegränsade projekt och ger resultat som inte införs i verksamheten minskar om regionerna kan planera sin verksamhet. Dessutom behövs en strategi för att ordna långsiktig finansiering och ta vara på positiva resultat av arbetet i verksamheten.
Rekommendationer
Utifrån vår uppföljning och de kvarstående utmaningarna har vi formulerat ett antal rekommendationer till regeringen och regionerna.
- Regeringens framtida satsningar behöver bygga på behovsanalyser.
Regeringen behöver förbereda framtida satsningar inom hälso- och sjukvården genom att inventera behov och göra horisontella prioriteringar. Vi har även tidigare rekommenderat att regeringen bör förstärka det horisontella behovsperspektivet i sin styrning (Vård- och omsorgsanalys 2020d). Det skulle exempelvis kunna omfatta konsekvensanalyser av förväntade effekter när det gäller vård efter behov.
Arbetet behöver omfatta en analys av vilket eller vilka områden eller målgrupper som bör prioriteras med hänsyn till den etiska plattformen och de allmänna riktlinjerna för prioriteringar i hälso- och sjukvården som riksdagen beslutat (prop. 1996/97:60, bet. 199). Vi har tidigare konstaterat att regeringen bör ha en närmare dialog med regionerna för att stärka samverkan på strategisk nivå, få en gemensam lägesbild av tillståndet och utmaningarna i sektorn och få återkoppling om i vilken mån statens insatser och verksamheter möter sektorns behov (Vård- och omsorgsanalys 2022a).
En del i en ökad behovsanalys är att verka för att den nationella uppföljningen i större utsträckning belyser vård efter behov. Analysen kan göras på flera sätt men vi har tidigare rekommenderat att regeringen ger en lämplig myndighet i uppdrag att lämna förslag på en analys som belyser hur behoven och behovstäckningen ser ut för patienter med olika sjukdomstillstånd. En del i det arbetet borde också vara att lämna förslag på vilka förändringar som skulle behövas i existerande statistikkällor för att möjliggöra en sådan uppföljning (Vård- och omsorgsanalys 2020d).
- Regeringen bör tydliggöra intentionen med satsningen och formulera mätbara mål.
Satsningen på kvinnors hälsa och förlossningsvården fortsätter, och regeringen bör basera den på en ökad analys av utvecklingsbehoven och en ökad dialog med de som berörs av satsningen, för att säkerställa att den möter de behov som finns.
Satsningen på kvinnors hälsa är en del av det jämställdhetspolitiska målet och syftar till att minska skillnaderna i hälsa mellan kvinnor och män. Överenskommelserna är inriktade på vården vid graviditet och förlossning och sjukdomar inom det reproduktiva systemet. Kvinnors hälsa är dock bredare än så och omfattar flera delar av vården, och därför behöver satsningens intentioner tydliggöras.
Om ambitionen är att förbättra kvinnors hälsa är det relevant att överväga en bredare utformning av satsningen för att inkludera fler aspekter, både andra sjukdomar och upplevelsen av tillgång till vård. Det kan även vara relevant att undersöka om det finns andra faktorer som har större betydelse för kvinnors hälsa och som kan vara aktuella för insatser för att uppnå en mer jämlik hälsa.
Vi har tidigare rekommenderat att eventuella framtida överenskommelser ska innehålla tydliga och mätbara mål så att det går att utvärdera effekten av satsningarna (Vård- och omsorgsanalys 2020a). Målen kan inkludera både process- och resultatmått, men med tyngdpunkten på mått som belyser kvalitet och resultat ur patienternas perspektiv. I samma rapport beskriver vi ytterligare hur regeringen kan gå till väga i arbetet med att utforma relevanta mål för satsningen, exempelvis dialog med relevanta aktörer, och aspekter som är viktiga att tänka på när målen tas fram.
Regeringen bör även säkerställa att kommande satsningar följs upp och utvärderas. Uppföljningen bör utgå från de mål som regeringen formulerat för satsningen, och syftet bör vara att tydliggöra utfall och resultat samt utvärdera effekter och ändamålsenlighet. Det är också viktigt att följa den nationella utvecklingen inom förlossningsvården med utgångspunkt i den plan för förlossningsvården som Socialstyrelsen har i uppdrag att ta fram. Regeringen bör överväga att ge en lämplig myndighet i uppdrag att följa och analysera utvecklingen utifrån den planen. Syftet ska vara att följa utvecklingen när det gäller skillnader i vården och de centrala fokusområdena i förlossningsplanen.
- Regeringen bör säkerställa en tydlig redovisning av använda medel.
Indikatorerna visar ett antal regionala skillnader i resultat, bland annat omotiverade skillnader i graviditetsvårdkedjan som bör och kan utjämnas. Vi kan också konstatera att regionerna valt att använda stimulansmedlen på olika sätt. Vissa har gjort färre insatser och andra fler, och insatserna har delvis haft olika fokus och varit riktade mot olika områden.
Det är i grunden positivt att regionerna har möjlighet att använda medlen utifrån sina specifika behov och förhållanden. Samtidigt försvårar det uppföljningen och utvärderingen av insatserna. För att se eventuella minskade regionala skillnader behöver vi kunna följa insatserna och relatera dem till de effekter som satsningen ska ge. Det är också viktigt att skapa möjlighet för utveckling och lärande, och att kunna införa framgångsrika arbetssätt i den ordinarie verksamheten.
En del i uppföljningen är att kunna följa användningen av stimulansmedlen. Det är viktigt att det finns tydliga krav på ekonomisk redovisning i överenskommelserna, och att regionerna visar hur de har använt sina tilldelade medel. Vi kan konstatera att det inte funnits krav på en konsekvent redovisning av använda medel i överenskommelserna, och att regionernas redovisning skiljer sig åt mellan åren. Under 2022 kom dock en tydlig förbättring i och med att i stort sett alla regioner redovisade hur de använt medlen. Även överenskommelsen för 2023 innehåller tydligare krav på att regionerna ska redovisa användning och förbrukning av medel för verksamhetsåret.
Regeringen behöver säkerställa att framtida överenskommelser innehåller tydliga krav på en ändamålsenlig redovisning av ekonomiska medel. Den administrativa bördan för regionerna ska vara en utgångspunkt, och kraven får inte bidra till mer administration eller detaljstyrning än vad som är nödvändigt för att man ska kunna avgöra om skattemedlen används på ett effektivt sätt. Regeringen bör även verka för att regionerna följer kraven på redovisning och genom det skapa förutsättningar för utveckling och lärande.
- Regeringen och regionerna bör stärka arbetet för ökad jämlikhet i vården.
Satsningen har delvis varit riktad mot att minska skillnaderna mellan olika grupper av kvinnor, men trots insatser från regionerna kvarstår de. Regeringen bör överväga hur framtida satsningar kan minska skillnaderna, med utgångspunkt i behovsanalyser och prioriteringar samt en dialog med regionerna. Regeringen bör även överväga en fortsatt uppföljning av graviditetsvårdkedjan med särskilt fokus på jämlikhet.
Inom ramen för satsningen har flera regioner genomfört insatser för att erbjuda information och vård på flera språk och öka personalens kompetens när det gäller att möta grupper med olika behov. Vi har tidigare bedömt att regionerna bör fortsätta och förstärka dessa insatser, för att öka jämlikheten i graviditetsvårdkedjan (Vård- och omsorgsanalys 2020a). Denna bedömning står vi fast vid även i denna rapport. En utgångspunkt i det fortsatta arbetet bör vara att i så stor utsträckning som möjligt samarbeta och dra nytta av varandras erfarenheter, exempelvis när det gäller översättningar av informationsmaterial och framgångsrika arbetssätt.
1 Inledning
I slutet av 2015 inledde regeringen en satsning för att stärka kvinnors hälsa och utveckla den vård som riktas specifikt till kvinnor, framför allt förlossningsvården. Satsningen är en del i det jämställdhetspolitiska delmålet och ska bidra till att motverka ojämställdhet mellan kvinnor och män (prop. 2014/15:100).
Satsningen omfattar stimulansmedel till regionerna och uppdrag till statliga myndigheter, men också reformer såsom lagändringar (avgiftsfri mammografi och screening för livmoderhalscancer samt kostnadsfria preventivmedel för unga under 21 år).
Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) har i uppdrag att sammanställa de insatser som genomförts på området kvinnors hälsa och förlossningsvården till följd av regeringens satsning 2015–2022 (Socialdepartementet 2021a). Den här rapporten är vår slutrapportering av det uppdraget.
1.1 En bred satsning sedan 2015
Satsningen på kvinnors hälsa är bred och regeringen har använt flera olika tillvägagångssätt, bland annat överenskommelser mellan staten och Sveriges Kommuner och Regioner (SKR) om en förbättrad förlossningsvård och insatser för kvinnors hälsa. Arbetet ska stärka förlossningsvården och främja insatser som syftar till en bättre hälsa hos kvinnor.
Regionerna har fått stimulansmedel för olika insatser, och utöver det har regeringen gett framför allt Socialstyrelsen och Statens beredning för medicinsk och social utvärdering (SBU) flera olika uppdrag om att bedöma behov av kunskap, sammanställa kunskap och ta fram kunskapsstöd. Regeringen har också satsat på utökade utbildningsplatser på barnmorskeutbildningen (se till exempel prop. 2015/16:1 Utgiftsområde 16, Utbildning och universitetsforskning).
Andra delar av satsningen är avgiftsfri mammografiscreening för kvinnor i åldern 40–74 år och kostnadsfria preventivmedel till unga under 21 år. Vi har tidigare följt upp dessa delar av satsningen i våra rapporter Avgiftsfri mammografi (rapport 2020:12) och Kostnadsfria preventivmedel till unga (rapport 2020:13).
1.2 Vårt uppdrag
Redan 2016 fick Vård- och omsorgsanalys i uppdrag av regeringen att följa upp satsningen på kvinnors hälsa (S2016/06724/FS). Uppdraget sträckte sig fram till och med 2019 och slutredovisades genom rapporten Förlösande för kvinnohälsan? (rapport 2020:11). När satsningen därefter förlängdes fick vi ett nytt uppdrag att följa den fram till och med 2022.
I det nya uppdraget ingår att sammanställa de insatser som genomförts på området kvinnors hälsa och förlossningsvården till följd av regeringens satsning under 2015–2022. Både statliga och regionala insatser till följd av regeringsuppdrag och överenskommelser mellan staten och SKR ska kartläggas. Vi ska också beskriva hur området kvinnors hälsa och förlossningsvården utvecklades under perioden 2015–2022, och i de delar där vi bedömer att det är relevant ska vi analysera insatserna. Från uppdraget har vi identifierat fyra övergripande frågeställningar (figur 1).
Figur 1. Övergripande frågeställningar i vårt uppdrag.

I mars 2022 delredovisade vi uppdraget i promemorian Förlossningsvården och kvinnors hälsa (PM 2022:1). Där rapporterade vi de insatser som genomförts av regionerna och av statliga myndigheter som ett resultat av satsningen 2015–2021, med ett särskilt fokus på insatser under 2020 och 2021.
Vi har valt att publicera slutrapporten i två olika delar: en om uppföljningen av överenskommelserna mellan staten och SKR om en förbättrad förlossningsvård och regionala och statliga insatser för kvinnors hälsa, och en om bemanning inom förlossningsvården. Den här rapporten omfattar överenskommelserna mellan staten och SKR och statliga insatser.
1.3 Vi använder flera metoder och datakällor
I vår uppföljning har vi utgått ifrån ett analytiskt ramverk som beskriver vår tolkning av hur överenskommelserna är tänkta att fungera och hur olika interna och externa faktorer kan påverka måluppfyllelsen. Våra analyser i den här rapporten utgår ifrån ramverket, och för att besvara frågorna i uppdraget har vi använt flera olika metoder och datakällor. Bland annat har vi analyserat regionernas redovisning av insatser, och vi har intervjuat personer som arbetar med satsningen i regionerna. Vi har även sammanställt statistik från olika register och enkätundersökningar för att beskriva utvecklingen av vården av kvinnor och nyfödda barn.
1.3.1 Ett analytiskt ramverk är grunden för våra analyser
För att följa upp överenskommelserna har vi tagit fram ett analytiskt ramverk (figur 2). Det utgår ifrån en förenklad programteoretisk ansats för att illustrera kedjan mellan valda aktiviteter, genomförda prestationer och önskade resultat och effekter. Överenskommelserna är aktiviteter och regionernas insatser är de prestationer som genomförs. Prestationerna leder sedan till olika resultat och effekter.
Figur 2. Analytiskt ramverk för att följa upp överenskommelserna.
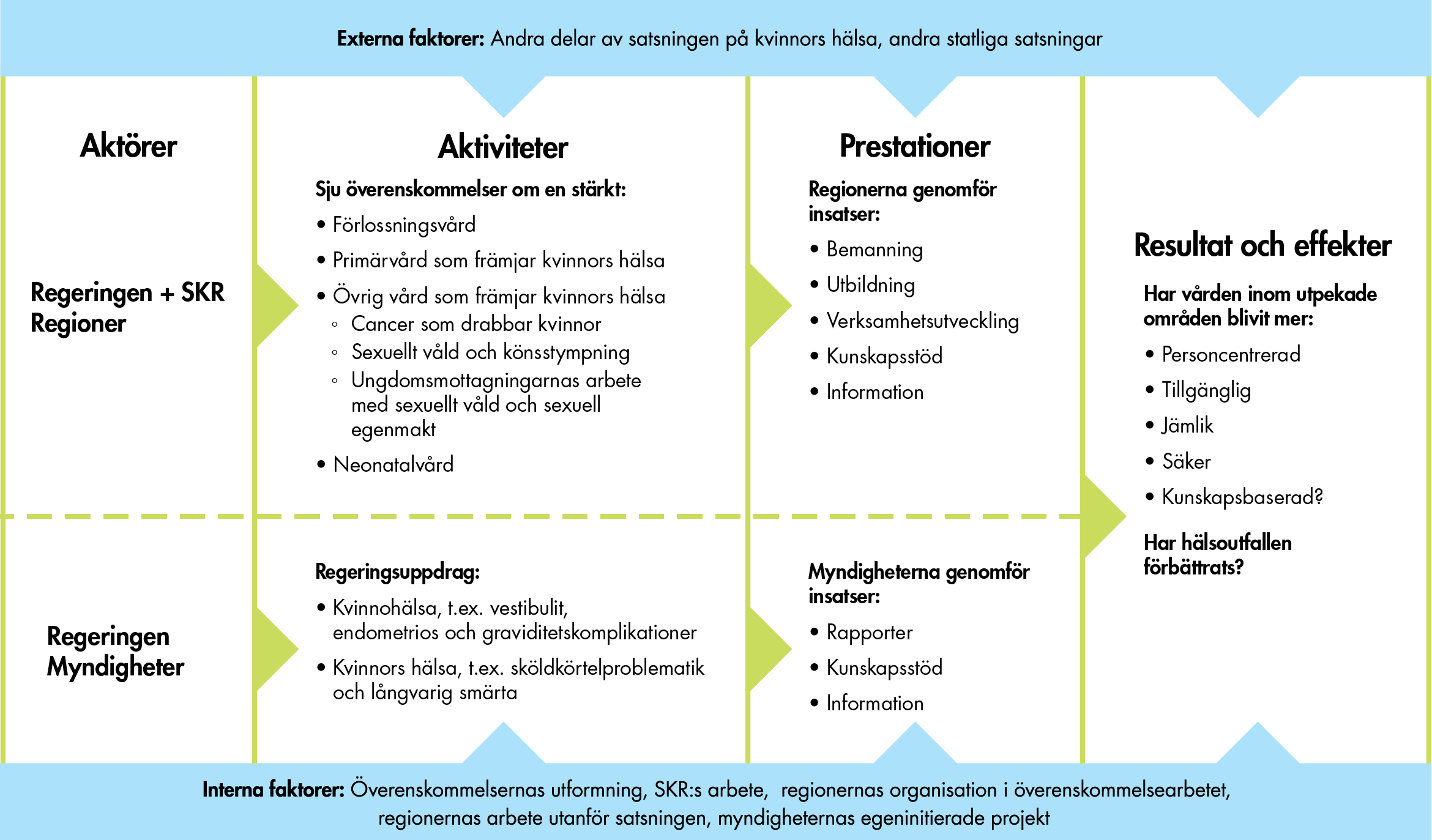
När vi beskriver regionernas insatser, det vill säga prestationerna, utgår vi ifrån vilka typer av insatser det gäller, till exempel bemanning eller utbildning. Utöver det analyserar vi vad insatserna har varit inriktade på och kategoriserar dem i olika områden som exempelvis förlossningsskador, rådgivning om sexuell och reproduktiv hälsa och psykisk ohälsa. Många av insatserna är dock inte specifika utan syftar till att förbättra vården generellt.
För att följa upp resultatet av prestationerna har vi valt ut ett antal indikatorer som ska belysa utvecklingen inom vården av kvinnor och nyfödda barn. Syftet är att bedöma om vården har blivit mer personcentrerad, tillgänglig, jämlik, säker och kunskapsbaserad sedan satsningen inleddes. Utöver det följer vi även ett antal indikatorer som visar hälsoutfallet och som ska belysa effekten av prestationerna.
Förutom aktiviteter och prestationer beskriver ramverket även interna och externa faktorer som kan påverka utvecklingen av vård och hälsa för kvinnor och nyfödda barn. Interna faktorer handlar om hur arbetet med överenskommelserna har genomförts, bland annat överenskommelsernas utformning, SKR:s arbete för att stödja regionerna och regionernas organisation för och arbetet med satsningen. Externa faktorer är yttre faktorer som kan ha påverkat utvecklingen, exempelvis andra statliga satsningar som pågått parallellt, arbetet inom regionernas organisation för kunskapsstyrning och arbete som utförs av register- och professionsorganisationer. Covid-19-pandemin är också en extern faktor som påverkar genomförandet och utfallet av satsningen.
1.3.2 Regionerna har redovisat sina insatser varje år
För att kunna följa upp och analysera regionernas insatser har vi tillsammans med SKR inhämtat redovisningar från regionerna varje år. Redovisningarna har samlats in i ett excelark som skickats ut av SKR. Där redovisar regionerna alla påbörjade och pågående insatser, och för varje insats beskrivs syfte, mål, genomförda aktiviteter, behov som ligger till grund för insatsen, insatsens resultat och eventuella särskilda målgrupper. Regionerna har själva valt hur de utformar och redovisar sina insatser, vilket har lett till stor variation i antalet insatser mellan olika regioner. Utifrån regionernas redovisningar har vi, som beskrivs i vårt analysramverk, kategoriserat insatserna i olika typer och olika utvecklingsområden. Regionerna kan ha gjort många små insatser eller flera stora. Antalet insatser återspeglar alltså inte nödvändigtvis resursmässig omfattning, och behöver därför tolkas med viss försiktighet.
För att få en bild av hur regionerna har organiserat sitt arbete med satsningen har vi intervjuat kontaktpersoner för satsningen i regionerna. Intervjuerna var semistrukturerade och genomfördes under hösten 2022. I några intervjuer deltog fler personer som varit verksamma inom satsningen, utöver kontaktpersonen, och vi har totalt intervjuat 28 personer från arton regioner eftersom tre regioner avböjde medverkan. I bilaga 4 finns en lista över intervjupersonerna.
1.3.3 Indikatorerna beskriver utveckling snarare än effekter
För att kunna mäta effekter av satsningen behövs uppgifter som beskriver läget före och efter satsningen. Det innebär att vi i vår uppföljning är hänvisade till datakällor som fanns på plats redan innan satsningen inleddes. Vårt urval av indikatorer har därför begränsats av vilka uppgifter som finns tillgängliga i olika hälsodataregister, nationella kvalitetsregister och patient- eller befolkningsenkäter. Det finns inte indikatorer för alla relevanta områden, men så långt det är möjligt har vi följt utvecklingen från en tidpunkt innan satsningen inleddes fram till och med 2021, i vissa fall 2022, för att avgöra om den eventuella utveckling vi ser är en del i en längre trend eller inte.
Med indikatorerna kan vi följa utvecklingen men inte säkert säga att eventuella effekter är en direkt följd av de insatser som har genomförts inom ramen för satsningen. Det är svårt att göra en samlad bedömning av effekterna eftersom regionerna har genomfört ett stort antal insatser inom många olika områden och med olika utformning. Men tillsammans med intervjuundersökningens resultat och regionernas redovisningar av insatser får vi ändå en indikation om ifall satsningen haft önskad effekt.
1.4 Rapportens disposition
Vi har delat in rapporten i ett antal kapitel som beskriver överenskommelserna och resultaten av dem på ett övergripande plan samt i ett kapitel som ger en bild av de olika överenskommelserna.
- Kapitel 2 beskriver satsningen och innehållet i de olika överenskommelserna.
- Kapitel 3 beskriver regionernas arbete med överenskommelserna, både hur de har arbetat och vilka insatser de genomfört.
- Kapitel 4 beskriver regionernas insatser mot specifika målgrupper inom satsningen.
- Kapitel 5 beskriver det arbete som har bedrivits på nationell nivå av myndigheter och SKR kopplat till kvinnors hälsa, både inom och utanför satsningen.
- Kapitel 6 beskriver utvecklingen av indikatorer som rör kvinnors hälsa inom graviditetsvårdkedjan, neonatalvården, primärvården och den specialiserade vården.
- Kapitel 7 presenterar våra slutsatser av uppföljningen och de rekommendationer som vi lämnar för det fortsatta arbetet med kvinnors hälsa.
1.4.1 Ordval och begrepp
I satsningen och överenskommelserna används begreppet kvinnors hälsa. För att öka rapportens läsbarhet har också vi använt begreppet kvinna eller kvinnor, även om gruppen också innefattar individer som inte identifierar sig som kvinnor.
Vi använder begreppet personcentrerad i stället för individanpassad vård
Ett av de övergripande målen i överenskommelserna är att vården ska utgå från kvinnans behov, vilket kan sägas motsvara God vård och omsorg-modellens kvalitetsdimension individanpassad, som tidigare kallades patientfokuserad (Socialstyrelsen 2009). Patientcentrerad eller personcentrerad är andra begrepp som förekommer. De olika begreppen används och definieras på olika sätt i olika sammanhang. Vi använder begreppet personcentrerad, som tar hänsyn till människors sammanhang och hur de upplever och hanterar sin sjukdom, och som inte enbart fokuserar på interaktionen mellan patient och vårdgivare i det enskilda kliniska mötet (Vård- och omsorgsanalys 2018b). Vi beskriver det här närmare i vår förra slutrapport Förlösande för kvinnohälsan? (rapport 2020:11).
Neonatalvården använder begreppet familjecentrerad vård
Inom neonatalvården läggs stor vikt på att vården ska vara familjecentrerad, eller barn- och familjecentrerad. Begreppet fokuserar både på barnet och på familjen där barnet ingår, och har flera likheter med personcentrering, bland annat betoningen av individuella behov, vikten av information och vikten av delaktighet och medskapande i vården. Begreppet familjecentrerad vård inkluderar även mer konkreta aspekter av vården till barn och föräldrar, såsom samvård av barn och mammor med egna medicinska behov, möjlighet för föräldrar att bo på enheter där deras nyfödda barn vårdas och psykosocialt stöd och stöd i bindnings- och anknytningsprocessen för föräldrar (Socialstyrelsen 2014c).
2 Om satsningen och överenskommelserna
Satsningen utgår från målet om en jämställd hälsa och omfattar totalt 9,5 miljarder kronor 2015–2022. Överenskommelserna mellan staten och SKR utgör en stor del av satsningen och fokuserar på hälso- och sjukvårdens insatser för kvinnors hälsa. De har tecknats i sju omgångar och omfattar 8,3 miljarder kronor i stimulansmedel till regionerna under 2015–2022. Överenskommelserna gäller insatser för att stärka förlossningsvården och kvinnors hälsa, insatser inom primärvården som rör kvinnors hälsa och insatser inom neonatalvården. Sedan 2020 ingår även ungdomsmottagningarnas arbete för sexuell egenmakt.
I det här kapitlet beskriver vi bakgrunden till satsningen på kvinnors hälsa samt de olika överenskommelserna.
2.1 Satsningen utgår från målet om en jämställd hälsa
Satsningen på kvinnors hälsa syftar till att motverka ojämställdhet mellan kvinnor och män (prop. 2014/15:100). Jämställd hälsa är nära sammankopplat med jämställdhet på andra områden och jämställdhet i stort. Jämställd hälsa är därmed både ett jämställdhetspolitiskt mål och ett jämställdhetspolitiskt medel för att uppnå andra jämställdhetspolitiska mål (prop. 2017/18:100).
Det övergripande målet för jämställdhetspolitiken är att kvinnor och män ska ha samma makt att forma samhället och sina egna liv. Jämställdhetsperspektivet ska finnas med i politikens utformning på alla områden, exempelvis hälso- och sjukvårdspolitiken (prop. 2014/15:100). Jämställd hälsa är sedan november 2016 också ett jämställdhetspolitiskt delmål, för att precisera och förtydliga det övergripande målet (prop. 2017/18:100).
Ytterligare ett mål med satsningen är att stärka kompetensförsörjningen och öka tillgången till barnmorskor. Satsningens fokus på barnmorskor var en följd av Socialstyrelsens årliga bedömning av tillgång och efterfrågan på vissa kompetenser inom hälso- och sjukvård och tandvård. Efterfrågan på barnmorskor översteg tillgången, framför allt på erfarna barnmorskor. Behovet av barnmorskor bedömdes även öka framöver, men med stora regionala variationer (Socialstyrelsen 2014b).
2.1.1 Satsningen har hittills omfattat 9,5 miljarder kronor
Satsningen omfattar totalt 9,5 miljarder kronor under 2015–2022 (tabell 1). Huvuddelen, 8,3 miljarder kronor, har fördelats till regionerna som stimulansmedel i form av riktade statsbidrag. Utöver det har medel också gått till statliga insatser och reformer såsom kostnadsfria preventivmedel till unga och avgiftsfri mammografi och screening för livmoderhalscancer. Det är framför allt Socialstyrelsen och SBU som har fått ett stort antal regeringsuppdrag inom satsningen.
Tabell 1. Satsningens omfattning i miljoner kronor per år.
| Del av satsningen | Utbetalt | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | ||
| Förbättra förlossningsvården och insatser för kvinnors hälsa | 200 (1) | 375 (1) | 673 (2,3) | 1 545 (2,3,4) | 1 329 (5) | 937
(11) |
1382
(12) |
1382 (13) |
|
| Förstärka primärvårdens arbete med kvinnors hälsa | – | 125 (1) | 117 (2) | 114 (4) | 120 (5) | – | – | – | |
| SKR:s medel för samordning/ administration |
– | 5 (6) | 6 (6) | 15 (6) | 20 (6) | 20 (6) | 23 (6) | 23 (6) | |
| Övriga medel till SKR (7) | – | 15(6) | 15 (6) | 16 (6) | 16 (6) | 13 (6) | 46 (6) | 31 (6) | |
| Avgiftsfri mammografiscreening 40–74 år | – | 100 (10) | 207 (10) | – (8) | – | – | – | – | |
| Kostnadsfria preventivmedel till och med 20 år | – | – | 27 (9) | – | – | – | – | – | |
| Avgiftsfri screening av livmoderhalscancer | – | – | – | 141 (4) | 141 (5) | – | – | – | |
| Statliga insatser/uppdrag till myndigheter | 0,3 | 8 | 25 | 42 | 48 | 47 | 59 | 56 | |
| Totalt | 200 | 628 | 1 070 | 1 873 | 1 674 | 1 017 | 1 510 | 1 492 | |
1) Överenskommelse 1. 2) Överenskommelse 2. 3) Överenskommelse 3. 4) Överenskommelse 4. 5) Utbetalt 2019. 6) SKR 2022d 7) Stöd till screeninginsatser/screening av livmoderhalscancer, Stöd till utveckling av bäckenrehabilitering, Cancer och graviditet. 8) Prop. 2018/19:1. 9) Prop. 2016/17:1. 10) Prop. 2015/16:138. 11) Utbetalt 2020. 12) Utbetalt 2021. 13) Utbetalt 2022.
2.2 En stor del av satsningen utgörs av stimulansmedel till regionerna
Stimulansmedlen har fördelats till regionerna utifrån befolkningsmängd, och syftat till att stärka det långsiktiga arbetet med kvinnors hälsa och förlossningsvården. Innehållet i de olika överenskommelserna har varierat en del, och det beskriver vi i det här avsnittet.
2.2.1 Överenskommelsernas syfte och mål
Överenskommelserna har flera målbeskrivningar på en övergripande nivå men saknar mer specifika mål som är mätbara och tidsbegränsade. De övergripande målen är i stort sett desamma som kvalitetsdimensionerna som ingår i Socialstyrelsens modell för en god vård och omsorg – det vill säga att vården är säker, kunskapsbaserad, tillgänglig, effektiv, jämlik och individanpassad. Kompetensförsörjning har också varit särskilt prioriterat, även om det inte varit ett uttalat mål i alla överenskommelserna.
Målbeskrivningarna varierar dessutom mellan överenskommelserna, liksom beskrivningarna av utmaningar och prioriteringar i arbetet. Det är därför svårt att sammanfatta mål, syfte och prioriteringar för överenskommelserna tillsammans.
Den största delen av överenskommelserna avser medel för en förbättrad förlossningsvård och andra insatser för kvinnors hälsa. Överenskommelserna har i första hand handlat om att stärka förlossningsvården och eftervården av födande, och i andra hand avsett bättre kompetensförsörjning. Ett stort fokus i överenskommelserna är på att stärka graviditetsvårdkedjan.
De första fyra överenskommelserna omfattar även insatser i primärvården för att främja kvinnors hälsa, särskilt i socioekonomiskt utsatta områden. I första hand har det handlat om att öka kunskapen om sjukdomar som är vanliga hos kvinnor. Samtliga överenskommelser har också syftat till att skapa förutsättningar för en mer jämlik vård. SKR sammanställer årligen en rapport till regeringen om hur regionerna använt medlen.
| Överenskommelse 1, 2015–2016 En förbättrad förlossningsvård och insatser för kvinnors hälsa, överenskommelse mellan staten och Sveriges Kommuner och Landsting 2015 och 2016 (Socialdepartementet & SKL 2015).Målet med överenskommelsen var att förbättra förlossningsvården, främst genom ökad bemanning och andra kompetensförsörjningsinsatser, men också genom andra insatser som stärker kvinnors hälsa. Förlossningsvården och eftervården skulle i första hand stärkas.Överenskommelse 2, 2017–2019 Ökad tillgänglighet och jämlikhet i förlossningsvården och förstärkta insatser för kvinnors hälsa, överenskommelse mellan staten och Sveriges Kommuner och Landsting (Socialdepartementet & SKL 2017a).Förlossningsvården skulle bli mer tillgänglig och jämlik. Regionerna skulle särskilt redovisa hur stor andel av medlen som använts till bemanning och bemanningsfrågor. Partnerns roll i vården i samband med graviditet lyftes även fram som viktig.Överenskommelse 3, tilläggsöverenskommelse, 2017–2019 Ökad tillgänglighet och jämlikhet i förlossningsvården och förstärkta insatser för kvinnors hälsa, tilläggsöverenskommelse mellan staten och Sveriges Kommuner och Landsting 2017–2019 (Socialdepartementet & SKL 2017b).Regionerna tilldelades ytterligare medel för att uppnå de mål som angavs i överenskommelse 2, genom en tilläggsöverenskommelse. Viktiga områden var verksamhetsförlagd utbildning för sjuksköterskor och barnmorskor, utveckling av vårdkedjan med ett särskilt fokus på eftervården, kunskapsstöd för förlossningsvård och eftervård samt utbildning om förlossningsskador.Överenskommelse 4, tilläggsöverenskommelse, 2018–2019 Ökad tillgänglighet och jämlikhet i mödra- och förlossningsvården och förstärkta insatser för kvinnors hälsa, tilläggsöverenskommelse mellan staten och Sveriges Kommuner och Landsting 2018–2019 (Socialdepartementet & SKL 2018).I överenskommelsen ingick insatser inom neonatalvården och avgiftsfri screening för cervixcancer. Parterna enades också om ett antal mer specifika mål för vårdkedjan för graviditet, förlossning och eftervård, exempelvis att
Överenskommelse 5, 2020–2022 Målet med överenskommelsen var en tydlig vårdkedja med en ökad kontinuitet från graviditet till förlossning och eftervård, där eftervården utvecklas och stärks och det är lätt att hitta rätt vård för eventuella skador. Vidare ska bemanningen vara sådan att en barnmorska eller annan relevant kompetens finns tillgänglig för den födande kvinnan under förlossningen. Föräldrar ska känna trygghet i att det finns plats för dem både före och efter förlossningen. Det ska finnas evidensbaserad kunskap och kunskapsstöd för att förebygga, diagnostisera och behandla förlossningsskador. Förutsättningarna för forskning ska vara god. Fem områden beskrevs som särskilt viktiga:
Överenskommelse 6, tilläggsöverenskommelse, 2021–2022 Genom överenskommelse 6 kompletterades överenskommelse 5 med förtydligade mål om en tydlig vårdkedja med en tillgänglig och jämlik eftervård med relevant kompetens. Det angavs att regionerna ska motverka språkliga och kulturella tillgänglighetsbarriärer inom mödrahälsovården, förlossningsvården och eftervården. Även födelseland och socioekonomiska faktorer, såsom utbildningsnivå, ska beaktas i arbetet för att uppnå en jämlik vårdkedja. Vidare ska kvinnan, i största möjliga mån, erbjudas aktivt deltagande i planering av, beslut om och genomförande av vården genom hela vårdkedjan. Ett annat mål var att hantera screeningverksamhet som skjutits upp på grund av covid-19-pandemin, liksom att erbjuda en god vård för personer som utsatts för sexuellt våld och könsstympning, baserad på bästa möjliga kunskap. Överenskommelse 7, tilläggsöverenskommelse, 2021–2022 Överenskommelse 7 innebar en omfördelning av medel till SKR som ska fördelas till Regionala cancercentrum i samverkan (RCC). Medel som under 2021 avsattes för pilotprojekt för nya arbetssätt inom cancerscreening förlängdes inte under 2022, enligt överenskommelsen. |
I överenskommelserna beskrivs mödrahälsovården som en del av primärvården, även om regionerna organiserar mödrahälsovården på olika sätt. I vissa regioner ingår den i primärvården och i andra är en del av den öppna specialistvården. I våra analyser av insatser beskriver vi graviditetsvårdkedjan som ett vårdområde där mödrahälsovården ingår tillsammans med förlossningsvården och eftervården, oavsett mödrahälsovårdens organisatoriska placering.
| Regeringen tecknade en ny överenskommelse med SKR i januari 2023
I januari 2023 beslutade regeringen om en ytterligare överenskommelse med SKR, En personcentrerad, tillgänglig och jämlik mödrahälsovård och förlossningsvård samt förstärkta insatser för kvinnors hälsa 2023 (Socialdepartementet & SKR 2023). Överenskommelsen avser 1,6 miljarder kronor och omfattar flera typer av insatser. Det handlar om en samordnad och kunskapsbaserad vårdkedja, tillgång till multiprofessionella team i graviditetsvårdkedjan och insatser för att minska omotiverade skillnader mellan olika grupper av kvinnor. Medlen ska också användas för att stärka tillgängligheten till mödrahälsovården och förlossningsvården i landsbygden. Överenskommelsen saknar tydliga mätbara mål. I samband med att överenskommelsen tecknades fick Socialstyrelsen i uppdrag att följa regionernas insatser inom satsningen. Socialstyrelsen fick även i uppdrag att ta fram förslag till en nationell plan för förlossningsvården (Regeringskansliet 2023). Planen ska innehålla nationella mål samt mått och indikatorer för uppföljning, med syftet att stödja ett strategiskt och systematiskt förbättringsarbete när det gäller förlossningsvården i regionerna. Målet är att öka tillgängligheten och minska regionala skillnader. Arbetet ska redovisas i januari 2024. |
3 Regionernas insatser inom satsningen
Vi har analyserat regionernas insatser och beskriver här insatserna för hela satsningen, med särskilt fokus på 2022. Genom intervjuer har vi även fått en bild av hur regionerna har arbetat med satsningen, vad satsningen inneburit för dem och vad de bestående effekterna blivit.
Detta är våra viktigaste resultat:
- Totalt har regionerna genomfört 1 660 insatser, varav ett stort antal rör graviditetsvårdkedjan. Många syftar till någon form av verksamhetsutveckling genom att ändra eller ta fram nya arbetssätt samt utbildning eller bemanning.
- Insatserna inom graviditetsvårdkedjan har fokus på att minska och bättre följa upp förlossningsskador, med bland annat utbildningsinsatser och nya arbetssätt. Andra insatser syftar till att stärka graviditetsvårdkedjan generellt, exempelvis genom en ökad kontinuitet eller gemensamma arbetssätt och rutiner.
- Inom neonatalvården syftar många insatser till att minska separation mellan barn och föräldrar. Kompetensförsörjning är en stor utmaning så många av insatserna har varit inriktade på att stärka bemanningen.
- Sedan 2020 omfattas ungdomsmottagningarna av satsningen. Regionerna har främst genomfört insatser för att öka mottagningarnas tillgänglighet generellt. Under 2022 var fler insatser inriktade mot unga som utsätts för våld jämfört med tidigare.
- Regionerna kan även använda medel inom övriga vården för att stärka kvinnors hälsa. Vi ser att regionerna främst genomfört insatser som rör cervixcancerscreening, rådgivning inom sexuell och reproduktiv hälsa och rättigheter samt psykisk ohälsa.
- Regionerna upplever att satsningen har varit relevant för att kunna utveckla graviditetsvårdkedjan och prioritera kvinnors hälsa. De flesta beslut om insatser bygger inte på formella behovsanalyser, och det har som regel inte heller funnits någon patientmedverkan i arbetet.
3.1 Övergripande inriktning för regionerna insatser
Sedan 2015 har regionerna varje år tilldelats medel för att genomföra insatser som rör kvinnors hälsa. I bilaga 1 finns information om den specifika tilldelningen av medel för respektive region och år.
Under 2015–2022 arbetade regionerna med 1 660 insatser. Mer än hälften gällde graviditetsvårdkedjan, men insatser har också genomförts inom neonatal-, primär- och specialistvården. Vissa av insatserna omfattar flera verksamhetsområden. Många handlar om verksamhetsutveckling och kompetensförsörjning.
3.1.1 Analysen utgår ifrån vårdområde, typ av insats och utvecklingsområde
Vi analyserar insatserna utifrån var i vården de har genomförts: graviditetsvårdkedjan, neonatalvården, primärvården eller den specialiserade vården, samt ungdomsmottagningarna. Vissa är övergripande och omfattar flera vårdområden. Sammanställningen av våra resultat utgår ifrån de olika vårdområdena.
Därefter har vi bedömt vilken typ av insats det är, exempelvis om den rör bemanning, kunskapsstöd eller verksamhetsutveckling. Till sist har vi analyserat inriktningen, det vill säga vad insatsen ska åstadkomma. Det kan bland annat vara färre förlossningsskador eller ökad familjecentrering. En närmare beskrivning av analysen finns i bilaga 2.
Andelen medel som använts för enskilda insatser har inte redovisats på ett konsekvent sätt och detta har inte heller varit ett krav i överenskommelserna. Summan av redovisade belopp stämmer ofta inte med fördelat belopp, även om stora förbättringar skedde i redovisningen för 2022 där cirka 83 procent av medlen redovisades. Utan en tydlig ekonomisk redovisning kan vi dock inte uttala oss om hur stor andel av medlen som använts inom olika områden eller för insatser med en viss inriktning. I stället för att utgå ifrån insatsernas ekonomiska storlek redovisar vi antalet insatser som regionerna genomfört. Antalet insatser kan inte användas som mått på nedlagt arbete, men ger en uppfattning om hur stort intresse som funnits för olika områden.
3.1.2 Regionerna arbetar främst med verksamhetsutveckling inom graviditetsvårdkedjan
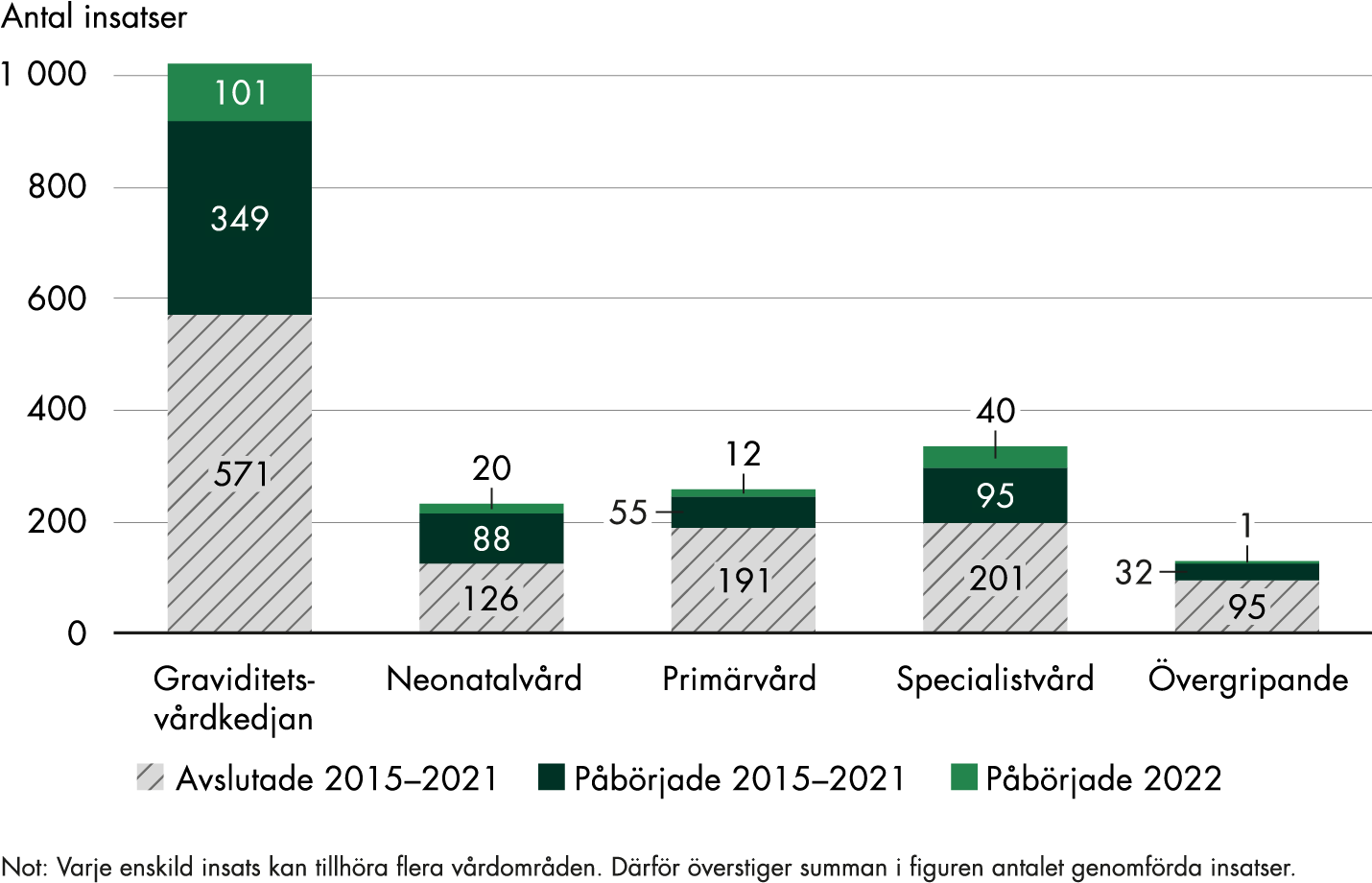
Under 2022 arbetade regionerna med sammanlagt 648 insatser. Av dem påbörjades 139 under året, och de flesta utfördes inom graviditetsvårdkedjan, specialistvården och neonatalvården även om insatser även påbörjades inom primärvården (figur 3).
Figur 3. Regionernas insatser per verksamhetsområde 2015–2022.
Majoriteten av insatserna under 2022 berörde verksamhetsutveckling, utbildning eller bemanning, precis som tidigare år. Ett mindre antal var inriktade på att ge information till patienter och att utveckla och införa kunskapsstöd (figur 4).
Figur 4. Utvecklingsområden för regionernas insatser 2015–2022.
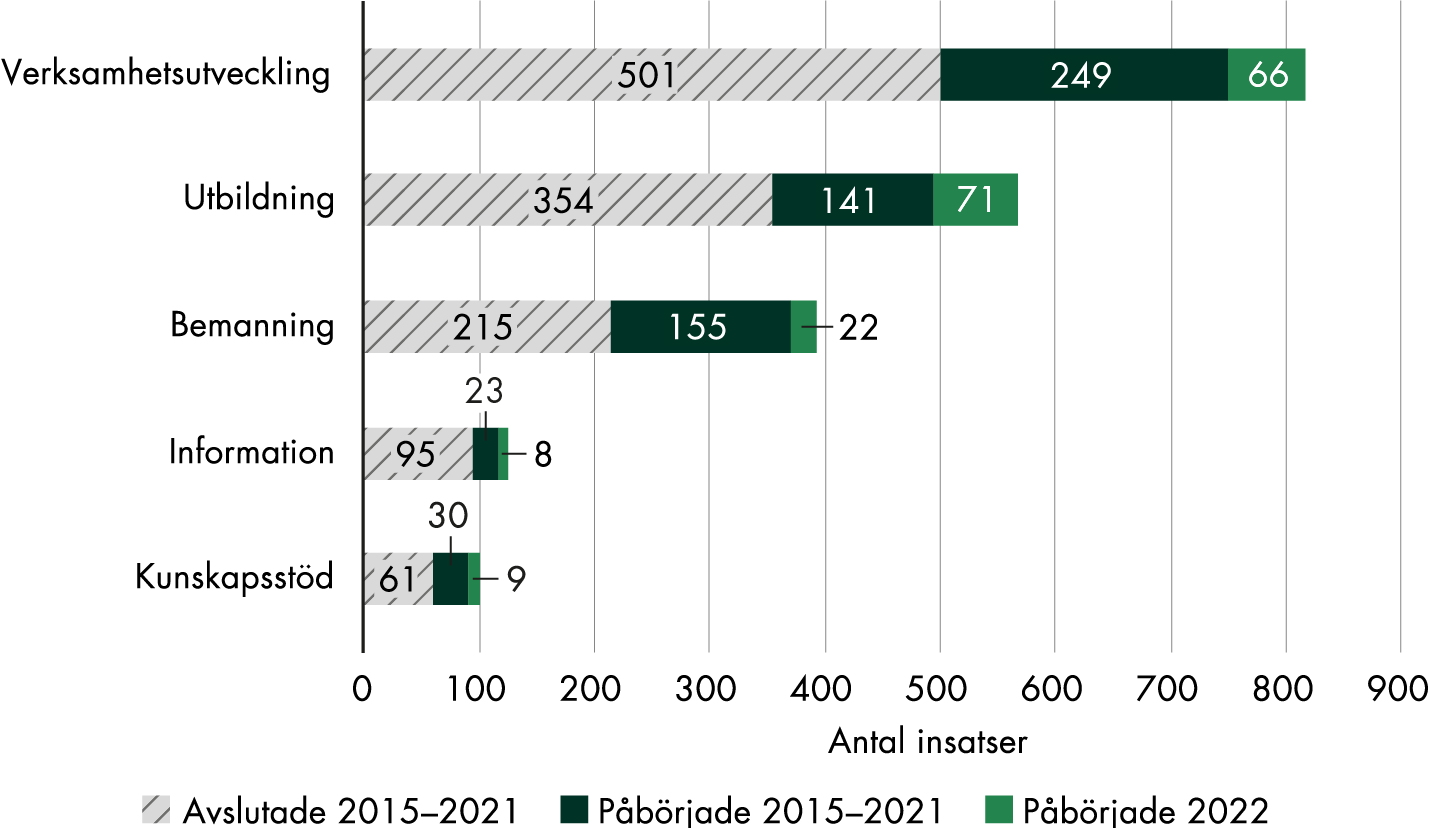
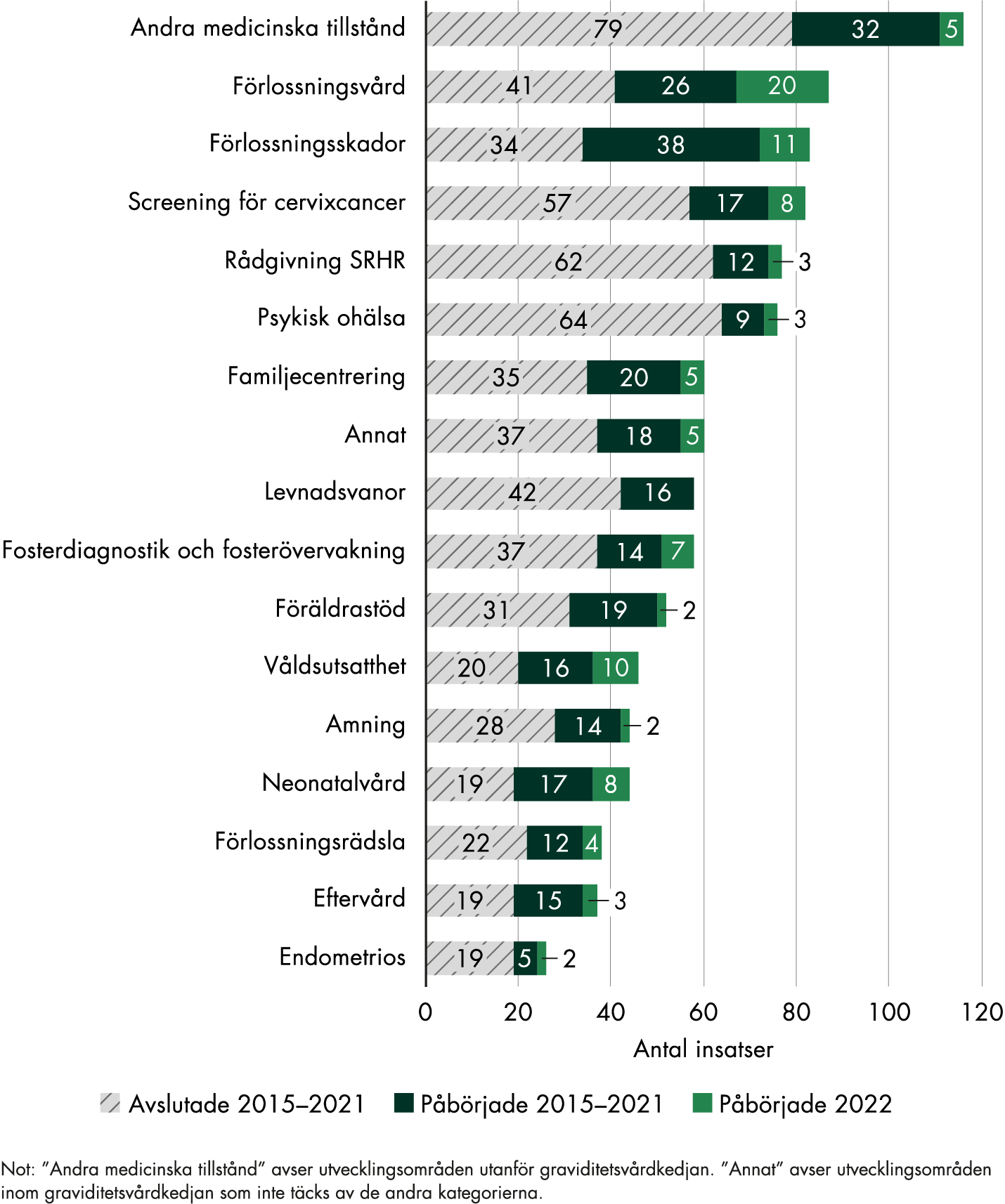
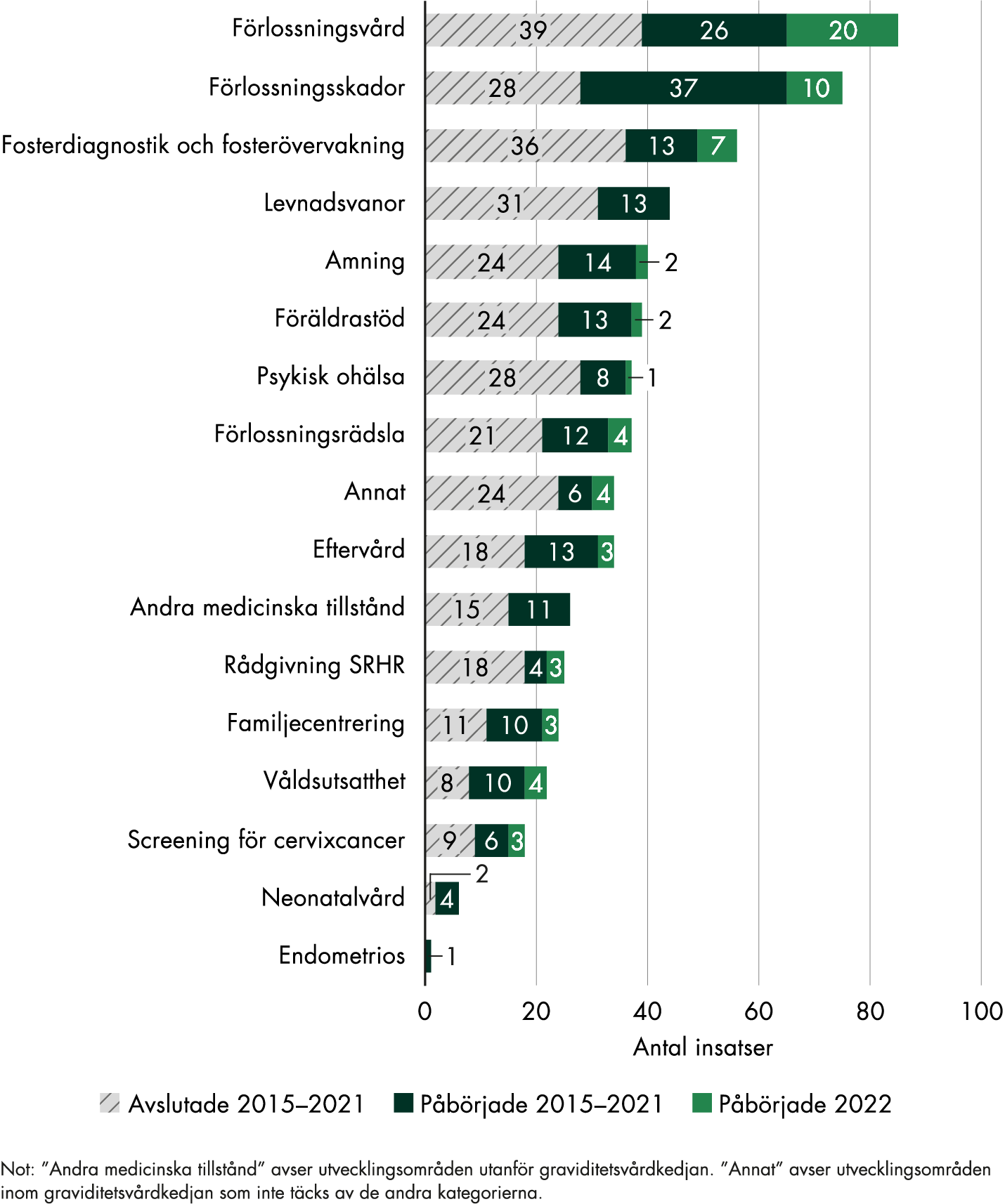
Den vanligaste inriktningen för insatserna, totalt för hela satsningen, är medicinska tillstånd som inte hör till graviditetsvårdkedjan, följt av förlossningsvård, förlossningsskador, screening för cervixcancer, rådgivning om sexuell och reproduktiv hälsa samt psykisk ohälsa (figur 5). Närmare 40 procent av alla insatserna sedan 2015 (616 av 1 660 insatser) har syftat till att utveckla vården generellt, till exempel rena bemanningsinsatser och breda insatser för att införa rutiner eller nya arbetssätt.
Under 2022 arbetade regionerna främst med insatser som rörde förlossningsskador, förlossningsvård och medicinska tillstånd utanför graviditetsvårdkedjan, som exempelvis klimakteriebesvär och kronisk smärta. Andra områden var våldsutsatthet, neonatalvård, familjecentrering och screening av cervixcancer. Förlossningsvård var det största området för nystartade insatser, och därefter kommer förlossningsskador och våldsutsatthet.
Figur 5. Inriktningen på regionernas insatser 2015–2022.
I kommande avsnitt beskriver vi regionernas insatser inom de olika vårdområdena. Vi beskriver insatsernas inriktning och presenterar kortfattat de utvecklingsområden som insatserna berört. I bilaga 2 finns mer information om hur insatserna fördelar sig mellan de olika utvecklingsområdena.
3.2 Insatser inom graviditetsvårdkedjan
Regionerna arbetade med 648 insatser under 2022, och ungefär 70 procent rörde graviditetsvårdkedjan. Av dessa 450 insatser påbörjades 101 under året, medan övriga pågick sedan tidigare.
Insatserna inom graviditetsvårdkedjan fördelar sig mellan olika utvecklingsområden på ungefär samma sätt som alla insatser totalt. Av de 450 insatser som regionerna påbörjade avsåg 216 någon form av verksamhetsutveckling. Regionerna hade också ungefär lika många insatser inom utbildning och kompetenshöjning av personalen (155 insatser) som inom bemanning (121 insatser). Ett mindre antal insatser handlade om att sprida information till patienter och befolkning eller om att utveckla och införa kunskapsstöd.
Förlossningsvård och förlossningsskador var de vanligaste inriktningarna för insatserna inom graviditetsvårdkedjan under 2022 (figur 6). Insatser inom förlossningsvård handlar till exempel om att ändra arbetssätt vid induktion, det vill säga igångsättning av förlossning, att träna och utbilda vårdpersonalen i att hantera akuta situationer och att förbereda screening av preeklampsi, även kallat havandeskapsförgiftning. Insatser som är inriktade på förlossningsskador hos kvinnan fokuserar på förebyggande arbetssätt och bättre uppföljning.
Under hela satsningen har drygt 40 procent av insatserna inom graviditetsvårdkedjan (418 av 1 021 insatser) syftat till att utveckla vården generellt, exempelvis bemanningsinsatser och betald barnmorskeutbildning för sjuksköterskor.
Figur 6. Inriktning för regionernas insatser inom graviditetsvårdkedjan 2015–2022.
3.2.1 Regionerna följer upp förlossningsskador
En stor andel av insatserna inom graviditetsvårdkedjan var inriktade på att förebygga och hantera förlossningsskador. Nästan alla regioner har haft sådana insatser, och vanligast var att utbilda förlossningspersonal i att förebygga, diagnostisera och suturera bristningar.
Regionerna har arbetat med interna utbildningar och workshoppar, men även anlitat externa utbildare. Utbildningarna har innefattat föreläsningar, praktiska övningar och en kombination av båda. I en tredjedel av regionerna finns regions- eller avdelningsövergripande arbetsgrupper med syftet att minska förekomsten av förlossningsskador.
Regionerna arbetar också med att följa upp förlossningsskador i mödrahälsovården (eftervården), och med att de drabbade kvinnor ska veta vart de kan vända sig för få vård. En strategi är att mödrahälsovården är mer aktiv i att boka in eftervårdsbesök. Besöket kan exempelvis bokas redan före förlossningen. Kvinnor som haft en negativ förlossningsupplevelse kan ha extra stort behov av uppföljning. För att förbättra kvaliteten på uppföljningen har en tredjedel av regionerna genomfört utbildningsinsatser för att barnmorskorna ska bli bättre på att identifiera skador.
Ett antal regioner arbetar med bäckenbottenprojekt, som i förlängningen ska leda till en organisation för arbetet med förlossningsskador. Bäckenbottenteam eller hela bäckenbottenmottagningar har skapats i ungefär hälften av regionerna. Flera av regionerna använder kvalitetsregister för att följa upp hur många som drabbas av förlossningsskador och i vilken utsträckning kvinnorna får uppföljning. Nationell statistik visar också att andelen kvinnor som får allvarliga bristningar minskar. Vi redogör närmare för utvecklingen i kapitel 6.
3.2.2 Flera insatser syftar till att stärka vårdkedjan
Regionerna har också genomfört insatser för att stärka vårdkedjan, exempelvis eftervårds- och kontinuitetsprojekt där kvinnan tas omhand av samma barnmorska i mödrahälsovården och vid förlossningen. Det kan också handla om att göra vårdkedjan tydligare både för vårdpersonalen och den gravida kvinnan, exempelvis genom information om vart man ska vända sig för olika besvär. Flera regioner genomför även initiativ för att förstärka graviditetsvårdkedjan i samband med graviditet och förlossning för särskilda grupper, främst kvinnor som inte talar svenska. Detta beskriver vi närmare i kapitel 4.
Andra insatser för att stärka graviditetsvårdkedjan är att ordna regelbundna regionala och lokala vårdkedjeträffar och att delta i nationella och regionala nätverk, exempelvis lokala och regionala programområden och arbetsgrupper. Andra insatser som bidrar till en starkare vårdkedja handlar om gemensamma arbetssätt, nätverk och arbetsgrupper där flera delar av graviditetsvårdkedjan finns representerade.
Omkring hälften av regionerna har haft gemensamma utbildningar för personal inom olika delar av graviditetsvårdkedjan för att stärka både graviditetsvårdkedjan och neonatalvården. Gemensam amningsutbildning är ett exempel.
3.3 Insatser inom neonatalvården
Ungefär ett av tio barn behöver neonatalvård direkt efter födseln. De allra flesta har ett kort och okomplicerat vårdbehov, men vissa barn behöver avancerad intensivvård under en längre tid. Ungefär en tredjedel av barnen är för tidigt födda, men behov av neonatalvård kan också bero på andningssvårigheter, infektioner eller gulsot (Svenskt Neonatalt kvalitetsregister 2022a). Neonatalvården inkluderades i satsningen 2018.
Under 2022 arbetade regionerna med sammanlagt 108 insatser inom neonatalvården. Hälften av regionerna påbörjade någon sådan insats under året, totalt påbörjades 20 insatser. De flesta insatserna handlade om verksamhetsutveckling, liksom tidigare år. Femton regioner arbetade med att ändra arbetssätt som rör familjecentrering, men utbildning och bemanning var också vanliga inriktningar. Bemanningsinsatserna innebar framför allt rekrytering av personal, men en del handlade om att underlätta för sjuksköterskor att utbilda sig till barnsjuksköterskor genom att erbjuda utbildningsbidrag eller utbildningstjänster för sjuksköterskor som studerar till specialistsjuksköterskor.
Kontaktpersonerna beskriver att satsningen har haft stor betydelse för utvecklingen inom neonatalvården. Till viss del handlar det om redan påbörjat arbete som fick en extra skjuts framåt.
3.3.1 Regionerna arbetar för att inte separera barn och föräldrar
Regionerna arbetar för att minimera tillfällena när barn separeras från sina föräldrar, och beskriver det som en viktig del i att förbättra neonatalvården. Det handlar om att förebygga separation och bibehålla en sammanhållen familj, så kallad nollseparation.
Ungefär hälften av regionerna arbetade med insatser för nollseparation under 2022, antingen nystartade eller redan pågående insatser. Det gäller både utbildningsinsatser och ändrade arbetssätt, med syftet att förbättra den familjecentrerade vården. Ändrade arbetssätt är ofta kopplade till samvård av mamma och barn. För att skapa förutsättningar för samvård arbetar verksamheterna för att bli mer mobila och därmed kunna vårda barnet på det ställe där mamman får vård. Det kan till exempel handla om att barnet kan vårdas i förlossningssalen tills mamman kan förflyttas eller att skapa samvårdsplatser, det vill säga rum där mamma och barn kan vårdas tillsammans.
Nästan alla regioner ser samtidigt ett behov av ytterligare insatser för att minimera tillfällena när barn och föräldrar separeras. Det kan exempelvis handla om att lokaler behöver anpassas och att föräldrar behöver kunna erbjudas mat under vårdtiden. Familjevårdsplatser, där en frisk förälder kan bo med sitt sjuka eller tidigt födda barn, beskrivs som viktiga för att hålla ihop familjer. Ett antal regioner arbetar för att barn i behov av neonatalvård ska kunna vårdas i hemmet, och har därför skapat neonatala hemsjukvårdsteam. I en region bedrivs ett forskningsarbete på området.
Neonatalvårdsavdelningar finns inte på alla förlossningssjukhus och regionerna beskriver att de därför skulle behöva samverka mer över verksamhetsgränser och mellan regioner. Vårdplatserna begränsas av personaltillgången, och det är därmed viktigt att vid behov kunna transportera nyfödda barn till en annan klinik på ett säkert sätt. Flera regioner har arbetat med att utveckla sin transportorganisation och har utbildat personalen, inom ramen för satsningen. Det är samtidigt viktigt att barn inte transporteras i onödan, betonar kontaktpersonerna i våra intervjuer.
3.3.2 Kompetensförsörjning är en utmaning i neonatalvården
Alla regioner beskriver att kompetensförsörjning är en utmaning inom neonatalvården. Utöver specialistsjuksköterskor behövs läkare med kompetens inom neonatologi, undersköterskor med kunskap i barnsjukvård och psykologer. Enligt Svenskt Neonatalt kvalitetsregister (2022a), har antalet barnmorskor ökat medan antalet barnsjuksköterskor inom neonatalvården minskat under de senaste åren. Flera regioner har utökat sin bemanning under satsningen, och därmed har de kunnat utöka vårdplatserna för att minimera antalet transporter av nyfödda barn.
Både bemanning och utbildning beskrivs som områden där satsningen bidragit. Många regioner har genomfört utbildningar för personalen och vissa har också betalat vidareutbildning för sjuksköterskor till barnsjuksköterskor. En satsning på utbildningstjänster för barnsjuksköterskor är samtidigt bredare än för till exempel barnmorskor eftersom utbildningen avser sjukvård för barn och ungdomar upp till 18 år.
3.4 Insatser inom övrig vård för kvinnor
Regionerna har även använt medlen från satsningen till annan vård som stärker kvinnors hälsa, bland annat vård kopplat till psykisk ohälsa och levnadsvanor. Insatser för mottagningar för sexualbrottsutsatta är särskilt utpekade i de senare överenskommelserna.
3.4.1 Insatser inom primärvården har delvis ingått
Under satsningens första år fanns medel vikta för primärvården, med särskilt fokus på att nå kvinnor i socioekonomiskt utsatta områden. Från och med den femte överenskommelsen ingick inte primärvården längre i satsningen. Samtidigt syftade vissa insatser till att förbättra delar av vården som ofta organiseras inom primärvården, till exempel vård till personer som utsatts för sexuellt våld och könsstympning. Vidare är mödrahälsovården organiserad inom primärvården i vissa regioner.
Under 2022 arbetade alla regioner med insatser inom primärvården, sammanlagt 67 insatser, varav 12 stycken påbörjades under året. De flesta insatserna handlar om verksamhetsutveckling och utbildning. Inriktningen var framför allt våldsutsatthet och screening för cervixcancer.
3.4.2 Fler insatser inom specialiserad vård
Under 2022 arbetade regionerna med 135 insatser inom öppen och sluten specialistvård som inte handlade om graviditet och förlossning. Följaktligen var insatserna framför allt inriktade på medicinska tillstånd som behandlas utanför graviditetsvårdkedjan, till exempel urologiska besvär. Insatser var även inriktade på kvinnor utsatta för våld och screening av cervixcancer. Enstaka insatser gällde andra områden.
Totalt 40 insatser påbörjades under året, varav de flesta handlade om verksamhetsutveckling, utbildning och bemanning.
3.5 Insatser på ungdomsmottagningarna
Ungdomsmottagningarna ingår uttalat i satsningen på kvinnors hälsa sedan 2020, då den femte överenskommelsen tecknades. Ungdomsmottagningarnas arbete med att stärka ungas sexuella egenmakt är ett prioriterat område. Verksamheterna har länge arbetat med att förbättra ungas sexuella hälsa och får i utvärderingar goda betyg av sina besökare. Samtidigt finns det grupper av ungdomar som man inte riktigt lyckas nå (SKR 2020).
3.5.1 Tydligt fokus på generellt ökad tillgänglighet
Sedan satsningen startade har nästan alla regioner genomfört insatser som rör ungdomsmottagningarna. Det gäller totalt nästan 50 insatser som framför allt handlat om att öka tillgängligheten genom ökad bemanning, utåtriktad verksamhet och digital tillgänglighet.
Under 2022 arbetade 13 regioner med sammanlagt 26 insatser med koppling till ungdomsmottagningarna, varav 9 startade under året. Liksom tidigare år var de flesta insatser breda och övergripande med syftet att stärka tillgängligheten, bemanningen och det utåtriktade arbetet. En tredjedel berörde våldsutsatthet, vilket var en ökning jämfört med tidigare år. Ett par regioner har till exempel infört ett frågeformulär för att upptäcka ungdomar som är eller har varit utsatta för sexuellt våld eller som är sexuellt risktagande. Kompetenshöjande insatser om sexuella övergrepp och könsstympning pågick också i flera regioner, med syftet att personalen ska bli tryggare i att bemöta utsatta ungdomar.
Ungdomsmottagningarna har även tilldelats medel från satsningen på psykisk hälsa och suicidprevention (Socialdepartementet & SKR 2020b), och insatser för att motverka våld ingår i båda satsningarna. Det tydliggör att området är prioriterat. Kontaktpersonerna beskriver samtidigt att parallella satsningar försvårar för regionerna när de ska fördela medel och redovisa insatser, eftersom det i vissa fall kan vara svårt att hålla isär satsningarna.
3.6 Regionala skillnader i tillvägagångssätt
En stor uppgift för regionerna har varit att identifiera områden att arbeta med inom ramen för satsningen och att fördela medel mellan verksamhetsområden och insatser. Arbetet med satsningen har också haft indirekta positiva effekter för regionerna, med bättre samverkan och en stärkt vårdkedja.
3.6.1 Regionerna identifierar behov i verksamheterna men inte genom formella behovsanalyser
De flesta regionerna har arbetat på olika sätt med att identifiera behoven i verksamheterna, och inte alltid genom formella behovsanalyser. Valet av insatser bygger på analyser av registerdata, annan statistik och uppföljning samt på kunskap från verksamheterna, och i mindre utsträckning på dialog med patienter.
Flera kontaktpersoner beskriver att stora utmaningar med bemanning har gett ett uppenbart behov av insatser. Därmed har det inte varit nödvändigt att analysera hur medlen ska fördelas. Under satsningens senare år var en strategi att utgå från tidigare insatser och diskutera vilka som fortsatt var relevanta. Behov kunde också framkomma genom andra analyser i verksamheterna som inte har koppling till satsningen.
Behoven diskuteras på flera nivåer: bland medarbetare i verksamheterna, mellan medarbetare och chefer, och mellan chefer i olika ledningsgrupper. Några kontaktpersoner beskriver sin egen närhet till verksamheterna som en framgångsfaktor i arbetet med att identifiera behov. När verksamheterna är mer integrerade med varandra kan det också vara lättare att se deras behov i relation till andras och göra bättre prioriteringar sett till helheten.
De flesta regionerna beskriver patientmedverkan som ett område som de kan systematisera och utveckla ytterligare. Patienternas perspektiv fanns ofta med indirekt i arbetet med att identifiera behov, till exempel genom resultat från Graviditetsenkäten, kvalitetsregister och analyser av inrapporterade avvikelser. Några regioner involverade patienter i specifika insatser. En region beskriver att återkoppling från föräldrar var en viktig del när man utvecklade de neonatala hemsjukvårdsteamen. En annan region intervjuade cancerpatienter om deras upplevelse av att behöva flytta mellan avdelningar under vecka och helg, inför en sammanslagning av avdelningar. I en region som arbetar med digitala besök till ungdomsmottagningen samlade man in information om hur nöjda ungdomarna var med besöket via en app som regionen utvecklat.
3.6.2 Satsningen bidrar till att regionerna prioriterar kvinnors hälsa
Regionerna beskriver att de behöver kunna utforma insatser utifrån sina förutsättningar och behov. Flera kontaktpersoner upplever att det varit möjligt inom satsningen på kvinnors hälsa och att detta därmed fungerat bra. Regionerna har kunnat prioritera arbetet med kvinnors hälsa. Samtidigt beskriver några att satsningen varit för styrd och att de hade önskat mer frihet i att fördela pengarna.
Det finns olika uppfattningar om i vilken utsträckning satsningen har haft betydelse för de genomförda insatserna. Ett par regioner beskriver att det hade varit mycket negativt om regionen inte tilldelats medel från satsningen. Andra menar att många insatser ändå hade genomförts men att satsningen bidragit på marginalen och gjort att arbetet gått fortare. En region menar att insatserna inte löser bemanningsproblematiken som var det initiala syftet med satsningen och att det hade varit bättre med nationella initiativ.
Ett par regioner säger att satsningar generellt behöver vara mer anpassade till regioners olika förutsättningar och behov. En annan åsikt är att medel inte borde tilldelas enbart utifrån befolkningsmängd. Man lyfter att en glest befolkad region har andra behov än en storstad eftersom avstånd är förknippat med kostnader, och att exempelvis vårdtyngden i befolkningen också varierar mellan regioner.
3.6.3 Inga stora förändringar i organisationen för satsningen
Regionerna har haft olika sätt att organisera arbetet med satsningen och besluta hur medlen ska användas. I flera regioner går statsbidraget in i rambudgeten men det vanligaste är att verksamheterna ansöker om medel till insatser.
Organisationen för att hantera medel från satsningen har i vissa regioner växt fram med tiden. Regionernas kontaktpersoner för satsningen har också olika roller. Vissa arbetar administrativt medan andra arbetar kliniskt med patienter. Det här beskriver vi närmare i rapporten Förlösande för kvinnohälsan? (rapport 2020:11).
Det har inte skett några stora förändringar i överenskommelserna sedan 2015, och i de flesta regioner ser vi heller inga stora organisatoriska förändringar när det gäller arbetet med satsningen. Vilka personer som arbetar med satsningen har dock ändrats mycket.
I intervjuerna med kontaktpersonerna framkommer att ungdomsmottagningarna är organiserade på olika sätt, men ofta separat från övriga verksamheter som omfattas av satsningen. Ungdomsmottagningarna beskrivs som självständiga och flera kontaktpersoner säger att de inte är så insatta i arbetet. I vissa regioner är ungdomsmottagningens verksamhet mer integrerad i mödrahälsovården, vilket kontaktpersonerna beskriver som en stor fördel. I en region har barnmorske- och ungdomsmottagningen samma enhetschef, och i en annan omvandlas mödrahälsovården till ungdomsmottagning under vissa tidpunkter vilket gör att personalen är densamma. Det beskrivs som en stor fördel eftersom exempelvis utbildningar per automatik kommer båda verksamheterna till del.
3.6.4 Organisationen påverkar möjligheten att stärka vårdkedjan
Som vi har beskrivit tidigare är en stärkt graviditetsvårdkedja ett centralt mål i flera av överenskommelserna, men vårdens organisering i regionerna påverkar förutsättningarna för att få en sammanhållen vårdkedja. Vissa kontaktpersoner upplever att mindre regioner har en fördel eftersom alla verksamheter är organiserade tillsammans.
Olika bemanningslösningar beskrivs bidra till en starkare vårdkedja, exempelvis att personal roterar mellan flera verksamheter. En framgångsfaktor som nämns är att samma läkare och barnmorskor arbetar i de olika delarna av vårdkedjan.
4 Insatser till särskilda målgrupper
I det här kapitlet presenterar vi insatser för grupper som riskerar att få ett sämre medicinskt utfall eller en sämre upplevelse av vården i samband med graviditet och förlossning. Vår analys utgår ifrån regionernas redovisade insatser och intervjuer med kontaktpersonerna för satsningen.
Detta är våra viktigaste resultat:
- Det finns många faktorer som kan medföra att en person behöver särskilt stöd i vården, både individuella faktorer såsom ålder och sjukdomsbild, och strukturella faktorer såsom socioekonomiska och kulturella förhållanden.
- Inom graviditetsvårdkedjan handlar många av insatserna om att göra vården mer tillgänglig. Det omfattar bland annat att motverka språkbarriärer, samordna vården för gravida med missbruks- eller beroendeproblematik, och identifiera kvinnor med psykisk ohälsa för att kunna erbjuda stöd och behandling.
- Andra insatser inom graviditetsvårdkedjan fokuserar på utbildning till personalen, exempelvis när det gäller att identifiera kvinnor som är utsatta för våld och könsstympning eller för att stärka kompetensen och förbättra bemötandet av hbtqi-personer (homosexuella, bisexuella, transpersoner, queera och intersexpersoner).
4.1 Vi följer insatser riktade till särskilda grupper
I överenskommelserna inom satsningen på kvinnors hälsa beskriver regeringen att människors hälsa, levnadsvillkor och livsvillkor kan skilja sig åt mellan socioekonomiska grupper och vissa andra utsatta grupper. I överenskommelserna står det att regionerna ska genomföra insatser för att motverka språkliga och kulturella tillgänglighetsbarriärer inom mödrahälsovården, förlossningsvården och eftervården. Regionerna ska även beakta födelseland och socioekonomiska faktorer såsom utbildningsnivå, i arbetet för att uppnå en jämlik vårdkedja.
I satsningens början avsattes specifika medel till primärvården för att främja kvinnors hälsa, särskilt i socioekonomiskt utsatta områden. Det handlade exempelvis om att vårdpersonalen skulle bli bättre på att bemöta och nå ut till kvinnor i dessa områden. Insatserna skulle också syfta till att skapa förutsättningar för en mer jämlik vård. Vår tidigare uppföljning av satsningen 2015–2019 visade att det fortfarande fanns skillnader mellan olika grupper av kvinnor när det gäller både vårdens resultat och dess tillgänglighet (Vård- och omsorgsanalys 2020a).
I den här uppföljningen har vi valt att fördjupa analysen av insatser som riktats mot särskilda grupper. Syftet är att kartlägga grupper som kan betraktas som särskilt utsatta inom kvinnosjukvården, för att identifiera vilka som kan behöva specifika insatser. Vår kartläggning ska ge bättre förutsättningar för att utvärdera om regionernas insatser har lett till minskade skillnader mellan grupper samt ge kunskap för det fortsatta arbetet med ökad jämlikhet i vården.
I arbetet har vi gjort en litteraturgenomgång för att kartlägga vilka grupper som riskerar att få ett sämre medicinskt utfall eller en sämre upplevelse av vården i samband med graviditet och förlossning. Därefter har vi analyserat regionernas insatser till dessa grupper, utifrån deras redovisningar och våra intervjuer med kontaktpersonerna för satsningen.
I det här kapitlet presenterar vi dels resultaten av vår litteraturgenomgång, dels de insatser som regionerna genomfört inom graviditetsvårdkedjan. Vår analys inkluderar kvinnor som av olika anledningar är särskilt utsatta i vården. Fokus för beskrivningarna är regionernas insatser 2020–2021, både de pågående och de nystartade.
4.1.1 Olika faktorer kan bidra till ett behov av särskilt stöd
Hälsa och livsvillkor varierar mellan olika grupper av kvinnor (Socialdepartementet & SKL 2015). Vissa beskrivs som generellt utsatta i vården: kvinnor med migrationsbakgrund, kvinnor med någon funktionsnedsättning, kvinnor med psykisk ohälsa, kvinnor som är våldsutsatta eller som har en missbruksproblematik och hbtqi-personer (Folkhälsomyndigheten 2022a). Personer inom dessa grupper beskrivs även som utsatta inom områdena för satsningen och av företrädare för regionerna, och de nämns även i regionernas insatsredovisningar.
Ursprungs- och födelseland, utbildningsnivå och ekonomisk status är exempel på socioekonomiska faktorer som verkar påverka flera utfall och tillstånd som är relaterade till graviditet och förlossning. Det gäller både förlossningssätt och graviditets- och förlossningskomplikationer, såsom akut kejsarsnitt, perinatal död (dödfödda barn och barn som dör under första levnadsveckan), låga Apgar-poäng och blödningar efter förlossning (Socialstyrelsen 2016). Underliggande hälsoproblem med koppling till de socioekonomiska faktorerna kan också försämras i samband med graviditet och förlossning (IFAU 2021). Samband mellan faktorerna kan vara svåra att bedöma och det saknas delvis kunskap om hur de fungerar och varför (Socialstyrelsen 2016).
4.1.2 Kvinnor med funktionsnedsättning inkluderas inte i regionernas insatser
Personer med funktionsnedsättning är en heterogen grupp som omfattar 10–30 procent av befolkningen enligt olika undersökningar (Myndigheten för delaktighet 2022). Personer med funktionsnedsättning upplever sämre livsvillkor, sämre levnadsvanor och sämre hälsa jämfört med den övriga befolkningen (Folkhälsomyndigheten 2022a, 2022c), och kvinnor med funktionsnedsättning skattar sin hälsa som sämre än män med funktionsnedsättning (Myndigheten för delaktighet 2017). Gruppen beskrivs ofta som utsatt inom vården (se t.ex. Folkhälsomyndigheten 2016). Att inte ha fått läkarvård trots behov är vanligare bland personer med funktionsnedsättning än i övriga befolkningen (SCB 2021).
Kvinnor med funktionsnedsättning är inte en framträdande grupp i regionernas insatser. Ett fåtal insatser har tidigare pågått i fyra regioner men de är nu avlutade. Insatserna har varit spridda över olika verksamhetsområden och omfattar exempelvis utbildning för att ge föräldrar med kognitiv funktionsnedsättning ett bra stöd vid mödravårdscentralen, öppen förskola för familjer med barn som har en funktionsnedsättning och rehabilitering vid diffusa tillstånd och funktionsnedsättningar.
4.2 En del insatser fokuserar på ökad tillgänglighet
Det finns olika barriärer för tillgängligheten till vården, exempelvis att patienter inte behärskar svenska eller inte känner till hur hälso- och sjukvårdssystemet fungerar, eller att hälso- och sjukvården inte kan möta vårdbehovet. Regionerna har gjort flera insatser inom satsningen för att minska tillgänglighetsbarriärerna för specifika målgrupper. Det handlar om att minska språkliga barriärer, men även att uppmärksamma vårdbehoven hos patienterna.
4.2.1 Utrikesfödda kvinnor riskerar ett sämre utfall i vården
Personer som migrerat till Sverige har ofta sämre livsvillkor än övriga befolkningen, exempelvis sämre socioekonomiska förutsättningar och lägre utbildningsnivå, vilket kan påverka hälsan negativt. Migrationen i sig kan dessutom försämra hälsan (Folkhälsomyndigheten 2022d).
Nästan 30 procent av dem som födde barn i Sverige 2020 var födda utanför Norden. Kvinnor födda i Afrika utgjorde 6 procent av de födande kvinnorna under det året (Socialstyrelsen 2021b). Socialstyrelsens (2017a) nationella kartläggning av vården till kvinnor efter förlossning visar att det finns särskilda utmaningar i vården till utlandsfödda kvinnor som inte talar svenska. Moderns födelseland är den enskilt viktigaste faktorn för att förklara skillnader mellan socioekonomiska grupper när det gäller kvinnors och barns hälsa i samband med graviditet och förlossning. Det är tydligt att kvinnor från vissa länder drabbas av komplikationer i högre grad än andra, och med den kunskapen kan förebyggande insatser sättas in (Socialstyrelsen 2016).
Kvinnor som behöver extra stöd i samband med graviditet och förlossning kan också ha särskilt stora behov av att vårdkedjan fungerar bra. Eftersom förlossningsvården ska vara individanpassad och personcentrerad är det viktigt att utsatta kvinnors behov identifieras och att vården är tillmötesgående, exempelvis genom att erbjuda fler och längre besök hos barnmorskan (Socialstyrelsen 2022b).
Kvinnor som är födda i Afrika söder om Sahara har genomgående sämre utfall i förlossningsvården jämfört med andra grupper, även när hänsyn tas till olika socioekonomiska faktorer (Socialstyrelsen 2016). Risken att drabbas av att fostret dör i livmodern efter 37 veckor, är dubbelt så stor bland kvinnor med ursprung från Afrika söder om Sahara jämfört med kvinnor födda i Sverige (Socialstyrelsen 2018a). En varierande kunskap om graviditet och svensk hälso- och sjukvård kan ha betydelse för utfallet, men det finns även indikationer på att vissa gravida har sämre tillit till vården och att de inte behandlas likvärdigt. Därför behöver de som arbetar inom mödrahälsovården sträva efter att få kontakt och bygga förtroende tidigt i graviditeten, och där kan tolkstöd vara nödvändigt (Socialstyrelsen 2022b).
4.2.2 Anpassade arbetssätt för att motverka språkbarriärer
Regionerna genomförde ungefär 60 insatser som berör utrikes födda kvinnor 2015–2021. Graviditetsvårdkedjan är det vanligaste området och insatserna handlar främst om förändrade arbetssätt. Under 2020–2021 arbetade fjorton regioner med ungefär 30 insatser som var inriktade mot utrikesfödda kvinnor. Förändrade arbetssätt inom graviditetsvårdkedjan var den vanligaste typen av insats även under de senare åren.
Det främsta syftet med insatserna är att underlätta kommunikationen. Det kan handla om att tillgängliggöra information på olika språk, men det finns också exempel på att verksamheterna använder bildstöd i kommunikationen. Sex regioner arbetade med kulturtolksdoulor under 2020–2021, varav två startade insatser under dessa år. Regionerna anställde kulturtolksdoulor och använde deras kompetens inom andra insatser. En region började använda kulturtolksdoulor redan 2015 och har sedan dess breddat uppdraget så att de även arbetar med öppna förskolor och barnavårdscentraler, utöver mödrahälsovården och förlossningsvården. En annan region har startat en pilotmottagning för att utvärdera stödsamtal till kvinnor med förlossningsrädsla på barnmorskemottagningen, där kulturtolksdoulornas kompetens används.
Regionerna har också utformat särskilda arbetssätt för utlandsfödda kvinnor som inte talar svenska. En region har till exempel en gruppmödrahälsovårdsmodell som är särskilt utformad för kvinnor från Somalia. I en annan finns ett projekt som innebär att barnmorskan gör hembesök efter förlossningen till kvinnor som bor i ett område där många är nyanlända och behöver tolk eller annat stöd.
4.2.3 Ökad tillgänglighet och samordning för gravida med missbruks- och beroendeproblematik
Samordnad vård är viktigt för patienter som har ett stort vårdbehov till följd av psykisk ohälsa, samsjuklighet i beroendesjukdomar eller annan psykisk ohälsa, till exempel till följd av våldsutsatthet. Samverkan mellan olika delar av hälso- och sjukvården, socialtjänsten och andra relevanta aktörer behöver därmed fungera mer effektivt än vad den gör i dag, vilket betonas i överenskommelse 5 och 6. Det framgår också att vårdcentraler och ungdomsmottagningar behöver vara särskilt rustade för att kunna ge ett bra bemötande till personer med psykisk ohälsa och samsjuklighet i beroendesjukdomar.
Kvinnor med missbruks- och beroendeproblematik har större risk för att utsättas för våld och kränkningar i nära relationer jämfört med kvinnor generellt (Länsstyrelsen Västmanland 2021). Utöver tidigare eller aktuella övergrepp kan även försäljning av sex vara vanligare bland kvinnor i missbruk. Barnmorskan har en viktig roll eftersom utsatta kvinnor kan vara extra rädda och sårbara inför förlossningen och behöva mycket och kontinuerligt stöd i vården (SFOG 2017).
Åtta insatser som riktar sig till kvinnor med missbruksproblematik pågick under satsningen 2o15–2021. Två regioner tog fram särskilda team för att underlätta samordningen i vården för gravida kvinnor med pågående missbruk och för att förebygga skador hos deras barn.
De avslutade insatserna gäller kompetenshöjning för personal, exempelvis inom mödrahälsovården. Regionerna har förändrat sina arbetssätt och arbetat uppsökande för att fler kvinnor med missbruksproblematik ska bli inskrivna i mödravård som är riktad till kvinnor med missbruksproblematik. De har också arbetat med bredare insatser för utsatta grupper, varav kvinnor med missbruksproblematik är en.
4.2.4 Arbete för att bättre identifiera kvinnor med psykisk ohälsa
Depression och ångest är de vanligaste formerna av psykisk ohälsa bland nyblivna mödrar (Lydsdottir m.fl. 2014), och många med depression under graviditeten lider av det även efter förlossningen (Socialstyrelsen 2022b). I överenskommelserna står det att vårdkedjan ska stärkas för kvinnor som drabbas av psykisk ohälsa i samband med graviditet och förlossning.
Kvinnor som tidigare varit drabbade av psykisk ohälsa eller som är utsatta för våld i nära relation löper högre risk att drabbas av psykisk ohälsa i samband med graviditet och förlossning. Andra riskfaktorer för depression i samband med graviditet och förlossning är negativa livshändelser, bristande stöd, låg socioekonomisk status, arbetslöshet och migrationsbakgrund samt att ha ett annat modersmål än svenska (SFOG 2009; Socialstyrelsen 2022b). Socialstyrelsen (2022b) menar att vården behöver identifiera symtom på psykisk ohälsa så tidigt som möjligt och därmed motverka att ohälsan blir långvarig och drabbar både kvinnan och hennes relation till barn och eventuell partner. Resultaten från Graviditetsenkäten (SKR 2022a) visar att fler kvinnor vet vart de ska vända sig för att få vård för psykiska besvär efter förlossning jämfört med för fysiska besvär.
Under 2015–2021 genomförde regionerna närmare 100 insatser med inriktning på psykisk ohälsa. Alla regioner utom en hade sådana insatser, ungefär 40 inom graviditetsvårdkedjan och 40 inom primärvården. Övriga insatser är mer övergripande eller rör andra delar av vården. Ändrade arbetssätt, kompetensutveckling och stärkt bemanning är de vanligaste områdena för insatser.
Åren 2020–2021 hade tolv regioner ett trettiotal insatser med koppling till psykisk ohälsa, varav ungefär hälften inom graviditetsvårdkedjan. Utbildningar och förändrade arbetssätt var vanligast. I flera regioner pågick ett arbete med metoder för att bättre identifiera gravida med psykisk ohälsa. Tre regioner gjorde insatser inom primärvården under 2020–2021. En region ökade exempelvis internetbaserade behandlingar inom kognitiv beteendeterapi och utbildade fler behandlare.
4.3 Utbildning till personalen är ett annat fokusområde
Det är viktigt att hälso- och sjukvårdspersonalen har rätt kompetens för att kunna uppmärksamma vårdbehov och därmed tillgängliggöra den vård som patienterna behöver. Vi kan se att flera regioner har utbildat personalen i att bemöta särskilda grupper, bland annat hbtqi-personer och kvinnor som utsatts för våld eller könsstympning.
4.3.1 Insatser för att identifiera kvinnor som är utsatta för våld
Utsatthet för fysiskt våld under graviditet medför stora risker för kvinnan och fostret. Mödrahälsovården rekommenderas att rutinmässigt fråga alla kvinnor om våldserfarenhet, och att ge varje kvinna ett enskilt besök tidigt i graviditeten där frågor om våld ställs (Socialstyrelsen 2014a; SFOG m.fl. 2008). Våldet kan öka i takt med att graviditeten fortskrider (Finnbogadottir & Dykes 2016). Det är därför viktigt att det finns rutiner för att upptäcka våldsutsatthet och att de efterlevs (Socialstyrelsen 2014a). I överenskommelse 2 lyfter SKR och regeringen fram insatser för att nå kvinnor som är utsatta för våld, och i överenskommelse 6 finns ett mål om att personer som utsatts för sexuellt våld och könsstympning ska få god vård som är baserad på bästa möjliga kunskap.
Regionerna genomförde drygt 30 insatser med koppling till våld 2015–2021, varav de flesta var verksamhetsövergripande med fokus på utbildning och förändrade arbetssätt. Under 2020–2021 pågick 17 insatser med koppling till våldsutsatthet.
Flera regioner arbetar med att rutinmässigt ställa frågor om våldsutsatthet, inom olika typer av verksamheter i graviditetsvårdkedjan. En region ger målrelaterad ersättning utifrån hur väl verksamheterna följer regionens riktlinjer, för att öka följsamheten till rutinerna. Några regioner har infört en ny journalmall där dokumentation om våldsutsatthet är dold om patienten själv går in i den digitala journalen. En region har startat en specialistmottagning för våldsutsatta för att kunna ge de identifierade kvinnorna ytterligare vård och behandling.
Mottagningar för sexualbrottsutsatta är ett utpekat verksamhetsområde i de senare överenskommelserna. Regionerna har startat insatser med koppling till sexuellt våld. Under 2022 rapporterade nio regioner att de hade totalt tio nya insatser om sexuellt våld. Ett par regioner har börjat se över möjligheterna att starta öppenvårdsmottagningar som erbjuder klinisk vård och behandling för personer som utsatts för sexuella övergrepp.
4.3.2 Insatser för att identifiera kvinnor som är utsatta för könsstympning
Könsstympning av flickor och kvinnor är ett övergrepp, och har bland annat att göra med föreställningen om att mäns och familjers heder är kopplad till flickors och kvinnors anseende och sexualitet (Jämställdhetsmyndigheten 2022). Socialstyrelsen (2015a) har uppskattat att närmare 38 000 flickor och kvinnor bosatta i Sverige kan vara könsstympade, och senare bedömt att det var en underskattning (Socialstyrelsen 2021a). Många könsstympade kvinnor söker vård i samband med graviditet, exempelvis för att göra en öppningsoperation i samband med en vaginal förlossning (Socialstyrelsen 2020a).
Vårdpersonalen saknar ibland relevant kunskap för att vårda och möta könsstympade kvinnor (Socialstyrelsen 2021a). Kontaktpersonerna beskriver att regionerna behöver stärka sin kompetens om och det utåtriktade arbetet med sexuellt våld och könsstympning. Det kan handla om att öka kunskapen och bli bättre på att fråga om våldsutsatthet. Det kan också gälla bättre samverkan med andra delar av vården och till exempel skolan.
Tio regioner har haft ett tjugotal insatser som rör könsstympning sedan satsningen startade, främst utbildning för personal inom hälso- och sjukvård. Ett antal av dessa insatser täcker både könsstympning och annan våldsutsatthet. Under 2022 startade fyra regioner nya insatser inom området, fortfarande med fokus på kompetensutveckling. En region har arbetat med graviditetsvård för könsstympade på barnmorskemottagningen i ett område med många utlandsfödda. Vården har förbättrats och förekomsten av könsstympning i området har kartlagts med hjälp av en tillfällig lokal registrering i Graviditetsregistret. Var tionde tillfrågad kvinna var utsatt för könsstympning enligt registreringen, och genom projektet är det nu rutin att tillfråga alla gravida som kommer till mottagningen om könsstympning.
Flera regioner beskriver samtidigt att de länge arbetat med insatser inom sexuellt våld och könsstympning, och att det därmed inte är ett område som tillkommit med satsningen.
4.3.3 Utbildning för att bättre bemöta hbtqi-personer
Homosexuella, bisexuella, queera och transpersoner har sämre hälsa än övriga befolkningen. Det gäller framför allt psykisk hälsa, och i synnerhet för transpersoner och bisexuella kvinnor. Homo- och bisexuella och transpersoner är också mer utsatta för diskriminering, trakasserier, våld och hot, vilket delvis kan förklara hälsoskillnaderna (Folkhälsomyndigheten 2022b). Vidare har hbtqi-personer ofta lägre tillit till sjukvården än andra, på grund av bland annat risken för dåligt bemötande från vårdpersonal och tidigare negativa erfarenheter av andra människors fördomar och okunskap (Myndigheten för familjerätt och föräldraskapsstöd 2022).
Under 2015–2021 arbetade nio regioner med totalt 14 insatser som var riktade till hbtqi-personer, varav många verksamhetsövergripande insatser inom exempelvis primärvården och graviditetsvårdkedjan och på ungdomsmottagningar. Hbtqi-certifiering och -diplomering av verksamheter var den vanligaste insatsen, men vissa regioner ordnade även andra utbildningsinsatser för personalen.
5 Nationella insatser inom satsningen
Vi har gått igenom och sammanställt insatser för kvinnors hälsa som genomförts på nationell nivå. Majoriteten är ett resultat av satsningen men vi presenterar även några andra insatser som har betydelse för utvecklingen av kvinnors hälsa.
Vår sammanställning visar följande:
- Flera myndigheter har fått regeringsuppdrag som på olika sätt berört kvinnors hälsa och vården av kvinnor. Totalt har de tilldelats mer än 203 miljoner kronor inom satsningen.
- Socialstyrelsen och SBU har haft flera uppdrag om att ta fram kunskapsstöd inom ramen för satsningen. De flesta rör graviditet och förlossning.
- SKR har arbetat med kartläggning, uppföljning och kunskapsutbyte inom satsningen, vilket regionerna har upplevt som värdefullt.
5.1 Mer än 203 miljoner kronor har fördelats
Flera myndigheter har fått regeringsuppdrag inom ramen för satsningen på kvinnors hälsa, vilket resulterat i ett stort antal rapporter. Framför allt är det Socialstyrelsen och SBU som har fått uppdrag och medel, men pengarna har också gått till E-hälsomyndigheten och Folkhälsomyndigheten. Även den ideella organisationen Riksförbundet för sexuell upplysning (RFSU) har tilldelats medel inom satsningen. Vård- och omsorgsanalys har också fått medel för att utvärdera satsningen. Totalt uppgår anslagen för statliga insatser till cirka 203, 9 miljoner kronor (tabell 2).
Tabell 2. Anslag för statliga insatser kopplade till kvinnors hälsa 2015–2022.
| Myndighet/ organisation | Anslag 2015–2021, miljoner kronor | Anslag 2022, miljoner kronor |
|---|---|---|
| Socialstyrelsen | 79 | 30 |
| SBU | 31 | 13,5 |
| Vård- och omsorgsanalys | 23 | 4 |
| RFSU | 9 | 3 |
| Folkhälsomyndigheten | 5 | 2,5 |
| E-hälsomyndigheten | 1 | 3 |
| Totalt | 148 | 56 |
Under 2015–2019 fördelades cirka 26 miljoner kronor från anslagspost 23, Insatser i primärvården för kvinnors hälsa. Resterande medel, cirka 120 miljoner kronor, kommer från anslagspost 33, Förlossningsvård och kvinnors hälsa. Under 2022 fördelades cirka 60 miljoner från anslagspost 33.
Sammanställningen av anslagen för statliga insatser baseras på de uppdrag som vi har identifierat och en genomgång av regleringsbreven för anslag 1.6. Eventuella medel som regeringen har fördelat utöver det ingår därför kanske inte fullt ut.
5.2 Socialstyrelsen och SBU har utfört de flesta av insatserna
Socialstyrelsen och SBU har genomfört majoriteten av de statliga insatserna. Åren 2015–2022 fick myndigheterna flera uppdrag som rör satsningen, men även andra uppdrag som är relevanta för kvinnors hälsa och förlossningsvården, och de har även tagit fram egeninitierade rapporter. I detta avsnitt beskriver vi övergripande Socialstyrelsens och SBU:s uppdrag. En fullständig redogörelse för samtliga rapporter finns i bilaga 3.
5.2.1 Socialstyrelsens rapporter rör främst graviditet och förlossning
Socialstyrelsen har totalt fått 109 miljoner kronor för olika regeringsuppdrag inom satsningen på kvinnors hälsa. Som svar på regeringsuppdragen har Socialstyrelsen publicerat 25 rapporter, varav 16 stycken har koppling till graviditet och förlossning.
Under 2022 hade Socialstyrelsen i uppdrag att kartlägga och analysera hur förlossningsvården kan utvecklas för att stödja en mer patientnära, trygg och säker vård i förlossningssituationen, vilket resulterade i rapporten Utveckling av förlossningsvården – kartläggning och analys (Socialstyrelsen 2022h). Tillsammans med Nationella vårdkompetensrådet har myndigheten även i uppdrag att ta fram förslag på sätt att förbättra den framtida kompetensförsörjningen av barnmorskor i förlossningsvården. Uppdraget ska slutredovisas den 1 juni 2023 (Regeringskansliet 2o22a).
Under året publicerade Socialstyrelsen också flera kunskapsstöd, exempelvis Graviditet, förlossning och tiden efter – nationellt kunskapsstöd i vårdkedjan och vård på rätt nivå (Socialstyrelsen 2022b). Den 17 februari 2022 fick man i uppdrag att förbereda och stödja implementeringen av nationella riktlinjer för förlossningsvården med kompletterande kunskapsstöd. Enligt uppdraget ska en slutredovisning lämnas senast den 31 maj 2023 (Regeringskansliet 2022b).
Utöver detta publicerade Socialstyrelsen under 2022 nationella riktlinjer för vård vid provocerad vulvodyni, tidigare kallat vestibulit (Socialstyrelsen 2022c, 2022d).
Socialstyrelsen har också haft egeninitierade uppdrag och andra regeringsuppdrag
Socialstyrelsen har också haft andra regeringsuppdrag med koppling till kvinnors hälsa, vilket resulterat i flera rapporter. Ett exempel på närliggande regeringsuppdrag gäller den nationella strategin för att förebygga och bekämpa mäns våld mot kvinnor (Regeringen 2016). Det har bland annat resulterat i en kartläggning av vården av kvinnor som utsatts för könsstympning (Socialstyrelsen 2020a, 2021a).
Socialstyrelsen har utöver det tagit fram flera egeninitierade rapporter om kvinnors hälsa, till exempel en rapport med rekommendation till hälso- och sjukvården att erbjuda ett nationellt screeningprogram för livmoderhalscancer (Socialstyrelsen 2022f) och en utvärdering av vården vid endometrios (Socialstyrelsen 2019a).
5.2.2 Majoriteten av SBU:s rapporter rör graviditetsvårdkedjan
Under perioden 2015–2022 fick SBU 44,5 miljoner kronor i anslag för satsningen. SBU har på samma sätt som Socialstyrelsen både publicerat rapporter som svar på uppdrag inom satsningen och egeninitierade publikationer med koppling till kvinnors hälsa.
Majoriteten av kunskapsunderlagen rör graviditet och förlossning, 15 av totalt 20 rapporter. Flera handlar om komplikationer under eller efter graviditet, exempelvis förlossningsbristningar, extremt graviditetsillamående med kräkningar (hyperemis), postpartumdepression och graviditetsrelaterad bäckensmärta. SBU har också gjort en systematisk översikt över forskning om bemötande och stöd när barn föds döda.
Inom övrig specialiserad vård har SBU tagit fram kunskapsunderlag om sjukdomar som i stor utsträckning drabbar kvinnor, exempelvis långvariga smärttillstånd, migrän och lipödem, men även rena kvinnosjukdomar såsom livmoderhalscancer och vulvodyni.
Under 2022 tog SBU fram två olika rapporter där patienter, anhöriga och vårdpersonal involverats i arbetet med att prioritera vetenskapliga kunskapsluckor. Den ena rapporten handlar om graviditetsrelaterad bäckensmärta, och den andra gäller kejsarsnitt på kvinnans önskemål och fördelar och nackdelar med det för kvinna och barn (SBU 2022a, 2022b). När det gäller kejsarsnitt var kunskap om komplikationer för både kvinnan och barnet det högst prioriterade kunskapsområdet. Effekten av ett sammanhållet standardiserat vårdförlopp var den forskningsfråga som deltagarna rankade högst relaterat till graviditetsrelaterad bäckensmärta.
SBU har också haft egeninitierade uppdrag och andra regeringsuppdrag inom området kvinnors hälsa
Utöver regeringsuppdragen har SBU också tagit fram flera andra publikationer som rör kvinnors hälsa, inom både egeninitierade uppdrag och andra regeringsuppdrag. Till exempel har ett regeringsuppdrag om psykisk ohälsa lett till publicering av två rapporter med koppling till graviditetsvårdkedjan: Identifiering av kvinnor med möjliga depressions- och ångestsyndrom under graviditet och Identifiering av traumatiska förlossningsupplevelser (SBU 2021b, 2021c). Dessutom har SBU tagit fram ytterligare 28 publikationer inom områden med koppling till kvinnors hälsa, framför allt med fokus på graviditetsvårdkedjan men också om kvinnosjukdomar såsom endometrios och bröstcancer.
5.3 Andra myndigheter har fått mindre uppdrag
Andra aktörer har också fått olika uppdrag som rör satsningen på kvinnors hälsa. E-hälsomyndigheten har fått medel för att göra en förstudie om ett statligt, nationellt utrymme för bilddiagnostik. Uppdraget relaterar till kvinnors hälsa genom att det i första skedet omfattade en datadelningstjänst inom mammografiområdet. Uppdraget slutredovisades den 1 december 2022 (E-hälsomyndigheten 2021).
Både RFSU och Folkhälsomyndigheten har fått uppdrag inom området sexuell och reproduktiv hälsa och rättigheter. Under 2016–2018 fick RFSU medel för att sprida kunskap om sexuella och reproduktiva rättigheter, både till befolkningen i stort och mer specifikt till kvinnor med migrantbakgrund. Under 2022 fick organisationen återigen medel från satsningen med samma syfte. Denna gång inkluderades också män med migrantbakgrund. Folkhälsomyndigheten fick 2020–2022 medel för att stärka arbetet med sexuell och reproduktiv hälsa och rättigheter, genom att utarbeta och implementera en nationell strategi. Uppdraget ska slutredovisas den 1 juni 2023 (Regeringskansliet 2021).
5.4 SKR samordnar satsningen och stödjer regionerna
SKR:s arbete har utvecklats medan satsningen pågått. Sedan starten har SKR haft i uppdrag att i samverkan med regionerna och andra aktörer, till exempel Socialstyrelsen, kartlägga behov och ge förslag på insatser inom ramen för satsningen. Enligt överenskommelsen ska SKR samordna sitt arbete med andra överenskommelser som rör samma och näraliggande områden, samt följa kvalitet och resursåtgång inom mödra- och förlossningsvården genom kvalitetsregister. SKR ska bland annat föreslå sätt att utveckla hälso- och sjukvården som rör kvinnors hälsa. Man ska kontinuerligt informera Socialdepartementet om hur arbetet fortlöper genom sin roll som representant för programområdet om kunskapsstöd inom förlossningsvården och kvinnosjukvården.
Regionerna ska också få stöd från SKR i sitt utvecklings- och förbättringsarbete utifrån den strategiska plan som SKR tog fram 2019. En del i detta är att se hur regionerna kan använda Graviditetsenkäten i det lokala förbättringsarbetet.
SKR har även fått medel kopplat till cancer som drabbar kvinnor, framför allt för att främja regional och nationell samverkan inom livmoderhalscancerscreening och rehabilitering av bäckenkomplikationer vid cancersjukdom. Enligt överenskommelse 4 tilldelades de även medel för att ta fram patientinformation om cancer och graviditet.
I överenskommelse 6 fick SKR också medel genom RCC för att utveckla verksamheten för cancerscreening. Det omfattar bland annat att testa nya arbetssätt och generiska kallelsesystem, och medel för att alla regioner ska få möjlighet att ansluta sig till kvalitetsregistret för mammografi. Under 2022 gick uppdraget om pilotprojekt för nya arbetssätt i stället till RCC inom överenskommelsen om jämlik och effektiv cancervård med kortare väntetider, vilket framgår av överenskommelse 7.
5.4.1 SKR tar fram kunskapsunderlag och praktisk vägledning
För att underlätta regionernas arbete med satsningen har SKR tagit fram både kunskapsunderlag och en praktisk vägledning. Initialt kartlade organisationen konkreta utmaningar och förbättringsområden utifrån överenskommelsens fokus, och gjorde också tidigt i satsningen en nationell kartläggning av vården före, under och efter graviditet. När neonatalvården inkluderades genomförde SKR även en kartläggning inom den delen av vården. Varje år har SKR också publicerat en sammanfattning av regionernas insatser inom satsningen på kvinnors hälsa.
Inledningsvis hade regionerna svårt att förstå hur de olika mål- och förbättringsområdena för satsningen förhöll sig till varandra och få en bild av uppnådda resultat från satsningen. Därför har SKR tagit fram en strategisk plan för regionernas arbete. Utöver det har SKR även tagit fram stöd till regionerna i arbetet inom vården för personer som utsatts för sexuellt våld. Man har även publicerat en kartläggning av kvinnors behov inom sexuell och reproduktiv hälsa genom livet, och underlag som ska ge bättre förutsättningar för en trygg och säker förlossning. SKR har också tagit fram kunskapsunderlag om kompetensförsörjningen inom förlossningsvården, med bland annat en rapport om strategier för att använda kompetens på rätt sätt, utifrån fallstudier och intervjuer med personal inom graviditetsvårdkedjan. I bilaga 3 finns en sammanställning av SKR:s publikationer inom satsningen på kvinnors hälsa.
Omkring hälften av regionerna tar under intervjuerna spontant upp att SKR haft stor betydelse för deras arbete med satsningen. De beskriver dels att underlagen som SKR tagit fram har varit betydelsefulla, dels att SKR organiserat arbetet med satsningen på ett bra sätt. Det handlar bland annat om att kontaktpersonsträffarna har främjat erfarenhetsutbyte mellan regionerna.
6 Utvecklingen av kvinnors hälsa
I det här kapitlet redogör vi för utvecklingen av kvinnors hälsa. Våra analyser baseras på ett antal indikatorer som vi följt över tid. Resultatet tyder på att vården har blivit mer kunskapsbaserad och säkrare, och det finns tecken på en ökad personcentrering. När det gäller tillgängligheten ser utvecklingen olika ut för indikatorerna; väntetiderna har blivit längre men andra aspekter av tillgänglighet har förbättrats. Skillnaderna i resultat mellan regioner och olika grupper av kvinnor kvarstår också.
Detta är våra viktigaste resultat:
- Det finns vissa tecken på att vården har blivit säkrare, med färre vårdskador, färre dödfödda barn och en lägre andel kvinnor som får allvarliga bristningar. Samtidigt har andelen barn med låga Apgar-poäng ökat, liksom antalet akuta återinskrivningar av mödrar.
- Flera indikatorer pekar på att vården vid graviditet och förlossning blivit mer kunskapsbaserad. Bland annat har fler kvinnor tillfrågats om våldsutsatthet och alkoholvanor under graviditeten. Det är också fler kvinnor som får stöd vid förlossningsrädsla.
- Tillgängligheten utvecklas på olika sätt. Fler kvinnor kommer på eftervårdsbesök men färre deltar i föräldrastöd, vilket delvis har påverkats av pandemin. Väntetiderna har blivit längre men samtidigt upplever majoriteten av kvinnorna att de har tillgång till den vård som de behöver och att väntetiderna är rimliga.
- Vi ser en minskad personcentrering i primärvården, men en mer positiv utveckling i den specialiserade vården.
- Indikatorerna som inte rör graviditet och förlossning visar en förbättring av den sexuella och reproduktiva hälsan med färre aborter och klamydiainfektioner. Samtidigt har den psykiska hälsan blivit allt sämre.
- Trots en positiv utveckling på riksnivå för flera indikatorer kvarstår många skillnader mellan regioner och mellan olika grupper av kvinnor.
6.1 Uppföljningen baseras på över femtio indikatorer
Enligt vårt uppdrag ska vi beskriva hur området kvinnors hälsa och förlossningsvården utvecklades under perioden 2015–2022. Överenskommelserna saknar dock tydliga, mätbara mål och därför har vi inte kunnat följa upp någon måluppfyllelse. Vi har i stället följt utvecklingen för ett urval av indikatorer för att se om satsningen haft önskad effekt på de övergripande målen. Utgångspunkten är densamma som i vår tidigare rapport Förlösande för kvinnohälsan (rapport 2020:11). Vi har fortsatt att följa de indikatorer som vi tog upp där, men resultaten bygger nu på en längre period.
6.1.1 De övergripande målen motsvarar kvalitetsdimensioner för en god vård och omsorg
God vård och omsorg är en modell som används av Socialstyrelsen för att ta fram och utveckla indikatorer. Överenskommelsernas övergripande mål motsvarar i stort sett de sex kvalitetsdimensionerna i modellen, det vill säga att vården är säker, kunskapsbaserad, tillgänglig, effektiv, jämlik och individanpassad. Modellen utgår bland annat från hälso- och sjukvårdslagen (2017:30), tandvårdslagen (1985:125) och socialtjänstlagen (2001:453) (Socialstyrelsen 2009, 2017b, 2020c).
I stället för individanpassad använder vi begreppet personcentrerad, som tar hänsyn till människors sammanhang och hur de upplever och hanterar sin sjukdom, och inte enbart fokuserar på interaktionen mellan patient och vårdgivare i det enskilda kliniska mötet (Vård- och omsorgsanalys 2018b). Effektiv vård är inte ett uttalat mål i överenskommelserna.
6.1.2 Vi följer ett antal indikatorer för att kartlägga utvecklingen
För att analysera utvecklingen inom området kvinnors hälsa har vi följt upp 54 indikatorer över tid, med information från bland annat Graviditetsregistret, Nationell patientenkät, Folkhälsoenkäten och olika register som hanteras av Socialstyrelsen.
För att avgöra om den eventuella utveckling vi ser är en del av en längre trend eller inte har vi analyserat utvecklingen från en tid innan satsningen inleddes och fram till och med 2021, så långt det är möjligt. Vi har inte kunnat inkludera uppgifter för 2022 eftersom data för de flesta av indikatorerna ännu inte publicerats vid tidpunkten för arbetet med den här rapporten. Eftersom olika datakällor omfattar olika tidsperioder har det inte alltid varit möjligt att välja ett basår långt innan satsningen inleddes. Några datakällor har också en längre tids eftersläpning för inrapportering och redovisning, vilket gör att vi ännu inte har information för 2021.
För alla indikatorer följer vi utvecklingen på nationell nivå. Där det är möjligt följer vi också skillnader mellan regioner och olika grupper av kvinnor för att belysa vårdens jämlikhet. Vi analyserar skillnader utifrån födelseland (född i Sverige, född i Europa eller född utanför Europa), och utifrån moderns utbildningsnivå (grundskoleexamen, gymnasieexamen eller eftergymnasial examen). För att undersöka hur skillnaderna har utvecklats har vi undersökt om variationen har förändrats 2021 jämfört med vårt första mätår. Kompletterande metodbeskrivningar finns i bilaga 4.
Överenskommelsen för 2017–2019 lyfter fram information om sexuell och reproduktiv hälsa, könsstympning, våldsutsatthet och jämställt föräldraskap som möjliga områden för insatser. Indikatorer som speglar våldsutsatthet och föräldrastöd beskrivs i avsnitt 6.3. När det gäller könsstympning har vi inte hittat någon indikator som beskriver utvecklingen. För att belysa utvecklingen av sexuell och reproduktiv hälsa redovisar vi utvecklingen av antalet aborter och klamydiainfektioner.
6.1.3 Den övergripande utvecklingen beskrivs med hjälp av pilar
I det här kapitlet ger vi en översiktlig bild av utvecklingen för de olika indikatorerna med hjälp av pilar, se figur 7.
Figur 7. Förklaring till kommande figurer som beskriver indikatorernas utveckling.
För några av indikatorerna har en arbetsgrupp inom Graviditetsregistret tagit fram målvärden för mödrahälsovård och förlossning. Där det är relevant kopplar vi resultaten till dessa målvärden. Målvärdena för förlossningsvården är valda så att de motsvarar den 8:e bästa (= 20:e percentilen) kliniken för varje indikator baserat på 2018 års data. Det innebär att 20 procent av klinikerna i Sverige hade ett resultat som var lika med eller bättre än målvärdet under 2018. Här är några exempel på målvärden som rör mödrahälsovården:
- Minst 95 procent av de gravida ska tillfrågas om alkoholvanor i samband med inskrivningen.
- Minst 95 procent av de gravida ska tillfrågas om våldsutsatthet någon gång under graviditeten.
- Minst 90 procent av de förlösta ska komma på eftervårdsbesök.
6.2 Vården verkar ha blivit säkrare och vårdskadorna har minskat
Inom svensk mödrahälsovård och förlossningsvård är den medicinska kvaliteten generellt hög. Vi har valt att följa utvecklingen av antalet dödfödda barn per 1 000 födda, andelen barn med låga Apgar-poäng, andelen mödrar som blir akut återinskrivna på en vårdavdelning inom 30 dagar efter förlossningen och andelen allvarliga bristningar efter förlossning. Figur 8 visar utvecklingen för indikatorerna som rör säker vård.
Figur 8. Sammanfattning av utveckling av indikatorer för säker vård.
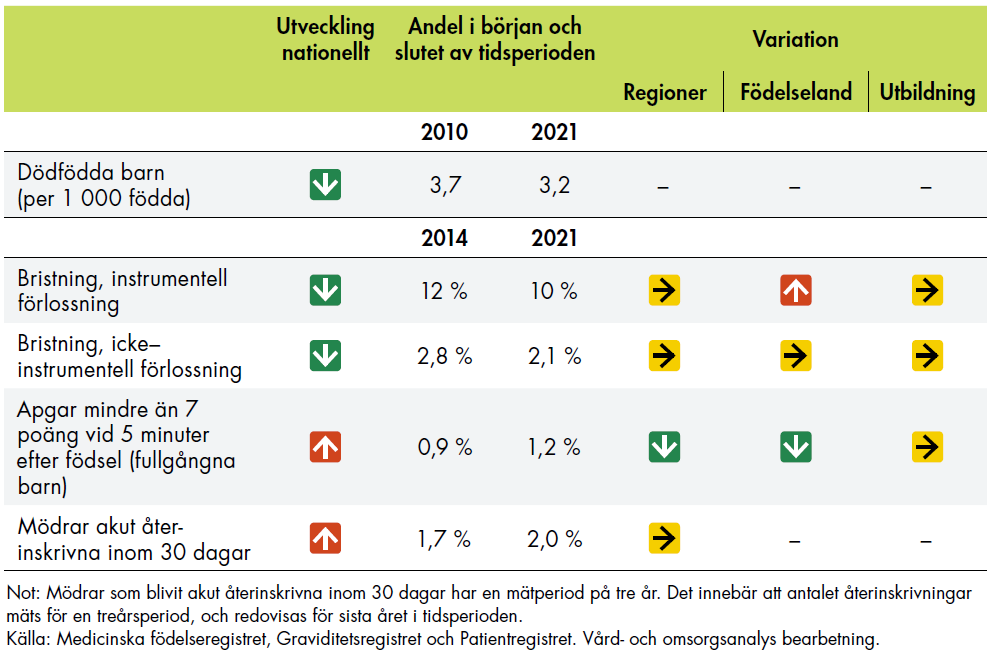
6.2.1 Lägre andel dödfödda kan bero på ändrade riktlinjer
Intrauterin fosterdöd innebär att barnet dör i livmodern någon gång efter 22 fullgångna graviditetsveckor, och drygt hälften av dödsfallen inträffar före graviditetsvecka 37. Tillväxthämning är den komplikation som tydligast kan kopplas till att barn dör i livmodern, särskilt före fullgången tid. Andra riskfaktorer är att kvinnan har högt BMI, ohälsosamma levnadsvanor, låg eller hög ålder, är förstföderska eller har en utsatt social situation (Socialstyrelsen 2022e).
Antalet dödfödda barn var i stort sett oförändrat 3,7–4,0 per 1 000 födda under 2010–2018. Andelen har sedan sjunkit till ungefär 3,2 per 1 000 födda barn, vilket är mycket låga andelar i en internationell jämförelse (Socialstyrelsen 2o22i). Vi använder WHO:s definition, vilket innebär barn födda efter 22 fullgångna veckor utan livstecken vid födseln.
Det minskade antalet dödfödda barn kan ha koppling till ändrade riktlinjer för igångsättning, eller induktion, vid överburenhet. En svensk studie jämförde flera medicinska utfall i anslutning till födseln (perinatalt), både för mamman och för barnet, beroende på om förlossningen inducerades i vecka 41 eller 42. Resultaten visade tecken på att fler barn överlevde när förlossningen inducerades tidigare (Wennerholm m.fl. 2019). Studien avslutades i förtid och ledde till att riktlinjerna för induktion förändrades. Svensk förening för obstetrik och gynekologi har tillsammans med Svenska barnmorskeförbundet (2020) tagit fram råd om att induktion ska erbjudas vid 41 graviditetsveckor. Det nationella programområdet för kvinnosjukdomar och förlossning, inom det nationella systemet för kunskapsstyrning, har ändrat sina riktlinjer på samma sätt (Sveriges Regioner i samverkan 2021). Sex regioner har använt medel från satsningen för att införa de nya riktlinjerna och har anpassat både bemanning och lokaler.
Andelen förlossningar i graviditetsvecka 41 som startar genom induktion har ökat mycket under de senaste åren. De fördubblades mellan 2019 och 2020, från 21 till 42 procent. Det finns regionala variationer, särskilt när det gäller induktioner i slutet av graviditeten. Andelen induktioner under graviditetsvecka 41 var högst i Dalarna och Västernorrland, omkring 70 procent, och lägst i Stockholm, Kalmar och Jönköping med ungefär 30 procent under 2021 (Socialstyrelsen 2022i). Andelen induktioner har även ökat sett till alla förlossningar oavsett graviditetslängd, från 18 till 26 procent 2017–2021 (Socialstyrelsen 2022i).
Det går ännu inte att veta om det finns ett samband med den minskade perinatala dödligheten. Mer kunskap behövs för att kunna säga vad den minskade dödföddheten beror på, och siffrorna bör därför tolkas med försiktighet (Socialstyrelsen 2022i).
6.2.2 Fler kvinnor blir oplanerat återinskrivna efter förlossning
Andelen kvinnor som blir akut (oplanerat) återinskrivna på en vårdavdelning inom 30 dagar efter förlossningen är en indikator som föreslagits av Nordiska ministerrådets arbetsgrupp för patientsäkerhet och som redovisas i öppna jämförelser om säker vård (Socialstyrelsens 2017b). Andelen mödrar som blivit akut återinskrivna har ökat från 1,7 procent 2014 till 2 procent 2021. Det kan tyda på att mödrar skrivs ut för tidigt och att vårdplaneringen brister (Socialstyrelsen 2017a).
6.2.3 Färre kvinnor drabbas av allvarliga bristningar
Vid instrumentell förlossning, det vill säga förlossning med sugklocka eller tång, ökar riskerna för att kvinnan ska drabbas av en bristning (SBU 2021a). Andelen med allvarliga förlossningsbristningar (grad III–IV) minskade 2014–2021, från 12,1 till 10,0 procent vid instrumentella förlossningar och från 2,8 till 2,1 procent vid icke-instrumentella. Trots minskningen uppnås fortfarande inte Graviditetsregistrets nationella målvärden för bristningar. För allvarliga bristningar är det också sannolikt att en förbättrad diagnostisering lett till en ökad andel upptäckta bristningar (Vård- och omsorgsanalys 2019b).
Det finns samtidigt en stor variation mellan regionerna och enskilda förlossningskliniker. I Gävleborg fick 1,3 procent av kvinnorna en allvarlig bristning under 2021, jämfört med 3,5 procent i Östergötland och Jämtland, enligt statistik från Medicinska födelseregistret.
Andelen kvinnor som drabbats av en allvarlig bristning vid icke-instrumentella förlossningar är högst bland kvinnor födda utanför Europa och bland kvinnor med en eftergymnasial examen. Andelen minskade under perioden 2014–2021 bland kvinnor oavsett födelseland (Sverige, övriga Europa och utanför Europa), men skillnaderna mellan grupperna kvarstår.
Även när det gäller instrumentella förlossningar är det vanligare att kvinnor födda utanför Europa drabbas av allvarliga bristningar. Skillnaderna mellan kvinnor med olika födelseland minskade 2017–2020, men har därefter ökat (figur 9).
Figur 9. Andelen kvinnor med olika födelseland som fått bristningar vid instrumentell vaginal förlossning 2014–2021.
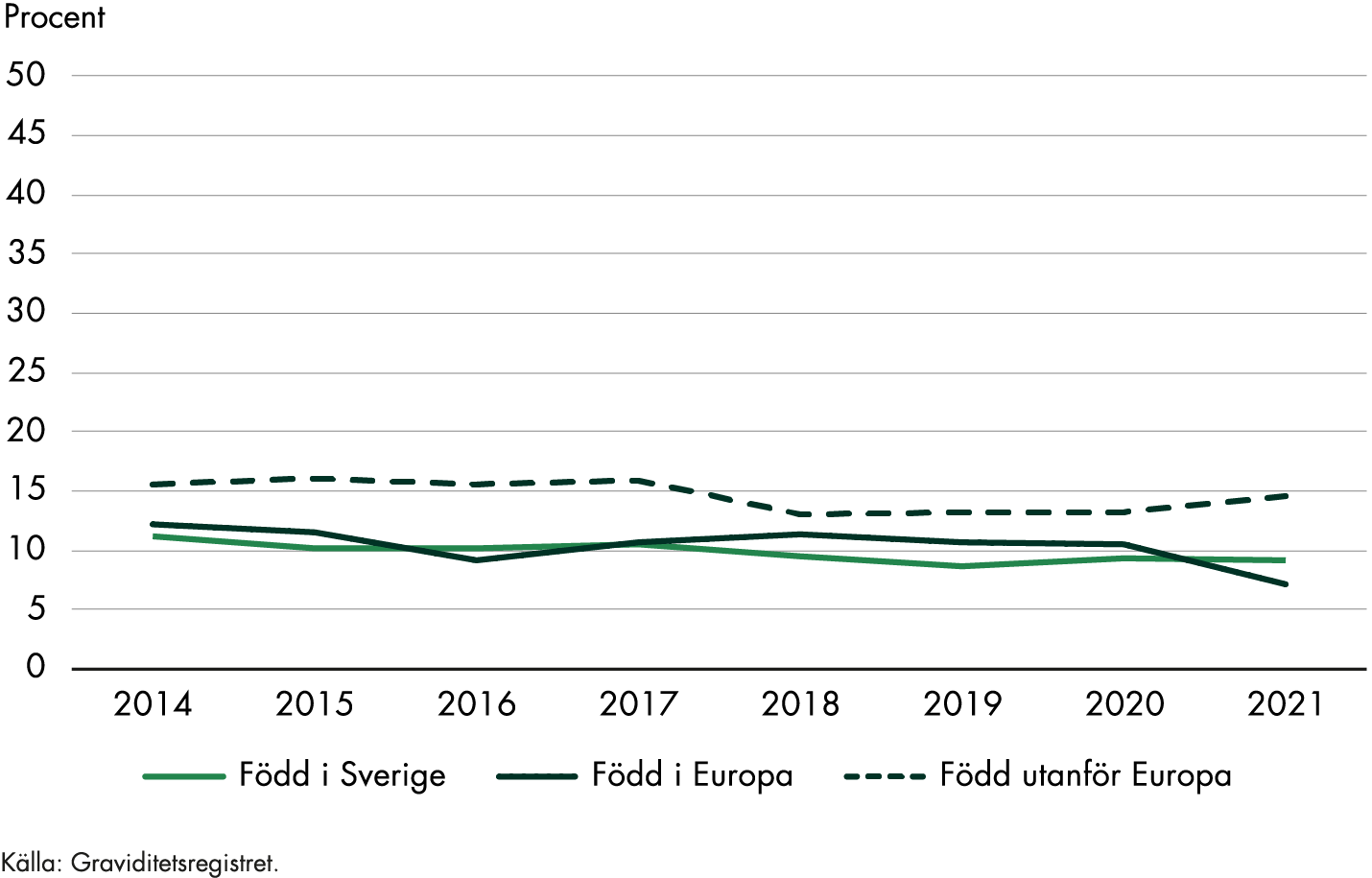
| Bristningar graderas i fyra steg
Första gradens bristning (grad I) Andra gradens bristning (grad II) Tredje gradens bristning (grad III) Fjärde gradens bristning (grad IV) Källa: SFOG (2020). |
6.2.4 Andelen barn med låg Apgar-poäng har ökat
Hälsotillståndet hos nyfödda barn direkt efter födseln kan bedömas genom poängsystemet Apgar. Andelen nyfödda med låg Apgar, det vill säga under sju poäng, ökade 2014–2021. Detta kan ha många orsaker, exempelvis att fler mammor har övervikt och att man i högre grad tillämpar så kallat skonsamt eller långsamt framfödande. Variationer i bedömning av poängskalan kan också vara en förklaring.
| Apgar-poäng används för att bedöma hälsotillståndet hos nyfödda
I bedömningen av Apgar-poäng tar man hänsyn till barnets hjärtfrekvens, andning, hudfärg, muskeltonus (muskelspänning) och reflexer. Låg Apgar-poäng är en indikation på ett sämre hälsotillstånd hos barnet. Barn med låg poäng fem minuter efter födseln har en högre risk för allvarliga neurologiska skador och högre dödlighet (Socialstyrelsen 2015b). Det finns flera faktorer som kan orsaka låga Apgar-poäng, såsom komplikationer i samband med förlossningen och påverkan av narkos eller smärtstillande hos modern. Bedömningen utförs vid 1, 5 och 10 minuters ålder på alla nyfödda barn, samt därefter var 5:e minut vid fortsatt neonatal hjärt- och lungräddning. Även för friska barn görs en fortlöpande bedömning av motsvarande parametrar efter 10 minuter, men utan poängsättning. |
6.3 Vården har i vissa delar blivit mer kunskapsbaserad
För att bedöma om vården har blivit mer kunskapsbaserad följer vi ett antal indikatorer där det finns olika typer av riktlinjer, rekommendationer och kunskapsunderlag som grund för vården. Indikatorerna det gäller är andelen kvinnor som är inskrivna på mödrahälsovården, som blivit tillfrågade om våldsutsatthet och alkoholkonsumtion, fått stöd för förlossningsrädsla och behandlats för psykisk ohälsa under graviditeten samt andelen kejsarsnitt och andelen barn som ammas. Vi har också följt upp andelen kvinnor som diskuterat mat-, motions-, tobaks- och alkoholvanor med en läkare eller annan vårdpersonal. Figur 10 visar utvecklingen för indikatorerna om kunskapsbaserad vård.
Figur 10. Sammanfattning av utvecklingen av indikatorer för kunskapsbaserad vård.
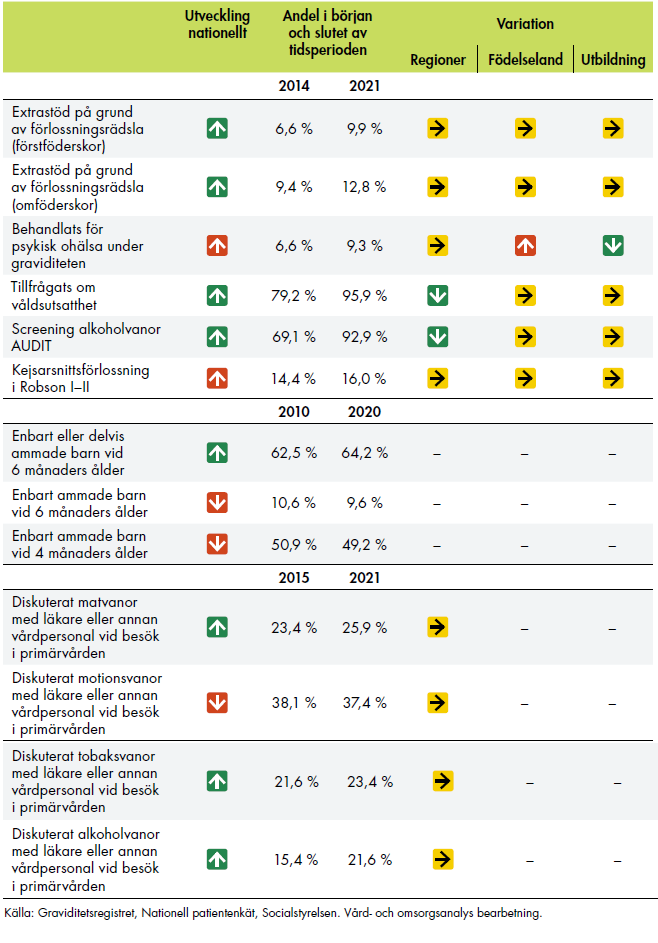
6.3.1 Fler kvinnor får extra stöd på grund av förlossningsrädsla
Förlossningsrädsla definieras utifrån om den är primär eller sekundär eller beror på samsjuklighet med exempelvis depression, ångestsyndrom eller annan psykisk sjukdom. Rädslan kategoriseras också utifrån hur svår den är, från lättare oro till fobisk rädsla (Socialstyrelsen m.fl. 2011). Primär förlossningsrädsla förekommer inför den första förlossningen och kan ha många bakomliggande orsaker medan sekundär förlossningsrädsla uppstår efter tidigare negativa erfarenheter av en förlossning (SFOG m.fl. 2008). Därmed är det relevant att undersöka förekomsten av förlossningsrädsla hos förstföderskor och hos omföderskor.
Fler kvinnor fick stödåtgärder för förlossningsrädsla 2021 jämfört med 2014. Resultatet är inte helt lätt att tolka i och med att vi saknar information om hur många som har förlossningsrädsla. Det är en positiv utveckling om ökningen beror på att vården har blivit bättre på att uppmärksamma och stötta kvinnor med förlossningsrädsla, men om utvecklingen speglar en ökad andel kvinnor med förlossningsrädsla är det en negativ utveckling. Det uppskattas att 6–16 procent av alla gravida har förlossningsrädsla (SFOG 2017; Socialstyrelsen 2022j), men omfattningen är svår att mäta eftersom det saknas en enhetlig definition av begreppet.
Gravida kvinnor med eftergymnasial examen fick oftare stödåtgärder för förlossningsrädsla än de med gymnasie- eller grundskoleexamen under 2014–2021. Det gällde även gravida som är födda i Sverige jämfört med kvinnor från andra länder. Samtidigt visar en svensk forskningsstudie att förlossningsrädsla är tre gånger så vanligt bland utrikesfödda kvinnor jämfört med kvinnor födda i Sverige (Ternström m.fl. 2015).
6.3.2 Fler kvinnor får behandling för psykisk ohälsa under graviditeten
Psykisk ohälsa kan öka risken för förtidig förlossning och tillväxthämning samt leda till sämre anknytning och samspel med barnet (Graviditetsregistret 2017). Den indikator vi har valt att följa beskriver andelen kvinnor som behandlats för psykisk ohälsa under graviditeten. Behandling avser i detta fall medicinsk eller psykologisk behandling, exempelvis samtalsstöd.
Det har blivit vanligare att gravida kvinnor behandlas för psykisk ohälsa, med medicin, samtal eller en kombination av båda. Andelen ökade från 6,6 till 9,3 procent under 2014–2021. Det finns skillnader mellan regionerna, men de är oförändrade sedan 2014. Resultaten från SKR:s enkät till gravida visar att fler kvinnor vet vart de kan vända sig med psykiska problem efter graviditet och förlossning jämfört med fysiska problem (SKR 2022a).
Även för den här indikatorn är resultatet svårt att tolka eftersom vi inte vet hur många kvinnor som har psykisk ohälsa. Det är en positiv utveckling om ökningen beror på att vården identifierar fler av de kvinnor som behöver behandling, det vill säga att ett tidigare ouppmärksammat vårdbehov nu har blivit adresserat. Om ökningen däremot beror på att fler har psykisk ohälsa är utvecklingen negativ.
När det gäller kvinnor med olika utbildningsnivå ser vi små skillnader i andelen som fått behandling, och den minskade också 2014–2021. Skillnaden är större utifrån födelseland, med en större andel behandlade bland kvinnor som är födda i Sverige. Andelen ökade också från cirka 7 till 11 procent under 2014–2021. Samtidigt är andelen i stort sett oförändrad bland kvinnor födda utanför Sverige. Det medför att vi ser en ökad skillnad mellan utrikesfödda och kvinnor födda i Sverige (figur 11).
Figur 11. Andelen kvinnor med olika födelseland som behandlas för psykisk ohälsa under graviditeten, 2014–2021.
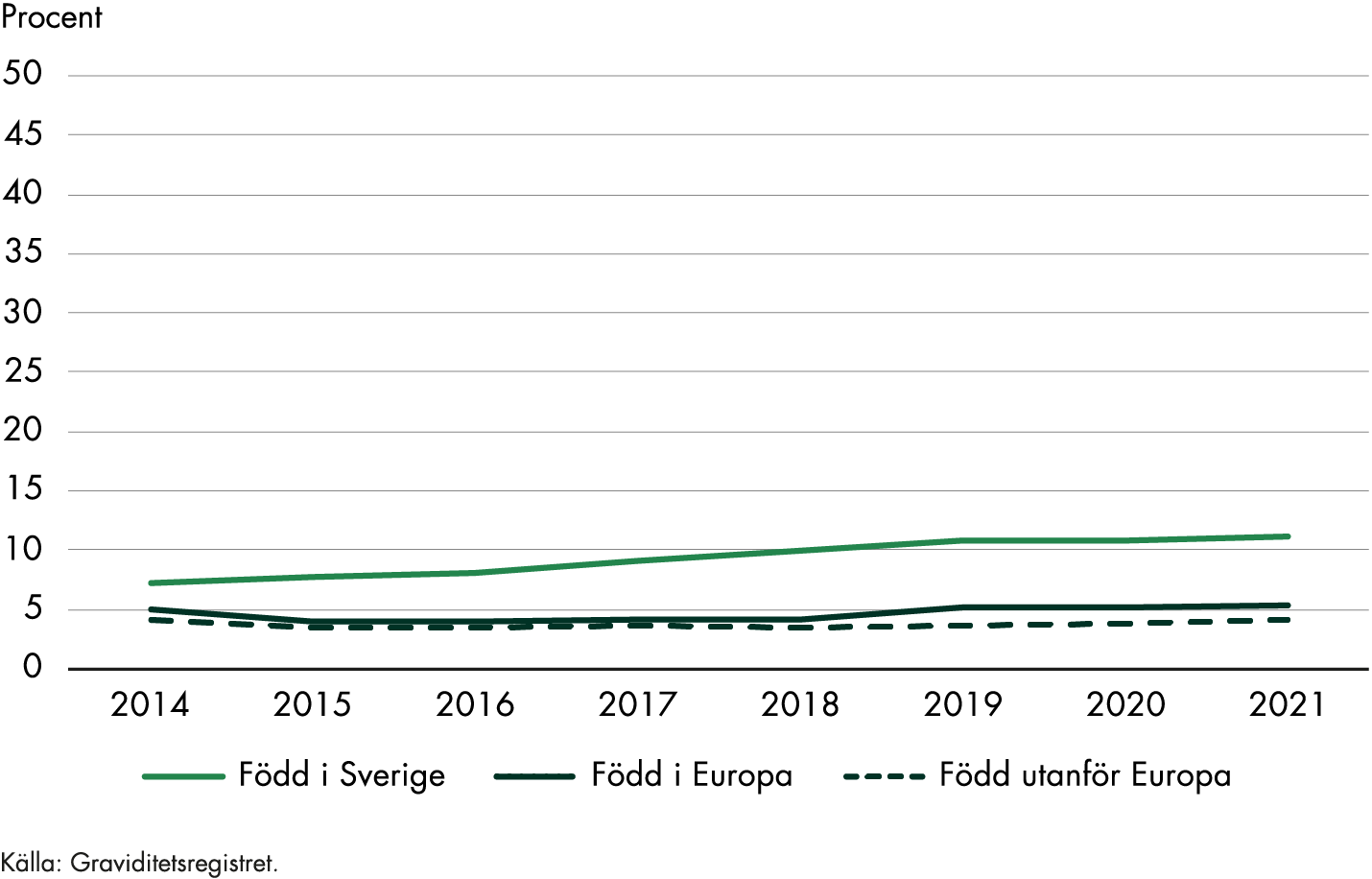
6.3.3 Mål om andel som tillfrågas om våldsutsatthet har uppnåtts
Mödrahälsovården rekommenderas att rutinmässigt fråga alla kvinnor om våldserfarenhet, och att tidigt i graviditeten ge varje kvinna ett enskilt besök där frågor om våld ingår som en del av anamnesen. Rekommendationerna baseras på forskning som visar att rutinmässiga frågor, i synnerhet inom mödrahälsovården, markant ökar upptäckten av våldsutsatta (SFOG m.fl. 2008; Socialstyrelsen 2014a).
Av kvinnorna som födde barn 2021 var det 91–99 procent som tillfrågades om våldsutsatthet under graviditeten i olika regioner. På riksnivå var andelen 96 procent. Graviditetsregistret har satt 95 procent som ett nationellt målvärde, vilket därmed uppfylldes. Skillnaderna mellan regionerna minskade också 2014–2021.
Det är något vanligare att kvinnor som är födda i Sverige blir tillfrågade om våldsutsatthet i mödrahälsovården, och minst vanligt för kvinnor som är födda utanför Europa. Andelen har ökat i alla grupper men skillnaderna mellan grupperna kvarstår.
6.3.4 Andelen som tillfrågas om alkoholkonsumtion har ökat
Eftersom alkoholkonsumtion under graviditeten har skadlig inverkan på fostret rekommenderar Socialstyrelsen (2018b) att gravida kvinnor helt avstår från alkohol under graviditeten och att all konsumtion av alkohol under graviditet ska ses som riskbruk eller skadligt bruk. Barnmorskor och läkare bör därför uppmärksamma alkoholkonsumtion tidigt i graviditeten (SFOG m.fl. 2008).
Graviditetsregistret har satt ett nationellt målvärde, att 95 procent av kvinnorna ska tillfrågas om sin alkoholkonsumtion, men andelen varierar mellan regionerna. Sedan 2014 har andelen ökat och skillnaderna mellan regionerna har minskat, men målet på riksnivå uppnås fortfarande inte. År 2021 var det 93 procent av gravida kvinnor som fick frågor om alkoholkonsumtion, och andelen varierade mellan 83 till–97 procent i regionerna.
6.3.5 Kejsarsnitt har blivit vanligare men det finns skillnader mellan grupper
Kejsarsnitt kan delas upp i planerade och akuta. De allra flesta planerade kejsarsnitt utförs av medicinska skäl, men en mindre del genomförs på moderns önskan. En vaginal förlossning anses i de flesta fall vara bättre för mamman och barnet, eftersom de komplikationer som kan uppstå efter kejsarsnitt är fler och ofta allvarligare än de efter en vaginal förlossning (Socialstyrelsen m.fl. 2011).
Vi beskriver utvecklingen av antalet planerade och akuta kejsarsnitt i förlossningsgruppen Robson I–II. Gruppen består av förstföderskor med enkelbörd, barnet i huvudbjudning och en fullgången graviditet (37 fullgångna graviditetsveckor). Det finns inget etablerat målvärde för hur många som ska förlösas med kejsarsnitt, men tidigare rekommenderade Världshälsoorganisationen att maximalt 10–15 procent av alla förlossningar skulle vara kejsarsnitt. Rekommendationen är nu att kejsarsnitt ska utföras när det behövs, snarare än att vården ska sträva efter en specifik angiven procentandel (Världshälsoorganisationen 2018).
I förlossningsgruppen Robson I–II ökade andelen kejsarsnitt 2014–2021, och de är vanligast bland kvinnor födda utanför Europa (figur 12). Skillnaderna är mindre mellan kvinnor med olika utbildning än mellan kvinnor med olika födelseland. Skillnaderna kvarstår mellan regioner och mellan kvinnor med olika utbildningsnivå och födelseland.
Figur 12. Andelen kvinnor med olika födelseland i förlossningsgruppen Robson I–II som förlöstes med kejsarsnitt 2014–2021.
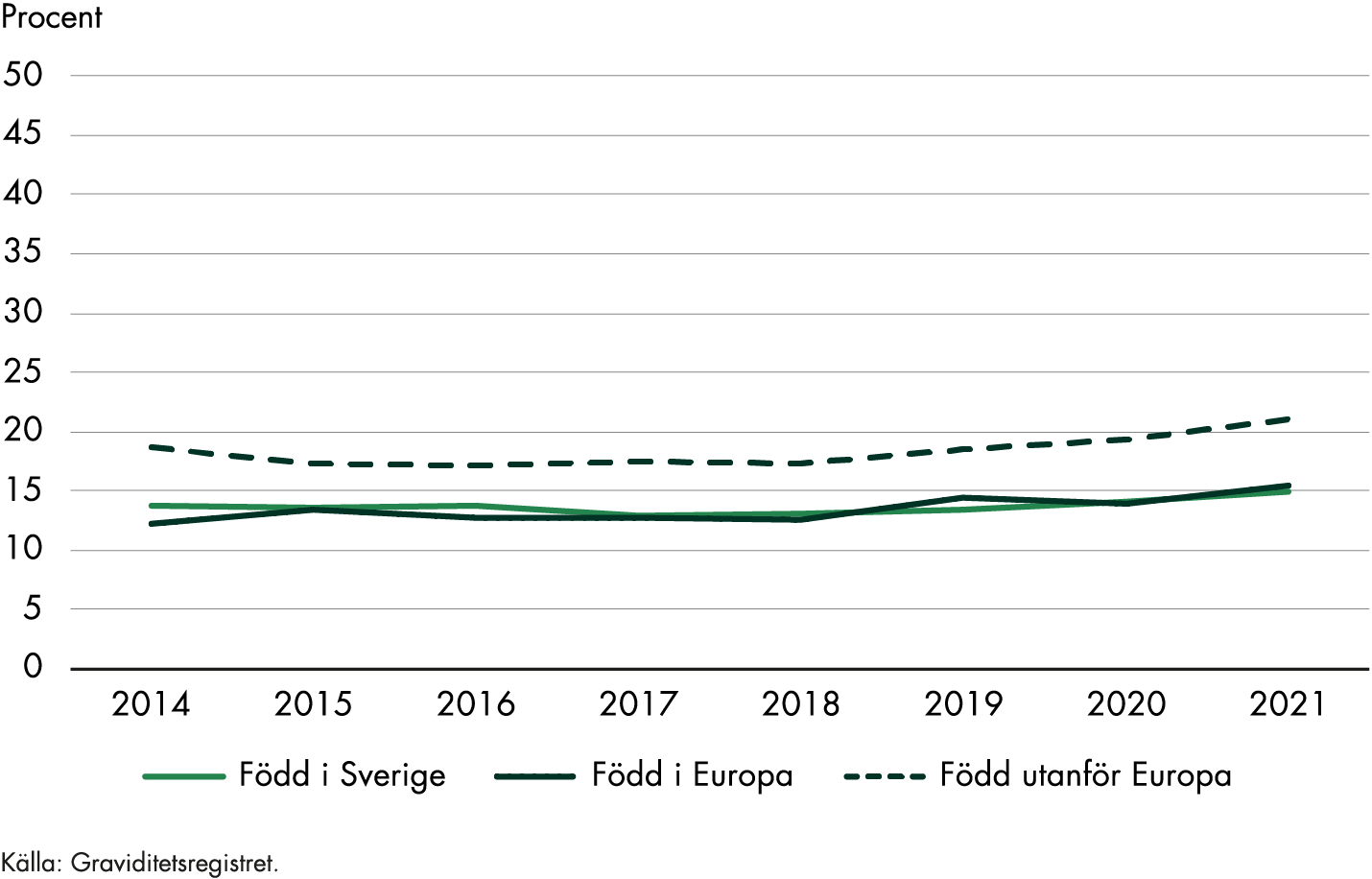
Det finns ingen enskild indikator som fångar de kejsarsnitt som genomförs på moderns önskan. En del journalförs som planerade kejsarsnitt på psykosocial indikation. Vissa kliniker tillämpar förlossningskontrakt som innebär att kvinnan under vissa förutsättningar kan välja att avbryta den vaginala förlossningen för att i stället välja kejsarsnitt, och då kan förlossningen journalföras som akut kejsarsnitt. Kvinnor som genomgår kejsarsnitt efter att tidigare ha genomgått kejsarsnitt på psykosocial indikation placeras dessutom i gruppen med tidigare kejsarsnitt och inte i gruppen med psykosocial indikation. En annan grupp som inte täcks av den här kategorin är kvinnor som väljer att inte göra vändningsförsök om barnet ligger i sätesbjudning och som därmed blir förlösta med kejsarsnitt (Socialstyrelsen m.fl. 2011).
Det finns tydliga skillnader mellan förlossningssjukhusen i synen på när ett planerat kejsarsnitt kan vara motiverat, vilket märks i stora regionala skillnader i frekvensen av planerade kejsarsnitt. Skillnaderna kvarstår dessutom om man justerar för faktorer såsom ålder, antal tidigare barn, utbildningsnivå, BMI, eventuella tidigare kejsarsnitt och födelseland (Socialstyrelsen 2022j). Variationen i inställning till kejsarsnitt vid olika förlossningskliniker kan leda till att kvinnor vänder sig till en viss klinik eller läkare eftersom det kan påverka beslutet (Vård- och omsorgsanalys 2019b). Detta innebär att kvinnor med samma vårdbehov får olika vård på olika kliniker, och att alternativen inte är medicinskt likvärdiga, men dessutom finns en ojämlikhet i att kvinnor med samma önskemål får olika mycket inflytande över beslutet i olika delar av landet. Långt ifrån alla kvinnor med förlossningsrädsla vill dock bli förlösta med kejsarsnitt, vilket är viktigt att poängtera i sammanhanget (Socialstyrelsen m.fl. 2011).
6.3.6 Olika utveckling när det gäller amning
Sedan 2004 har Livsmedelsverket på uppdrag av regeringen en samordningsgrupp för amningsfrågor, där även företrädare för Socialstyrelsen, Konsumentverket och Folkhälsomyndigheten ingår. Gruppens uppgift är att samordna det nationella arbetet inom amningsfrågor, och man har utarbetat en strategi och handlingsplan för samordning av amningsfrågor med stöd av Nationella amningskommittén. Strategin gäller för sex år (2022–2027) och är uppdelad i två faser (Livsmedelsverket m.fl. 2022). Strategin utgår från Socialstyrelsens (2022b) nationella kunskapsstöd för kontinuitet i graviditetsvårdkedjan och vård på rätt nivå under graviditet, förlossning och tiden efter.
Andelen barn som enbart eller delvis ammas vid sex månaders ålder i Sverige har ökat något sedan 2010, och var drygt 64 procent 2020. Vi ser samtidigt en minskning av andelen barn som helammas vid sex månaders ålder, liksom en liten minskning av andelen barn som helammas vid fyra månaders ålder.
Omkring hälften av barnen helammas vid 4 månaders ålder, men därefter sker en stor minskning och vid sex månaders ålder är det knappt 10 procent av barnen som helammas. Det skulle kunna förklaras av att barnet vid denna ålder börjar få smakportioner av annan kost (Socialstyrelsen 2019b).
6.3.7 Andelen kvinnor som tillfrågas om sina levnadsvanor ökar
I den nationella patientenkäten får patienter som har besökt specialist- eller primärvården ange om vårdpersonalen har diskuterat mat-, motions-, tobaks- eller alkoholvanor med dem.
Vi följer andelen kvinnor som blivit tillfrågade om sina levnadsvanor när de besökt primärvården. Andelen som blivit tillfrågade om alkoholvanor har ökat, från 15 procent 2015 till 22 procent 2021. Vi ser även en liten ökning av andelen som tillfrågades om sina matvanor och tobaksvanor under samma period: från 23 till 26 procent respektive 22 till 23 procent. Andelen som diskuterat motionsvanor har däremot minskat något, från 38 procent till 37 procent. Det lägsta värdet i regionerna var högre 2021 än 2015 för samtal om alkoholvanor, tobaksvanor och matvanor, men för motionsvanor minskade det. Skillnaderna mellan regionerna kvarstod under perioden.
Varje region kan välja om de vill ställa frågorna i enkäten eller inte. År 2015 valde Östergötland, Jämtland, Västerbotten, Sörmland och Västernorrland att inte inkludera frågorna, men alla regionerna ställde dem 2021.
6.4 Längre väntetider men ökad tillgänglighet ur andra perspektiv
Tillgänglighet handlar bland annat om väntetider, men kan också omfatta hur lätt det är att söka och få kontakt med hälso- och sjukvården, det vill säga om det finns olika tillgänglighetsbarriärer (Socialstyrelsen 2009; Vård- och omsorgsanalys 2019a). För att beskriva utvecklingen av tillgänglighet inom graviditetsvårdkedjan har vi följt upp andelen kvinnor som kommer på eftervårdsbesök och som deltar i föräldrastöd. När det gäller neonatalvården har vi valt indikatorer som rör vårdens kapacitet och struktur, vilket relaterar till vårdens tillgänglighet. Vi följer även uppgifter om upplevd tillgång till vård från den nationella enkätundersökningen Hälso- och sjukvårdsbarometern och väntetider från Väntetidsdatabasen. Vi har även valt att inkludera deltagande i cervixcancerscreening som en indikator på vårdens tillgänglighet. Figur 13 sammanfattar utvecklingen för indikatorer för tillgänglig vård.
Figur 13. Sammanfattning av utvecklingen för indikatorer för tillgänglig vård.
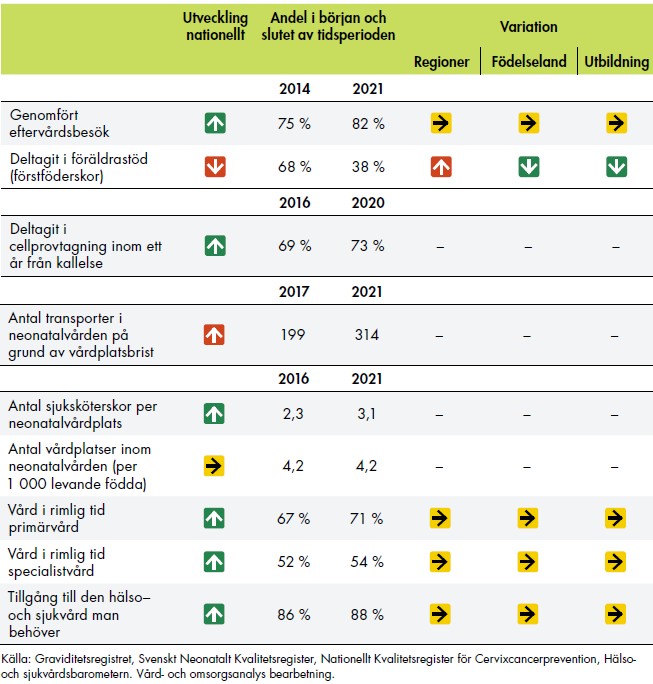
6.4.1 Fler går på eftervårdsbesök i mödrahälsovården
Kvinnor som har fött barn erbjuds vanligtvis uppföljning vid ett besök i mödrahälsovården 6–12 veckor efter förlossningen. Andelen som går på eftervårdsbesöket har ökat: från tre av fyra kvinnor 2014 till omkring fyra av fem kvinnor 2021. Trots det uppnås inte Graviditetsregistrets nationella målvärde på 85 procent.
En kartläggning från Socialstyrelsen (2017a) visar att vården efter förlossningen varierar både mellan och inom regioner, när det gäller hur och när besöket bokas. Ibland finns det även variationer mellan barnmorskor på en och samma mottagning. Andelen kvinnor som kommer på eftervårdsbesök har ökat i samtliga regioner, men de regionala skillnaderna finns kvar.
Skillnader mellan olika grupper av kvinnor kvarstår också. Utrikes födda kvinnor och kvinnor med lägre utbildningsnivå kommer på eftervårdsbesöket i lägre utsträckning än kvinnor som är födda i Sverige och kvinnor med högre utbildning (figur 14 och figur 15).
Figur 14. Andelen kvinnor med olika födelseland som gjorde ett eftervårdsbesök 2014–2021.
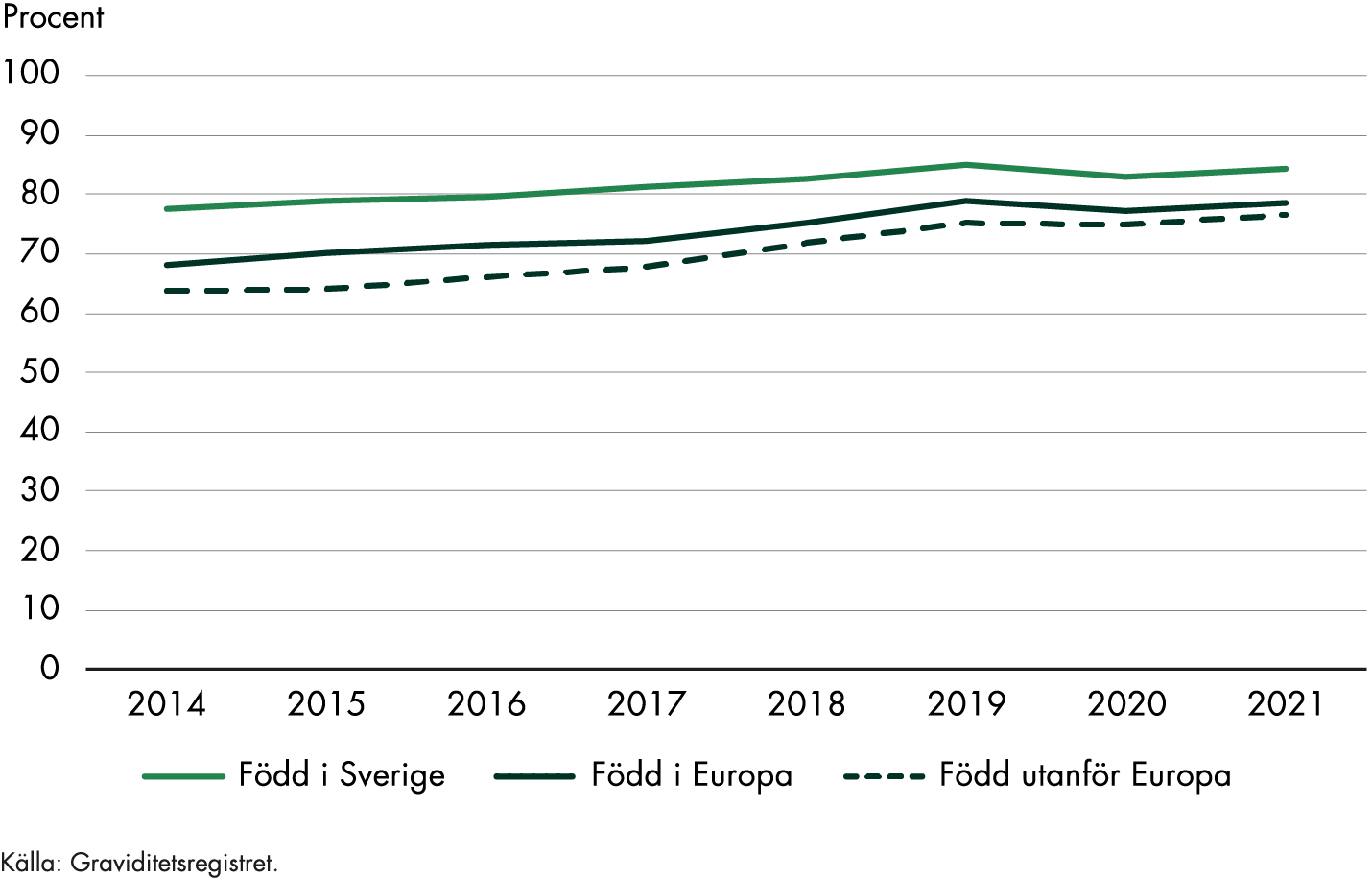
Figur 15. Andelen kvinnor med olika utbildningsnivå som gjorde ett eftervårdsbesök 2014–2021.
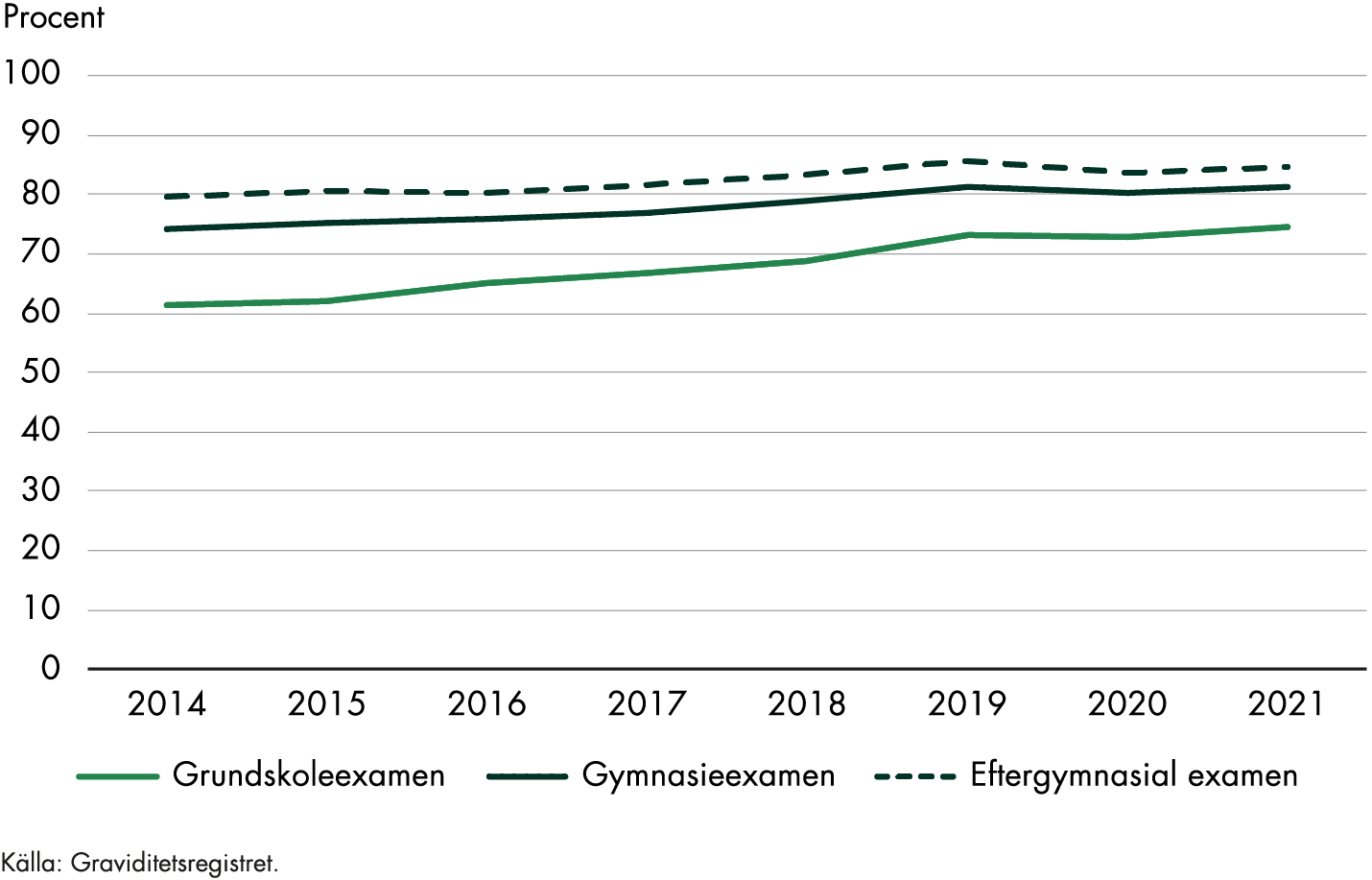
6.4.2 Covid-19-pandemin har minskat deltagandet i föräldrastöd
Målet med föräldrastöd inom mödrahälsovården är att främja barns hälsa och utveckling, stärka föräldrarnas förmåga att ta hand om det väntade barnet och förbereda dem för förlossningen. Föräldrastöd utformas på många olika sätt, exempelvis i traditionella föräldragrupper (4–7 par), storgrupper, tematräffar (öppna grupper), aulaföreläsningar, särskilda pappagrupper, riktade föräldragrupper (exempelvis till unga föräldrar och föräldrar med funktionsnedsättning eller annat modersmål än svenska), individuellt stöd och webbaserat föräldrastöd (SFOG m.fl. 2008).
Vi har valt att följa andelen förstföderskor som har deltagit i föräldrastöd i form av en mindre sammanhållen grupp eller en tematräff. Vi har tidigare konstaterat att det var färre som deltog i föräldrastöd under 2019 jämfört med 2014 (Vård- och omsorgsanalys 2020a). Andelen minskade dessutom kraftigt 2019–2020, vilket troligen är en konsekvens av pandemin. En något större andel deltog i föräldrastöd under 2021 jämfört med 2020, men andelen når fortfarande inte upp till nivåerna före pandemin.
Andelen som deltar i föräldrastöd varierar mycket mellan olika grupper, även om skillnaderna har minskat. De minskade skillnaderna mellan grupper beror samtidigt på att färre föräldrar totalt sett kunnat erbjudas föräldrastöd under pandemin. Det är vanligast att kvinnor som är födda i Sverige och kvinnor med eftergymnasial examen deltar i föräldrastöd (figur 16). Deltagandet är lägst bland kvinnor som är födda utanför Europa och dem med grundskoleexamen (figur 17).
Figur 16. Andel förstföderskor med olika födelseland som deltog i föräldrastöd i mindre grupp eller tematräff 2014–2021.
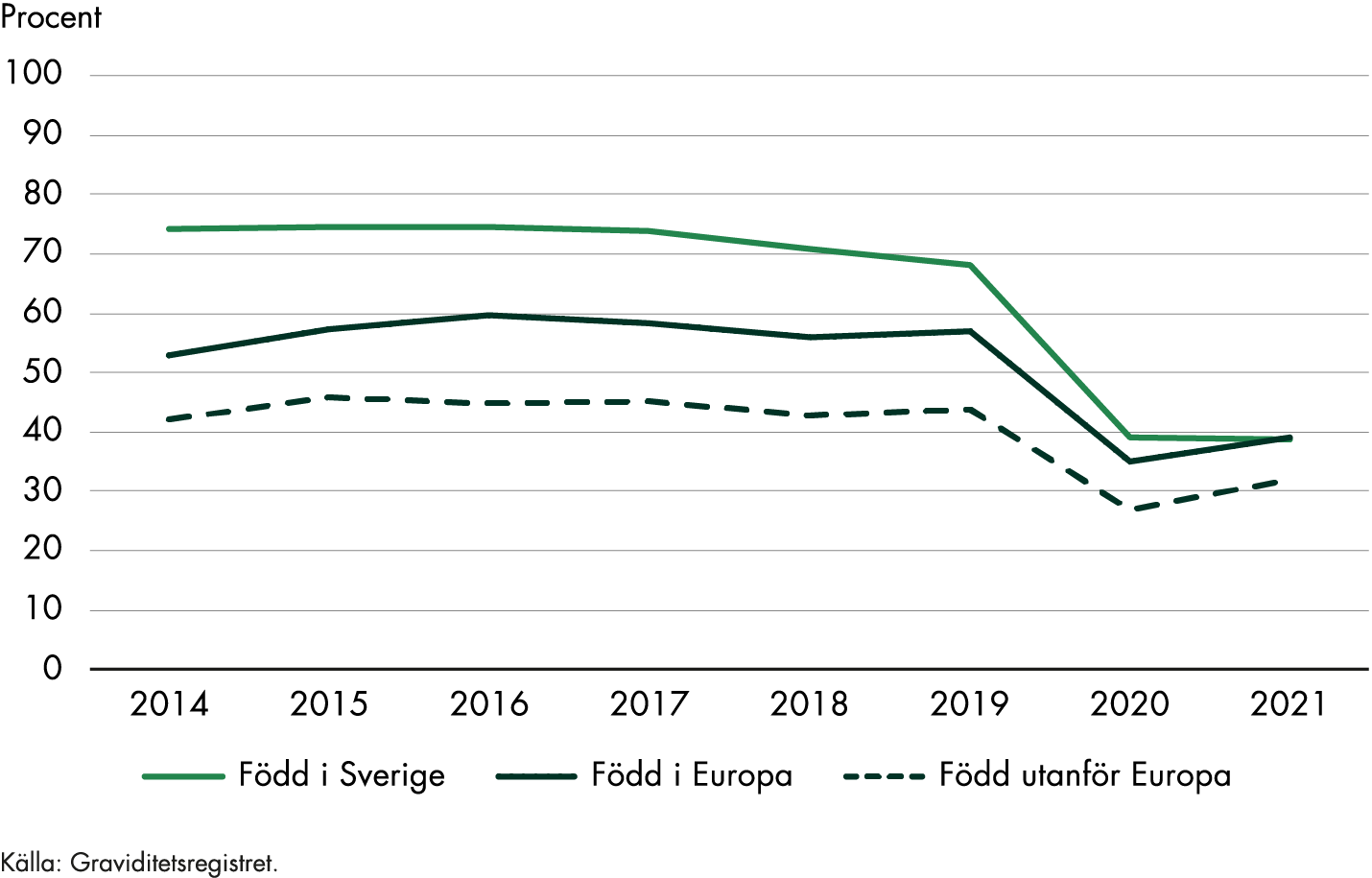
Figur 17. Andel förstföderskor med olika utbildningsnivå som deltog i föräldrastöd i mindre grupp eller tematräff 2014–2021.
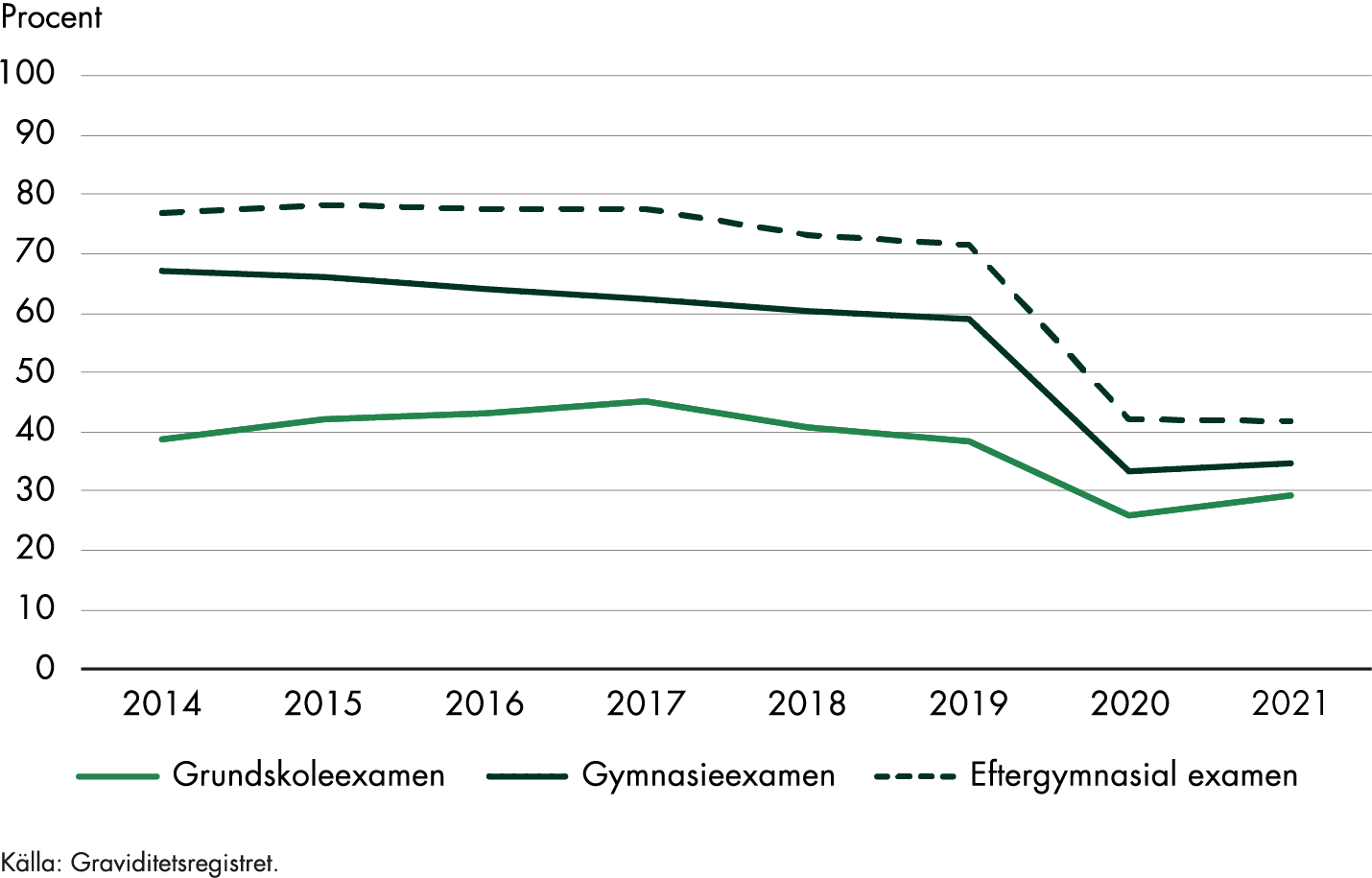
6.4.3 Indikatorer från neonatalvården har både förbättrats och försämrats
Neonatalvården ingår i satsningen sedan 2018 när den fjärde överenskommelsen tecknades. Vi har valt att inkludera indikatorer som rör vårdens tillgänglighet.
Under 2018–2021 ökade det totala antalet specialistläkare inom neonatalvården från 140 till 167, medan antalet sjuksköterskor minskade från 1 283 till 1 198 (SNQ 2021, 2022b). Andelen specialistutbildade sjuksköterskor inom neonatalvården var runt 60 procent under hela perioden totalt sett, men varierar mycket mellan olika sjukhus, från 20 till 87 procent (SNQ 2022b).
Samtidigt som sjuksköterskorna inom neonatalvården blivit färre har det i genomsnitt blivit fler sjuksköterskor per disponibel neonatalvårdplats, en ökning från 2,3 till 3,1 under perioden 2016–2021 (SNQ 2017, 2021). I genomsnitt fanns 4,2 vårdplatser per 1 000 levande födda barn under perioden. Transporter på grund av vårdplatsbrist ökade dock (tabell 3).
Tabell 3. Antal transporter på grund av vårdplatsbrist 2017–2021.
| 2017 | 2018 | 2019 | 2020 | 2021 |
|---|---|---|---|---|
| 199 | 276 | 208 | 325 | 314 |
Källa: SNQ 2022b.
Under 2018–2021 ökade samvårdsplatserna, där en sjuk mamma kan vårdas med sitt sjuka eller tidigt födda barn i samma rum, från 88 till 127 platser (SNQ 2022a). Samtidigt minskade familjevårdsplatserna där en frisk förälder kan bo med sitt sjuka eller tidigt födda barn, från 336 till 313 (SNQ 2021). Neonatal hemsjukvård har blivit vanligare på nationell nivå, med en ökning från drygt 2 000 vårdtillfällen 2017 till drygt 3 000 vårdtillfällen 2021. Antalet vårddygn i neonatal hemsjukvård ökade också under perioden (SNQ 2022b). Hemsjukvård kan minska antalet vårddagar på neonatalavdelning och antalet återinläggningar (Socialstyrelsen 2021c), så minskningen av familjevårdsplatser kan bero på att fler barn får vård i hemmet.
Det finns regionala skillnader i disponibla vårdplatser, möjligheter till familje- och samvård och bemanning och kompetens inom neonatalvården (SNQ 2019). Vi kan samtidigt se att regionerna arbetar med insatser för att utveckla den här delen av vården, vilket vi beskriver i kapitel 3.3.
6.4.4 Fler kvinnor deltar i cellprovtagning
Cirka 450–500 kvinnor insjuknar årligen i cervixcancer (livmoderhalscancer). Cervixcancer går att förebygga genom screening och genom att avlägsna förstadier av sjukdomen. Vi följer den gynekologiska cellprovskontrollen för att förebygga cervixcancer med hjälp av uppgifter från Nationella kvalitetsregistret för cervixcancerprevention (NKCx).
Under 2020 kallades 458 817 kvinnor till gynekologisk cellprovtagning, varav 62 procent genomförde cellprovtagning inom tre månader och 73 procent inom ett år. Deltagandet skiljer sig åt mellan regionerna. I 11 regioner är det över 75 procent av de kallade kvinnorna som gör en provtagning inom ett år. Region Stockholm har lägst deltagande efter ett år, med 49 procent (NKCx 2022). Socialstyrelsen (2020b) har tidigare konstaterat att kvinnor med lägre utbildningsnivå deltar i screeningen i lägre utsträckning, och att screeningen inte är jämlik i Sverige.
6.4.5 Längre väntetider inom den specialiserade vården
Väntetider är en viktig del av vårdens tillgänglighet och vi har därför valt att följa utvecklingen. Den nationella vårdgarantin tydliggör hur länge man som patient ska behöva vänta på vård (9 kap. 1 § hälso- och sjukvårdslagen, 6 kap. 1 § hälso- och sjukvårdsförordningen). Vårdgarantin gäller både inom primärvården och inom den specialiserade vården men är utformad på olika sätt för vårdformerna (figur 18).
Figur 18. Den nationella vårdgarantins fyra tidsgränser.
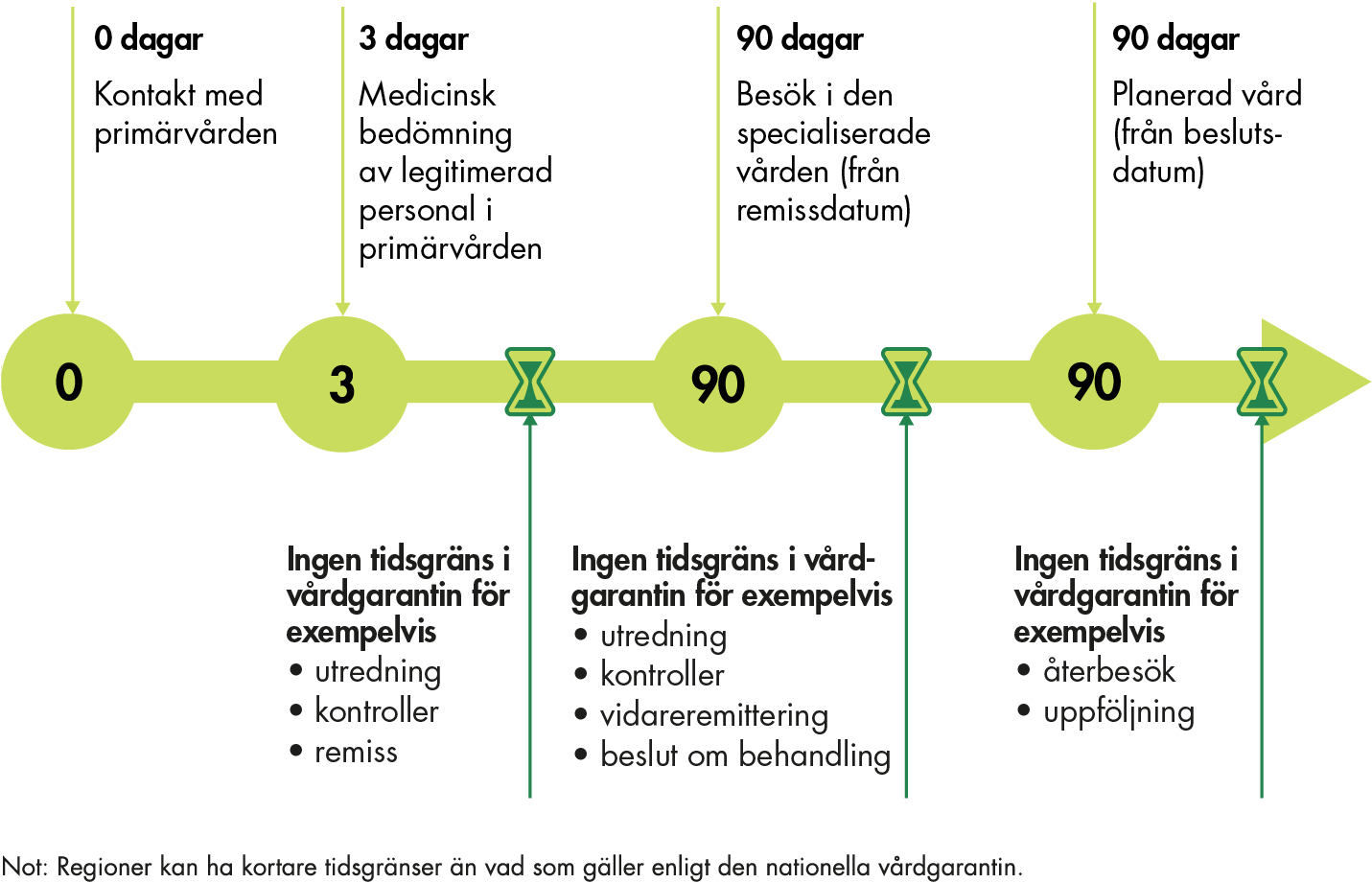
Åren 2010–2018 gällde vårdgarantin inom primärvården för besök hos läkare, och den som sökte vård skulle få kontakt med vården samma dag och ett läkarbesök inom sju dagar. Sedan 2019 är vårdgarantin professionsneutral och man ska få kontakt med vården samma dag och en medicinsk bedömning inom tre dagar. Förändringen i vårdgarantins utformning innebär även att uppföljningen har förändrats, och därmed är det svårt för oss att jämföra resultaten för tillgängligheten i primärvården över tid. I den här rapporten fokuserar vi därför på väntetiderna inom den specialiserade vården.
För att få en bild av väntetiderna har vi följt andelen som inom 90 dagar får ett nybesök inom den gynekologiska vården. Vi har även följt väntetiderna för operationer för urininkontinens, operationer för att ta bort livmodern och inom övrig gynekologi. Väntetiderna inom vården ökar generellt och sedan 2014 ser vi en minskning i andelen som fått tid för nybesök eller operation inom vårdgarantins gräns (figur 19). Det finns regionala variationer i väntetiderna, men på grund av varierande inrapportering från regionerna i Väntetidsdatabasen följer vi bara utvecklingen på riksnivå.
Figur 19. Andel som fått nybesök (besöksgaranti) och olika operationer (behandlingsgaranti) i den specialiserade vården inom 90 dagar.
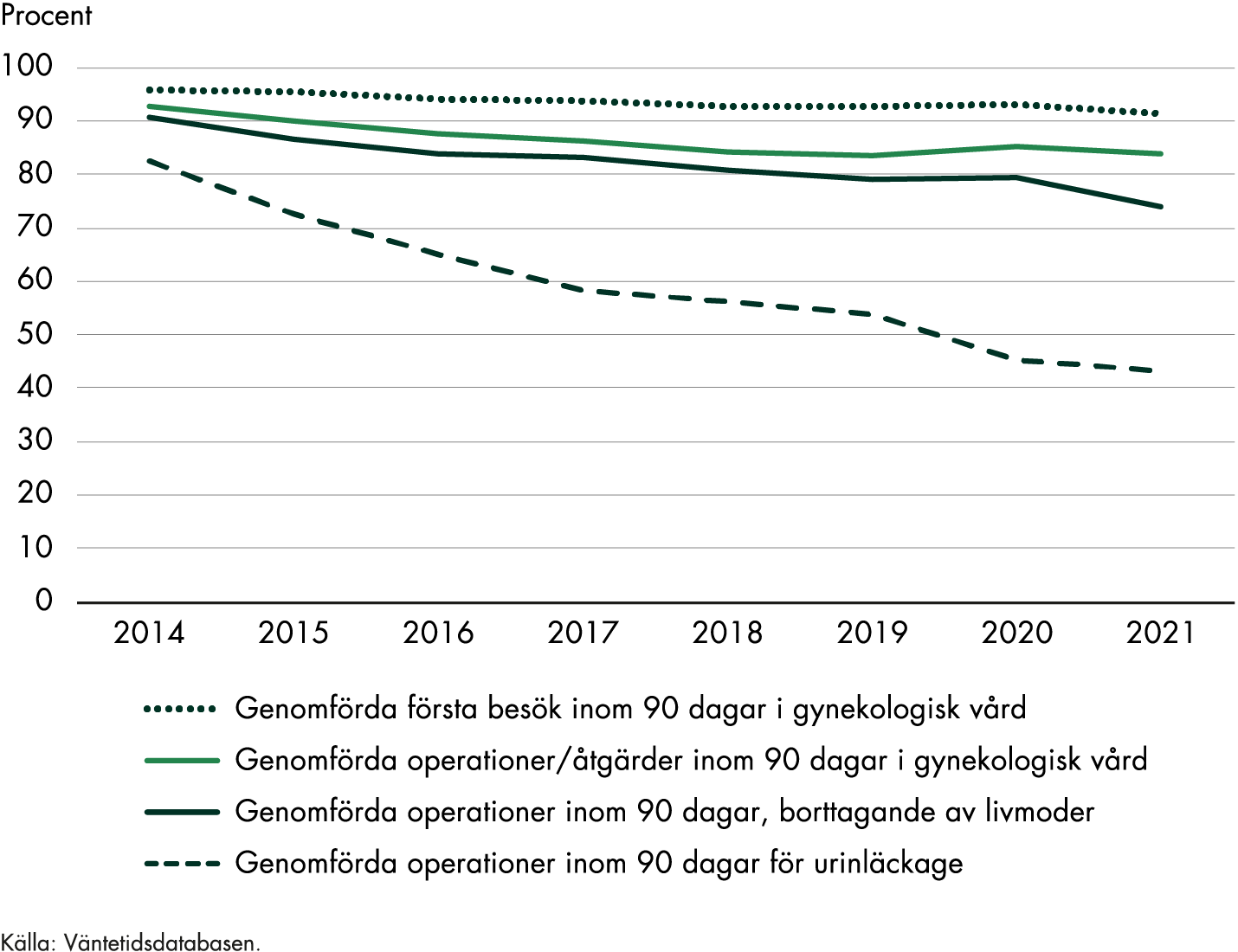
Covid-19-pandemin har också påverkat väntetiderna, och 2020 syntes en tydlig nedgång i antalet nytillkomna patienter inom den specialiserade vården. Vårdköerna blev ännu längre under 2021 trots att vårdutbudet då ökade, vilket tyder på ett uppdämt vårdbehov som fortsatte att påverka väntetiderna i vården (Vård- och omsorgsanalys 2022c).
6.4.6 Patienterna upplever inte att tillgängligheten har försämrats
Vi följer även kvinnors upplevelse av vårdens tillgänglighet genom uppgifter från Hälso- och sjukvårdsbarometern. Även om väntetiderna har ökat är det något fler kvinnor som upplever att de har tillgång till den vård som de behöver och att väntetiderna är rimliga. År 2016 svarade 85,5 procent att de helt eller delvis hade tillräcklig tillgång till vård, och 2021 hade andelen stigit till 88,2 procent.
En majoritet upplever att väntetiderna i vården är rimliga, även om fler är missnöjda med väntetiderna till sjukhusvården än till vårdcentralen. År 2016 svarade 67 procent att väntetiden till vårdcentralen var rimlig, och andelen hade stigit till 70,6 procent 2021. För vård på sjukhus var motsvarande andelar 51,7 procent respektive 54,4 procent.
Vi har också undersökt om det finns skillnader utifrån utbildningsnivå och födelseland. Kvinnor som är födda i Sverige ger i högre utsträckning positiva svar än utrikes födda kvinnor, och kvinnor med kortare utbildning är mer positiva än kvinnor med längre utbildning. Skillnaderna var oförändrade under perioden 2016–2021.
6.5 Vissa tecken på en ökad personcentrering
För att belysa personcentreringen inom vården av kvinnor använder vi ett antal indikatorer från den nationella patientenkäten som beskriver patienternas upplevelser av vården. Resultaten visar att utvecklingen varierar mellan olika delar av vården. Det finns tecken på förbättring i den öppna och slutna specialistvården, men de flesta av indikatorerna i primärvården visar sämre resultat sedan den första mätningen.
Vi redovisar även resultaten för ett antal frågor som ställs i Graviditetsenkäten och Neonatalvårdsregistrets föräldraenkät.
6.5.1 Personcentreringen har minskat i primärvården men ökat i öppen- och slutenvården
I en personcentrerad vård ingår aspekter såsom information, bemötande, delaktighet, medskapande och samordning. Vi har valt ett antal frågor ur nationella patientenkäten om de aspekterna, utifrån upplevelser inom primärvården och i öppen och sluten specialiserad vård. Det innebär att även vård utanför graviditetsvårdkedjan fångas upp, så dessa indikatorer omfattar sådant som inte har ingått i satsningen.
För fyra av sex frågor om personcentrering i primärvården kan vi se en negativ utveckling 2015–2021. En något lägre andel av kvinnorna upplever till exempel att de är delaktiga i beslut om sin vård och behandling, eller att personalen samordnar kontakterna med vården i den utsträckning som behövs. Däremot upplever en högre andel att de får tillräcklig information om sin vård och behandling, och att de får svar som de förstår på sina frågor. Det lägsta värdet i regionerna har förbättrats sedan 2015 för tre av sex frågor, men fortfarande finns skillnader mellan regionerna och mellan kvinnor med olika utbildningsnivå (figur 20).
Figur 20. Sammanfattning av utvecklingen av indikatorer inom primärvården för personcentrerad vård.
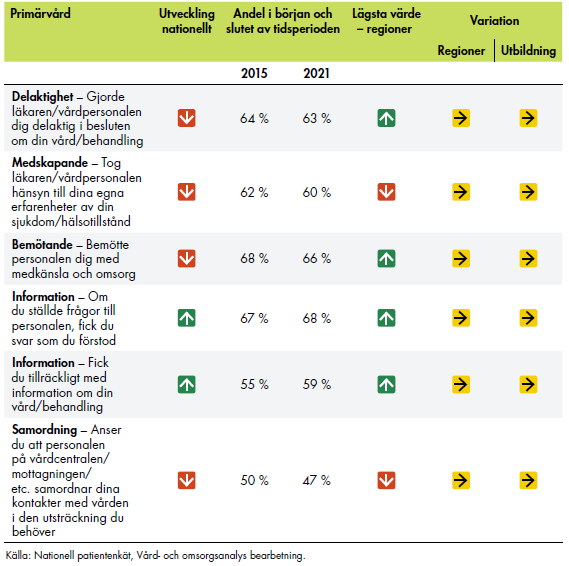
Både i öppen och i sluten specialistvård kan vi se en förbättring för samtliga indikatorer 2016–2021. Det lägsta värdet i regionerna har också förbättrats för samtliga indikatorer, men det kvarstår skillnader mellan regionerna och mellan kvinnor med olika utbildningsnivå (figur 21 och figur 22).
Figur 21. Sammanfattning av utvecklingen av indikatorer inom öppen specialistsjukvård för personcentrerad vård.
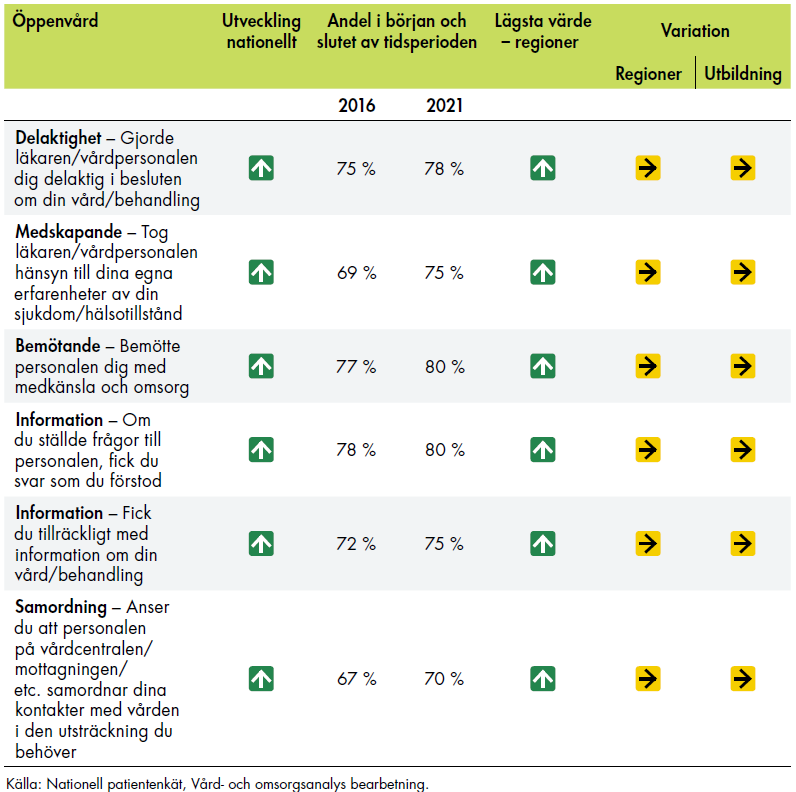
Figur 22. Sammanfattning av utvecklingen av indikatorer inom sluten specialistsjukvård för personcentrerad vård.
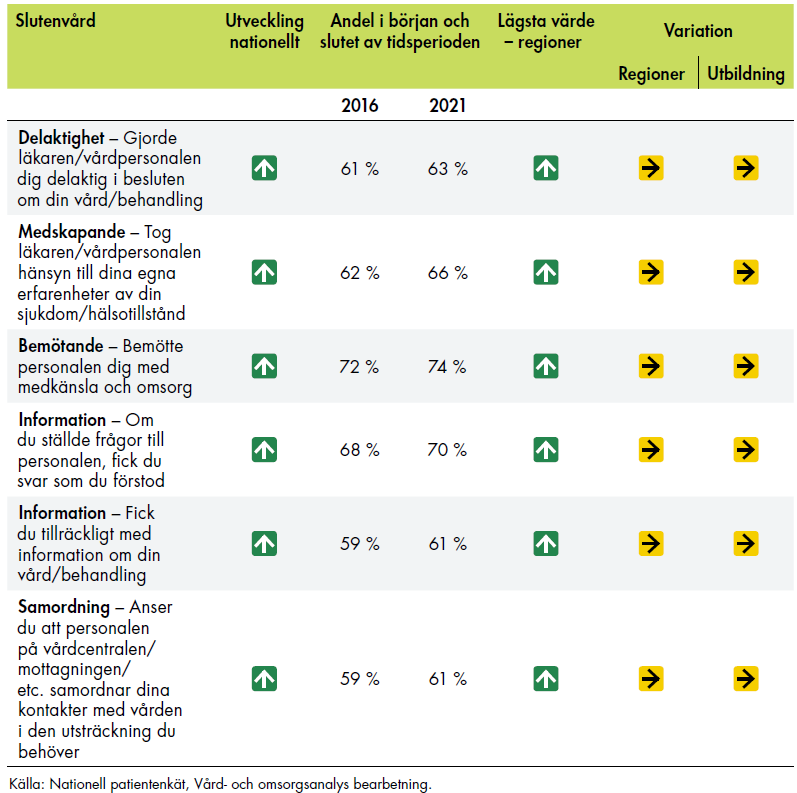
Den nationella patientenkäten riktar sig omväxlande till patienter som besökt primärvård och de som besökt specialistvård. I vår analys av indikatorerna har vi studerat kvinnornas resultat på riksnivå, och andelen som instämmer med det mest positiva svarsalternativet (svarskategori 5 – ”Ja, helt och hållet”). Det finns möjlighet att dela in resultaten efter region och kvinnans högsta avslutade utbildning.
6.5.2 SKR skickar ut Graviditetsenkäten till gravida och nyförlösta
SKR skickar sedan december 2020 ut Graviditetsenkäten till alla gravida och nyförlösta kvinnor i Sverige, och resultatet ska användas för att förbättra graviditetsvården. Enkäten genomförs och finansieras som en del av satsningen på kvinnors hälsa och består av tre delar som f0kuserar på olika delar av vården och hälsan.
Resultaten från de första 12 månaderna som Graviditetsenkäten har skickats ut visar att en av fyra kvinnor svarade 8 veckor efter förlossningen att de haft den bästa tänkbara förlossningen, och nästan lika många, 22 procent, svarade samma sak efter ett år. I graviditetsvecka 25 svarade ungefär hälften av kvinnorna att vården dittills helt och hållet tillgodosett deras behov. Efter ett år svarade omkring en tredjedel samma sak (SKR 2022b).
SKR (2022c) har även analyserat fritextsvaren från Graviditetsenkäten under de första 18 månaderna och därutifrån formulerat sex övergripande insikter. En är att restriktionerna till följd av covid-19-pandemin påverkade både kvinnan och hennes partner. Kvinnor uttryckte att de kände sig ensamma och behövde ta ett stort ansvar när partnern inte fick vara med i mödrahälsovården eller på BB. Deras partner kunde inte heller vara delaktiga i den utsträckning som de hade önskat. Pandemin begränsade även utbudet av föräldragruppsträffar och fosterdiagnostiska undersökningar.
Resultaten visar också att vårdpersonalens bemötande präglar vårdupplevelsen och att upplevelsen av delaktighet ökar om personalen är lyhörd för kvinnans önskemål. Upplevelsen av vården blir sämre när informationsöverföring mellan vårdpersonal brister, och skiftbyte under förlossning är en kritisk punkt i detta. Kvinnorna önskar också mer information, framför allt om egenvård efter förlossningen. Andra viktiga utvecklingsområden är ökad tillgänglighet, framför allt bättre möjlighet att nå mödrahälsovården via telefon, och ett breddat vårdutbud, särskilt inom eftervården.
Graviditetsenkäten består av tre delar som skickas ut vid olika tidpunkter
Graviditetsenkäten hade en svarsfrekvens på över 55 procent under första året, och var och en av enkäterna hade en svarsfrekvens på över 50 procent. |
6.5.3 Svenskt Neonatalt kvalitetsregister genomför en föräldraenkät
En nationell föräldraenkät introducerades av neonatalvårdsregistret under 2020, för att förbättra bemötande, information, kunskap och delaktighet i vården. Enkätsvaren beskriver patienternas upplevelser i vården även om det inte går att följa utvecklingen sedan innan satsningen inleddes.
Föräldrarna har generellt ett gott helhetsintryck av vården: Nio av tio upplever att barnets behov av vård och behandling har blivit tillgodosett. Åtta av tio känner fullt förtroende för den vårdpersonal som barnet träffade, och lika många svarar att det fanns ett beslut om nästa steg i barnets vård och behandling innan barnet skrevs ut.
I enkäten ställs även frågor om respekt och bemötande. Nio av tio upplever att personalen bemötte barnet med medkänsla och omsorg, och åtta av tio tycker att de själva blev bemötta med respekt och värdighet. Sju av tio upplever att de gjordes delaktiga i samtalet när personalen pratade sinsemellan om barnet.
Ungefär sju av tio anser att de fått tillräcklig information om barnets vård och behandling, och ungefär lika många att de fått tillräcklig information om vart de ska vända sig för stöd och vård efter utskrivning från neonatalvården. Närmare åtta av tio upplever att läkaren och vårdpersonalen förklarade behandlingen på ett sätt som de förstod.
Ytterligare ett antal frågor handlar om delaktighet och involvering. Ungefär 65 procent upplever att vårdpersonalen gjorde dem delaktiga i besluten om barnets vård och behandling. Drygt 70 procent tycker att vårdpersonalen tog hänsyn till deras egna erfarenheter och synpunkter om barnets hälsotillstånd, och lika många att de var så delaktiga i besluten om barnets vård och behandling som de önskade.
Fram till och med 2022 har enkäten fått ungefär 4 500 svar, vilket motsvarar en svarsfrekvens på 30 procent (SNQ 2023). Vi har analyserat svaren från föräldrar till barn födda i graviditetsvecka 28 eller senare, oavsett hur lång vårdperioden var. Vi har inkluderat det mest positiva svarsalternativet ”ja, helt och hållet” på en femgradig skala.
6.6 Varierad utveckling för andra områden än graviditet
Indikatorerna som vi följer ska spegla de områden som lyfts i överenskommelserna och som regionerna har genomfört insatser inom. Flera indikatorer går att koppla direkt till graviditetsvårdkedjan. En annan del av satsningen relaterar till ”den hälso- och sjukvård som har betydelse för kvinnors hälsa”. Det är svårare att avgränsa det området och välja ut ett fåtal indikatorer, men för att beskriva utvecklingen av kvinnors hälsa har vi valt att analysera sexuell och reproduktiv hälsa, levnadsvanor och psykisk ohälsa. Indikatorerna är hämtade från SKR:s nationella patientenkät, Folkhälsomyndigheten och Socialstyrelsens patientregister. Figur 23 visar utvecklingen av indikatorer utanför graviditetsvårdkedjan.
Figur 23. Sammanfattning av utvecklingen av indikatorer utanför graviditetsvårdkedjan.
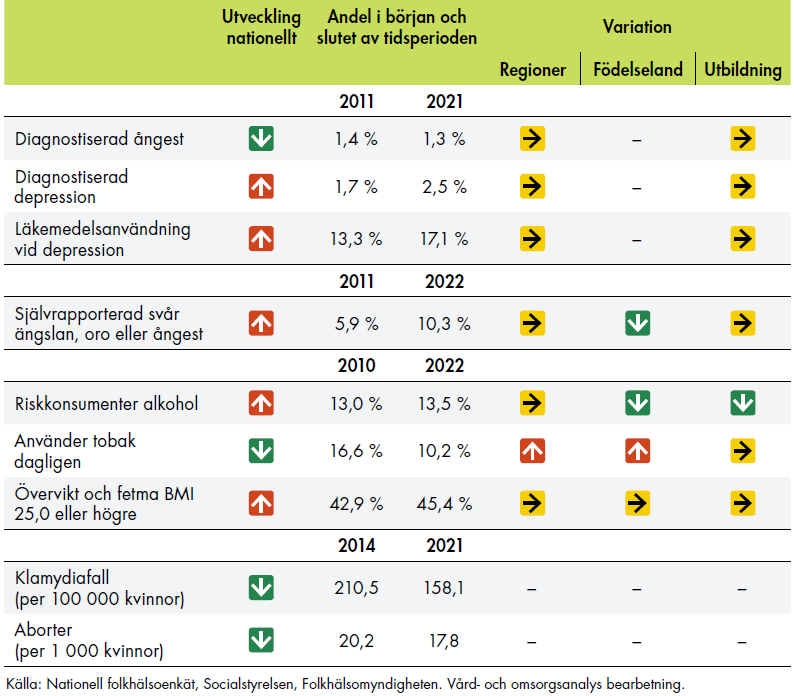
6.6.1 Antalet aborter och klamydiafall har minskat
Aborterna minskade under perioden 2014–2021, från 20,2 till 17,8 aborter per 1 000 kvinnor. Utvecklingen varierar dock mellan olika åldersgrupper, och minskningen under de senaste åren har varit störst bland tonåringar (figur 24). En anledning kan vara den ökande förskrivningen av långtidsverkande preventivmedel, exempelvis p-stav och hormonspiral, särskilt bland yngre kvinnor (15–19 år). Minskningen kan också påverkas av att preventivmedel sedan 2017 är avgiftsfria för kvinnor under 21 år (Socialstyrelsen 2022g). Socialstyrelsen (2022a) menar att covid-19-pandemin kan vara ytterligare en anledning till att aborterna har minskat, eftersom restriktionerna inneburit färre sociala kontakter.
Figur 24. Antal aborter per 1 000 kvinnor i olika åldersgrupper 2014–2021.
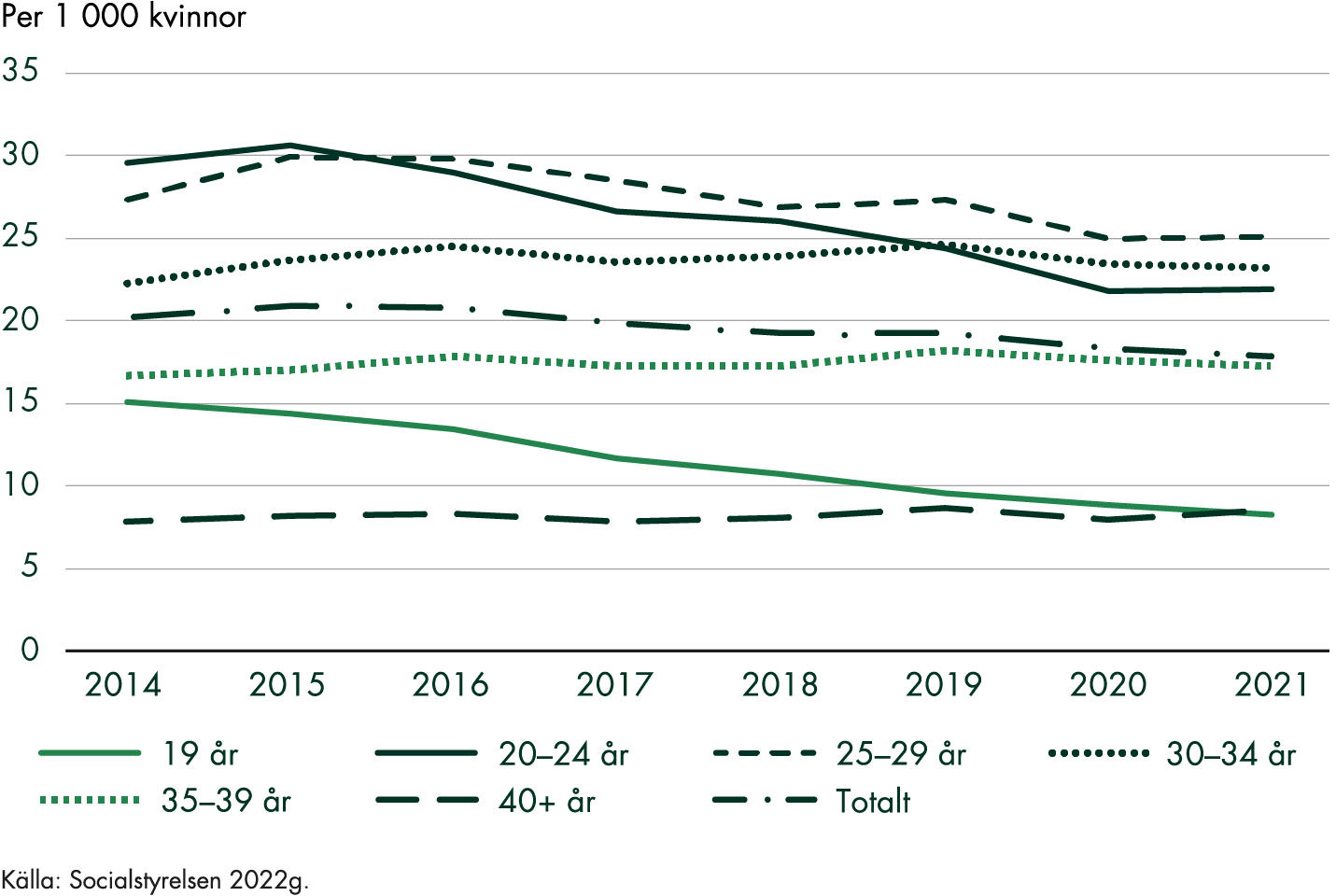
Klamydia är fortfarande vanligare bland kvinnor än bland män. Antalet kvinnor som smittas minskade dock 2014–2021, från 211 till 158 klamydiafall per 100 000 kvinnor (figur 25). Klamydia är vanligast bland kvinnor i åldrarna 15–24 år. Under 2021 minskade klamydiafallen i alla åldersgrupper både bland kvinnor och män, men mest i gruppen 15–19 år (Folkhälsomyndigheten 2023).
Figur 25. Antal klamydiainfektioner per 100 000 kvinnor 2010–2021.
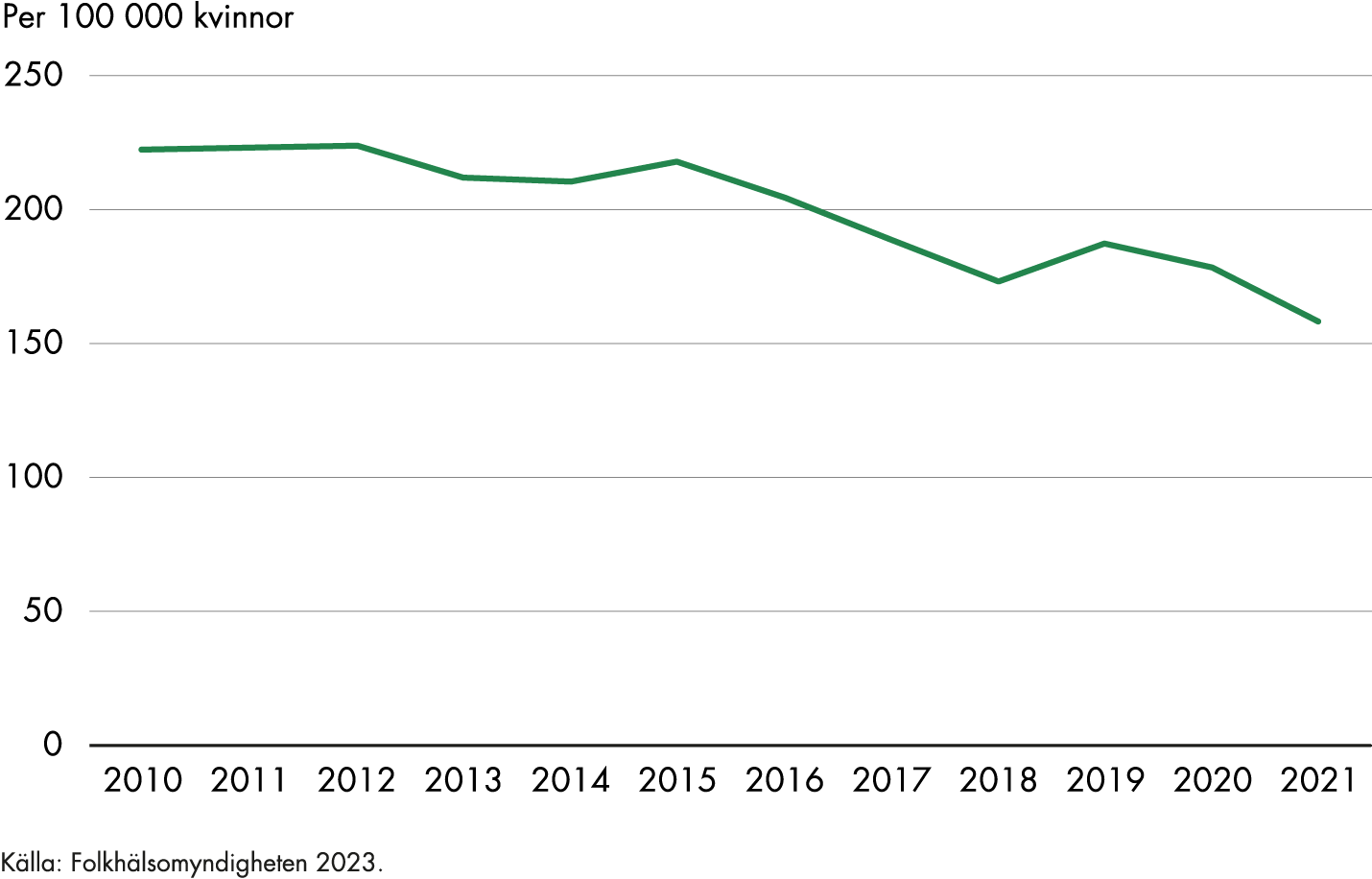
6.6.2 Minskning av ohälsosamma levnadsvanor
Ohälsosamma levnadsvanor är en viktig bidragande orsak till skillnader i hälsa mellan olika grupper av kvinnor (Folkhälsomyndigheten 2020). För att följa utvecklingen av kvinnors levnadsvanor inkluderar vi indikatorer från den nationella patientenkäten om hur vården arbetar, och från den nationella folkhälsoenkäten om kvinnors självrapporterade levnadsvanor.
Vi har tidigare konstaterat att en ökande andel kvinnor har diskuterat sina alkohol- och tobaksvanor tillsammans med läkare eller annan vårdpersonal. Vi kan också se att den självrapporterade tobaksanvändningen och riskkonsumtionen av alkohol minskade 2010–2022. Vi konstaterade också i tidigare avsnitt att allt fler diskuterat sina matvanor med vårdpersonal, samtidigt som färre har diskuterat sina motionsvanor. Under samma period ökade förekomsten av övervikt och fetma, mätt som ett BMI över 25.
De självrapporterade levnadsvanorna varierar mellan olika grupper av kvinnor. När det gäller tobakskonsumtion har skillnaderna ökat mellan kvinnor med olika födelseland. Samtidigt har skillnaderna i alkoholkonsumtion minskat mellan kvinnor med olika födelseland och kvinnor med olika utbildningsnivå. Skillnaderna i tobakskonsumtion har ökat mellan regionerna. Skillnaderna i övervikt och fetma mellan grupperna är oförändrade sedan 2010.
6.6.3 Ökad psykisk ohälsa bland kvinnor
För att beskriva utvecklingen av psykisk ohälsa använder vi självrapporterade uppgifter från den nationella folkhälsoenkäten och uppgifter från Socialstyrelsens patientregister om andelen kvinnor som fått diagnosen ångest eller depression samt andelen kvinnor som fått läkemedelsbehandling för depression. Den sammantagna bilden är att den självrapporterade psykiska ohälsan har ökat sedan 2011, liksom den ohälsa som sjukvården har diagnostiserat. Det går inte att avgöra hur mycket av den ökade diagnostiseringen som beror på ökad psykisk ohälsa och vad som beror på bättre kännedom om riktlinjer, utredning och diagnostik.
Sedan 2011 har det blivit vanligare med depressionsdiagnos och med läkemedelsbehandling mot depression. Andelen kvinnor med självrapporterad svår ängslan, oro eller ångest har också ökat, från knappt 6 till drygt 10 procent. Skillnaderna utifrån födelseland har minskat något (figur 26). Färre blir dock diagnostiserade med ångest när vi jämför 2021 med 2011.
Figur 26. Självrapporterad svår ängslan, oro eller ångest bland kvinnor med olika födelseland i åldern 16–84 år, 2011–2022.
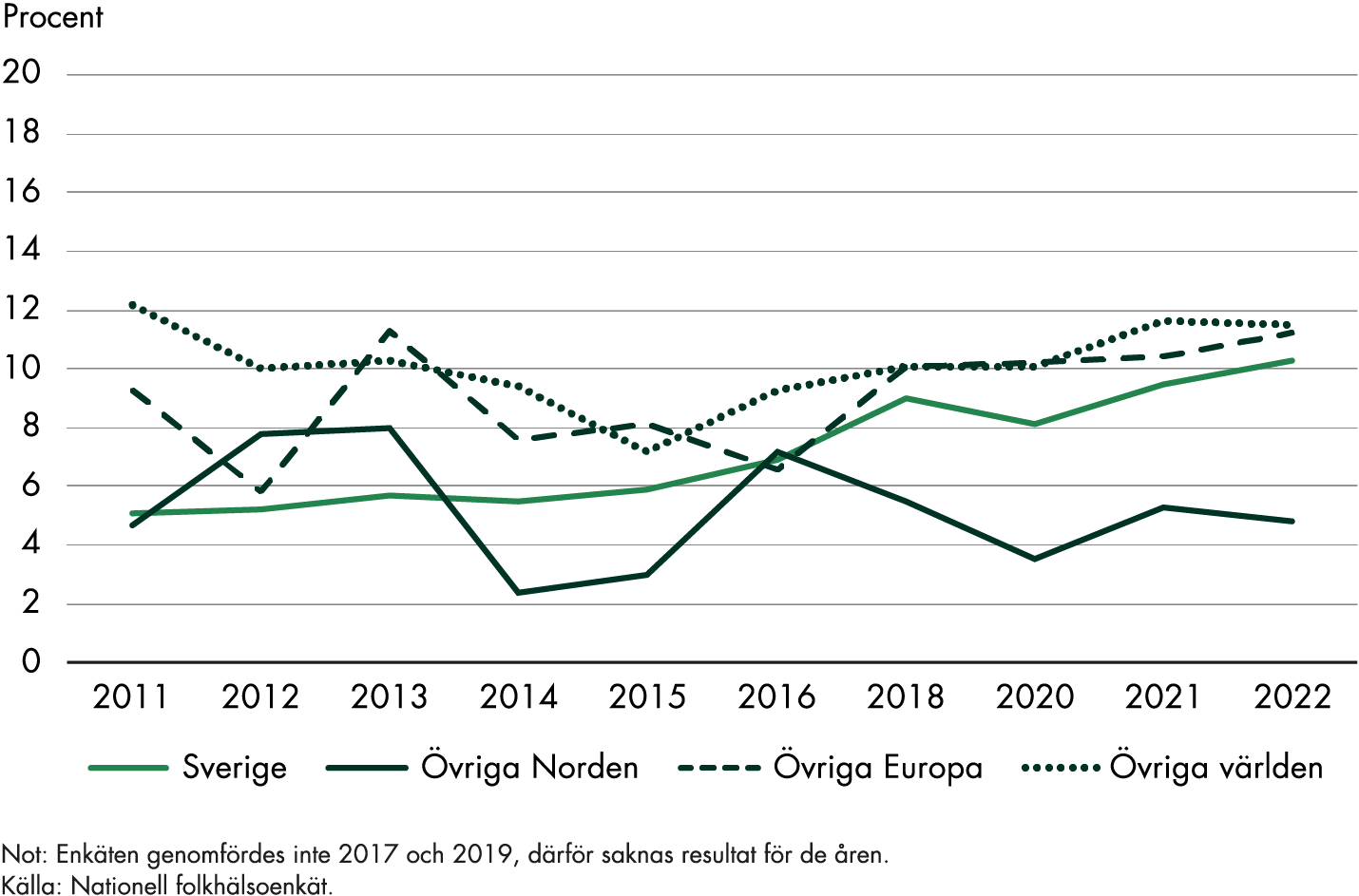
7 Slutsatser och rekommendationer
I det här kapitlet beskriver vi slutsatserna från våra analyser, och avslutar med rekommendationer till regeringen och regionerna.
En av våra frågeställningar är om satsningen har varit ändamålsenlig. Våra resultat pekar på att satsningen har gynnat regionernas arbete med att stärka vården för gravida och födande. Vi ser också en positiv utveckling för flera av indikatorerna även om vi inte med säkerhet kan säga att det beror på satsningen.
Samtidigt kunde satsningen ha utformats annorlunda för att öka långsiktigheten och möjliggöra en bättre uppföljning. Arbetet föregicks inte av en nationell behovsanalys, och regionernas insatser bygger inte heller fullt ut på systematiska behovsanalyser, och därför är det svårt att veta om det finns behov som satsningen inte möter och om den ger upphov till några undanträngningseffekter. Vi tror att det finns angelägna områden som rör kvinnors hälsa men som inte adresseras i satsningen. Kvinnors hälsa har koppling till många fler områden än de som pekas ut i satsningen: graviditet och förlossning och sjukdomar inom det reproduktiva systemet. Vi har även tidigare konstaterat att användningen av riktade statsbidrag generellt brister när det gäller förberedande analys och prioritering, långsiktighet i genomförandet samt förutsättningarna för uppföljning. Det innebär att bidragen riskerar att inte leda till långsiktig utveckling (Vård- och omsorgsanalys 2022a).
Den andra frågeställningen handlar om vilka utmaningar som kvarstår. Våra resultat visar att det finns skillnader i tillgången till vård och i vårdens resultat för olika grupper av kvinnor och mellan regioner. En viktig kvarstående utmaning är att minska sådana skillnader. Kompetensförsörjning och bemanning inom förlossningsvården framstår också som en central utmaning, som vi går närmare in på i vår rapport I tid och otid (rapport 2023:5).
7.1 Satsningen saknar horisontella prioriteringar
En brist med satsningen på kvinnors hälsa är att den inte utgår från en nationell behovsanalys eller tar hänsyn till horisontella prioriteringar. Satsningen fokuserar på vården av kvinnor i samband med graviditet och förlossning och sjukdomar inom det reproduktiva systemet. Det finns dock flera andra delar där det skulle vara relevant med insatser för att minska skillnaderna i hälsa mellan kvinnor och män. Det saknas även tydliga analyser av verksamheternas faktiska behov. Samtidigt beskrivs satsningen som viktig för graviditets- och förlossningsvården.
7.1.1 Behovsanalyser och horisontella prioriteringar saknas
Satsningen saknar en bakomliggande nationell behovsanalys och utgår inte ifrån horisontella prioriteringar. Med horisontella prioriteringar menar vi övergripande prioriteringar mellan olika sjukdomsområden eller olika sjukdomsgrupper, som i huvudsak grundar sig på politiskt administrativa beslut (Vård- och omsorgsanalys 2020d). Det medför att beslut om satsningen fattades utan att ta hänsyn till vilka målgrupper som bör prioriteras med hänsyn till den etiska plattformen och de allmänna riktlinjerna för prioriteringar i hälso- och sjukvården. I och med det saknas även en analys av eventuella undanträngningseffekter.
I vår tidigare uppföljning av satsningen framkom att regionerna vill att prioriteringen av behoven ska vara mer transparent. Flera menade också att satsningen tillkommit som en följd av en kris- och katastrofbild inom förlossningsvården som de inte känner igen i den egna regionen. Vidare upplevde flera företrädare för regionerna att satsningen är politiskt motiverad, eftersom den är riktad mot en stark och frisk väljargrupp och en stark profession.
En viktig utgångspunkt inför en statlig satsning är också dialogen med regionerna. Satsningen måste ha sin utgångspunkt i en gemensam lägesbild av de utmaningar som finns och vara utformad på ett sådant sätt att den möter verksamheternas faktiska behov. Vår kartläggning visar att regionerna generellt upplever att satsningens utformning ger dem frihet att utforma insatser utifrån sina egna förutsättningar och behov. Men vissa tycker att satsningen inte fullt ut möter behoven, och att det till exempel hade behövts ett tydligare fokus på bemanning.
Arbetet med att prioritera och besluta om insatser skiljer sig också åt mellan regionerna, när det gäller både beslutsprocess och tillgång till beslutsunderlag. I många fall saknas horisontella prioriteringar även på den regionala nivån. Vår delstudie om bemanning i förlossningsvården visar tydligt att satsningen inte alltid nått ut till verksamheterna. Det beror både på att verksamheterna delvis upplever andra behov än de som adresseras inom satsningen, och på att regionerna har olika sätt att internt arbeta med satsningen och fördelning av medel.
7.1.2 Kvinnors hälsa omfattar mer än graviditet och förlossning
Utan en sammanställd nationell behovsanalys eller horisontella prioriteringar blir följden att kvinnors hälsa inte prioriteras mot andra gruppers hälsa, och att behoven inom förlossningsvården inte ställs mot andra delar av vården. Vi har exempelvis tidigare konstaterat att psykisk ohälsa skulle kunna vara ett motiverat område för insatser baserat på satsningens övergripande syfte – att förbättra kvinnors hälsa.
Många av kvinnors kontakter med sjukvården rör den reproduktiva hälsan. Samtidigt verkar barnafödande för de flesta kvinnor inte försämra hälsan på sikt. Däremot kan underliggande hälsoproblem, som är vanligare bland kvinnor i socioekonomisk utsatthet, förstärkas i samband med förlossning (IFAU 2021). Om syftet är att uppnå en jämställd hälsa är det därför relevant att även satsa på vård som inte har med den reproduktiva hälsan att göra.
Hälsan påverkas också i stor utsträckning av sådant som ligger utanför hälso- och sjukvårdens kontroll, såsom genetiska faktorer, livsstilsfaktorer, sociala faktorer och miljöfaktorer (Folkhälsomyndigheten 2022a). När det gäller kvinnors ohälsa och sjukfrånvaro lyfts särskilt lönediskriminering, ekonomisk stress och dubbelarbete i form av förvärvsarbete, hushållsansvar och föräldraskap (SKL 2019).
7.1.3 Satsningen framstår som viktig för graviditetsvården
Även om satsningen inte har sin grund i en nationell behovsanalys finns det mycket som tyder på att det är motiverat att utveckla vården av gravida och födande. Det beror bland annat på att det finns skillnader i den vård som kvinnorna får och i vårdens resultat mellan olika delar av landet. Det finns även förbättringspotential när det gäller personcentrering och eftervård.
Stimulansmedlen har gjort det möjligt för regionerna att testa nya arbetssätt och utveckla verksamheten. Insatserna har också medfört ökad kunskapsstyrning, exempelvis genom nya regionala medicinska riktlinjer.
Satsningen har också bidragit till att man infört gemensamma arbetssätt, vilket har stärkt graviditetsvårdkedjan. En positiv bieffekt är dessutom att fler kontaktytor mellan företrädare för regionerna skapats och att företrädarna arbetat mot gemensamma mål, vilket i sig kan ha stärkt graviditetsvårdkedjan. Satsningen har gett olika verksamheter ett forum för att träffas och arbeta tillsammans. Detta har ökat den organisatoriska närheten och bidragit till mer kunskapsöverföring och ökad förståelse mellan verksamheter.
7.2 Positiv utveckling av kvinnors hälsa men svårt att veta orsakerna
Med några undantag ser vi en positiv utveckling för de indikatorer för kvinnors hälsa som vi har valt att följa. Vi vet dock inte om utvecklingen är en effekt av satsningen, eftersom det finns flera externa faktorer som har betydelse. Ett exempel är covid-19-pandemin som påverkat både de insatser som regionerna kunnat genomföra och utvecklingen för vissa indikatorer. Vi kan konstatera att det fortfarande finns skillnader mellan olika grupper av kvinnor trots att regionerna genomför insatser för att minska skillnaderna och öka jämlikheten i vården.
7.2.1 Analyserna tyder på en positiv utveckling för kvinnors hälsa
Delar av vården verkar ha blivit säkrare och mer kunskapsbaserad. Det är exempelvis färre kvinnor som får allvarliga bristningar och fler som tillfrågats om alkoholvanor och våldsutsatthet. Det kan vara ett resultat av regionernas insatser, men det finns flera andra faktorer som också kan ha påverkat utvecklingen.
Antalet induktioner har ökat under de senaste åren som en följd av ändrade riktlinjer. Det beror inte på satsningen men får en stor påverkan på utvecklingen inom området. Även om alla orsakssamband inte är klarlagda finns det tecken på att det skulle kunna medföra färre dödfödda barn. Med fler induktioner är det dock en större andel förlossningar som tar längre tid, och det ökar arbetsbelastningen.
7.2.2 Covid-19-pandemin har påverkat utvecklingen
Covid-19-pandemin har minskat regionernas möjligheter att arbeta med satsningen, bland annat för att personal omfördelats till andra delar av verksamheten och för att sjukfrånvaron varit hög. Det har i sin tur ökat arbetsbelastningen. I de flesta regionerna har man behövt prioritera ner eller ställa in utbildningar och utvecklingsarbete med koppling till satsningen.
Pandemin påverkar också resultaten för några av indikatorerna, exempelvis de längre väntetiderna som kan vara en konsekvens av den. Dessutom har deltagandet i föräldrautbildning minskat drastiskt, vilket kan förklaras av att regionerna inte har kunnat genomföra föräldrautbildning i storgrupp.
Men det finns även insatser som har fått en skjuts framåt; exempelvis beskriver en region att det har varit lättare att fråga den gravida om våldsutsatthet eftersom partnern inte varit med vid besöken. Införandet av självtest för humant papillomvirus (HPV) och digitaliserad föräldrautbildning är exempel på insatser som formats av förutsättningarna under pandemin.
7.2.3 Kompetensförsörjning är fortfarande en utmaning
En intention i överenskommelserna var att stärka kompetensförsörjningen och förbättra tillgången till och arbetssituationen för barnmorskor. I vår delstudie har vi fokuserat på bemanningen inom förlossningsvården (Vård- och omsorgsanalys 2023). Resultaten tyder på att satsningen har haft viss effekt även om kompetensförsörjningen fortfarande är ett problem inom förlossningsvården. Verksamheterna har kunnat öka bemanningen, utbilda personalen och genomföra insatser för att vara en mer attraktiv arbetsplats. Vissa av dessa insatser hade nog genomförts även utan satsningen, men det hade troligen tagit längre tid.
Samtidigt visar vår bemanningsstudie att det behövs ytterligare insatser för att förbättra arbetsmiljön och göra förlossningskliniker till mer attraktiva arbetsplatser. Företrädarna för verksamheterna i studien beskriver också att man hade önskat fler eller andra insatser. Några kliniker lyfter specifikt att de inte fått tillsvidareanställa personal för tillfälliga medel, vilket de upplever som negativt. De vill också se en tydligare redovisning av hur pengarna fördelats inom regionen och vilka insatser de bekostat.
7.2.4 Regionala skillnader kvarstår och kan bidra till ojämlikhet
Vår kartläggning visar att det för flera indikatorer finns regionala skillnader under den tidsperiod som vi har undersökt. Vi ser stora skillnader mellan regionerna i bland annat andelen som får allvarliga bristningar, andelen som deltar i föräldrastöd, andelen kvinnor som går på eftervårdsbesök och andelen som får extrastöd på grund av förlossningsrädsla.
Dessa skillnader kan bero på vårdens styrning och organisering, på tillgången till kompetens och resurser och på lokala rutiner, praxis och vårdtraditioner. Vi kan även se att regionerna har gjort delvis olika insatser och utformat arbetet på olika sätt. Vi vet dock inte hur mycket resurser varje region har lagt på varje insats, eftersom vi inte kan följa hur medlen använts. Därmed kan vi inte uttala oss om tänkbara effekter av satsningen, eller avgöra om insatserna har förutsättningar för att minska de regionala skillnaderna.
7.2.5 Det behövs fler riktade insatser för särskilda målgrupper
Våra resultat visar att det finns skillnader mellan grupper av kvinnor, bland annat inrikes och utrikes födda, och att de i många fall inte har förändrats under den analyserade tidsperioden. Skillnaderna handlar både om vilken vård som kvinnorna får och vad vården får för resultat. Vi har inte gjort någon fördjupad analys av dessa skillnader men bedömer att de orsakas av språkliga och kulturella tillgänglighetsbarriärer och brister i kommunikation snarare än skillnader i preferenser och behov.
Regionerna har gjort flera insatser för att öka jämlikheten i vården, men våra analyser visar att skillnaderna mellan olika grupper av kvinnor kvarstår. Vi vet inte vad det beror på – om insatserna inte varit tillräckliga, eller om det behövs andra insatser som bättre svarar mot behoven.
Flera av regionerna beskriver att det riktade arbetet för socioekonomiskt utsatta grupper har blivit bättre under satsningens senaste år men att man behöver göra mer. Det är vanligt att regionerna arbetar med breda insatser för att täcka behoven hos särskilda målgrupper. De menar att det är positivt för alla om verksamheterna stärker grunden, exempelvis genom att anställa mer personal, arbeta i team och ge mer tid i patientmötet, men att det särskilt gynnar grupper med särskilda behov.
Några regioner beskriver att de inte har ett tillräckligt patientunderlag för att kunna arbeta riktat med vissa grupper. Samtidigt handlar många insatser om att höja kunskapsnivån hos vårdpersonalen så att de blir bättre på att uppmärksamma och möta behov.
7.3 Förutsättningar för uppföljning och utvärdering saknas
Satsningen har förlängts i omgångar och har hittills pågått i över sju år. Eftersom den har blivit så långvarig får satsningens utformning ännu större betydelse. Vi ser att det hade behövts mätbara mål och eftersträvade effekter samt ett sätt att följa regionernas användning av medlen, för att satsningen ska gå att utvärdera. Dessutom skulle satsningen behövt genomföras med längre framförhållning och med hänsyn till att kunna ge långsiktiga resultat och effekter.
7.3.1 Satsningens utformning gör att den inte kan utvärderas
Ett viktigt syfte med uppföljning är att mäta om målen har uppnåtts. Liksom i många andra riktade satsningar saknar satsningen på kvinnors hälsa tydliga mätbara mål. På så sätt är det svårt att avgöra om den varit lyckad eller inte.
Överenskommelserna pekar visserligen ut ett antal områden där regeringen och SKR ser behov av utveckling, eller där de förväntar sig att se förbättringar, men det framgår inte hur situationen inom respektive område ska se ut för att de önskade resultaten kan anses vara uppnådda. Generellt är målen och syftena övergripande formulerade, och det saknas mer specifika mål som är mätbara och tidsbegränsade. Utöver det är det svårt att sammanfatta mål, syfte och prioriteringar för satsningen eftersom de varierar mellan de olika överenskommelserna.
De områden som överenskommelserna pekar ut är dessutom en blandning av mål och medel – det nämns både vad regionerna bör åstadkomma och hur de bör arbeta. När det gäller bemanning och kompetensförsörjningsfrågor beskrivs framför allt hur regionerna ska stärka förlossningsvården, medan frågor om ökad kvalitet i förlossningsvården snarare fokuserar på vad regionerna ska uppnå.
Utöver det har regionernas utformning av arbetet betydelse. Vi kan konstatera att regionerna har gjort ett stort antal insatser inom flera olika områden, varav vissa insatser är kortvariga och tar små personella resurser i anspråk. Eftersom vi saknar information om hur medlen fördelats mellan olika insatser är det också svårt att bedöma hur stor effekt som insatserna kan förväntas ha. Dessutom kan vissa insatser vara relevanta och betydelsefulla på lokal eller regional nivå utan att de får genomslag i nationell statistik.
Regionerna har utformat arbetet med att prioritera och besluta om insatser på olika sätt och de har haft olika beslutsunderlag. Bland dem finns dock inga analyser av potentiella undanträngningseffekter. Utöver det saknas i många fall ett tydligt patientperspektiv eller involvering av patienter, även om den nationella graviditetsenkäten har gett en del värdefull kunskap om patienternas behov, vilket var vår förhoppning i förra rapporten. Några av regionerna använder resultaten från graviditetsenkäten för att identifiera förbättringsområden, men inte systematiskt. En del regioner har gjort många insatser, medan andra har valt att göra färre men större insatser.
Arbetets utformning kan ha betydelse för insatsernas effekter och förutsättningarna för uppföljning och utvärdering. De flesta regioner utvärderar insatserna löpande eller planerar att göra det när satsningen avslutas, åtminstone inom vissa delar. Vissa regioner sätter ihop redovisningar i samband med att enskilda insatser avslutas. Bristen på kontinuerlig uppföljning gör det svårt att utvärdera effekten av olika insatser och dra slutsatser om vilka insatser som är framgångsrika.
7.3.2 Fördelningen av tilldelade medel behöver tydliggöras
Det saknas möjlighet att följa upp satsningen ekonomiskt. För att få en bild av vilka områden som regionerna fördelat störst andel av medlen till skulle vi behöva uppgifter om hur mycket pengar som regionerna använt för olika insatser. Det varierar dock i vilken mån regionerna kunnat göra sådana redovisningar. Från början fanns heller inget krav i överenskommelserna om att redovisa använda medel, så uppgifterna saknas för 2015–2019. För de senare åren har några regioner gjort detaljerade redovisningar per insats medan andra enbart har kunnat göra det för vissa av de genomförda insatserna eller inte alls. De större regionerna redovisar allt från en femtedel till det tredubbla av de fördelade medlen. Under 2022 blev redovisningen av använda medel bättre och vi kan följa användningen av 83 procent av de tilldelade medlen för det året. Det motsvarar dock endast cirka 1,4 av totalt 8,3 miljarder kronor. Vi saknar därmed förutsättningar för att kunna följa hela satsningen.
Vi kan heller inte avgöra om satsningen har gett ett nettotillskott för verksamheterna, så det är svårt att avgöra om satsningen har förutsättningar för att adressera utmaningarna inom förlossningsvården. Forskning om statsbidrag visar att kommuner som förväntar sig ett framtida öronmärkt statsbidrag kan välja att skjuta upp de egna insatserna i väntan på bidraget. Det framgår också att kommuner kan få långsiktiga budgetbalansproblem på grund av att man ökat tjänsteutbudet baserat på tillfälliga statsbidrag (Dahlberg & Rattsø 2010).
7.3.3 Långsiktig plan för att permanenta resultaten saknas
Det är tydligt att regionerna gjort olika bedömningar av hur långsiktig satsningen skulle vara. En del har sett satsningen som långsiktig och använt pengarna för att anställa personal samt gjort vissa insatser till permanenta. Andra regioner har riktlinjer som inte medger att de anställer personal för tillfälliga medel. Den här skillnaden i hur regionerna ser på satsningen kan påverka effekten och måluppfyllelsen.
Regionerna behöver kunna planera arbetet långsiktigt och arbeta för långsiktiga resultat. God framförhållning och tydliga mål är viktigt för att regionerna ska kunna använda de riktade medlen på bästa sätt, men det behöver även vara förutsägbart när pengarna betalas ut. En utmaning för regionerna har varit att överenskommelserna gällt ett fåtal år i taget och att innehållet i dem varierat en del. Samtidigt är det viktigt att satsningen inte blir en permanent statlig finansiering av förlossningsvården eftersom ansvaret ligger hos regionerna.
För att satsningen ska vara framgångsrik krävs att resultat och effekter är långsiktiga. Samtidigt finns det en stor risk för att riktade statsbidrag används till tidsbegränsade projekt, eftersom regionerna har relativt lite tid på sig att använda medlen. När förberedelsetiden är kort och finansieringen kortsiktig är det naturligt att medlen används till projekt som i sin tur är tidsbegränsade (Vård- och omsorgsanalys 2022a).
Detta ser vi också inom satsningen på kvinnors hälsa. Flera insatser handlar visserligen om verksamhetsutveckling och ändrade arbetssätt, och de får förhoppningsvis bestående resultat i verksamheterna, men i många fall är det svårt att bedöma de långsiktiga effekterna och andelen av projekten som kommer att bli permanenta. De intervjuade kontaktpersonerna har olika syn på satsningens långsiktiga effekter. Vissa menar att den lett till ökad kunskap och långsiktigt förändrade arbetssätt, medan andra uttrycker en oro inför vad som ska hända när de statliga bidragen slutar att komma.
Vi har tidigare konstaterat att det finns utmaningar med att få externt finansierade utvecklingsprojekt att leda till lärande eller utveckling på lång sikt (Vård- och omsorgsanalys 2018c). Vi har också konstaterat att långsiktig finansiering av ett utvecklingsprojekt lägger grunden för långsiktigt hållbara resultat (Vård- och omsorgsanalys 2022a). Förutsättningarna är bättre för projekt som redan i initieringsfasen har en strategi för den fortsatta finansieringen efter genomförandefasen, om resultaten är goda.
7.4 Tidigare rekommendationer har delvis följts
Under arbetet med att följa satsningen på kvinnors hälsa har vi publicerat fem rapporter med tillhörande rekommendationer. Den första publicerades i juni 2018, och därefter har ett antal överenskommelser tillkommit (figur 27).
Figur 27. Tidslinje över våra publikationer och överenskommelserna inom satsningen.
Flera av slutsatserna i den här rapporten är desamma som våra tidigare. För att få en bild av hur regionerna och regeringen har hanterat våra tidigare rekommendationer har vi gått igenom överenskommelserna för att se om de har påverkat innehållet. Genomgången är en del i att avgöra vilka rekommendationer vi bör lämna inom ramen för det här arbetet.
Även om vi inte kan uttala oss om ett kausalt samband kan vi ändå se att flera av de områden som vi lyft i våra rekommendationer beskrivs som viktiga i senare överenskommelser. Det handlar främst om behov av ytterligare insatser inom ramen för regionernas arbete. Rekommendationerna som rör satsningens utformning har inte omhändertagits i samma utsträckning.
7.4.1 Överenskommelserna återspeglar främst rekommendationer om prioriterade områden för insatser
Ett fokus i vårt arbete har varit regionala skillnader och skillnader mellan olika grupper av kvinnor. Inom detta område har vi lämnat flera rekommendationer som återspeglas i innehållet i överenskommelserna. Vi har exempelvis rekommenderat att regionerna förstärker insatserna mot språkliga och kulturella tillgänglighetsbarriärer. Det plockades upp i överenskommelse 6 där det står att regionerna ska genomföra insatser för att motverka språkliga och kulturella tillgänglighetsbarriärer inom mödrahälsovården, förlossningsvården och eftervården. Även födelseland och socioekonomiska faktorer, såsom utbildningsnivå, ska beaktas i arbetet för att uppnå en jämlik vårdkedja. Vi har vidare rekommenderat regionerna att se över behovet av ett nationellt vårdprogram för graviditet, förlossning och eftervård för att öka jämlikheten (Vård- och omsorgsanalys 2020a), och Socialstyrelsen har nu publicerat ett sådant vårdprogram.
Vi skriver också att regionerna behöver säkerställa förutsättningarna för en personcentrerad vård genom att följa upp patienternas upplevelser och erfarenheter samt följa upp och utvärdera befintlig information om graviditet, förlossning och tiden efter förlossningen (Vård- och omsorgsanalys 2020a). I både överenskommelse 5 och 6 skriver man att graviditetsvårdkedjan behöver bli säkrare och mer tillgänglig, jämlik och personcentrerad. I överenskommelse 6 hänvisar man till vårt resultat om att få regioner inkluderat patienter i sina behovsanalyser inför arbetet med satsningen, och uppmanar regionerna att utgå från kvinnors fysiska och psykiska behov.
En del av vårt tidigare uppdrag var att följa effekterna av avgiftsfri mammografi, och vi har lämnat ett antal rekommendationer inom det området: att följa upp deltagandet i mammografiscreening i olika grupper, att verka för ett högt och jämlikt deltagande och att möjliggöra nationell uppföljning av mammografin för att få en likvärdig tillgång till screeningprogrammet (Vård- och omsorgsanalys 2018a, 2020b). Vi såg också att regionerna behöver arbeta i enlighet med de nationella rekommendationerna för mammografi och att de bör ansluta sig till det nationella mammografiregistret (Vård- och omsorgsanalys 2020b). Dessa områden lyfts i överenskommelse 6. Den beskriver vikten av att alla regioner ansluter sig och rapporterar data till det nationella kvalitetsregistret och därmed möjliggöra nationell uppföljning och en likvärdig tillgång till screeningprogrammet.
7.4.2 Rekommendationer om överenskommelsernas utformning har inte omhändertagits
Redan i vår första delrapport 2018 beskrev vi att medborgare och medarbetare behöver få tydlig information om hur medlen för överenskommelserna har använts. Från och med överenskommelse 5 tillkom vissa krav på att regionerna ska redovisa hur stimulansmedlen använts, men det går ändå inte att följa hur medlen använts. Denna bild framkommer även i vår studie av bemanningen i förlossningsvården, där flera verksamhetsföreträdare undrar hur pengarna har använts och hur mycket pengar som har gått till specifika kliniker och insatser (Vård- och omsorgsanalys 2023).
En annan rekommendation var att regeringen borde utforma framtida överenskommelser så att de innehåller tydliga, mätbara mål och utgår från en analys av horisontella prioriteringar (Vård- och omsorgsanalys 2020a). Vi kan konstatera att målbeskrivningen till viss del blivit tydligare i och med att de senare överenskommelserna pekar ut mer specifika mål för vårdkedjan för graviditet, förlossning och eftervård. Samtidigt är dessa mål fortfarande inte tillräckligt tydliga för att det ska gå att mäta måluppfyllnad eller utvärdera effekten av insatserna. Det saknas också tydliga behovsanalyser på både nationell och regional nivå.
Vi kan inte se att överenskommelserna speglar några av rekommendationerna från vår rapport Kostnadsfria preventivmedel till unga. En uppföljning av satsningen på kvinnors hälsa (rapport 2020:13).
7.5 Rekommendationer
Vår analys visar att utvecklingen av kvinnors hälsa går åt rätt håll för flera indikatorer, men att det fortfarande finns stora utmaningar – inte minst när det gäller jämlikhet mellan olika grupper av kvinnor och skillnader i resultat mellan regioner. Detta behöver adresseras, oavsett hur satsningen på kvinnors hälsa fortsätter. Våra analyser visar också att en fortsatt statlig satsning behöver bygga på behovsanalyser och prioriteras horisontellt. Utan sådana analyser är det svårt att avgöra om de statliga stimulansmedlen kommer att göra störst nytta i graviditetsvårdkedjan eller i någon annan del av vården. För att kunna utvärdera satsningens ändamålsenlighet och effekter behöver också utformningen ändras, med bland annat mätbara mål och en tydlig redovisning av hur medlen används. Utöver det behövs även regionala behovsanalyser och strategier för att införa resultat av lyckade insatser i verksamheten.
Vi lämnar följande rekommendationer:
- Regeringens framtida satsningar behöver bygga på behovsanalyser.
Regeringen behöver förbereda framtida satsningar inom hälso- och sjukvården genom att inventera behov, och göra horisontella prioriteringar. Vi har även tidigare rekommenderat att regeringen bör förstärka det horisontella behovsperspektivet i sin styrning (Vård- och omsorgsanalys 2020d). Det skulle exempelvis kunna omfatta konsekvensanalyser av förväntade effekter när det gäller vård efter behov.
Arbetet behöver omfatta en analys av vilket eller vilka områden eller målgrupper som bör prioriteras med hänsyn till den etiska plattformen och de allmänna riktlinjerna för prioriteringar i hälso- och sjukvården som riksdagen beslutat (prop. 1996/97:60, bet. 199). Vi har tidigare konstaterat att regeringen bör ha en närmare dialog med regionerna för att stärka samverkan på strategisk nivå, få en gemensam lägesbild av tillståndet och utmaningarna i sektorn och få återkoppling om i vilken mån statens insatser och verksamheter möter sektorns behov (Vård- och omsorgsanalys 2022a).
En del i en ökad behovsanalys är att verka för att den nationella uppföljningen i större utsträckning belyser vård efter behov. Analysen kan göras på flera sätt men vi har tidigare rekommenderat att regeringen ger en lämplig myndighet i uppdrag att lämna förslag på en analys som belyser hur behoven och behovstäckningen ser ut för patienter med olika sjukdomstillstånd. En del i det arbetet borde också vara att lämna förslag på vilka förändringar som skulle behövas i existerande statistikkällor för att möjliggöra en sådan uppföljning (Vård- och omsorgsanalys 2020d).
- Regeringen bör tydliggöra intentionen med satsningen och formulera mätbara mål.
Satsningen på kvinnors hälsa och förlossningsvården fortsätter, och regeringen bör basera den på en ökad analys av utvecklingsbehoven och en ökad dialog med de som berörs av satsningen, för att säkerställa att den möter de behov som finns.
Satsningen på kvinnors hälsa är en del av det jämställdhetspolitiska målet och syftar till att minska skillnaderna i hälsa mellan kvinnor och män. Överenskommelserna är inriktade på vården vid graviditet och förlossning och sjukdomar inom det reproduktiva systemet. Kvinnors hälsa är dock bredare än så och omfattar flera delar av vården, och därför behöver satsningens intentioner tydliggöras.
Om ambitionen är att förbättra kvinnors hälsa är det relevant att överväga en bredare utformning av satsningen för att inkludera fler aspekter, både andra sjukdomar och upplevelsen av tillgång till vård. Det kan även vara relevant att undersöka om det finns andra faktorer som har större betydelse för kvinnors hälsa och som kan vara aktuella för insatser för att uppnå en mer jämlik hälsa.
Vi har tidigare rekommenderat att eventuella framtida överenskommelser ska innehålla tydliga och mätbara mål så att det går att utvärdera effekten av satsningarna (Vård- och omsorgsanalys 2020a). Målen kan inkludera både process- och resultatmått, men med tyngdpunkten på mått som belyser kvalitet och resultat ur patienternas perspektiv. I samma rapport beskriver vi ytterligare hur regeringen kan gå till väga i arbetet med att utforma relevanta mål för satsningen, exempelvis dialog med relevanta aktörer, och aspekter som är viktiga att tänka på när målen tas fram.
Regeringen bör även säkerställa att kommande satsningar följs upp och utvärderas. Uppföljningen bör utgå från de mål som regeringen formulerat för satsningen, och syftet bör vara att tydliggöra utfall och resultat samt utvärdera effekter och ändamålsenlighet. Det är också viktigt att följa den nationella utvecklingen inom förlossningsvården med utgångspunkt i den plan för förlossningsvården som Socialstyrelsen har i uppdrag att ta fram. Regeringen bör överväga att ge en lämplig myndighet i uppdrag att följa och analysera utvecklingen utifrån den planen. Syftet ska vara att följa utvecklingen när det gäller skillnader i vården och de centrala fokusområdena i förlossningsplanen.
- Regeringen bör säkerställa en tydlig redovisning av använda medel.
Indikatorerna visar ett antal regionala skillnader i resultat, bland annat omotiverade skillnader i graviditetsvårdkedjan som bör och kan utjämnas. Vi kan också konstatera att regionerna valt att använda stimulansmedlen på olika sätt. Vissa har gjort färre insatser och andra fler, och insatserna har delvis haft olika fokus och varit riktade mot olika områden.
Det är i grunden positivt att regionerna har möjlighet att använda medlen utifrån sina specifika behov och förhållanden. Samtidigt försvårar det uppföljningen och utvärderingen av insatserna. För att se eventuella minskade regionala skillnader behöver vi kunna följa insatserna och relatera dem till de effekter som satsningen ska ge. Det är också viktigt att skapa möjlighet för utveckling och lärande, och att kunna införa framgångsrika arbetssätt i den ordinarie verksamheten.
En del i uppföljningen är att kunna följa användningen av stimulansmedlen. Det är viktigt att det finns tydliga krav på ekonomisk redovisning i överenskommelserna, och att regionerna visar hur de har använt sina tilldelade medel. Vi kan konstatera att det inte funnits krav på en konsekvent redovisning av använda medel i överenskommelserna, och att regionernas redovisning skiljer sig åt mellan åren. Under 2022 kom dock en tydlig förbättring i och med att i stort sett alla regioner redovisade hur de använt medlen. Även överenskommelsen för 2023 innehåller tydligare krav på att regionerna ska redovisa användning och förbrukning av medel för verksamhetsåret.
Regeringen behöver säkerställa att framtida överenskommelser innehåller tydliga krav på en ändamålsenlig redovisning av ekonomiska medel. Den administrativa bördan för regionerna ska vara en utgångspunkt, och kraven får inte bidra till mer administration eller detaljstyrning än vad som är nödvändigt för att man ska kunna avgöra om skattemedlen används på ett effektivt sätt. Regeringen bör även verka för att regionerna följer kraven på redovisning och genom det skapa förutsättningar för utveckling och lärande.
- Regeringen och regionerna bör stärka arbetet för ökad jämlikhet i vården.
Satsningen har delvis varit riktad mot att minska skillnaderna mellan olika grupper av kvinnor, men trots insatser från regionerna kvarstår de. Regeringen bör överväga hur framtida satsningar kan minska skillnaderna, med utgångspunkt i behovsanalyser och prioriteringar samt en dialog med regionerna. Regeringen bör även överväga en fortsatt uppföljning av graviditetsvårdkedjan med särskilt fokus på jämlikhet.
Inom ramen för satsningen har flera regioner genomfört insatser för att erbjuda information och vård på flera språk och öka personalens kompetens när det gäller att möta grupper med olika behov. Vi har tidigare bedömt att regionerna bör fortsätta och förstärka dessa insatser, för att öka jämlikheten i graviditetsvårdkedjan (Vård- och omsorgsanalys 2020a). Denna bedömning står vi fast vid även i denna rapport. En utgångspunkt i det fortsatta arbetet bör vara att i så stor utsträckning som möjligt samarbeta och dra nytta av varandras erfarenheter, exempelvis när det gäller översättningar av informationsmaterial och framgångsrika arbetssätt.
Referenser
Dahlberg M., Rattsø J. (2010). Statliga bidrag till kommunerna – i princip och praktik. Rapport till Expertgruppen för studier i offentlig ekonomi 2010:5.
E-hälsomyndigheten (2021). Förstudie om ett statligt, nationellt datautrymme för bilddiagnostik (S2021/05259). Slutrapport. Diarienummer 2021/03122.
Finnbogadóttir H., Dykes A-K. (2016). Increasing prevalence and incidence of domestic violence during the pregnancy and one and a half year postpartum, aswell as risk factors: a longitudinal cohort study in Southern Sweden. BMC Pregnancy and Childbirth, 16(327).
Folkhälsomyndigheten (2016). Slutrapportering av regeringsuppdrag inom ramen för ”En strategi för genomförande av funktionshinderspolitiken 2011–2016”. Diarienummer 00599/2014.
Folkhälsomyndigheten (2020). Folkhälsans utveckling. Årsrapport 2020. Artikelnummer 20003.
Folkhälsomyndigheten (2022a). Folkhälsans utveckling. Årsrapport 2022. Artikelnummer 22026.
Folkhälsomyndigheten (2022b). Hälsa hos Hbtqi-personer. https://www.folkhalsomyndigheten.se/livsvillkor-levnadsvanor/halsa-i-olika-grupper/hbtqi-personer/ [Hämtat 2022-10-05].
Folkhälsomyndigheten (2022c). Hälsan hos personer med funktionsnedsättning. https://www.folkhalsomyndigheten.se/livsvillkor-levnadsvanor/halsa-i-olika-grupper/funktionsnedsattning/halsan-hos-personer-med-funktionsnedsattning/ [Hämtat 2022-09-28].
Folkhälsomyndigheten (2022d). Migration – en bestämningsfaktor för hälsa. https://www.folkhalsomyndigheten.se/livsvillkor-levnadsvanor/halsa-i-olika-grupper/migration-och-halsa/migration–en-bestamningsfaktor-for-halsa/ [Hämtat 2022-10-05].
Folkhälsomyndigheten (2023). Klamydiainfektion – sjukdomsstatistik. https://www.folkhalsomyndigheten.se/folkhalsorapportering-statistik/statistik-a-o/sjukdomsstatistik/klamydiainfektion/ [Hämtat 2023-02-06].
Graviditetsregistret (2017). Årsrapport 2016. Tema: Psykisk ohälsa.
IFAU – Institutet för arbetsmarknads- och utbildningspolitisk utvärdering (2021). Kvinnors hälsa, sjukfrånvaro och inkomster efter barnafödande. Vad vet vi om barneffektens orsaker och vilken roll spelar hälsa och föräldraförsäkringen? Rapport 2021:17.
Jämställdhetsmyndigheten (2022). Könsstympning av flickor och kvinnor. https://jamstalldhetsmyndigheten.se/mans-vald-mot-kvinnor/konsstympning-av-flickor-och-kvinnor [Hämtat 2022-10-18].
Livsmedelsverket, Folkhälsomyndigheten, Socialstyrelsen, Konsumentverket (2022). Nationell amningsstrategi 2022–2027.
Lydsdottir LB., Howard LM., Olafsdottir H., Thome M., Tyrfingsson P., Sigurdsson JF. (2014). The mental health characteristics of pregnant women with depressive symptoms identified by the Edinburgh Postnatal Depression Scale. The Journal of clinical psychiatry. 75(4):11633.
Länsstyrelsen Västmanlands län (2021). Vem ser oss? En studie om kvinnor i missbruk och deras upplevelser av våld i nära relation. Diarienummer 6107-2021.
Myndigheten för delaktighet (2017). Rivkraft 18 – hälsa, kost och fysisk aktivitet. Artikelnummer 2017:25.
Myndigheten för delaktighet (2022). Statistik om personer med funktionsnedsättning. https://www.mfd.se/resultat-och-uppfoljning/statistik-om-personer-med-funktionsnedsattning/ [Hämtat 2022-09-28].
Myndigheten för familjerätt och föräldraskapsstöd (2022). HBTQ-familjer. https://www.mfof.se/foraldraskapsstod/malgrupper-for-foraldraskapsstod/familjer-med-sarskilda-forutsattningar/hbtq-familjer.html [Hämtat 2022-10-05].
NKCx – Nationellt kvalitetsregister för cervixcancerprevention (2022). Förebyggande av livmoderhalscancer i Sverige. Verksamhetsberättelse och Årsrapport 2022 med data till och med 2021.
Prop. 1996/97:60, bet. 199. Prioriteringar inom hälso- och sjukvården.
Prop. 2014/15:100. 2015 års ekonomiska vårproposition.
Prop. 2015/16:1. Budgetproposition för 2016. Utgiftsområde 16: Utbildning och universitetsforskning.
Prop. 2015/16:38. Avgiftsfrihet för viss screening inom hälso- och sjukvården.
Prop. 2016/17:1. Budgetproposition för 2017. Utgiftsområde 25: Allmänna bidrag till kommuner.
Prop. 2017/18:100. 2018 års ekonomiska vårproposition. Bilaga 3: Regeringens insatser för ökad jämlikhet.
Prop. 2018/19:1. Budgetproposition för 2019.Utgiftsområde 9: Hälsovård, sjukvård och social omsorg.
Regeringen (2016). En nationell strategi för att förebygga och bekämpa mäns våld mot kvinnor – Utdrag (kapitel 5, s. 109–155) ur Makt, mål och myndighet – feministisk politik för en jämställd framtid. Skr. 2016/17:10.
Regeringskansliet (2016). Uppdrag till Myndigheten för vård- och omsorgsanalys att följa upp regeringens satsning på förlossningsvården och andra insatser för kvinnors hälsa 2015–2019. Diarienummer S2016/06724/FS.
Regeringskansliet (2021). Uppdrag att ta fram en handlingsplan för att stärka och utveckla det nationella arbetet med sexuell och reproduktiv hälsa och rättigheter (SRHR). Diarienummer S2021/0406 (delvis).
Regeringskansliet (2022a). Uppdrag att föreslå insatser för att stärka attraktiviteten och kompetensförsörjningen av barnmorskor i förlossningsvården. Diarienummer S2022/00902 (delvis).
Regeringskansliet (2022b). Uppdrag att genomföra insatser för en förbättrad förlossningsvård samt för kvinnors hälsa. Diarienummer S2022/01058.
Regeringskansliet (2023). Uppdrag att ta fram förslag till nationell plan för förlossningsvården. Diarienummer S2023/00406 (delvis).
SBU – Statens beredning för medicinsk och social utvärdering (2021a). Förlossningsbristningar. Diagnostik samt erfarenheter av bemötande och information. SBU Utvärderar. Publikation nr. 323.
SBU – Statens beredning för medicinsk och social utvärdering (2021b). Identifiering av kvinnor med möjliga depressions- och ångestsyndrom under graviditet. Rapport 331.
SBU – Statens beredning för medicinsk och social utvärdering (2021c). Identifiering av traumatiska förlossningsupplevelser. Rapport 332.
SBU – Statens beredning för medicinsk och social utvärdering (2022a). Graviditetsrelaterad bäckensmärta – prioritering av forskningsfrågor. Prioritering baserad på James Lind Alliance metod. Rapport 356.
SBU – Statens beredning för medicinsk och social utvärdering (2022b). Behov av kunskap och utveckling inom området kejsarsnitt. Prioritering baserad på James Lind Alliance metod. Rapport 357.
SCB – Statistiska centralbyrån (2021). Vanligare för personer med funktionsnedsättning att inte få vård. https://www.scb.se/hitta-statistik/artiklar/2021/vanligare-for-personer-med-funktionsnedsattning-att-inte-fa-vard/ [Hämtat 2023-03-07].
SFOG – Svensk förening för obstetrik och gynekolog, Svenska barnmorskeförbundet, Mödrahälsovårdspsykologernas förening (2008). Mödrahälsovård, Sexuell och Reproduktiv Hälsa. Rapport nr 76. Publicerad 2008, uppdaterad webbversion 2016. [Hämtat 2023-02-20].
SFOG – Svensk förening för obstetrik och gynekologi (2009). Barnafödande och psykisk sjukdom. ARG rapport nr 62.
SFOG – Svensk förening för obstetrik och gynekologi (2017). Förlossningsrädsla. Rapport nr 77.
SFOG – Svensk förening för obstetrik och gynekologi (2020). Diagnoshandbok för Kvinnosjukvården 2020. Sjätte upplagan.
SFOG – Svenska förening för obstetrik och gynekologi & Svenska Barnmorskeförbundet (2020). Nya SFOG-råd om induktion på grund av graviditetslängd.
SKL – Sveriges kommuner och landsting (2019). (O)jämställdhet i hälsa och vård. En sammanfattning.
SKR – Sveriges kommuner och regioner (2020). Ungdomsmottagningar och ungas sexuella hälsa. Nuläge och vägar framåt.
SKR – Sveriges Kommuner och Regioner (2022a). Självskattad hälsa. Delrapport av Graviditetsenkätens nationella resultat 1 december 2020–30 november 2021.
SKR – Sveriges Kommuner och Regioner (2022b). Graviditetsenkäten. Resultat per 1 december 2020 – 30 november 2021 (12 månader).
SKR – Sveriges Kommuner och Regioner (2022c). Graviditetsenkätens fritextsvar. Kvinnors erfarenhet av vården under och efter graviditet 1 december 2020 – 31 maj 2022 (18 månader).
SKR – Sveriges Kommuner och Regioner (2022d). Personlig kommunikation Eva Estling.
SNQ – Svenskt Neonatalt kvalitetsregister (2017). Årsrapport 2016.
SNQ – Svenskt Neonatalt kvalitetsregister (2019). Årsrapport 2018.
SNQ – Svenskt Neonatalt kvalitetsregister (2021). Årsrapport 2020.
SNQ – Svenskt Neonatalt kvalitetsregister (2022a). Neonatalvårdens kapacitet och infrastruktur i Sverige. Nationell rapport.
SNQ – Svenskt Neonatalt kvalitetsregister (2022b). Årsrapport 2021.
SNQ – Svenskt Neonatalt kvalitetsregister (2023). Redovisning föräldraenkät. https://www.medscinet.com/PNQ/survey_PBI.aspx [Hämtat 2023-01-23].
Socialdepartementet (2018). Utbetalning till regionerna 2019.
Socialdepartementet (2019). Utbetalning av medel till regionerna i enlighet med överenskommelsen om ökad tillgänglighet och jämlikhet i mödrahälso- och förlossningsvården samt stärkta insatser för kvinnors hälsa. Diarienummer S2019/05323/FS.
Socialdepartementet (2020). Utbetalning av medel till regionerna i enlighet med överenskommelsen om ökad tillgänglighet och jämlikhet i mödrahälso- och förlossningsvården samt stärkta insatser för kvinnors hälsa. Diarienummer S2020/09799.
Socialdepartementet (2021a). Regleringsbrev för budgetåret 2022 avseende Myndigheten för vård och omsorgsanalys. Diarienummer S2022/03074.
Socialdepartementet (2021b). Utbetalning av medel till regionerna i enlighet med tilläggsöverenskommelsen om en personcentrerad, tillgänglig och jämlik hälso- och sjukvård för graviditet, förlossning och eftervård 2021–2022. Diarienummer S2021/00826.
Socialdepartementet & SKL – Sveriges Kommuner och Landsting (2015). En förbättrad förlossningsvård och insatser för kvinnors hälsa – Överenskommelse mellan staten och Sveriges Kommuner och Landsting 2015 och 2016. Diarienummer S2015/07777/FS.
Socialdepartementet & SKL – Sveriges Kommuner och Landsting (2017a). Ökad tillgänglighet och jämlikhet i förlossningsvården och förstärkta insatser för kvinnors hälsa – Överenskommelse mellan staten och Sveriges Kommuner och Landsting 2017–2019. Diarienummer S2016/00844/FS, S2017/00425/FS.
Socialdepartementet & SKL – Sveriges Kommuner och Landsting (2017b). Ökad tillgänglighet och jämlikhet i förlossningsvården och förstärkta insatser för kvinnors hälsa – Tilläggsöverenskommelse mellan staten och Sveriges Kommuner och Landsting 2017–2019.
Socialdepartementet & SKL – Sveriges Kommuner och Landsting (2018). Ökad tillgänglighet och jämlikhet i mödra- och förlossningsvården samt förstärkta insatser för kvinnors hälsa – Tilläggsöverenskommelse mellan staten och Sveriges Kommuner och Landsting 2018–2019. Diarienummer S2018/01950/FS.
Socialdepartementet & SKR – Sveriges Kommuner och Regioner (2020a). Ökad tillgänglighet och jämlikhet i mödrahälso- och förlossningsvården samt förstärkta insatser för kvinnors hälsa – Överenskommelse mellan staten och Sveriges Kommuner och Regioner (SKR) 2020–2022. Diarienummer S2019/05299/FS.
Socialdepartementet & SKR – Sveriges Kommuner och Regioner (2020b). Insatser inom området psykisk hälsa och suicidprevention 2021–2022. Överenskommelse mellan staten och Sveriges Kommuner och Regioner. Diarienummer S2020/09779.
Socialdepartementet & SKR – Sveriges Kommuner och Regioner (2021). Tilläggsöverenskommelse om en personcentrerad, tillgänglig och jämlik hälso- och sjukvård för graviditet, förlossning och eftervård. Överenskommelse mellan staten och Sveriges Kommuner och Regioner 2021 – 2022. Diarienummer S2021/00822/(delvis).
Socialdepartementet & SKR – Sveriges Kommuner och Regioner (2022). Ändring av tilläggsöverenskommelsen om en personcentrerad, tillgänglig och jämlik hälso- och sjukvård för graviditet, förlossning och eftervård 2021–2022. Diarienummer S2021/00822/(delvis).
Socialdepartementet & SKR – Sveriges Kommuner och Regioner (2023). En personcentrerad, tillgänglig jämlik mödrahälsovård och förlossningsvård samt förstärkta insatser för kvinnors hälsa 2023. Överenskommelse mellan staten och Sverige Kommuner och Regioner. Diarienummer S2023/00371 (delvis).
Socialstyrelsen (2009). Nationella indikatorer för God vård. Hälso- och sjukvårdsövergripande indikatorer. Indikatorer i Socialstyrelsens nationella riktlinjer. Artikelnummer 2009-11-5.
Socialstyrelsen, Svenska Läkaresällskapet, Sveriges Kommuner och Regioner, Statens beredning för medicinsk och social utvärdering (2011). Indikation för kejsarsnitt på moderns önskan. Nationella medicinska indikationer. Rapport 2011:09.
Socialstyrelsen (2014a). Att vilja se, vilja veta och att våga fråga. Vägledning för att öka förutsättningarna att upptäcka våldsutsatthet. Artikelnummer 2014-10-30.
Socialstyrelsen (2014b). Nationella planeringsstödet 2014. Tillgång och efterfrågan på vissa personalgrupper inom hälso- och sjukvård samt tandvård. Artikelnummer 2014-1-32.
Socialstyrelsen (2014c). Vård av extremt för tidigt födda barn. En vägledning för vård av barn födda före 28 fullgångna graviditetsveckor. Artikelnummer 2014-9-10.
Socialstyrelsen (2015a). Flickor och kvinnor i Sverige som kan ha varit utsatta för könsstympning. En uppskattning av antalet. Artikelnummer 2015-1-32.
Socialstyrelsen (2015b). Öppna jämförelser. Jämlik vård 2015. Kvinnors hälso- och sjukvård. Artikelnummer 2015-12-10.
Socialstyrelsen (2016). Socioekonomiska faktorers påverkan på kvinnors och barns hälsa efter förlossning. Artikelnummer 2016-12-14.
Socialstyrelsen (2017a). Vård efter förlossning. En nationell kartläggning av vården till kvinnor efter förlossning. Artikelnummer 2017-4-13.
Socialstyrelsen (2017b). Öppna jämförelser 2016. Säker vård. En indikatorbaserad uppföljning. Artikelnummer 2017-1-16.
Socialstyrelsen (2018a). Dödfödda barn. En inventering och förslag på åtgärder. Artikelnummer 2018-12-36.
Socialstyrelsen (2018b). Rådgivning vid bruk av alkohol vid graviditet.
Socialstyrelsen (2019a). Nationella riktlinjer – Utvärdering 2019. Utvärdering av vård vid endometrios. Huvudrapport med förbättringsområden. Artikelnummer 2019-9-4996.
Socialstyrelsen (2019b). Statistik om amning 2017. Artikelnummer 2019-9- 6378.
Socialstyrelsen (2020a). Inventering av vård för kvinnor och flickor som har varit utsatta för könsstympning. Delrapport 1. Artikelnummer 2020-3-6632.
Socialstyrelsen (2020b). Nationell utvärdering livmoderhalsscreening. Artikelnummer 2020-6-6800.
Socialstyrelsen (2020c). Handbok för utveckling av indikatorer. För god vård och omsorg. Artikelnummer 2020-8-6877.
Socialstyrelsen (2021a). Inventering av vård för flickor och kvinnor som har varit utsatta för könsstympning. Slutrapport – november 2021. Artikelnummer 2021-11-7523.
Socialstyrelsen (2021b). Statistik om graviditeter, förlossningar och nyfödda barn 2020. Artikelnummer 2021-23-7651.
Socialstyrelsen (2021c). Vårdkedjan för barn som behöver neonatalvård och deras familjer. Nationella rekommendationer till beslutsfattare och stöd till personal. Artikelnummer 2021-6-7424.
Socialstyrelsen (2022a). Aborterna fortsätter att minska – allt fler medicinska aborter avslutas i hemmet. https://www.
socialstyrelsen.se/om-socialstyrelsen/pressrum/press/
aborterna-fortsatter-att-minska—-allt-fler-medicinska-aborter-avslutas-i-hemmet/ [Hämtat 2023-01-24].
Socialstyrelsen (2022b). Graviditet, förlossning och tiden efter – Nationellt kunskapsstöd för kontinuitet i vårdkedjan och vård på rätt nivå. Artikelnummer 2022-12-8287.
Socialstyrelsen (2022c). Nationella riktlinjer för vård vid provocerad vulvodyni. Artikelnummer 2022-11-8176.
Socialstyrelsen (2022d). Nationella riktlinjer – Indikatorer för vård vid provocerad vulvodyni. Artikelnummer 2022-11-8200.
Socialstyrelsen (2022e). Nationellt kunskapsstöd om intrauterin fosterdöd. Artikelnummer 2022-8-8088.
Socialstyrelsen (2022f). Screening för livmoderhalscancer. Rekommendation om att erbjuda screening. Slutversion 2022. Artikelnummer 2022-2-7758.
Socialstyrelsen (2022g). Statistik om aborter 2021. Artikelnummer 2022-6-8007.
Socialstyrelsen (2022h). Utveckling av förlossningsvården – kartläggning och analys. Slutrapport november 2022. Artikelnummer 2022-11-824.
Socialstyrelsen (2022i). Statistik om graviditeter, förlossningar och nyfödda barn 2021. Artikelnummer 2022-12-8275.
Socialstyrelsen (2022j). Kejsarsnitt? Ett kunskapsstöd inför beslut om planerat kejsarsnitt vid oklara indikationer. Artikelnummer 2022-12-8278.
Sveriges regioner i samverkan (2021). Riktlinje för handläggning i graviditetsvecka 41. Nationellt system för kunskapsstyrning. Hälso- och sjukvård.
Ternström E., Hildingsson I., Haines H., Rubertsson C. (2015). Higher prevalence of childbirth related fear in foreign born pregnant women – findings from a community sample in Sweden, Midwifery, 31(4): 445–450.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2018a). I väntans tider – En delrapport om satsningen på kvinnors hälsa. Rapport 2018:2.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2018b). Från mottagare till medskapare. Ett kunskapsunderlag för en mer personcentrerad hälso- och sjukvård. Rapport 2018:8.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2018c). Bäddat för utveckling. Ett kunskapsunderlag om förutsättningar för utvecklingsprojekt i vården och omsorgen. Rapport 2018:6.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2019a). Med örat mot marken. Förslag på nationell uppföljning av hälso- och sjukvården. Rapport 2019:2.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2019b). Olik eller ojämlik? – En analys av regionala skillnader i graviditetsvårdkedjan. Rapport 2019:4.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2020a). Förlösande för kvinnohälsan? – En uppföljning av satsningen på kvinnors hälsa. Rapport 2020:11.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2020b). Avgiftsfri mammografi – En uppföljning av satsningen på kvinnors hälsa. Rapport 2020:12.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2020c). Kostnadsfria preventivmedel till unga – En uppföljning av satsningen på kvinnors hälsa. Rapport 2020:13.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2020d). Styra mot horisonten. Om vård efter behov som grund för horisontella prioriteringar. Rapport 2020:7.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2022a). I rätt riktning? Användningen av riktade statsbidrag inom vård och omsorg. Rapport 2022:3.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2022b). Förlossningsvården och kvinnors hälsa. PM 2022:1.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2022c). Från uppdämt vårdbehov till förlängda köer. Uppföljning av förändringar i befolkningens vårdkonsumtion till följd av covid-19-pandemin. PM 2022:4.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2023). I tid och otid. En fördjupningsstudie av bemanningen inom förlossningsvården. Rapport 2023:5.
Världshälsoorganisationen (2018). WHO Statement on Caesarean Section Rates.
Wennerholm U-B., Saltvedt S., Wessberg A., Alkmark M., Bergh C., Brismar Wendel S., Fadl H., Ladfors L., Sengpiel V., Wesström J., Wennergren G., Wikström A-K., Elden H., Stephansson O., Hagberg H. (2019). Induction of labour at 41 weeks versus expectant management and induction of labour at 42 weeks (SWEdish Post-term Induction Study, SWEPIS): multicentre, open label, randomised, superiority trial. BMJ; 367 :l6131 doi:10.1136/bmj.l6131.
Bilagor
Bilaga 1 – Fördelade medel per region 2015–2022
Tabell 4. Fördelning av medel från överenskommelserna utbetalda till respektive region, tusentals kronor, år 2015–2022.
| Region | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | Totalt |
|---|---|---|---|---|---|---|---|---|---|
| Stockholm | 45 100 | 113 147 | 179 446 | 377 960 | 332 021 | 214 702 | 318 498 | 319 176 | 1 900 049 |
| Västra Götaland | 33 486 | 83 664 | 132 231 | 277 157 | 242 177 | 156 605 | 230 945 | 230 702 | 1 386 968 |
| Skåne | 26 446 | 66 139 | 104 592 | 220 310 | 192 936 | 124 763 | 184 947 | 185 399 | 1 105 533 |
| Östergötland | 9 071 | 22 639 | 35 743 | 75 038 | 65 378 | 42 277 | 62 223 | 62 125 | 374 494 |
| Uppsala | 7 160 | 17 961 | 28 542 | 60 399 | 53 307 | 34 471 | 51 676 | 52 161 | 305 677 |
| Jönköping | 7 064 | 17 656 | 27 898 | 58 560 | 51 107 | 33 049 | 48 597 | 48 546 | 292 478 |
| Halland | 6 374 | 15 955 | 25 307 | 53 208 | 46 649 | 30 166 | 44 800 | 44 981 | 267 441 |
| Örebro | 5 912 | 14 786 | 23 313 | 48 979 | 42 811 | 27 684 | 40 709 | 40 586 | 244 780 |
| Sörmland | 5 759 | 14 396 | 22 753 | 47 781 | 41 741 | 26 992 | 39 859 | 39 884 | 239 165 |
| Gävleborg | 5 745 | 14 322 | 22 505 | 46 917 | 40 586 | 26 245 | 38 301 | 38 096 | 232 718 |
| Dalarna | 5 723 | 14 269 | 22 473 | 46 961 | 40 678 | 26 304 | 38 308 | 38 134 | 232 849 |
| Värmland | 5 636 | 14 013 | 22 053 | 46 020 | 39 869 | 25 781 | 37 672 | 37 474 | 228 519 |
| Västmanland | 5 370 | 13 427 | 21 156 | 44 465 | 38 799 | 25 090 | 36 916 | 36 885 | 222 108 |
| Västerbotten | 5 383 | 13 406 | 21 031 | 44 059 | 38 265 | 24 744 | 36 382 | 36 331 | 219 602 |
| Norrbotten | 5 129 | 12 714 | 19 834 | 41 267 | 35 480 | 22 943 | 33 243 | 33 051 | 203 662 |
| Västernorrland | 4 987 | 12 419 | 19 423 | 40 446 | 34 766 | 22 481 | 32 579 | 32 320 | 199 421 |
| Kalmar län | 4 834 | 12 058 | 19 068 | 39 975 | 34 655 | 22 410 | 32 762 | 32 686 | 198 448 |
| Kronoberg | 3 881 | 9 712 | 15 368 | 32 385 | 28 312 | 18 308 | 26 931 | 26 896 | 161 794 |
| Blekinge | 3 163 | 7 922 | 12 514 | 26 193 | 22 618 | 14 626 | 21 203 | 21 041 | 129 280 |
| Jämtland Härjedalen | 2 601 | 6 470 | 10 167 | 21 309 | 18 453 | 11 932 | 17 452 | 17 457 | 105 841 |
| Gotland | 1 175 | 2 923 | 4 584 | 9 609 | 8 392 | 5 427 | 7 996 | 8 069 | 48 175 |
| Summa | 200 000 | 500 000 | 790 000 | 1 659 000 | 1 449 000 | 937 000 | 1 382 000 | 1 382 000 | 8 299 000 |
Bilaga 2 – Regionala insatser 2015–2022
Vi har analyserat samtliga insatser som regionerna redovisat för 2022, med särskilt fokus på de som påbörjades under året. Vi hänvisar alltid till unika insatser. Vi har jämfört det årets insatser med tidigare redovisade insatser och tagit bort uppenbara dubbletter. I den här bilagan redogör vi för vår analys och redovisar även några kompletterande resultat.
Insatserna sorteras utifrån vårdområde, typ av insats och utvecklingsområde
Regionerna väljer själva hur de grupperar och redovisar sina insatser, vilket vi tidigare beskrivit i slutrapporten Förlösande för kvinnohälsan (rapport 2020:11). Vi har kategoriserat regionernas insatser utifrån tre variabler: vårdområde, typ av insats och insatsens inriktning (figur 28), på samma sätt som i förra slutrapporten där vi också beskriver hur vi valt kategorierna (Vård- och omsorgsanalys 2020b).
Figur 28. Vår kategorisering av insatserna utifrån tre utgångspunkter.
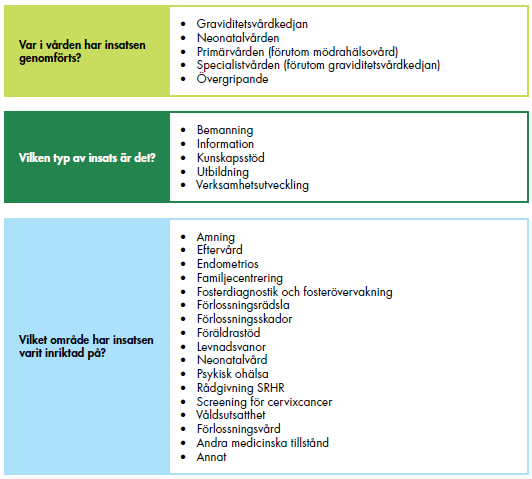
Vårdområde är de olika vårdområden som ingår i överenskommelserna: graviditetsvårdkedjan, neonatalvård och primärvård (förutom mödrahälsovård) samt övrig öppen och sluten specialiserad vård. Det finns också insatser som omfattar tre eller fler vårdområden, eller som av andra skäl inte kan delas in i grupperna ovan. Dessa insatser redovisas som övergripande. Vi har valt att redovisa insatser för all vård som hör till graviditetsvårdkedjan sammantaget, det vill säga mödrahälsovård, förlossningsvård och eftervård. Regionerna organiserar mödrahälsovården på olika sätt – i vissa regioner ingår den i primärvården och i andra i den öppna specialistvården. Genom att redovisa alla insatser som hör till graviditetsvårdkedjan tillsammans undviker vi att spegla sådana organisatoriska skillnader.
Typ av insats beskriver de prestationer som genomförts. ”Bemanning” avser rena bemanningsinsatser inklusive utbildningstjänster, medan ”utbildning” avser personalens utbildningar eller andra kompetenshöjande aktiviteter. ”Verksamhetsutveckling”, i den tidigare slutrapporten kallat ”ändrat arbetssätt, verksamhetsutveckling, kvalitetsarbete”, samlar insatser för att ändra eller utveckla nya arbetssätt samt insatser av organisatorisk art. ”Kunskapsstöd” innefattar utveckling och implementering av kunskapsstöd, riktlinjer eller vårdprogram, och kategorin ”information” avser information eller utbildning till patienter och befolkning.
Insatsens utvecklingsområde (inriktning) är kategoriserad utifrån det som insatsen ska leda till, till exempel färre förlossningsskador (framför allt bristningar), ökad familjecentrering eller minskad psykisk ohälsa. Inriktningen ”fosterdiagnostik och fosterövervakning” samlar insatser inom fosterdiagnostik, ultraljud och CTG, kardiotokografi. ”Våldsutsatthet” innefattar könsstympning. Kategorin ”andra medicinska tillstånd” avser insatser som rör annat än graviditetsvårdkedjan, till exempel endometrios och klimakteriebesvär. Kategorin ”annat” avser utvecklingsområden inom graviditetsvårdkedjan som inte täcks av de andra kategorierna, till exempel hbtq-certifiering av verksamheter inom vårdkedjan för gravida eller införande av akupunkturbehandling mot graviditetsillamående. Kategorierna är valda utifrån de områden som lyfts fram i överenskommelserna. Många av regionernas insatser gäller dock inte specifika områden, utan syftar till att förbättra vården mer generellt. Vi har samlat sådana insatser under begreppet ”organisation”.
Kategoriseringen av vårdområden utgår ifrån den information som regionerna lämnat, men övriga kategoriseringar har vi själva gjort utifrån regionernas beskrivningar. Varje insats kan höra till alla kategorier när det gäller vårdområde och till två kategorier när det gäller typ av insats. Den totala summan av vårdområden och typ av insatser blir därmed större än det totala antalet insatser. När det gäller inriktning har varje insats tilldelats en enda kategori.
Kompletterande resultat
I det här avsnittet presenteras ett antal kompletterande resultat för de utvecklingsområden där regionerna genomfört insatser.
Figur 29. Utvecklingsområden för regionernas insatser inom graviditetsvårdkedjan 2015–2022.
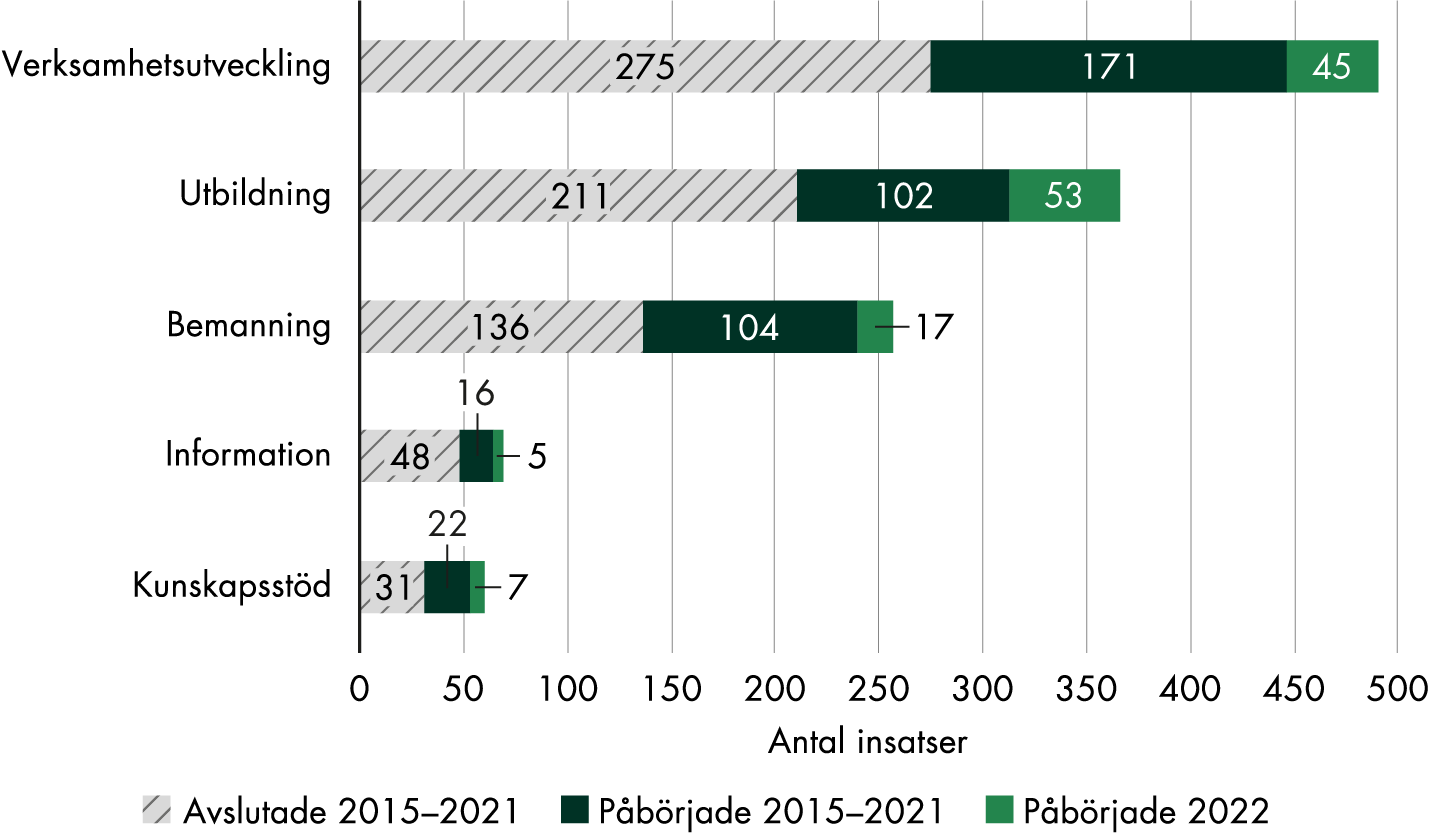
Figur 30. Utvecklingsområden för regionernas insatser inom neonatalvården 2015–2022.
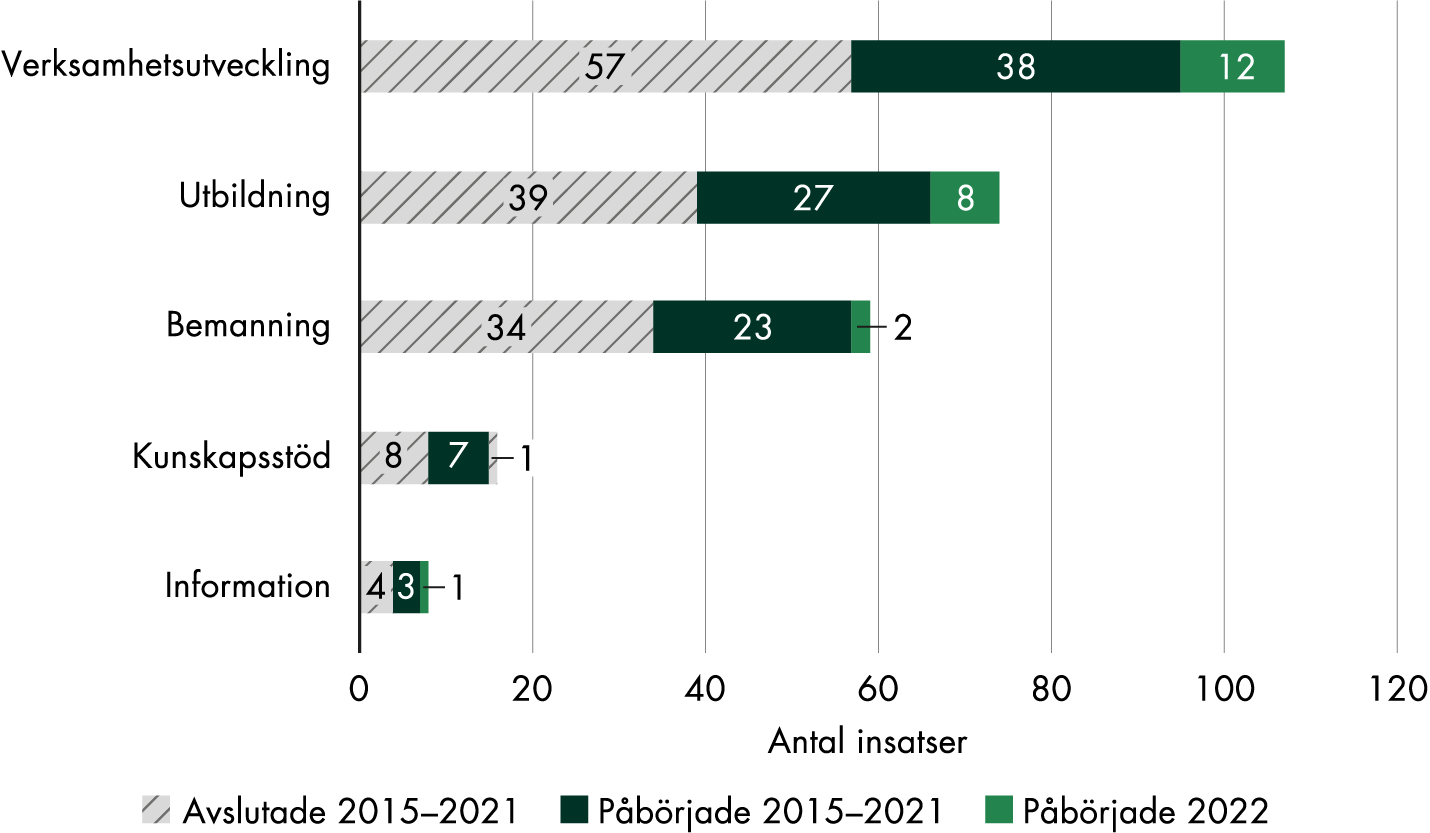
Figur 31. Utvecklingsområden för regionernas insatser inom primärvård 2015–2022.
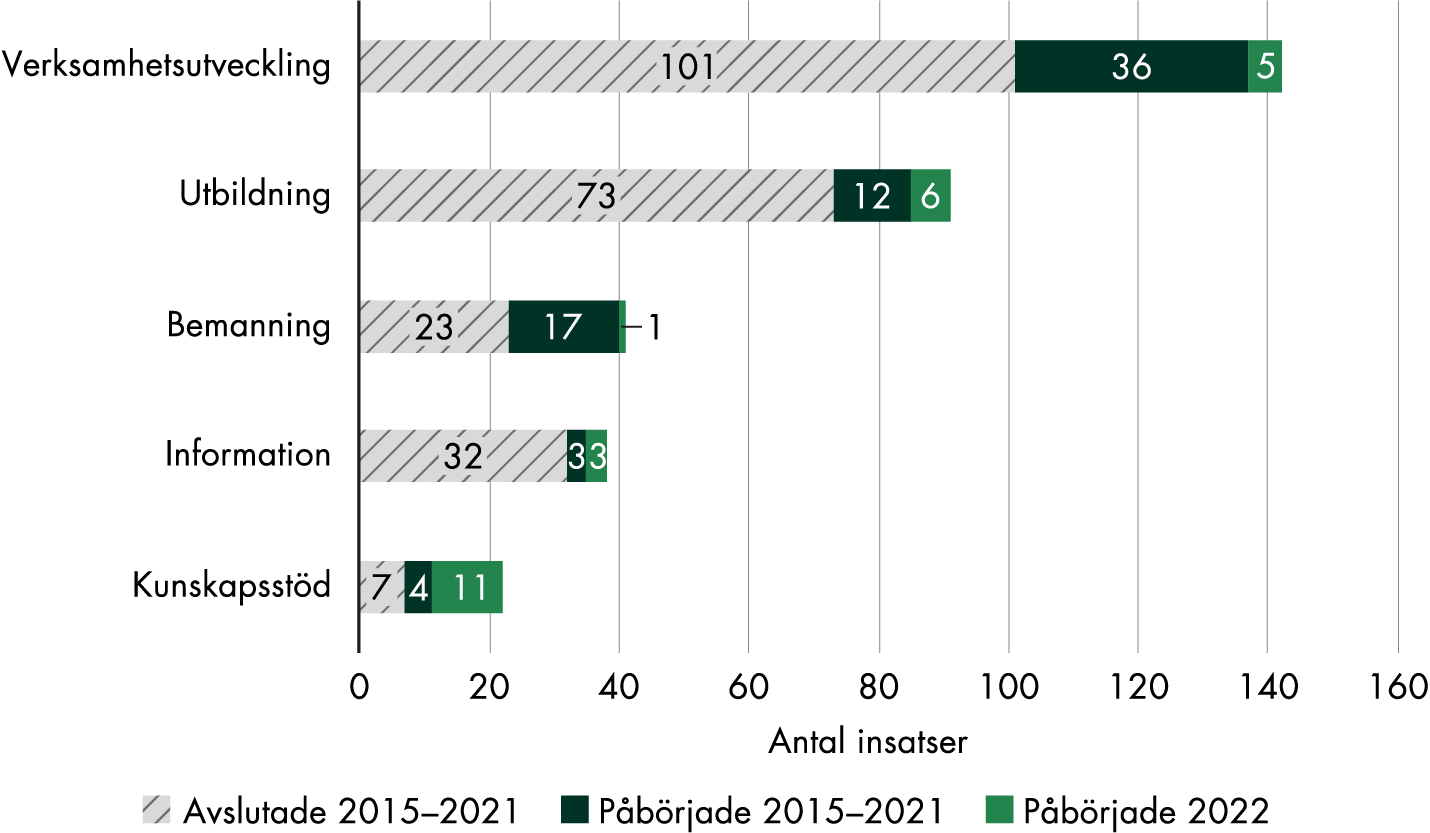
Figur 32. Utvecklingsområden för regionernas insatser inom specialiserad vård 2015–2022.
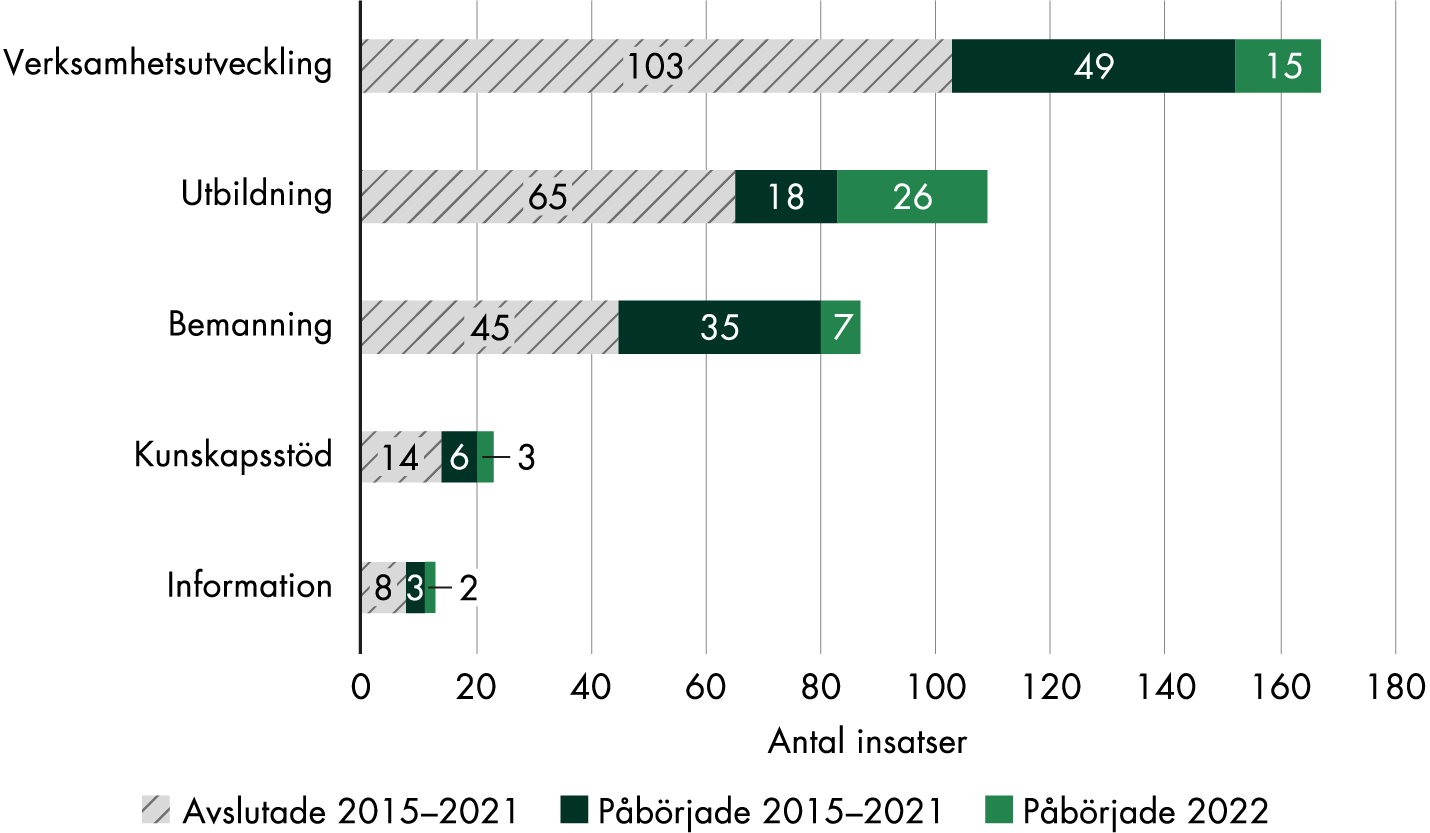
Bilaga 3 – Statliga insatser 2015–2022
I kapitel 5 har vi skrivit om de statliga insatser som genomförts inom ramen för satsningen. Tabell 5–8 redovisar de myndigheter och organisationer som tagit del av anslagen och de rapporter som SBU, Socialstyrelsen, Vård- och omsorgsanalys och SKR publicerat, både som del av regeringsuppdrag om kvinnors hälsa, och egeninitierade rapporter med koppling till kvinnors hälsa.
Rapporter från Socialstyrelsen
Tabell 5. Socialstyrelsens rapporter som svar på regeringsuppdrag kopplat till satsningen på kvinnors hälsa, 2015–2022.
| Rapporttitel | Årtal |
|---|---|
| Kejsarsnitt? Ett kunskapsstöd inför beslut om planerat kejsarsnitt vid oklara indikationer | 2022 |
| Graviditet, förlossning och tiden efter. Nationellt kunskapsstöd för kontinuitet i vårdkedjan och vård på rätt nivå. Slutversion. | 2022 |
| Graviditet, förlossning och tiden efter. Nationellt kunskapsstöd för kontinuitet i vårdkedjan och vård på rätt nivå. | 2022 |
| Nationellt kunskapsstöd om intrauterin fosterdöd | 2022 |
| Utveckling av förlossningsvården – kartläggning och analys. Slutrapport | 2022 |
| Indikatorer för vård vid provocerad vulvodyni | 2022 |
| Nationella riktlinjer för vård vid provocerad vulvodyni | 2022 |
| Nationellt kunskapsstöd om intrauterin fosterdöd. Remissversion | 2021 |
| Vård och behandling vid klimakteriebesvär i primärvården samt i den gynekologiska specialistvården | 2021 |
| Omhändertagande av föräldrar och syskon till dödfödda barn | 2020 |
| Kartläggning av vård och behandling vid klimakteriebesvär ur perspektivet jämlik vård | 2020 |
| Stärk förlossningsvården och kvinnors hälsa – slutredovisning av regeringsuppdrag om förlossningsvården och hälso- och sjukvård som rör kvinnors hälsa | 2019 |
| Risker med övervikt och fetma vid graviditet – fokus på gravida med ett högt BMI | 2019 |
| Gravida och nyförlösta kvinnors situation och behov | 2019 |
| Kejsarsnitt i Sverige 2008–2017 | 2019 |
| Övervikt och fetma hos gravida kvinnor – utveckling över tid och komplikationer | 2018 |
| Nationella riktlinjer för vård vid endometrios – stöd för styrning och ledning | 2018 |
| Dödfödda barn – en inventering och förslag på åtgärder | 2018 |
| Komplikationer efter förlossning | 2018 |
| Hälsa och förlossningar bland ryggmärgsskadade 1997–2016 | 2018 |
| Försäkringsmedicinskt beslutsstöd vid endometrios | 2018 |
| Jämställd behandling mellan män och kvinnor med diabetes och hjärt-kärlsjukdomar – vad finns det för utvecklingsbehov i vården? | 2017 |
| Vård efter förlossning – en nationell kartläggning av vården till kvinnor efter förlossning | 2017 |
| Är kvinnor mindre nöjda med sin vård och äldreomsorg? | 2017 |
| Socioekonomiska faktorers påverkan på kvinnors och barns hälsa efter förlossning | 2016 |
| Öppna jämförelser – jämlik vård 2016 – kvinnors hälsa och sjukvård | 2016 |
Tabell 6. Socialstyrelsens egeninitierade rapporter kopplat till kvinnors hälsa, 2015–2022.
| Rapporttitel | Årtal |
|---|---|
| Prekonceptionell hälsa – levnadsvanor före och under graviditet | 2022 |
| Screening för livmoderhalscancer. Rekommendation om att erbjuda screening. Slutversion. | 2022 |
| Indikatorer – screening för livmoderhalscancer | 2022 |
| Nationell utvärdering – bröstcancerscreening med mammografi | 2022 |
| Indikatorer – screening för bröstcancer med mammografi | 2022 |
| Kvinnlig könsstympning – ett samtalsstöd för socialtjänsten | 2022 |
| Ökning bland nya fall av avsiktlig självdestruktiv handling bland flickor under pandemiåret 2021 | 2022 |
| Screening för livmoderhalscancer – rekommendation om att erbjuda screening. Remissversion | 2021 |
| Vårdkedjan för barn som behöver neonatalvård och deras familjer | 2021 |
| Nationell utvärdering livmoderhalsscreening | 2020 |
| Utvärdering av vård vid endometrios | 2019 |
| Kartläggning av vestibulit. Förekomst och behandling av flickor och kvinnor med vestibulit samt behov av kunskapsstöd | 2018 |
| Kvinnor med sköldkörtelproblematik. Redovisning av läkemedelsstatistik 2006–2017 | 2018 |
Rapporter från SBU
Tabell 7. SBU:s rapporter som svar på regeringsuppdrag kopplat till satsningen på kvinnors hälsa, 2015–2022.
| Rapporttitel | Årtal |
|---|---|
| SBU Utvärderar | |
| Psykologisk behandling av postpartumdepression | 2022 |
| Behandling av extremt graviditetsillamående (hyperemesis gravidarum) | 2022 |
| Behandling av rektusdiastas hos kvinnor | 2022 |
| Kejsarsnitt på kvinnans önskemål – fördelar och nackdelar för kvinna och barn | 2021 |
| Multimodala och interdisciplinära behandlingar vid långvarig smärta | 2021 |
| Behandling och rehabilitering vid fibromyalgi | 2021 |
| Lipödem – diagnostik, behandling, upplevelser och erfarenheter | 2021 |
| Diagnostik och behandling av provocerad vulvodyni | 2021 |
| Förlossningsbristningar – diagnostik samt erfarenheter av bemötande och information | 2021 |
| Förlossningsrädsla, depression och ångest under graviditet | 2021 |
| SBU Bereder | |
| Bemötande och stöd när barn föds döda | 2022 |
| Vad är viktigt att mäta i forskning som undersöker behandling av depression under och efter graviditet? Framtagande av ett Core Outcome Set | 2020 |
| Core outcome sets inom förlossningsvård | 2020 |
| SBU Kartlägger | |
| Behandling av långvariga smärttillstånd med fokus på kvinnor – en kartläggning av forskningen | 2019 |
| Behandling av kvinnor som lider av psykisk sjukdom efter förlossning | 2021 |
| Kartläggning av metoder för diagnostik och behandling av graviditetskomplikationerna hotande spontan förtidsbörd, graviditetsrelaterad bäckensmärta och intrahepatisk cholestas | 2021 |
| SBU Kommenterar | |
| Antidepressiva läkemedel som behandling vid depression efter förlossningen (postpartumdepression) | 2022 |
| Förebyggande av depression under graviditet och efter förlossning | 2020 |
| Prioritering av vetenskapliga kunskapsluckor | |
| Behov av kunskap och utveckling inom området kejsarsnitt | 2022 |
| Graviditetsrelaterad bäckensmärta – prioritering av forskningsfrågor | 2022 |
Tabell 8. SBU:s egeninitierade rapporter kopplade till kvinnors hälsa, 2015–2022.
| Rapporttitel | Årtal |
|---|---|
| SBU Utvärderar | |
| Endometrios – diagnostik, behandling och bemötande | 2018 |
| Fetalt alkoholsyndrom (FAS) och Fetala alkoholspektrumstörningar (FASD) – tillstånd och insatser | 2016 |
| Analsfinkterskador vid förlossning | 2016 |
| Fosterdiagnostik med Next-generation sequencing (NGS) | 2016 |
| Fosterdiagnostik med mikroarray för utökad analys av kromosomer | 2016 |
| Analys av foster-DNA i kvinnans blod: icke-invasiv fosterdiagnostik (NIPT) för trisomi 13, 18 och 21 | 2015 |
| SBU Bereder | |
| Screening för bröstcancer hos kvinnor över 74 år | 2022 |
| Screening för livmoderhalscancer med självprovtagning för HPV | 2021 |
| SBU Kartlägger | |
| Behandling av förlossningsskador som uppkommit vid vaginal förlossning – en kartläggning av systematiska översikter | 2016 |
| SBU Kommenterar | |
| Effekt av förebyggande behandling med CGRP-hämmare vid migrän | 2020 |
| Effekt av botulinumtoxin vid kronisk och episodisk migrän | 2020 |
| Träning för att lindra primär dysmenorré | 2020 |
| Bröstcancerscreening med 3D-mammografi – digital brösttomosyntes med Selenia Dimensions | 2019 |
| Intraoperativ strålbehandling med Intrabeam som tilläggsbehandling vid bröstcancer | 2017 |
| Effekt av stödinsatser samt kognitiv beteendeterapi (KBT) för kvinnor som utsatts för partnervåld | 2016 |
| Screening i hälso- och sjukvård för partnervåld mot kvinnor | 2016 |
| Fosterövervakning med kardiotokografi (CTG) vid förlossning | 2015 |
| SBU:s upplysningstjänst | |
| Påverkan på amning av tidig nappanvändning | 2021 |
| Napp mot plötslig spädbarnsdöd | 2021 |
| Interventioner för att begränsa viktuppgång under graviditet hos kvinnor med övervikt eller fetma | 2021 |
| Covid-19 vid graviditet | 2021 |
| Hinnsvepning inom förlossningsvården | 2020 |
| Medicinska konsekvenser av väntetid till bröstcanceroperation | 2019 |
| Genexpressionsbaserade tester för vägledning av återfallsförebyggande behandling vid bröstcancer | 2018 |
| Lustgas som smärtlindring vid förlossning | 2017 |
| Testning av APC-resistens inför förskrivning av p-piller | 2016 |
| Risker med vattenförlossning på förlossningsavdelning | 2015 |
| Prioritering av vetenskapliga kunskapsluckor | |
| Fördjupad prioritering av forskningsfrågor om förlossningsskador hos kvinnan | 2019 |
Rapporter från Vård- och omsorgsanalys
Tabell 9. Vård- och omsorgsanalys rapporter och promemorior som svar på regeringsuppdrag inom satsningen på kvinnors hälsa, 2016–2022.
| Rapporttitel | Årtal |
|---|---|
| Förlossningsvården och kvinnors hälsa. Sammanställning av regionala och statliga insatser 2015–2021 | 2022 |
| Kostnadsfria preventivmedel till unga. En uppföljning av satsningen på kvinnors hälsa | 2020 |
| Förlösande för kvinnohälsan? En uppföljning av satsningen på kvinnors hälsa | 2020 |
| Avgiftsfri mammografi. En uppföljning av satsningen på kvinnors hälsa | 2020 |
| Olik eller ojämlik? En analys av regionala skillnader i graviditetsvårdkedjan | 2019 |
| I väntans tider. En delrapport om satsningen på kvinnors hälsa | 2018 |
Rapporter från SKR
Tabell 10. SKR:s rapporter kopplat till satsningen på kvinnors hälsa, 2016–2022.
| Rapporttitel | År |
|---|---|
| Graviditetsenkätens fritextsvar. Kvinnors erfarenhet av vården under och efter graviditet 1 december 2020 – 31 maj 2022 (18 månader). | 2022 |
| Kvinnors sexuella och reproduktiva hälsa genom livet. Vårdens utmaningar och vägar framåt. | 2022 |
| Regionernas insatser för kvinnors hälsa 2021. Vården före, under och efter graviditet samt kvinnors hälsa i övrigt. | 2022 |
| Graviditetsenkäten. Resultat per 1 december 2020 – 30 november 2021 (12 månader). | 2022 |
| Självskattad hälsa. Delrapport av Graviditetsenkätens nationella resultat 1 december 2020–30 november 2021. | 2022 |
| Graviditetsenkäten – att tolka och använda resultat. Manual för regioner och verksamheter. | 2021 |
| Att möta ett vårdbehov som varierar över tid. I vården under och efter graviditet. | 2021 |
| Regionernas insatser för kvinnors hälsa 2020. Vården före, under och efter graviditet samt kvinnors hälsa i övrigt. | 2021 |
| Förbättrade förutsättningar för en trygg och säker förlossning – ett diskussionsunderlag. | 2021 |
| Insatser för en stärkt eftervård – inom vårdkedjan för graviditet och förlossning. | 2021 |
| Ungdomsmottagningar och ungas sexuella hälsa. Nuläge och vägar framåt. | 2020 |
| Vården för kvinnor som utsatts för könsstympning – lärdomar från fyra verksamheter. | 2020 |
| Vården vid sexuellt våld. Nuläge och vägar framåt. | 2020 |
| Utveckla arbetssätten. Strategier för att använda kompetens rätt i hälso- och sjukvården. | 2020 |
| Regionernas insatser för kvinnors hälsa 2019. Vården före, under och efter graviditet samt kvinnors hälsa i övrigt. | 2020 |
| Digitala möjligheter i mödrahälsovården. | 2020 |
| (O)jämställdhet i hälsa och vård. En sammanfattning. | 2019 |
| Strategier för kvinnors hälsa – före, under och efter graviditet | 2019 |
| Regionernas insatser för kvinnors hälsa 2018. Vården före, under och efter graviditet samt kvinnors hälsa i övrigt. | 2019 |
| Neonatalvården i fokus. Trygg hela vägen – före, under och efter graviditet. | 2018 |
| Sammanfattning av insatser inom landstingens arbete 2017. Ökad tillgänglighet och jämlikhet i förlossningsvården och förstärkta insatser för kvinnors hälsa. | 2018 |
| Vägledning – Trygg hela vägen. Nio möjligheter att utveckla vården före, under och efter graviditet. | 2018 |
| Trygg hela vägen. Kartläggning av vården före, under och efter graviditet. | 2018 |
| Förlossningsvård och kvinnors hälsa i fokus. Kartläggning av nuläge och förbättringsområden. | 2016 |
Bilaga 4 – Metod
För att belysa utvecklingen inom vården av kvinnor och nyfödda barn redovisar vi ett antal indikatorer. Utöver att beskriva utvecklingen på nationell nivå har vi också analyserat utvecklingen av skillnaderna mellan regioner och mellan olika grupper av kvinnor. I den här bilagan beskriver vi metoden för våra analyser och redogör mer ingående för de källor som vi har använt.
Informationen kommer från flera olika register
En sammanställning över indikatorerna som ingår i vår uppföljning finns i tabell 11. Urvalet bygger på överenskommelsernas övergripande mål.
Tabell 11. Indikatorer som ingår i analysen, med datakälla och analyserad tidsperiod.
| Indikatorer för olika dimensioner | Datakälla | Tidsperiod |
|---|---|---|
| Säker vård | ||
| Antal dödfödda per 1 000 födda | Medicinska födelseregistret, Socialstyrelsen | 2010–2021 |
| Bristning, instrumentell förlossning | Graviditetsregistret | 2014–2021 |
| Bristning, icke-instrumentell förlossning | Graviditetsregistret | 2014–2021 |
| APGAR < 7 vid 5 minuter, endast fullgångna barn | Graviditetsregistret | 2014–2021 |
| Mödrar akut återinskrivna inom 30 dagar | Medicinska födelseregistret och Patientregistret, Socialstyrelsen | 2014–2021 |
| Kunskapsbaserad vård | ||
| Extrastöd pga. förlossningsrädsla till förstföderskor | Graviditetsregistret | 2014–2021 |
| Extrastöd pga. förlossningsrädsla till omföderskor | Graviditetsregistret | 2014–2021 |
| Behandlats för psykisk ohälsa under graviditeten | Graviditetsregistret | 2014–2021 |
| Tillfrågats om våldsutsatthet | Graviditetsregistret | 2014–2021 |
| Screening AUDIT | Graviditetsregistret | 2014–2021 |
| Kejsarsnittsförlossning i Robson I–II | Graviditetsregistret | 2014–2021 |
| Enbart eller delvis ammade barn vid 6 månaders ålder | Socialstyrelsen | 2010–2020 |
| Enbart ammade barn vid 6 månaders ålder | Socialstyrelsen | 2010–2020 |
| Enbart ammade barn vid 4 månaders ålder | Socialstyrelsen | 2010–2020 |
| Diskuterat matvanor med läkare eller annan vårdpersonal vid besök i primärvården | Nationell patientenkät | 2015–2021 |
| Diskuterat motionsvanor med läkare eller annan vårdpersonal vid besök i primärvården | Nationell patientenkät | 2015–2021 |
| Diskuterat tobaksvanor med läkare eller annan vårdpersonal vid besök i primärvården | Nationell patientenkät | 2015–2021 |
| Diskuterat alkoholvanor med läkare eller annan vårdpersonal vid besök i primärvården | Nationell patientenkät | 2015–2021 |
| Tillgänglig vård | ||
| Genomfört eftervårdsbesök | Graviditetsregistret | 2014–2021 |
| Deltagit i föräldrastöd för förstföderskor | Graviditetsregistret | 2014–2021 |
| Antal specialistsjuksköterskor per disponibel neonatalvårdplats | Svenskt Neonatalt kvalitetsregister (SNQ) | 2016–2021 |
| Antal disponibla vårdplatser per 1 000 levande födda | Svenskt Neonatalt kvalitetsregister (SNQ) | 2016–2021 |
| Antal transporter på grund av vårdplatsbrist | Svenskt Neonatalt kvalitetsregister (SNQ) | 2016–2021 |
| Deltagit i cellprovtagning | Nationellt kvalitetsregister för cervixcancerprevention (NKCx) | 2016–2020 |
| Vård i rimlig tid, primärvård | Hälso- och sjukvårdsbarometern | 2016–2021 |
| Vård i rimlig tid, specialistvård | Hälso- och sjukvårdsbarometern | 2016–2021 |
| Tillgång till den hälso- och sjukvård man behöver | Hälso- och sjukvårdsbarometern | 2016–2021 |
| Personcentrerad vård (primärvård, öppenvård, slutenvård) | ||
| Gjorde läkaren/vårdpersonalen dig delaktig i besluten om din vård/behandling? | Nationell patientenkät | 2015–2021 (PV) 2016–2021 (ÖV/SV) |
| Tog läkaren/vårdpersonalen hänsyn till dina egna erfarenheter av din sjukdom/ditt hälsotillstånd? | Nationell patientenkät | 2015–2021 (PV) 2016–2021 (ÖV/SV) |
| Bemötte personalen dig med medkänsla och omsorg? | Nationell patientenkät | 2015–2021 (PV) 2016–2021 (ÖV/SV) |
| Om du ställde frågor till personalen, fick du svar som du förstod? | Nationell patientenkät | 2015–2021 (PV) 2016–2021 (ÖV/SV) |
| Fick du tillräckligt med information om din vård/behandling? | Nationell patientenkät | 2015–2021 (PV) 2016–2021 (ÖV/SV) |
| Anser du att personalen samordnar dina kontakter med vården i den utsträckning du behöver? | Nationell patientenkät | 2015–2021 (PV) 2016–2021 (ÖV/SV) |
| Hälsoutfall | ||
| Antal aborter per 1 000 kvinnor | Socialstyrelsen | 2014–2021 |
| Antal klamydiainfektioner per 100 000 kvinnor | Folkhälsomyndigheten | 2010–2022 |
| Riskkonsumenter alkohol | Nationella folkhälsoenkäten | 2010–2022 |
| Använder tobak dagligen | Nationella folkhälsoenkäten | 2010–2022 |
| Övervikt och fetma BMI 25,0 eller högre | Nationella folkhälsoenkäten | 2010–2022 |
| Självrapporterad svår ängslan, oro eller ångest | Nationella folkhälsoenkäten | 2011–2022 |
| Diagnostiserad depression | Patientregistret, Socialstyrelsen | 2011–2021 |
| Läkemedelsanvändning vid depression | Patientregistret, Socialstyrelsen | 2011–2021 |
| Diagnostiserad ångest | Patientregistret, Socialstyrelsen | 2011–2021 |
Mätåren varierar mellan olika indikatorer
Indikatorerna har inte samma mätår eftersom registren och enkäterna som de bygger på omfattar olika tidsperioder. Det tidigaste basåret vi har använt är 2010, men även 2014 och 2016 används i de fall där tidigare data saknas. För de allra flesta indikatorer har vi data fram till 2021.
Indikatorerna från Graviditetsregistret har basår 2014, och uppgifter för hela vårdkedjan (mödrahälsovård och förlossning) har bara funnits tillgängliga i registret sedan dess. Eftersom satsningen inleddes 2015 är det därmed svårt att etablera en baslinje för indikatorerna innan satsningen infördes.
Den nationella patientenkäten beskriver patienternas upplevelser av vården och riktar sig omväxlande till patienter som besökt primärvård och specialistvård. Enkäter till patienter som besökt primärvården genomfördes 2015, 2017, 2019 och 2021. Enkäter till patienter som besökt den specialiserade somatiska öppen- och slutenvården genomfördes 2016, 2018 och 2021. Vi har valt att använda 2015 respektive 2016 som basår, för att jämföra med 2021. Det finns även tidigare undersökningar, men på grund av förändringar i insamlingsmetodiken bedömer vi att det är de tidigaste jämförbara resultaten. Det innebär att det är svårt att bedöma utvecklingen, eftersom den inte går att följa över en längre tidsperiod.
Gynekologisk cellprovskontroll för förebyggande av cervixcancer går att följa med uppgifter från Nationella kvalitetsregistret för cervixcancerprevention (NKCx), men bara från 2016 och framåt beroende på förändringarna i hur ofta olika åldersgrupper kallas.
Vi har också studerat hur stor andel kvinnor som svarar att de har tillgång till den vård som de behöver i undersökningen Hälso- och sjukvårdsbarometern. Även här är det bara möjligt att följa utvecklingen med början 2016.
För att beskriva utvecklingen inom neonatalvården har vi valt att fokusera på indikatorer som rör vårdens kapacitet och struktur. För dem finns information från och med 2016.
Vi mäter skillnader genom att analysera variationskoefficienten
För att beskriva utvecklingen av skillnader mellan regioner och olika grupper av kvinnor har vi analyserat spridningen mellan regioner eller grupper under det första och det sista året i den aktuella tidsperioden. Vi har använt förändringar i variationskoefficienter. Om variationskoefficienten är högre i slutet av tidsperioden har spridningen mellan regionerna eller olika grupper av kvinnor ökat, och om den är mindre har spridningen minskat. I flera fall ser vi liten förändring mellan åren. Vi har därför satt gränsen till en förändring på 10 procentenheter mellan variationskoefficienterna för att vi ska bedöma att förändringen i spridning är relevant.
Bilaga 5 – Genomförda intervjuer
I den här bilagan redovisar vi våra intervjupersoner bland regionernas kontaktpersoner för satsningen (tabell 12). Intervjuerna genomfördes i augusti–oktober 2022 genom videosamtal. Tre regioner avböjde medverkan.
Tabell 12. Intervjuer med regionernas kontaktpersoner för satsningen.
| Namn | Region |
|---|---|
| Agneta Romin | Dalarna |
| Elisabeth Nykvist | Dalarna |
| Åsa Hedqvist | Gotland |
| Anna Horsne Malmborg | Gotland |
| Pia Dahlbom | Gotland |
| Jennika Pettersson | Gävleborg |
| Susanne L. Johansson | Halland |
| Irene Hoglert | Jämtland Härjedalen |
| Lena Bäck | Jämtland Härjedalen |
| Maria Magnusson | Jönköping |
| Rose-Marie Sigfridsson | Jönköping |
| Sofia Karlsson | Jönköping |
| Torbjörn Petterson | Jönköping |
| Maria Svensson | Kalmar |
| Emma Tuner | Kronoberg |
| Liselotte Robarth | Norrbotten |
| Marie Strand | Norrbotten |
| Gunilla Berg | Stockholm |
| Ingrid Blixt | Sörmland |
| Karin Ängeby | Värmland |
| Helena Bogseth | Västerbotten |
| Susanne Forsman | Västernorrland |
| Joakim Samuelsson | Västmanland |
| Sylvia Määttä | Västra Götaland |
| Lars Ladfors | Västra Götaland |
| Mats Mellqvist | Östergötland |
| Sara Andersson | Östergötland |
| Gabriel Stenström | Örebro |
Beslut
Beslut om denna rapport har fattats av Myndigheten för vård- och omsorgsanalys styrelse. Utredaren Siri Lindqvist Ståhle har varit föredragande. I den slutgiltiga handläggningen har projektdirektören Johan Strömblad, analyschefen Caroline Olgart Höglund och chefsjuristen Catarina Eklundh Ahlgren deltagit.
Stockholm den 16 mars 2023
Myndigheten för vård- och omsorgsanalys
| Johanna Adami
Styrelseordförande |
Gustaf Arrhenius
Styrelseledamot |
| Caroline Hoffstedt
Styrelseledamot |
Per Molander
Styrelseledamot |
| Pär Ödman
Styrelseledamot |
Jean-Luc af Geijerstam
Generaldirektör |
| Siri Lindqvist Ståhle
Föredragande |
