
Postcovid i praktiken
En kartläggning av vården och omsorgen av personer med postcovid
Förord
Postcovid är en diagnos som tillkommit under covid-19-pandemin. Det finns ett stort behov av kunskap om behandling och bakomliggande orsaker, men även om hur vården bäst ska vara organiserad för att möta personernas behov. Myndigheten för vård- och omsorgsanalys har på regeringens uppdrag gjort en kartläggning av eventuella regionala skillnader i vården och omsorgen för personer med postcovid. Vi slutredovisar vårt uppdrag genom den här rapporten.
I mars 2022 lämnade vi en delredovisning av vårt uppdrag. Vi kunde se att de erfarenheter som personer med postcovid har av vården i stor utsträckning återspeglar brister som även andra grupper upplever. Vår förhoppning är att den här rapporten ska ge insikter i hur vården kan förbättras, både för personer med postcovid och för andra grupper.
Projektledare för arbetet har varit utredaren Siri Lindqvist Ståhle. Projektgruppen har även bestått av utredaren Ylva Kalin, analytikern Erik Antonsson och juristen Eva Bucksch. Utredaren Peter Nilsson har också bidragit till analysarbetet.
Varmt tack till alla som besvarat vår enkät, ställt upp på intervjuer eller på annat sätt bidragit till innehållet i rapporten. Vi vill särskilt tacka Alison Godbolt, specialistläkare i rehabiliteringsmedicin, David Gyll, ST-läkare i allmänmedicin, Judith Bruchfeld, specialistläkare i infektionssjukdomar, och Emma Moderato, vice ordförande i Svenska Covidföreningen, som har bidragit med värdefulla synpunkter i vårt arbete.
Stockholm i oktober 2022
Jean-Luc af Geijerstam
Generaldirektör
Resultat i korthet
Myndigheten för vård- och omsorgsanlys har haft regeringens uppdrag att kartlägga eventuella regionala skillnader i vården och omsorgen för personer med postcovid. Vi har undersökt vilka erfarenheter dessa personer har av vården och hur regionerna organiserat vården. Vi har även undersökt om det finns regionala skillnader och identifierat insatser som behövs för att utveckla vården till personer med postcovid och andra grupper. En del i arbetet gäller också kunskapsstyrning och definitioner av kvalitet i vården.
Vi kommer fram till tre övergripande slutsatser:
- Kontinuerlig kunskapsutveckling behövs i postcovidvården.
- Erfarenheterna från postcovidvården kan användas för att utveckla annan vård.
- Vården för personer med postcovid behöver vara personcentrerad.
Våra rekommendationer syftar till att utveckla vården och säkerställa kunskapsutvecklingen om postcovid. De berör både vårdens organisering och kvalitetsaspekter såsom samordning och personcentrering.
Vi lämnar följande rekommendationer:
- Regeringen och regionerna bör säkerställa att kunskapsstöden utvecklas och verka för att de används.
- Regionerna bör utvärdera postcovidmottagningarnas verksamhet och dra lärdomar till andra delar av hälso- och sjukvården och till andra grupper med liknande behov.
- Regionerna bör utveckla erfarenhetsutbytet inom postcovidvården.
- Regeringen och regionerna bör stärka vårdens förutsättningar att arbeta personcentrerat i vårdmötet.
Sammanfattning
Postcovid är ett paraplybegrepp för långvariga symtom efter covid-19. Det är individuellt vilka symtom man får, hur länge de varar och hur mycket de påverkar vardagen. Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) har på uppdrag av regeringen kartlagt regionala skillnader i vården och omsorgen av personer med postcovid. Vi har tagit fram en samlad bild av den vård som ges och undersökt hur väl vården motsvarar gruppens behov. I den här rapporten slutredovisar vi vårt uppdrag.
Våra resultat
Det har funnits flera definitioner av postcovid, vissa av dem används fortfarande. Det kan bland annat medföra svårigheter i jämförelser av forskningsresultat. I oktober 2021 kom Världshälsoorganisationen (WHO) med en definition av postcovid. Socialstyrelsen rekommenderar att tillståndet med långdragna och nytillkomna symtom där covid-19 är den enda förklaringen till symtomen ska kallas postcovid.
Beroende på vilken definition som används omfattas till viss del olika personer och det bidrar till svårigheter att beräkna hur många personer som har postcovid. Vi vet inte hur många personer som har postcovid i Sverige i dag. En nyligen publicerad (augusti 2022) studie från Nederländerna beräknar att cirka en av åtta som varit sjuka i covid-19 får postcovid.
Vi har gjort en enkätstudie till befolkningen och intervjuat företrädare för regioner och postcovidmottagningar. Våra analyser bygger också på de resultat som vi presenterade i delrapporten Postcovid under utredning.
Personer med postcovid upplever att de inte får tillräcklig vård
Enkätsvaren visar att många personer med postcovid upplever att de inte får den vård som de behöver. Vi kan inte utvärdera det medicinska utfallet av vården men ser flera brister när det gäller patientcentrerade mått. Det handlar om att personer med postcovid upplever brister i tillgängligheten och samordningen. Vården har inte heller förmåga att möta personernas förväntningar på information och delaktighet. Många upplever också brister i bemötandet.
Dessa brister är tidigare kända problem inom vården och för andra grupper. De verkar dock ha blivit mer uttalade för personer med postcovid, och eventuellt som en konsekvens av pandemin. Vissa brister kan också bero på att vården haft svårt att möta en ny patientgrupp samtidigt som kunskapsläget är osäkert.
Vi ser framför allt att tre grupper har sämre erfarenheter av vården: de som haft symtom i mer än 12 månader, de som upplever en stor påverkan av symtomen i vardagen och de som blev sjuka i covid-19 tidigt under pandemin. Det finns inga tydliga socioekonomiska skillnader i erfarenheterna av vården.
Vi kan samtidigt se att de som har besökt en postcovidmottagning har något bättre erfarenheter i vården. De har bland annat bättre upplevelser av delaktighet, information och bemötande. De upplever även i högre utsträckning att de har fått den vård de behöver och har ett högre förtroende för vården.
Brister finns även i vården för barn med postcovid
Barn med postcovid upplever i stor utsträckning samma brister i vården som vuxna. Barnen och deras anhöriga beskriver att vården inte har tillräcklig kunskap om postcovid, att det är långa väntetider och att det finns brister i vårdens bemötande och samordning. Våra resultat kring barnens upplevelser och erfarenheter i vården baseras på analyserna i vår delrapport.
Tre regioner har specifika postcovidmottagningar för barn. I andra regioner får barnen vård inom primärvården och på barn- och ungdomsmedicinska mottagningar. De flesta regioner har gjort bedömningen att patientunderlaget är för litet för att ha en specifik postcovidmottagning för barn.
Det finns ofta ett behov av samverkan mellan skolan och vården för barn med postcovid. Detta samarbete verkar fungera på olika sätt i olika regioner och mellan skolor. Föräldrar till barn med postcovid upplever dock att de inte får tillräckligt stöd från elevhälsan.
Anhöriga får inte det stöd som de behöver
Våra resultat visar att anhöriga inte har fått möjlighet att vara delaktiga i vården i den utsträckning de önskar. De har inte heller fått tillräckligt med information från vården. Många önskar att de hade fått mer kunskap om postcovid, exempelvis genom föreläsningar eller utbildningar. Postcovidmottagningarna, som finns i ungefär hälften av regionerna, genomför delvis insatser till anhöriga, men det motsvarar inte behoven fullt ut.
Vårdens organisering skiljer sig mellan regionerna
I samtliga regioner är primärvården basen för vården till personer med postcovid. När kartläggningen gjordes hade hälften av regionerna också specifika postcovidmottagningar, med olika uppdrag, utformning och sammansättning av professioner. Vissa mottagningar är inriktade på utredning och andra på rehabilitering. Flera regioner ser över sin organisering av postcovidvården, och antalet postcovidmottagningar och deras arbetssätt förändras kontinuerligt. I några regioner finns bland annat planer på att avveckla postcovidmottagningen och integrera vården i primärvården.
Skillnaderna i vårdens organisering beror på många saker, exempelvis tillgången till personal, regionernas befolkningssammansättning, medicinsk praxis, prioriteringar och beslutsprocesser. Olikheterna ger samtidigt möjlighet att utvärdera olika arbetssätt och öka kunskapen om effekten av olika organisering. Det skapar alltså förutsättningar för lärande inom och mellan regionerna.
Vi kan inte uttala oss om vad skillnaderna i vårdens organisering har för effekt på de medicinska resultaten, eller vad som är en effektiv organisering. Vi kan däremot konstatera att vårdbehovet varierar mycket mellan olika personer med postcovid, och att vården därför behöver anpassas till individens specifika behov. Det är också viktigt att vården organiseras så att varje patientbesök kan bidra till ökad kunskap om postcovid och så att vården går att utvärdera på ett strukturerat sätt.
Få fall av postcovid upptäcks i omsorgen
Våra resultat tyder på att gruppen personer med postcovid är ganska liten i omsorgen, och det är få som vårdas på postcovidmottagningar trots att smittspridningen bitvis varit hög på omsorgsboenden. Vi har inte kunnat säkerställa orsakerna till detta, men det är möjligt att omsorgspersonalen behöver mer kunskaper om postcovid, bland annat hur symtomen ser ut och vart man kan vända sig vid behov av vård. Det kan eventuellt finnas ett behov av att ytterligare utreda orsakerna till att personer inom omsorgen inte får diagnosen postcovid.
Patientcentrerade mått är centrala i uppföljningen av kvalitet
Med dagens evidensläge är det svårt att identifiera medicinska utfallsmått som återspeglar kvaliteten i vården för personer med postcovid. I stället kan vi studera patientcentrerade mått såsom personcentrerad vård och väntetider. Det är viktiga mått även för andra grupper och reflekterar målen i omställningen till en god och nära vård.
De regionsföreträdare som vi har intervjuat menar att det finns förhållandevis goda förutsättningar för att erbjuda vård av god kvalitet. Företrädarna för postcovidmottagningarna upplever däremot att resursbrist sänker vårdens kvalitet.
Kunskapsstöden används för att organisera vården men mer kunskap behövs
Flera aktörer har tagit fram nationella kunskapsmaterial om postcovid. Våra resultat visar att de framför allt har använts i regionernas arbete med att organisera vården och som underlag för regionala kunskapsstöd. Det är oklart i vilken utsträckning de nationella stöden har används i andra delar av vården, exempelvis primärvården.
Regionerna vill ha mer konkreta stöd än de nationella, och vissa har även tagit fram egna kunskapsstöd. Regionernas kunskapsstyrningsorganisation har deltagit i det arbetet, både på nationell, regional och lokal nivå.
Flera intervjupersoner nämner att kunskapsstöden behöver uppdateras när det kommer ny kunskap om postcovid. Även Svenska Covidföreningen ser behov av kontinuerliga uppdateringar, i och med att detta är ett nytt kunskapsområde och mycket forskning pågår.
Sammanfattande slutsatser
Vår analys visar att det behövs mer kunskap om postcovid, genom uppföljning och forskning. Vi ser också att erfarenheter från postcovidvården kan användas i andra delar av vården. Slutligen menar vi att en god postcovidvård i hög utsträckning är en personcentrerad vård. Våra slutsatser baseras på analyserna i den här rapporten och den tidigare delrapporten.
Behov av kontinuerlig kunskapsutveckling och uppföljning av vården
Kunskapsbrist framstår som en av de största utmaningarna i postcovidvården. Både personer på olika nivåer inom hälso- och sjukvården och personer med postcovid och deras anhöriga efterfrågar mer kunskap om postcovid.
De kunskapsstöd som har tagits fram är viktiga för kvaliteten i vården och som stöd till regionerna. När Socialstyrelsens kunskapsstöd publicerades hade dock vissa regioner redan börjat organisera vården för personer med postcovid. Att det inte fanns nationella riktlinjer tidigare kan sannolikt ha bidragit till ojämlikheterna i vården för personer med postcovid, både när det gäller tillgänglighet och innehåll i vården.
Regionerna verkar ha gjort få, eller i vissa fall inga, insatser för att sprida kunskapsstöden i vården. Det bidrar till skillnader i kunskap mellan olika personer. Detta verkar dock vara ett generellt problem i vården och gäller alltså inte enbart för postcovid.
Socialstyrelsen betonar att alla patientbesök måste bidra till att bygga kunskap om postcovid och att man behöver samla data och utvärdera insatser på ett strukturerat sätt. Vi menar att regionerna kontinuerligt behöver följa upp postcovidvården, för både barn och vuxna, för att öka kunskapen om vad som är ett bra omhändertagande. Uppföljningen bör också användas för att se om vården är utformad utifrån det aktuella kunskapsläget och gruppens behov. Utöver det ser vi att regionerna bör dra lärdomar från arbetet med att skapa en ny organisation under pandemin och i ett osäkert kunskapsläge. Resultaten från uppföljningen kan vara en grund för att utvärdera vården och utbyta erfarenheter mellan regioner. På så sätt kan resultaten minska de regionala skillnaderna och bidra till en mer jämlik vård.
Erfarenheter från postcovidmottagningarna bör spridas och användas även i andra delar av vården
Även om det finns skillnader i hur postcovidmottagningarna fungerar finns det även en del gemsamma punkter i deras arbetssätt, främst när det gäller kvalitetsaspekter såsom samverkan, teamarbete, tid i vårdmötet och erfarenhet hos personalen. De som fått vård på en postcovidmottagning har bättre erfarenheter av vården än andra, exempelvis när det gäller delaktighet och information, samt upplevelsen av att ha fått den vård man behöver. Det tyder på att mottagningarnas arbetssätt är viktiga för de patientcentrerade kvalitetsmåtten.
Arbetssätten skulle troligen vara effektiva även för andra grupper, såsom personer med kronisk sjukdom eller multisjuka personer. Socialstyrelsen har i sitt kunskapsstöd om postcovid även påpekat att det behövs bättre vård för personer med liknande behov av helhetsbedömningar.
Det går att dra lärdomar från omhändertagandet på postcovidmottagningarna och använda liknande arbetssätt i högre utsträckning, exempelvis mer samverkan inom och mellan mottagningar. Erfarenheterna kan användas i både primärvården och den specialiserade vården, och för att förbättra omhändertagandet av både personer med postcovid och andra grupper.
Behov av ökad personcentrering och förbättrad kommunikation
Det finns ett glapp mellan vad personer med postcovid anser att de behöver för vård, och vad vårdpersonalen anser att personerna behöver. Det är viktigt att vårdgivare är lyhörda för personens upplevda behov, men samtidigt möter behoven utifrån evidensläget och de medicinska prioriteringarna.
Personer med postcovid upplever brister i vårdens kvalitet, bland annat att de inte får vara så delaktiga som de vill vara, och att de inte får tillräckligt med information i vården. Det rimmar illa med det faktum att postcovidvården i hög grad handlar om rehabilitering, där patienten måste vara delaktig och förstå sina symtom. Därför måste vården ge tillräckligt stöd till egenvårdsinsatser.
Ett bra patientmöte är grunden för att vårdpersonalen ska kunna möta patientens behov och förväntningar samt skapa förutsättningar för en bra behandling och rehabilitering. Personalen måste lyssna på patienten, inge trygghet och förmedla den evidens och kunskap som finns om postcovid i dag.
Våra rekommendationer
Det saknas fortfarande mycket kunskap om vad som är effektiv behandling och rehabilitering vid postcovid, och hur vårdbehovet och antalet personer med postcovid kommer att utvecklas över tid. Syftet med våra rekommendationer nedan är att vården ska ha en kontinuerlig kunskapsutveckling och arbeta utifrån bästa tillgängliga kunskap.
- Regeringen och regionerna bör säkerställa att kunskapsstöden utvecklas och verka för att de används.
Regeringen och regionerna bör säkerställa att vården har tillgång till bästa möjliga kunskap om postcovid. Det omfattar att tillgängliggöra kunskap, ta fram rekommendationer och nationella och regionala kunskapsstöd utifrån det aktuella kunskapsläget. Regionerna bör också sprida kunskapen och verka för att den används i vården. Arbetet måste prioriteras utifrån forskningsläget, antalet personer med postcovid och det förväntade vårdbehovet.
Det pågår mycket forskning om postcovid, och vi ser behov av ny kunskap både när det gäller behandling och rehabilitering, men även om diagnostik och därmed definitionen av postcovid. Den nya kunskapen behöver tillgängliggöras kontinuerligt. SBU har haft i uppdrag att löpande utvärdera och sprida kunskap om det vetenskapliga stödet vid långvariga effekter av covid-19 (Socialdepartementet 2021a). I uppdraget har det ingått att utveckla en metod för att kontinuerligt publicera det vetenskapliga underlaget och presentera resultatet på ett översiktligt, tillgängligt och visuellt sätt. Regeringen, genom relevanta myndigheter, och regionerna bör ta vara på lärdomar från det sättet att tillgängliggöra kunskap.
I takt med att nya forskningsresultat publiceras och tillgängliggörs kan det finnas skäl att uppdatera de nationella och regionala kunskapsstöden om postcovid. De kan också behöva utökas för att omfatta nya områden såsom vårdens organisering, exempelvis vad som är optimal vårdnivå utifrån olika personers behov, vilka professioner som bör delta i vården och hur vården kan individanpassas på bästa sätt. Kunskapsstöden kan också kompletteras med vilken behandling och rehabilitering personer med postcovid ska få och vilka insatser som är effektiva på lång sikt. Det kan även behövas ytterligare forskning för att få en bättre bild av vad postcovid är och hur diagnosen ska definieras. Ytterligare ett område är hur vården på bästa sätt kan skapa trygghet för personer med postcovid och möta deras förväntningar och behov. Regeringen, genom relevanta myndigheter, och regionerna har ett ansvar för att utveckla kunskapsstöden utifrån kunskapsläget och de behov som finns i vården.
Slutligen behöver regionerna även genomföra insatser för att kunskapen faktiskt ska användas. När det gäller kunskapsstöden för postcovid kan vi konstatera att de flesta inte har gjort något särskilt för att sprida kunskapen i vården. Regionerna bör se över sina strategier för kunskapsstyrning inom organisationen. Vården behöver också ha tillräckliga resurser så att personalen har tid att tillgodogöra sig ny kunskap. Det är även viktigt att säkerställa att tillräcklig kunskap finns och används inom omsorgen och den kommunala hälso- och sjukvården.
- Regionerna bör utvärdera postcovidmottagningarnas verksamhet och dra lärdomar till andra delar av hälso- och sjukvården och till andra grupper med liknande behov.
Regionerna bör utvärdera de processer och arbetssätt som etablerats på postcovidmottagningarna. De som har specifika mottagningar för barn bör även specifikt utvärdera arbetssätten vid dessa. Syftet ska vara att ta vara på erfarenheter som kan användas för att förbättra vården för personer med postcovid generellt samt vården för andra grupper som har liknande behov av helhetsbedömningar och samverkan mellan professioner och vårdnivåer.
Mottagningarnas arbetssätt upplevs som positiva av personer med postcovid, i synnerhet de som har stora besvär. Samtidigt behöver arbetssätten utvärderas för att säkert se vilka effekter de får på både kort och lång sikt.
Tillgång till data är nödvändigt för att man ska kunna utvärdera effekterna av förändringar i vårdens arbetssätt. Vi har tidigare påtalat att det finns brister i datatillgången, framförallt från primärvården, och i datamaterialets kvalitet. Regeringen och regionerna måste verka för god datakvalitet och tillgång till data.
- Regionerna bör utveckla erfarenhetsutbytet inom postcovidvården.
Vi rekommenderar att regionerna gör mer för att utbyta erfarenheter med varandra, med ett större utbyte mellan olika professioner och specialiteter. En insats kan vara att skapa ett forum där regionerna möts och delar kunskap och erfarenheter som de har fått i postcovidvården, för både barn och vuxna. Syftet är att möta regionernas efterfrågan på kunskap om hur andra har organiserat vården och utformat vårdprocessen.
Regionerna bör även överväga att ta fram ett kunskapsstöd för postcovidvården, för att erbjuda alla patienter god och jämlik vård. Det kan exempelvis handla om riktlinjer för vad som är en lämplig vårdprocess, hur olika professioner och vårdnivåer kan samverka och vilken vårdnivå som har bäst förutsättningar för att möta gruppens behov. Det kan även behövas ytterligare kunskapsstöd när det gäller omhändertagandet av barn med postcovid.
- Regeringen och regionerna bör stärka vårdens förutsättningar att arbeta personcentrerat i vårdmötet.
Vårdmötet sker mellan vårdpersonalen och den enskilda patienten. För att det mötet ska bli bra krävs det att vården arbetar personcentrerat och möter och kommunicerar om patientens behov och förväntningar. För att göra det krävs att vården har rätt förutsättningar. Det relaterar både till forskning, utbildning, och resurser i vården. Regeringen och regionerna bör genomföra insatser för att förbättra förutsättningarna för vårdpersonalen att arbeta personcentrerat i vårdmötet.
Vi kan se att det finns brister i bemötande och kommunikation, och att vården inte tillgodoser patienternas behov av delaktighet och information. Bristerna har blivit särskilt tydliga för barn och vuxna med postcovid. Patientmötet beskrivs samtidigt som mycket viktiga för kvaliteten i vården vid postcovid.
Insatserna bör syfta till att öka kompetensen i omhändertagandet, vilket inkluderar vårdpersonalens sätt att kommunicera med patienter. Sådan kompetens är särskilt viktig när det saknas kunskap om behandling och rehabilitering. Vårdpersonalen behöver veta hur de kan bemöta och kommunicera på ett sätt som möter patientens förväntningar på vården, ge en personcentrerad vård och ge adekvat stöd till egenvård. Det är även viktigt att vården ger anhöriga det stöd som de behöver.
Vi uppfattar att det behövs kunskapsbyggande arbete, exempelvis forskning, för att öka förståelsen om vårdpersonalens beteende i olika situationer, i synnerhet situationer där det saknas kunskap om patientens tillstånd, såsom vid postcovid. Vi har tidigare påpekat att det behövs mer kunskap om faktorer som påverkar behandlingsbeslut, och om hur behandlingsbeslut och bemötande varierar utifrån patientens egenskaper såsom kön, ålder och utbildningsnivå (Vård- och omsorgsanalys 2014a). Med mer kunskap inom detta område kan vårdpersonalen bli mer medveten om beteenden i vården och på sikt kunna minska omedvetna och oönskade beteenden i bemötandet av patienten. Sådan kunskap måste förmedlas till vårdpersonalen genom utbildning och fortbildning.
Utöver stärkt kompetens behöver vården också ha tillräckliga resurser, där tid i patientmötet är en viktig faktor. Endast en av tio läkare inom primärvården är nöjda med den tid som de kan ägna åt varje patient (Vård- och omsorgsanalys 2020). Personerna med postcovid beskriver också att det är viktigt att vårdpersonalen har en helhetssyn och tar alla symtom i beaktan, det vill säga inte hanterar ett symtom i taget. Det är viktigt att regeringen och regionerna skapar förutsättningar för att genomföra tidigare identifierade insatser, till exempel inom ramen för omställningen till en god och nära vård.
1 Inledning
Covid-19-pandemin har på flera sätt påverkat människors liv och vardag, oavsett om man har insjuknat i covid-19 eller inte. Effekterna på samhället och på enskilda individer är stora och vi kan ännu inte överblicka pandemins totala påverkan. En effekt är dock de långvariga symtom som vissa personer får efter att ha varit sjuka i covid-19. I dag vet vi att många lever med komplikationer efter sjukdomen.
Vård- och omsorgsanalys fick i augusti 2021 i uppdrag att kartlägga vården och omsorgen för personer med postcovid i Sverige (S2021/06047). Inom ramen för uppdraget lämnade vi en delrapport i mars 2022. Det här är slutrapporteringen av vårt uppdrag.
1.1 Vissa får långvariga symtom efter covid-19
För de allra flesta som blivit sjuka i covid-19 går symtomen över efter ett par dagar eller veckor. Vissa personer får dock symtom som inte går över eller nya symtom som utvecklas senare men som kopplas till covid-19-infektionen.
Många med postcovid har flera olika symtom samtidigt. Symtomen kan också variera över tid. Utöver det varierar omfattningen; vissa får svåra symtom som har stor påverkan på det dagliga livet medan andra får mildare symtom. Postcovid kan drabba personer som haft en svårare covid-19-infektion och behövt vård på sjukhus, men också personer som har haft mildare besvär och inte behövt söka vård. Även barn kan få postcovid.
Personer som fått vård i respirator eller annan avancerad vård för covid-19 kan ha långvariga symtom på grund av den krävande behandlingen. Detta tillstånd kallas postintensivvårdssyndrom (PICS) och kan vara svårt att skilja från de långtidseffekter som covid-19 ger (Socialstyrelsen 2021a).
Vi saknar kunskap om hur många personer i Sverige som har eller har haft postcovid. Utifrån den forskning som genomförts är det också svårt att dra generella slutsatser om hur stor andel av de som insjuknat i covid-19 som får långvariga symtom. Det beror bland annat på att definitionen av postcovid varierar mellan studier. WHO (2021) beräknar att 5–20 procent av alla som har varit sjuka i covid-19 får postcovid. En studie från Nederländerna beräknar att långvariga symtom förekommer hos var åttonde person med covid-19 (Ballering m.fl. 2022). Mellan oktober 2020 och oktober 2021 var det uppskattningsvis 16 019 personer som fick diagnosen postcovid i den svenska offentligt drivna primärvården, och 5 710 personer i den specialiserade vården (Socialstyrelsen 2022).
I vår delrapport (Vård- och omsorgsanalys 2022a) ger vi en mer omfattande beskrivning av vad postcovid är och går igenom vanliga symtom som förknippas med postcovid. Där sammanfattar vi även kunskapsläget när det gäller hur vanligt postcovid är och redogör för det fåtal studier som fokuserar på barn och postcovid.
1.1.1 Definitionen av postcovid har varierat
Postcovid är ett paraplybegrepp snarare än en specifik diagnos eller sjukdom, och omfattar en stor mängd symtom. I pandemins inledning saknades en internationellt erkänd definition av postcovid. I det ingår både vilka symtom som omfattas, och hur länge symtomen ska ha pågått för att beskrivas som postcovid. I oktober 2021 publicerade WHO en definition som togs fram genom en konsensusprocess mellan olika experter världen över (WHO 2021a).
WHO:s definition av postcovid
”Post COVID-19 condition occurs in individuals with a history of probable or confirmed SARS-CoV-2 infection, usually 3 months from the onset of COVID-19 with symptoms that last for at least 2 months and cannot be explained by an alternative diagnosis. Common symptoms include fatigue, shortness of breath, cognitive dysfunction but also others […] which generally have an impact on everyday functioning. Symptoms may be new onset, following initial recovery from an acute COVID-19 episode, or persist from the initial illness. Symptoms may also fluctuate or relapse over time. A separate definition may be applicable for children.” (WHO 2021a)
Socialstyrelsen (2021a) rekommenderar att tillståndet med långdragna och nytillkomna symtom där covid-19 är den enda förklaringen till symtomen ska kallas postcovid. Att tillståndet har definierats på olika sätt har bidragit till flera utmaningar. Hälso- och sjukvården haft svårt att veta vilka personer som avses. Det kan i sin tur påverka kvaliteten i vården och förutsättningarna att ge rätt behandling till rätt person. Det har funnits svårigheter att jämföra forskningsresultat eftersom definitionen påverkar vilka personer som inkluderas i en studie. Det har även medfört svårigheter att beräkna hur vanligt postcovid är.
1.2 Vi kartlägger vården och omsorgen vid postcovid
Vård- och omsorgsanalys har fått i uppdrag av regeringen att kartlägga vården och omsorgen för personer med postcovid (S2021/06047). Utgångspunkten för uppdraget är att vården och omsorgen ska vara jämlik, jämställd och tillgänglig för alla i hela landet. Därför ska vi undersöka eventuella regionala skillnader i vården av personer med postcovid. En central del är hur olika behov bland personer med postcovid tas omhand. Vi ska även belysa kvaliteten i vården och kartlägga hur regionerna har arbetat med de kunskapsstöd som har utvecklas inom andra uppdrag och arbeten.
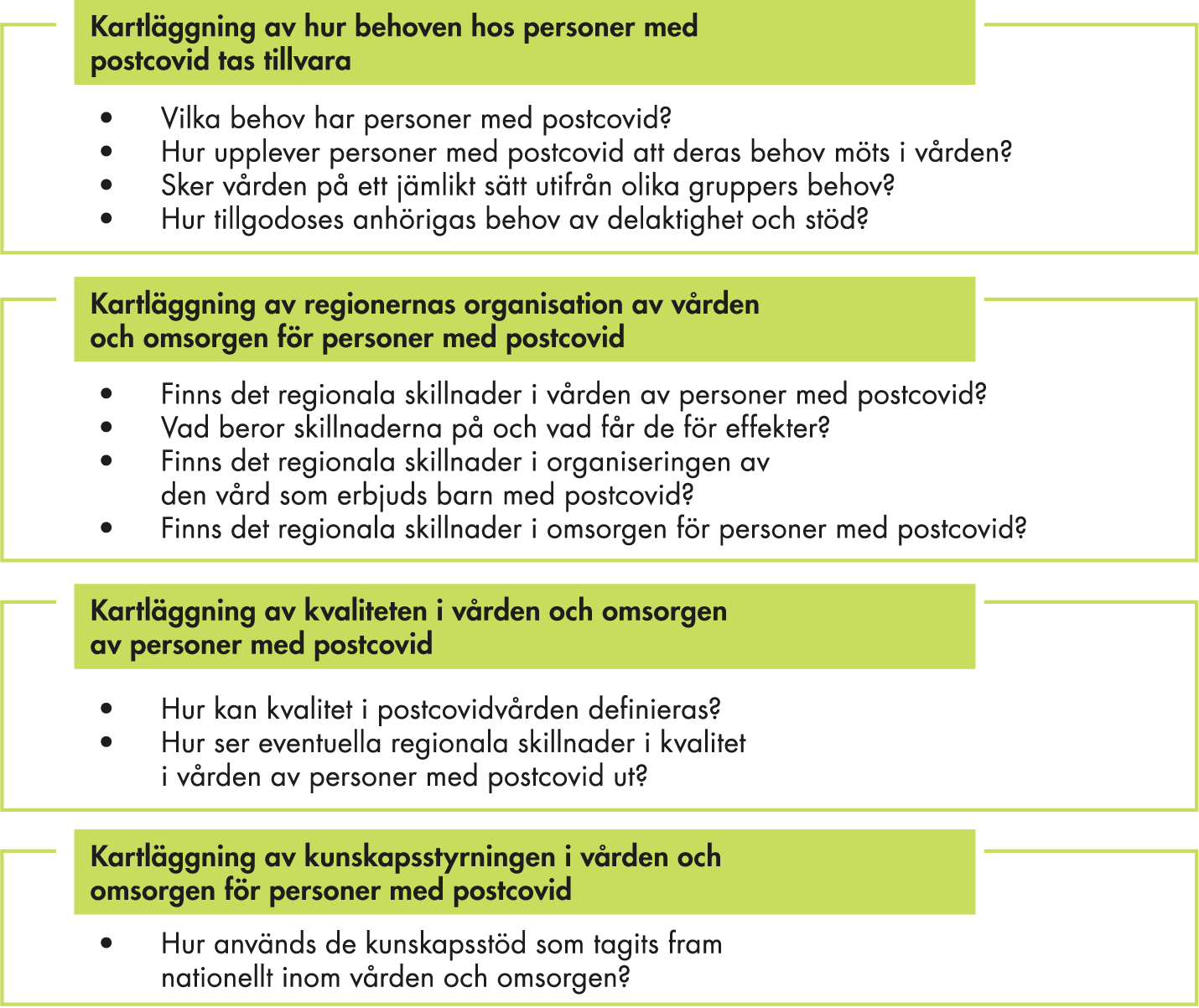
Vi har fokuserat på fyra områden med tillhörande frågeställningar utifrån vårt uppdrag från regeringen (figur 1).
Figur 1. Våra frågeställningar.
1.2.1 Rapportens disposition
Våra frågeställningar har styrt rapportens struktur. I inledningen till varje kapitel redogör vi för de huvudsakliga resultat som besvarar våra frågeställningar.
- Kapitel 2 beskriver hur behoven hos personer med postcovid tas tillvara.
- Kapitel 3 beskriver hur vården tillgodoser anhörigas behov av delaktighet och stöd.
- Kapitel 4 beskriver hur vården för personer med postcovid är organiserad i regionerna.
- Kapitel 5 beskriver omsorgen för personer med postcovid.
- Kapitel 6 sammanfattar hur kvalitet i postcovidvården kan definieras.
- Kapitel 7 beskriver hur de kunskapsstöd som tagits fram nationellt används inom vården och omsorgen.
När det gäller erfarenheter bland barn med postcovid och de anhörigas behov av stöd finns våra huvudsakliga resultat i delrapporten Postcovid under utredning (Vård- och omsorgsanalys 2022a).
1.2.2 Begränsade förutsättningar för att kartlägga regionala skillnader
En central del av uppdraget är att belysa regionala skillnader i vården och omsorgen, men vi har begränsade förutsättningar för en sådan analys. I huvudsak finns det tre typer av mått som vi kan använda för att studera regionala skillnader: strukturmått, processmått och effektmått. Vi använder alla tre i den här kartläggningen, men det finns begränsningar i vad vi kan säga om regionala skillnader.
Vi använder strukturmått för att beskriva hur vården är organiserad. Vår kartläggning visar exempelvis vilka regioner som har postcovidmottagningar, hur man arbetar på mottagningarna och vilka kompetenser som finns tillgängliga. Vi kan däremot inte uttala oss om vilka effekter det får för personer med postcovid. Det beror på att vi inte har tillgång till all data som krävs för att göra en sådan utvärdering, men också på att det är svårt att isolera effekter av organisationsformen från andra faktorer som kan påverka.
För att analysera i vilken utsträckning som vården är evidensbaserad och har god effekt har vi använt processmått. Inom ramen för det här uppdraget kan vi kartlägga hur olika regioner arbetar och se regionala variationer i vilken utredning, behandling och rehabilitering som personer med postcovid får. Vi kan däremot inte säga vad som är ett bra omhändertagande, eller kartlägga skillnader i kvalitet när det gäller hälsoutfall för personer med postcovid. Det beror exempelvis på att vi inte har tillgång till all information om behandling och resultat, bland annat eftersom det inte finns ett kvalitetsregister för postcovidvården. Det saknas också kunskap om evidensen för olika behandlingar, vilket gör det svårt att utvärdera kvaliteten i vården.
Till sist använder vi effektmått för att utvärdera effekten av vården för personer med postcovid. Det omfattar dels medicinska resultat, dels personernas upplevelse av vården, exempelvis personcentrering och tillgänglighet. Vi har förutsättningar för att kartlägga personernas upplevelser av vården. Samtidigt är det svårt att nå ett tillräckligt stort antal personer med postcovid för att med säkerhet avgöra om det finns skillnader mellan regionerna. Dessutom är det svårt att dra korrekta slutsatser om orsakerna till eventuella skillnader, eftersom de kan påverkas av exempelvis befolkningssammansättningen och andra faktorer.
1.2.3 Vi har delredovisat uppdraget
I mars 2022 publicerade Vård- och omsorgsanalys en delrapport av uppdraget att kartlägga vården och omsorgen för personer med postcovid (Vård- och omsorgsanalys 2022a). I den gav vi en översiktsbild av de behov och erfarenheter som personer med postcovid har av vården, utifrån en enkätundersökning och intervjuer. Vi beskrev också vilka kunskapsstöd om postcovid som finns på nationell och regional nivå och beskrev kortfattat hur vården är organiserad i regionerna. Vi gav även en översiktlig bild av symtomen för postcovid och sammanfattade några forskningsstudier om förekomsten av postcovid i befolkningen.
Vi konstaterade att behov och erfarenheter av vården varierar. Majoriteten med långvariga symtom efter covid-19 upplevde att de hade fått vård i den utsträckning som de behövt, men andelen var mindre bland de som haft symtom i mer än sex månader än bland de som haft symtomen under kortare tid. Omkring hälften av alla med långvariga symtom upplevde också att de någon gång blivit nekade vård och att vården inte hade tagit deras besvär på allvar. Resultaten pekade även på brister när det gäller personcentrering, samordning och väntetider. Det är brister som har identifierats i tidigare och generella analyser av hälso- och sjukvården.
När det gäller barn med postcovid såg vi liknande brister som inom vården till vuxna, det vill säga bristande kunskap, bristande tillgänglighet och upplevelsen av att inte tas på allvar. Vårdnadshavare upplevde också att de behövde samordna vården för sina barn. Vi konstaterade även att samverkan mellan vården och skolan är viktig. Elevhälsan har en viktig roll i att ge stöd för att barnen ska klara undervisningen och kunna fortsätta att delta i sociala sammanhang.
En del av vår rapport berörde även anhörigas erfarenheter av vården, och det framgick att behovet av stöd och graden av delaktighet i vården varierar. En tredjedel upplevde att de hade bra erfarenheter av vården. De negativa erfarenheterna handlade om bristande möjligheter att ställa frågor, brister i bemötandet och långa väntetider. Vi konstaterade också att det är viktigt att vården erbjuder stöd till anhöriga, i synnerhet när de anhöriga är barn.
När det gäller kunskapsstöd kunde vi konstatera att postcovid är ett nytt tillstånd och att det behövs mer kunskap. Samtidigt pågår mycket forskning och kunskapen ökar snabbt. Socialstyrelsen har tagit fram nationella kunskapsstöd för vården vid postcovid, och flera regioner har tagit fram egna riktlinjer. Professionsföreningarna och grupper inom regionernas organisation för kunskapsstyrning har också tagit initiativ för att samla och sprida kunskap om postcovid.
Vi gjorde även en mindre internationell utblick med fokus på förekomsten av nationella kunskapsstöd som är riktade till vården och deras innehåll. Kartläggningen fokuserade på Danmark, Norge, Finland och Storbritannien. Vi såg att postcovidmottagningar fanns i alla dessa länder, men mottagningarnas exakta uppdrag var oklart. Alla länder utom Finland hade också tagit fram nationella kunskapsstöd. I Finland hade regeringen i stället tillsatt en expertgrupp med uppdrag att ta fram förslag på hur vården för personer med postcovid ska vara organiserad.
Det fanns regionala skillnader i vårdens organisering, vilket medför skillnader i vilken vård som personer med postcovid har tillgång till. De flesta får vård inom primärvården, men några regioner har specifika postcovidmottagningar.
1.3 Vi har använt flera olika metoder
Våra analyser baseras på data från flera olika källor och vi har använt flera metoder i vårt arbete. Vi har gjort en enkätundersökning till personer med postcovid och intervjuat företrädare för regionerna och personer som arbetar inom postcovidvården i regionerna. Vi har även inhämtat synpunkter från Svenska Covidföreningen som är en patientförening som företräder personer med postcovid. Utöver det baseras även våra analyser på resultaten från delrapporten Postcovid under utredning (Vård- och omsorgsanalys 2022a).
1.3.1 Enkät för att kartlägga behov och erfarenheter
För att kartlägga hur vården tillgodoser behoven för personer med postcovid har vi genomfört en enkätundersökning till befolkningen. Den är en fördjupning jämfört med den enkätundersökning som vi genomförde i samband med delrapporten.
Undersökningen genomfördes under april–maj 2022 och riktade sig till personer över 18 år. Totalt fick vi cirka 1 400 svar från personer som hade långvariga symtom efter covid-19 och som hade behövt söka vård för sina besvär. Vi fick också cirka 1 000 svar från personer som varit i kontakt med vården av andra orsaker under pandemin än postcovid. När vi jämför resultaten för personer med postcovid med dessa svar kallar vi den gruppen för ”övriga personer”. Till sist fick vi även 500 svar från anhöriga till personer med postcovid, som varit delaktiga i vården. I bilaga 1 beskriver vi enkäten mer ingående.
För att få svara på enkäten om postcovid krävdes att personen haft symtom efter covid-19 som pågått i minst två månader. Vi valde att inkludera alla som själva upplevde någon form av långvariga symtom, liksom i undersökningen i samband med delrapporten. De som svarade behövde inte ha fått diagnosen postcovid av vårdpersonal eftersom det kan finnas personer som inte har fått diagnosen trots att de har långvariga symtom, och eftersom diagnoskoder för postcovid inte har funnits under hela pandemin. Samtidigt kan det medföra att en del svarspersoners besvär har andra orsaker än covid-19, eller inte omfattas av de kriterier som finns för diagnosen i dag.
Svarspersonerna upplever att de har postcovid, och vi har beslutat att utgå från personens egna upplevelser. Därför använder vi benämningen personer med postcovid, oavsett om de fått den diagnosen från hälso- och sjukvården eller inte.
Vi har gjort regressionsanalyser för att fördjupa kunskapen
För att bättre förstå de faktorer som har betydelse i vårdmötet har vi genomfört ett antal regressionsanalyser. De visar vilka faktorer som i störst utsträckning påverkar upplevelsen av vården och vilka samband det finns mellan olika faktorer.
Vi har en modell där vi jämför skillnader i upplevelser av vården mellan personer med postcovid och övriga personer. Utöver det har vi en modell där vi enbart har inkluderat personer med postcovid. I regressionsmodellerna kontrollerar vi för olika bakgrundsfaktorer såsom kön, ålder, utbildning och utländsk bakgrund, samtidigt som vi undersöker samband mellan andra faktorer som kan tänkas påverka upplevelsen av vården. Vi har också skapat ett antal index där vi har grupperat frågor som rör samma områden. Exempelvis har vi ett tillgänglighetsindex med de frågor i enkäten som handlar om tillgänglighet i vården. Genom den typen av analys kan vi urskilja om det finns någon specifik faktor som påverkar upplevelsen av vårdens tillgänglighet. I bilaga 1 beskriver vi metoden för våra regressionsanalyser ytterligare.
1.3.2 Intervjuer med regioner och postcovidmottagningar
Vi har intervjuat företrädare för regionerna och postcovidmottagningarna för att få kunskap om hur vården är organiserad och hur de olika kunskapsstöden används. Syftet med intervjuerna var att få en djupare förståelse för hur vården är organiserad, vad regionerna upplever är en adekvat organisation av vården, och vilka förutsättningar som finns för det. Ett annat syfte var att föra ett resonemang om kvalitet i vården och undersöka hur regionerna arbetar med kunskapsstyrning.
Vi har genomfört semistrukturerade intervjuer med representanter för regionerna på förvaltningsnivå och företrädare för postcovidmottagningarna för vuxna och för barn, personer som arbetar med multidisciplinära konferenser och personer som är involverade i omsorgen för personer med postcovid.
Regionerna har själva utsett personerna som har svarat på våra frågor. Det kan exempelvis vara en medicinskt ansvarig läkare i regionen eller chefer för primärvården eller den specialiserade vården på förvaltningsnivå. När det gäller postcovidmottagningarna intervjuade vi ofta verksamhetschefen, samt en eller flera personer ur teamet.
Vi har pratat med representanter för alla regioner. I bilaga 2 finns en förteckning över de personer som vi har intervjuat.
2 Perspektiv på vården från personer med postcovid
En del av uppdraget är att kartlägga hur olika personers behov tillgodoses i vården och omsorgen. Det har vi gjort genom en enkät till vuxna personer i befolkningen, både personer med postcovid och personer som har sökt vård under pandemin av andra orsaker än postcovid.
Våra resultat visar att personer med postcovid upplever att de inte får den vård som de behöver. Vi kan inte utvärdera det medicinska utfallet av postcovidvården eftersom det saknas information om vad som är adekvata mått att utvärdera, men också för att vi saknar tillgång till patientdata. När det gäller patientcentrerade mått ser vi brister i vårdens tillgänglighet och samordning. Exempelvis upplever omkring hälften av personerna att de behövt vänta orimligt länge när de sökt vård. Det är även många som fått rådet att avvakta fast de anser att de behöver vård, eller har nekats en remiss.
Vi kan även se att vården inte lever upp till personernas förväntningar på information och delaktighet. Många personer med postcovid upplever även brister i vårdens bemötande, till exempel att de inte har blivit tagna på allvar eller inte blivit bemötta med hänsyn och respekt. När det gäller bemötandet har personer med postcovid sämre upplevelser i jämförelse med övriga personer.
De som haft symtom i mer än 12 månader, blev sjuka tidigt under pandemin eller upplever en stor påverkan av postcovid i vardagen har generellt en sämre upplevelse av vården. Vi kan samtidigt se att personer som besökt postcovidmottagningar har något bättre erfarenheter.
Barn med postcovid har liknande erfarenheter av vården som de vuxna. Barnens behov och upplevelser presenterar vi dock framför allt i vår delrapport.
Flera av de brister som vi har identifierat är kända utmaningar inom vården, men de verkar vara mer uttalade för personer med postcovid, och eventuellt som en konsekvens av pandemin. Vi har tidigare konstaterat att primärvården har utmaningar när det gäller att samordna vården och omsorgen för personer med kronisk sjukdom eller andra särskilda behov. Vården verkar även ha haft svårt att möta en ny patientgrupp samtidigt som kunskapsläget är ovisst, vilket kan påverka resultaten vi ser.
Vi kan inte med säkerhet säga om vården är jämlik sett till olika gruppers behov. Vi ser generellt inga skillnader i erfarenheter av vården utifrån faktorer såsom kön, utbildning och svensk eller utländsk bakgrund. Observationerna från postcovidmottagningarna antyder samtidigt att personer med utländsk bakgrund får vård på mottagningarna i lägre utsträckning än andra. Det skulle kunna bero på en sämre tillgång till information om vården och postcovid på andra språk än svenska. Det kan även finnas andra tillgänglighetsbarriärer, exempelvis att vissa grupper inte känner till diagnosen postcovid eller inte vet vad vården kan erbjuda i form av rådgivning och behandling.
2.1 När man blev sjuk har betydelse, liksom sjukdomens längd och påverkan
Symtomen på postcovid skiljer sig mycket mellan olika personer, vilket kan ge upphov till olika behov i vården. I delrapporten kunde vi konstatera att personer som haft symtom i mer än sex månader i större utsträckning hade negativa erfarenheter av vården (Vård- och omsorgsanalys 2022a). Vi saknade information om hur mycket symtomen påverkade vardagen, vilket också är en viktig aspekt att ta hänsyn till. I enkäten som vi har genomfört i samband med den här rapporten har vi ställt ytterligare frågor om symtomens längd och påverkan på vardagen för att kunna göra fördjupade analyser.
2.1.1 Symtomens varaktighet varierar mellan olika personer
Av personerna med postcovid som svarat på vår enkät blev 44 procent sjuka under 2020, och 23 procent under januari–juni 2021. De flesta upplevde måttliga till svåra besvär i sjukdomens akuta fas, och 20 procent hade varit inlagda på sjukhus till följd av covid-19. De tre vanligaste symtomen på postcovid bland de som svarade på enkäten var extrem trötthet, andfåddhet eller andningssvårigheter samt huvudvärk.
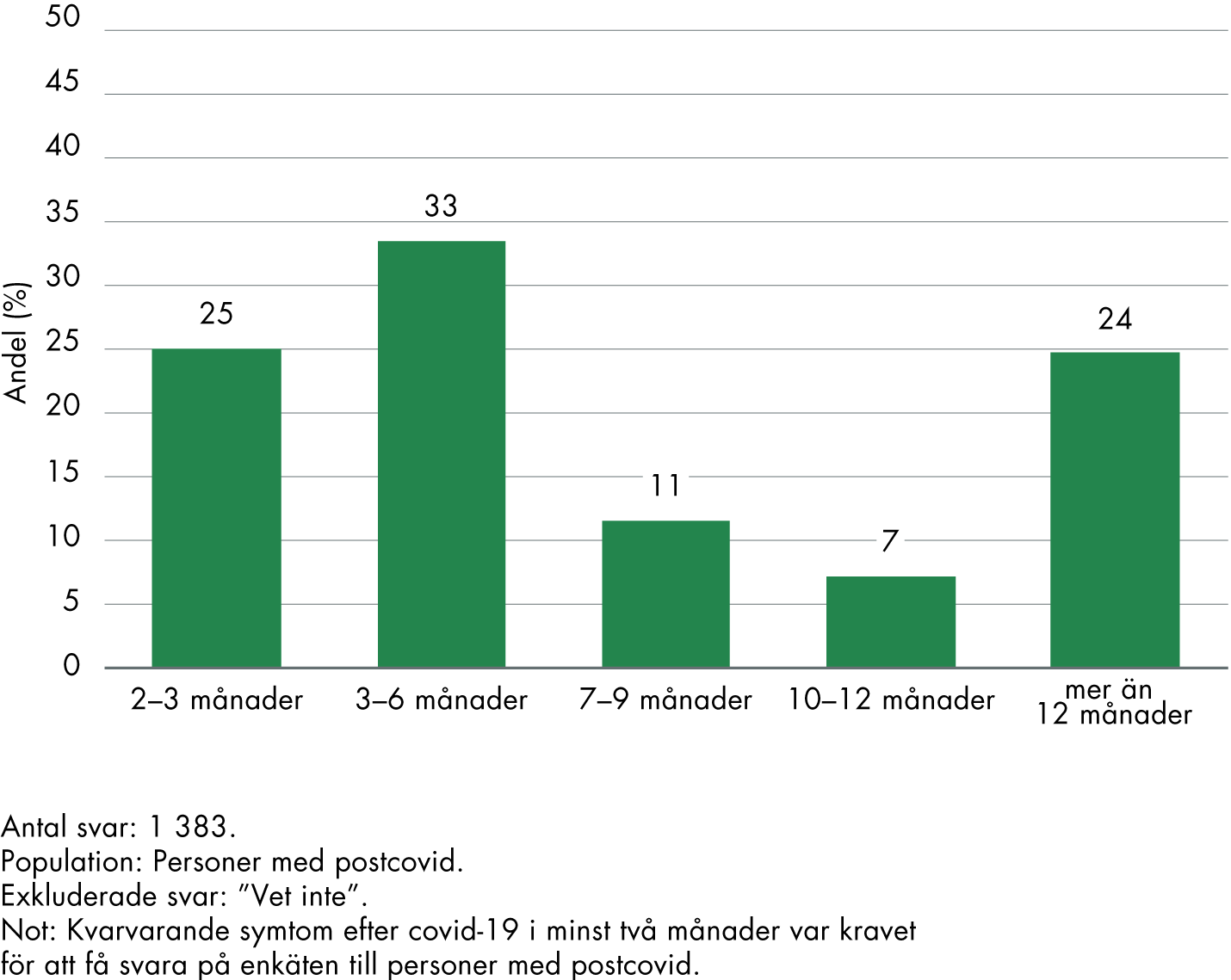
Personerna som svarade på enkäten har haft symtom av postcovid under olika lång tid (figur 2). Det vanligaste var att ha haft symtom i 3–6 månader men omkring en av fyra hade haft symtom i över ett år. De flesta (63 procent) hade fortfarande symtom när de besvarade enkäten.
Figur 2. Varaktighet av långvariga symtom efter covid-19 bland de svarspersoner som har postcovid.
Hur länge hade du symtom efter att du insjuknade i covid-19?
2.1.2 Många har svårigheter i vardagen på grund av postcovid
Det finns skillnader i hur mycket symtomen av postcovid påverkar vardagen. Ett fåtal personer har milda symtom som inte har särskilt stor påverkan i det dagliga livet, medan andra behöver vara sjukskrivna. I vår enkät svarade 87 procent att de har svårt att klara sin vardag, varav 28 procent påverkas i hög grad. Majoriteten (72 procent) upplever påverkan i någon mån. De som har haft symtom en kort tid upplever i lägre utsträckning svårigheter i vardagen. Enkäten riktar sig till personer som behövt söka vård för postcovid, vilket kan förklara att en så stor andel upplever svårigheter i vardagen.
Strax över hälften av svarspersonerna hade varit sjukskrivna på grund av postcovid, varav de flesta på heltid. Totalt 70 procent upplevde att de kunnat vara sjukskrivna i den utsträckning som de behövt men andelen var lägre bland de som upplever stor påverkan på sin vardag. Resultaten exkluderar svar från dem som inte behövt någon sjukskrivning, exempelvis för att de är pensionärer eller sjukskrivna sedan tidigare. Totalt angav 10 procent att det inte var aktuellt med sjukskrivning för deras del.
Personerna med postcovid skattade i högre utsträckning sin hälsa som dålig jämfört med övriga personer: 18 procent av dem med postcovid svarade att de har dålig eller mycket dålig hälsa, jämfört med 9 procent av övriga personer. Totalt 54 procent av de övriga personerna har en eller flera långvariga sjukdomar, besvär efter olycksfall, någon nedsatt funktion eller annat långvarigt hälsoproblem. Vi saknar information om hur många av personerna med postcovid som också har andra hälsoproblem.
Resultaten från regressionsanalyserna visar att personer som upplever sin hälsa som dålig även tenderar att ha sämre erfarenheter av vården jämfört med andra.
2.1.3 De flesta har besökt primärvården och en tredjedel en postcovidmottagning
De allra flesta i båda grupperna har besökt primärvården. I jämförelse med personerna med postcovid har övriga personer gjort något fler besök i primärvården och den specialiserade vården. Omkring hälften har gjort 1–3 fysiska besök på en vårdcentral. När det gäller den specialiserade vården har omkring 20 procent av personerna med postcovid och omkring 30 procent av övriga personer gjort 1–3 besök. Personer med postcovid har i större utsträckning besökt akutmottagningar och närakuter eller jourmottagningar. Totalt 42 procent av personerna med postcovid har gjort minst ett besök på en akutmottagning, jämfört med 30 procent av övriga personer. Personerna med postcovid har också gjort betydligt fler digitala besök i primärvården i jämförelse med övriga personer. Omkring en tredjedel av dem med postcovid hade gjort minst ett besök på en postcovidmottagning.
Av personerna med postcovid som varit inlagda på sjukhus på grund av covid-19 är det en större andel som även har besökt andra delar av vården jämfört med de som inte varit inlagda på sjukhus. De som vårdats på sjukhus har även i genomsnitt gjort fler vårdbesök. En bidragande orsak skulle kunna vara att vissa sjukhus har haft en rutinmässig uppföljning av personer som fått inneliggande vård för covid-19. I avsnitt 4.1.2 återkommer vi till skillnader i vården för personer som blivit inlagda på sjukhus för covid-19.
De flesta svarspersoner med postcovid (76 procent) uppgav att de har träffat läkare när de har sökt vård. Över hälften har också träffat en sjuksköterska. Endast 20 procent har träffat en fysioterapeut och 11 procent en arbetsterapeut.
I enkäten frågade vi även om man fått någon behandling för sina symtom. Omkring 41 procent av personerna med postcovid har inte fått någon behandling, medan 35 procent fått medicinering och 22 procent fått sjukgymnastik och rehabilitering. De som har haft symtom i 7–9 månader har i högre utsträckning fått någon form av behandling än personer som haft symtom kortare eller längre tid än så.
2.1.4 Omkring hälften har fått diagnosen postcovid
Vi har riktat vår enkät till personer som själva upplever att de har postcovid. Omkring hälften av de svarande har också fått diagnosen postcovid av vårdpersonal. Det är något lägre jämfört med den förra enkäten där omkring tre fjärdedelar hade fått diagnosen postcovid.
En diagnos fastställd av hälso- och sjukvårdspersonal var inget krav för att delta i enkätundersökningen, men däremot var ett krav att man sökt vård för sina besvär. Bland dem med långvariga besvär efter covid-19 var det 23 procent som sökt vård för besvären och därmed fick svara på enkäten. I bilaga 1 beskriver vi urvalsprocessen ytterligare.
Det finns flera anledningar till att vi inte enbart ville inkludera personer som fått en diagnos. En är att diagnoskoderna för postcovid tillkom i oktober 2020, det vill säga en bit in i pandemin. Utöver det har det tagit tid innan koden började användas fullt ut i vården. Det har även tagit tid för flera personer med postcovid att få en diagnos, och vissa har inte fått diagnos – exempelvis för att det inte har kunnat bekräftas att de har haft covid-19, vilket i sig inte är ett krav för att få diagnosen. Det gäller i synnerhet de som insjuknade tidigt i pandemin (Vård- och omsorgsanalys 2022a).
Det kan finnas personer som inte har fått diagnosen postcovid men som ändå behöver vård. Därför har vi valt att ställa frågor till alla som själva upplever att de har eller har haft postcovid, oavsett om de fått diagnos. Vi anser att det är en viktig aspekt att undersöka när vi ska analysera hur väl vården tillgodoser gruppens behov.
I analyserna kan vi skilja ut de som fått diagnosen för att se om det finns skillnader i erfarenheter av vården. Våra resultat visar att dem med diagnosen postcovid även har mer positiva erfarenheter av vården, i jämförelse med de som inte fått en diagnos. I vår delrapport kunde vi se liknande resultat (Vård- och omsorgsanalys 2022a).
2.2 Hälften upplever att de får den vård de behöver
En central frågeställning i vår analys är hur vården tillgodoser behoven hos personer med postcovid. En utgångspunkt i analyser av tillgänglighet är att det handlar om möjligheten eller enkelheten i att ta del av hälso- och sjukvårdsinsatser som är anpassade efter de egna behoven (Levesque m.fl. 2013). Förutsättningarna för att ta del av vården omfattar i sin tur flera olika dimensioner, från sociala och ekonomiska aspekter, till organisation, information och geografiska förhållanden. Figur 3 visar en analysmodell för tillgänglighet som omfattar både systemets egenskaper och individens förmåga att möta systemets egenskaper för att få sitt vårdbehov tillgodosett.
Figur 3. Analysmodell för tillgänglighet.
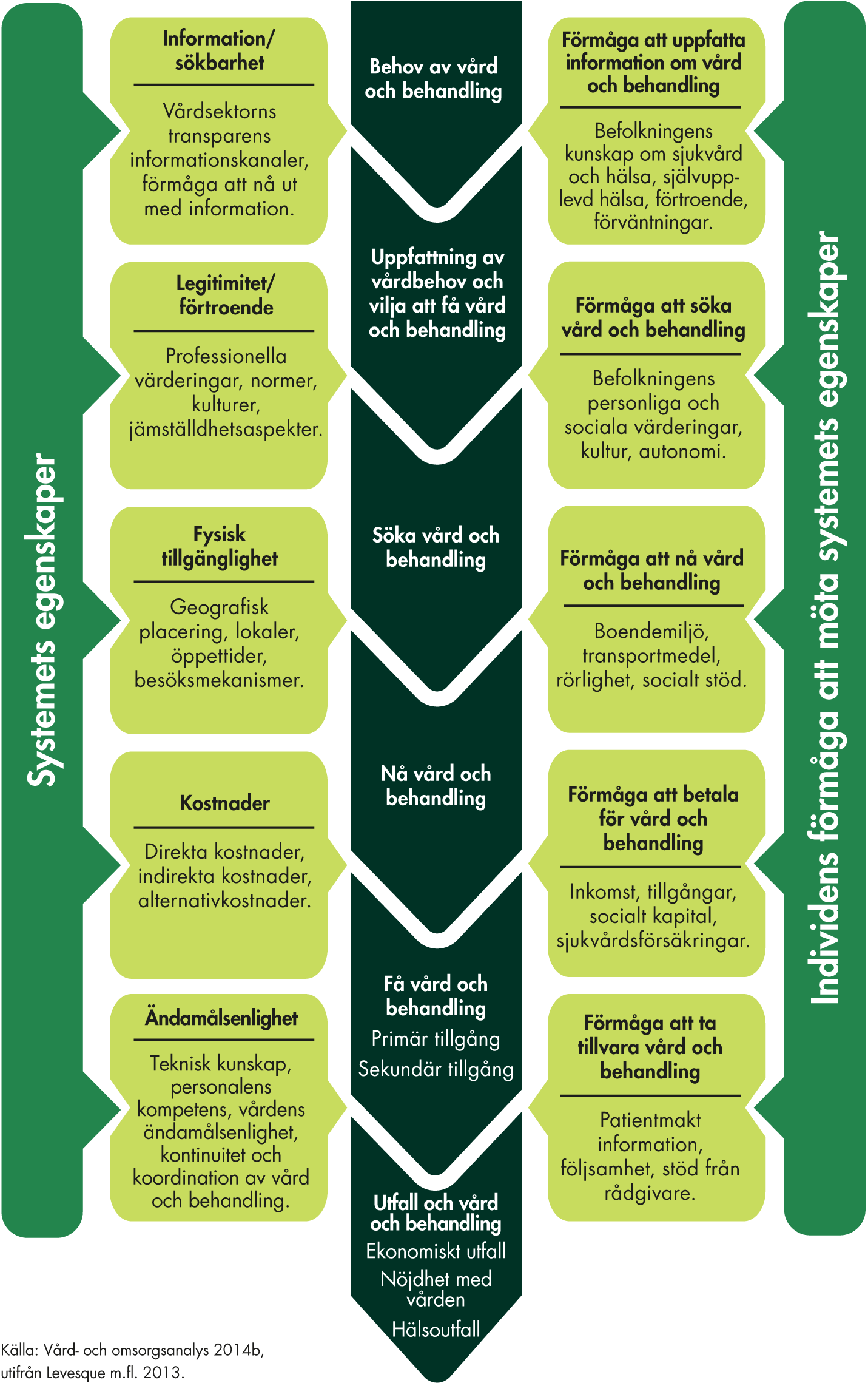
När det gäller postcovid finns dessutom en extra komplexitet för systemet i och med att sjukdomen är ny. I pandemins inledning saknades kunskap om vård och behandling; kunskapen har utvecklats fortlöpande men inom vissa områden är evidensen fortfarande osäker. Det saknas alltså kunskap om vad som är ett adekvat omhändertagande, men det finns patienter som behöver få vård utan dröjsmål. Därmed är det en ytterligare utmaning för vården och vårdorganisationen att tillgodose patienternas vårdbehov.
Vi har gjort ett antal regressionsanalyser baserat på ett upplevelseindex. Det består av samtliga frågor i enkäten som handlar om tillgänglighet, delaktighet, bemötande och upplevelsen av att ha fått den vård som man behöver. Resultaten visar att personer med postcovid tenderar att ha mer negativa upplevelser av vården i jämförelse med övriga personer.
Det finns stora skillnader i sjukdomsbilden, vilket är viktigt att minnas när man tolkar resultaten i enkäten. Det kan påverka vilken vård personerna behöver och vilken behandling de får. Den stora variationen mellan olika personer med postcovid gör det svårt att få en enhetlig bild av hur väl vården möter gruppens behov. Ytterligare en komplexitet är att prognosen för postcovid är osäker. Det är okänt hur stor andel som kommer att tillfriskna spontant med tiden, ifall vissa kommer få kroniska symtom, eller hur många av symtomen som går att behandla. Vissa av symtomen vid postcovid går att lindra, medan det saknas kunskap om behandling för andra. Prognosen är osäker, och därmed är målet för vården otydligt. Detta gör att vården blir särskilt komplex.
Generellt sett tycker personer som har en god hälsa i större utsträckning att de får den vård som de behöver (Vård- och omsorgsanalys 2022a). Vi kan samtidigt se att personer med postcovid i större utsträckning upplever en sämre hälsa. Det kan också påverka förtroendet, eftersom personer med bättre hälsa ofta har ett högre förtroende för vården (Vård- och omsorgsanalys 2014b).
Personer med sämre hälsa eller som är begränsade i sina dagliga aktiviteter har generellt mer negativa erfarenheter av vården, vilket stämmer väl överens med resultaten i vår delrapport (Vård- och omsorgsanalys 2022b). Vi kan samtidigt inte avgöra vad som är orsaken till detta. Det skulle kunna handla om att personer med dålig hälsa får sämre vård, eller att de av någon anledning får sämre vård och därmed en sämre hälsa som konsekvens. Ett gott hälsotillstånd kan också spegla att man har fått den vård som man tycker sig behöva.
2.2.1 De som fått vård på postcovidmottagningarna har mer positiva erfarenheter
Resultatet av våra analyser visar att mindre än hälften av personerna med postcovid upplever att de har fått den vård som de behöver inom den specialiserade vården eller på en postcovidmottagning, 44 respektive 45 procent (figur 4). Något färre, 38 procent, tycker att de har fått den vård som de behöver i primärvården. Andelarna är högre bland övriga personerna, och de är också i högre utsträckning nöjda med sin vård.
Figur 4. Upplevelsen av att ha fått den vård som behövts på olika mottagningar.
Som helhet, tycker du att du har fått den vård du behövt på följande mottagningar?
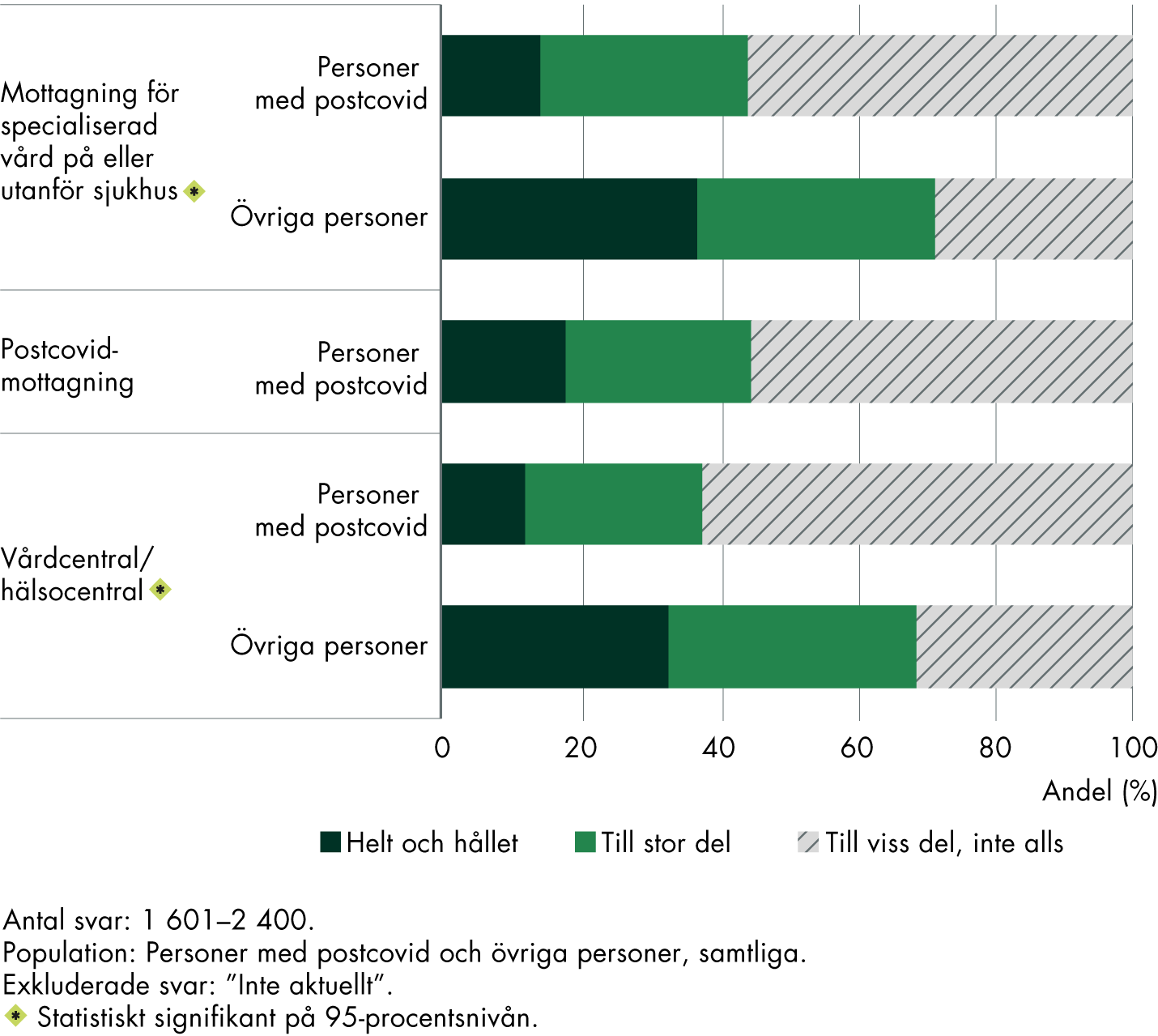
Resultatet från den här enkäten visar att det var något färre som upplever att de fått den vård som de behöver än i den förra enkätundersökningen (Vård- och omsorgsanalys 2022a). Då var det omkring 74 procent som svarade att de som helhet upplevde att de fått den vård som de behövde. Vi kunde också se att personerna med postcovid i högre utsträckning upplevde att de fått tillräcklig vård jämfört med andra grupper. Samtidigt är frågorna inte helt jämförbara i och med att vi i den här undersökningen delar upp svaren på olika vårdformer, för att få en djupare förståelse för resultaten.
När vi undersöker sambandet mellan att ha besökt en postcovidmottagning och goda upplevelser av vården, ser vi ibland en positiv korrelation. De personerna verkar vara mer nöjda med vården än de som inte fått besöka en postcovidmottagning. Detta samband försvinner när vi kontrollerar för om vårdpersonalen arbetar i team för att tillgodose personens behov. Det innebär att teamarbete verkar vara viktigare för positiva erfarenheter av vården.
Vi kan även se en positiv effekt på delaktighet, information och bemötande. De som besökt en postcovidmottagning har mer positiva erfarenheter när det gäller samtliga av de aspekterna. Besök på en postcovidmottagning har också en positiv effekt på upplevelsen att ha fått den vård som man behöver, på nöjdheten med vården och på förtroendet för vården.
2.2.2 Efterfrågan på mer behandling och uppföljning
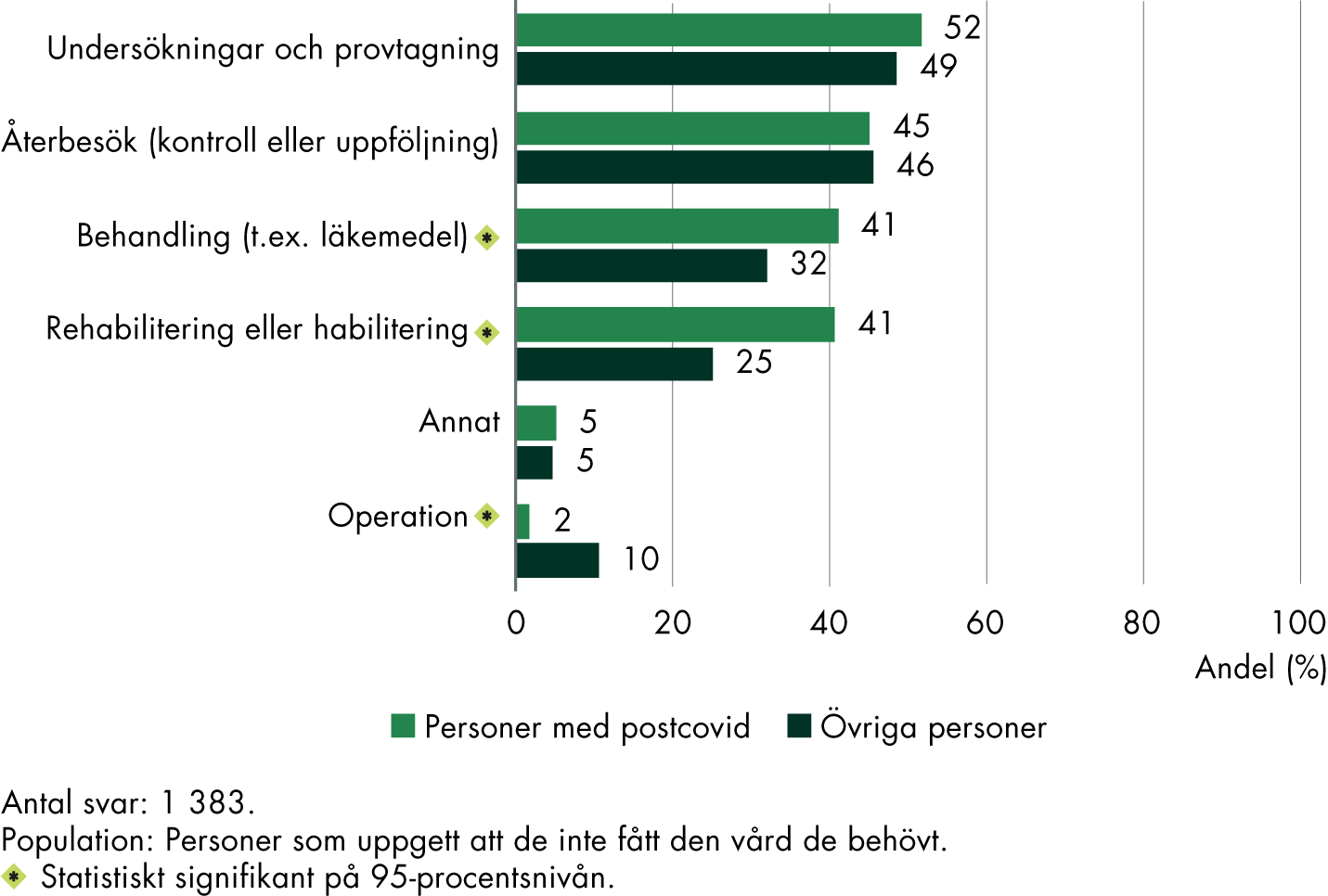
De som svarade att de inte fått den vård som de behövt fick också en fråga om vilken ytterligare vård de skulle behöva. Våra resultat visar att de flesta vill ha ytterligare undersökningar och provtagning, återbesök följt av ytterligare behandling (figur 5). Detta gäller både personerna med postcovid och övriga personer. Personerna med postcovid uppger samtidigt i större utsträckning att de har ett ytterligare behov av rehabilitering och till viss del läkemedelsbehandling jämfört med övriga personer. Däremot anger övriga personer i högre utsträckning att de har ytterligare behov av operationer.
Figur 5. Kvarstående vårdbehov hos svarspersonerna.
Vilken ytterligare vård upplever du att du skulle behöva?
2.2.3 När man blev sjuk i covid-19 och hur långvariga symtomen är har betydelse
I delrapporten konstaterade vi att upplevelserna av att få den vård som man behöver varierar mycket utifrån hur länge man har varit sjuk (Vård- och omsorgsanalys 2022a). Vi kan se ett liknande resultat i den här undersökningen.
De som har haft symtom i över 12 månader anser i lägre grad att de fått den vård som de behövt, och de är också mindre nöjda med vården som de fått. Jämfört med personer som haft symtom kortare tid upplever de även ett större behov av ytterligare utredning och fler återbesök i vården, och de har sämre erfarenheter av vården i jämförelse med de som haft symtom i 2–3 månader.
Upplevelserna påverkas också av när man blev sjuk i covid-19. De som insjuknade i första vågen (februari–juni 2020) tycker i lägre grad att de fått den vård som de behövt inom primärvården. Samtidigt svarar dessa personer att de i högre utsträckning upplever att de fått tillräcklig vård på postcovidmottagningar och inom annan specialiserad vård, i jämförelse med personer som insjuknade senare under pandemin. De som upplever att postcovid påverkar dem i vardagen anser också i högre utsträckning att dessa mottagningar har gett dem den vård som de behöver.
2.2.4 Medlemmar i Svenska Covidföreningen har liknande upplevelser
Svenska Covidföreningen är en patientförening som representerar personer med postcovid. I juni 2022 genomförde föreningen en undersökning bland sina medlemmar och personer med postcovid generellt. Vård- och omsorgsanalys fick möjlighet att ställa tre frågor i enkäten för att få fördjupad information om upplevelsen av att få den vård som man behöver. I bilaga 1 finns mer information om enkäten.
Resultaten från enkäten är i stor utsträckning samstämmiga med de från vår enkät till befolkningen. Omkring två av tre svarande menar att de inte har fått den vård som de behöver på postcovidmottagningarna och inom den specialiserade vården. Cirka fyra av fem upplever att de inte har fått tillräcklig vård i primärvården. Det finns inga stora skillnader utifrån om man har en formell diagnos eller inte.
Många upplevde att de behövde ytterligare undersökningar och behandlingar, rehabilitering och behandling med exempelvis läkemedel. Till skillnad från i vår enkät var det en lägre andel som ansåg att de behövde ytterligare återbesök.
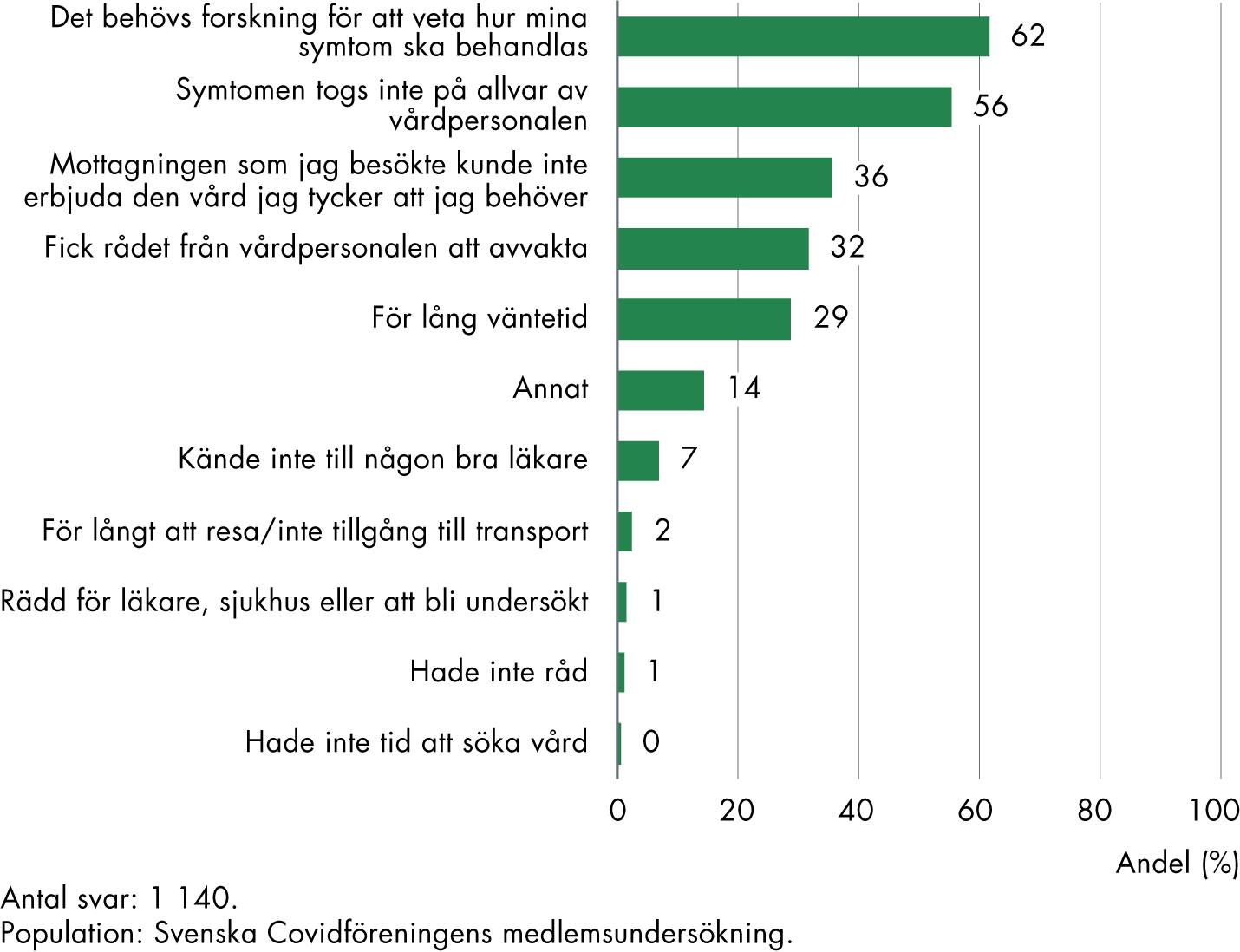
Vi ställde även en fråga om vad som var anledningen till att personen inte fått den vård som hen behövt (figur 6). Det vanligaste var att man upplevde att det behövs mer kunskap om hur symtomen ska behandlas, följt av att vårdpersonalen inte tog symtomen på allvar. Knappt en tredjedel upplevde att långa väntetider var orsaken. De som svarade ”Annat” fick möjlighet att komplettera skriftligt. Flera personer angav att de inte hade haft kraft eller ork att söka vård.
Figur 6. Upplevd anledning till att man inte får den vård som man behöver, bland personer med postcovid.
Vad upplever du är anledningen till att du inte har fått den vård du behövt?
2.3 Tillgängligheten till vården ser olika ut
Vårdens tillgänglighet påverkar upplevelsen av att få den vård som man behöver. Flera aspekter kan medföra begränsad tillgänglighet i vården, bland annat långa väntetider och tillgänglighetsbarriärer såsom långa avstånd, höga kostnader, brist på information och språkhinder (Vård- och omsorgsanalys 2019). Vi kan konstatera att svarspersonerna med postcovid upplever bristande tillgänglighet ur flera olika perspektiv.
2.3.1 Väntetiderna upplevs vara orimliga
Väntetider till vården kan begränsa tillgängligheten. Enkätsvaren visar att andelen som tycker att de får vård i rimlig tid är lägre bland personer med postcovid jämfört med övriga personer. Det gäller inom både primärvården och den specialiserade vården. Mer än hälften (54 procent) av personerna med postcovid upplever att de fått vänta orimligt länge på vård eller behandling minst hälften av gångerna när de sökt vård. Skillnaden mellan personerna med postcovid och övriga på denna fråga uppgår till cirka 30 procentenheter. Det kan finnas många orsaker till det.
Erfarenheterna av väntetider till postcovidmottagningarna skiljer sig även åt beroende på hur länge personerna har haft symtom, hur stor påverkan symtomen har på vardagen och om personerna varit inlagda på sjukhus på grund av covid-19 eller inte. De som haft symtom länge anser i lägre grad att de fått besöka postcovidmottagning inom rimlig tid. Vi ser även en stor skillnad i synen på väntetid till postcovidmottagningen när vi jämför de personer med postcovid som blivit inlagda på sjukhus på grund av covid-19 och de som inte blivit inlagda. De som varit inlagda på sjukhus har betydligt mer positiva erfarenheter av väntetiderna, och 64 procent upplever att de fått besöka en postcovidmottagning inom rimlig tid, till stor del eller helt och hållet. Motsvarande andel för de som inte blivit inlagda på sjukhus var 49 procent. Detta skulle kunna förklaras av att vissa sjukhus har tydligare rutiner för att följa upp personer som fått sjukhusvård på grund av covid-19.
De som har haft symtom av postcovid i mer än 12 månader svarar i högre utsträckning att de inte fått vård inom rimlig tid, liksom de som upplever en stor påverkan av postcovid i vardagen.
Långa väntetider till postcovidmottagningarna
En lägre andel av personerna med postcovid anser att de fått vård inom rimlig tid på postcovidmottagningar i jämförelse med annan specialiserad vård. Detta kan vara ett tecken på att vissa mottagningar har långa väntetider. Vid intervjuerna med postcovidmottagningarna frågade vi hur långa väntetiderna var, och svaren visar att det varierar mycket. En del mottagningar hade vid intervjutillfället väntetider på några veckor och upp till en månad, några hade en väntetid på två–tre månader, och två mottagningar hade väntetider på uppemot nio månader. Några mottagningar beskriver att remissflödet, och med det väntetiderna, följer de olika smittvågorna. Enligt flera mottagningar minskade remissinflödet under våren 2022.
Några mottagningar berättar att personerna med postcovid snabbt får ett första samtal med exempelvis en sjuksköterska eller fysioterapeut, i väntan på att få komma till mottagningen. Vid det samtalet får personen råd och stöd till egenvård och information om vikten av att vara sjukskriven, vilket kan påskynda rehabiliteringsprocessen.
Svårt att uttala sig om faktiska väntetider
Statistik över väntetider i vården finns i Väntetidsdatabasen som sammanställs av Sveriges Kommuner och Regioner (SKR). Väntetidsdatabasen har dock problem med bortfall i inrapporterade data, vilket leder till att statistiken inte är representativ för flera regioner. Vi saknar därför förutsättningar för att analysera de faktiska väntetiderna i regionerna.
Vi har gjort en preliminär sammanställning av väntetiderna i primärvården för de åtta regioner som hade en täckningsgrad på över 70 procent i Väntetidsdatabasen. Täckningsgraden räknades fram genom att jämföra information om antalet besök från Väntetidsdatabasen med data om antalet besök från SKR:s Ekonomi- och verksamhetsstatistik.
Resultaten pekar åt samma håll som de från vår enkät, att personer med postcovid får vänta längre på vård än personer med andra diagnoser. Resultaten ska samtidigt tolkas med försiktighet, dels på grund av den bristande kvaliteten i datamaterialet, dels för att jämförelsegruppen inkluderar alla som sökt vård. Vissa personer i den gruppen har diagnoser som gör att de kan behöva vård snabbare än andra. För att få en adekvat jämförelse skulle vi behöva jämföra väntetiderna för personer med andra långvariga besvär, men vi saknar förutsättningar för att göra detta.
I Tillgänglighetsdelegationens delbetänkande är ett av förslagen att regeringen ska tillsätta en utvidgad och fördjupad granskning av Väntetidsdatabasens kvalitet (SOU 2021:59). Vård- och omsorgsanalys har även i tidigare rapporter påtalat brister och rekommenderat regeringen att verka för god datakvalitet i databasen.
2.3.2 Över hälften upplever att de har blivit nekade vård
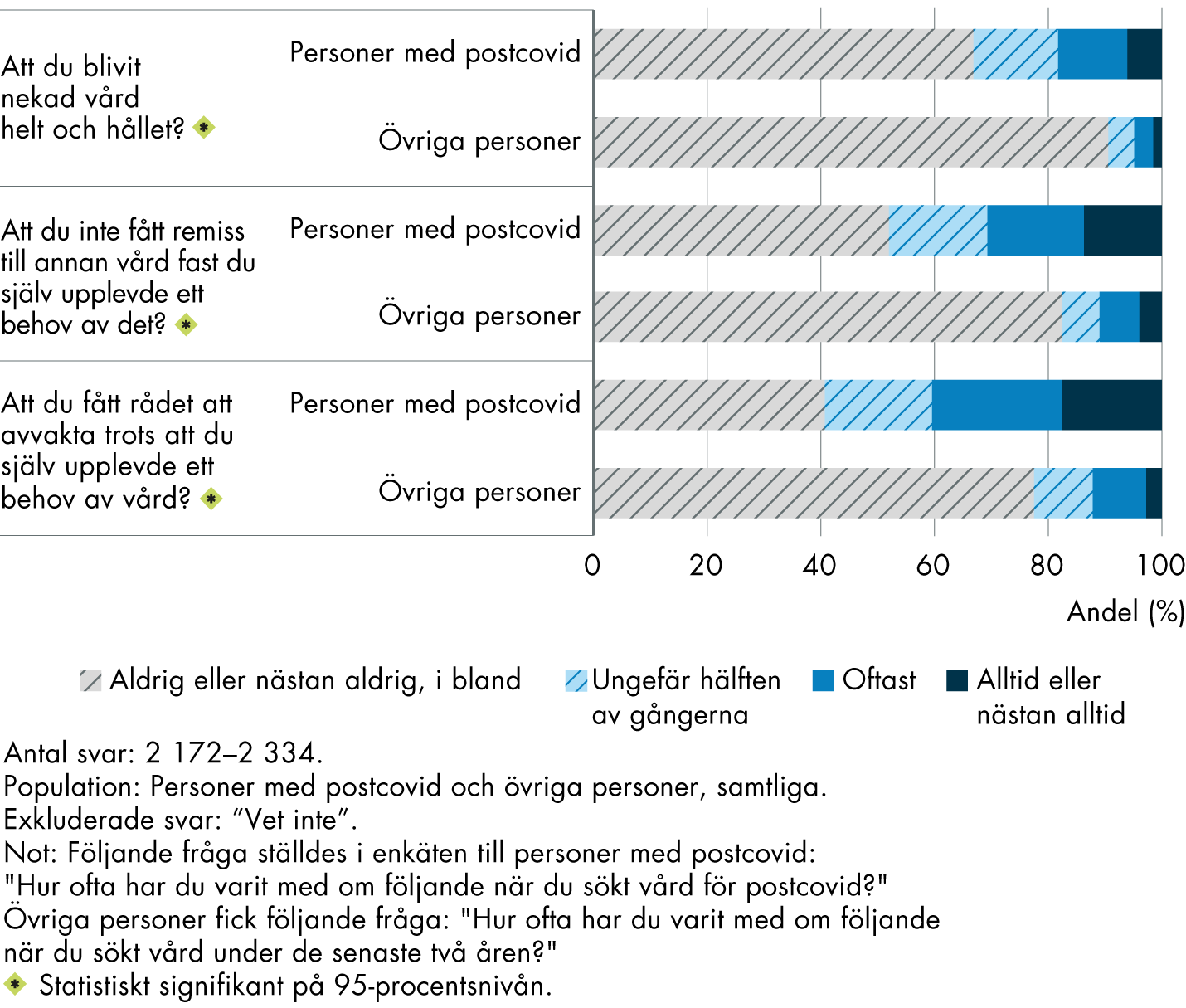
En relativt stor andel av personerna med postcovid har på ett eller annat sätt blivit nekade vård, fått rådet att avvakta med ett vårdbesök eller nekats remiss (figur 7).
Omkring en tredjedel svarade att de har blivit nekade vård helt och hållet, vid minst hälften av gångerna när de sökt vård. 59 procent har fått rådet att avvakta med att söka vård trots att de upplevde ett vårdbehov. Motsvarande andel för övriga personer är 22 procent. Det är också omkring hälften av personerna med postcovid som svarar att de inte fått remiss till annan vård trots att de själva upplevde ett behov av det.
De personer med postcovid som upplever att vardagen påverkas har också i något högre grad fått rådet att avvakta med vidare vårdkontakter. Det är även en något större andel som har nekats remiss. Däremot finns det inga skillnader när det gäller att ha nekats vård helt och hållet.
Figur 7. Upplevelser av att ha blivit nekad vård.
Hur ofta har du varit med om följande när du sökt vård under de senaste två åren?
2.3.3 För lite information ger sämre tillgänglighet
Enligt patientlagen (2014:821) är vårdgivaren skyldig att ge information till patienterna och att anpassa informationen utifrån individens förmåga att förstå och ta emot informationen.
Jämfört med övriga personer var det en betydligt lägre andel av personerna med postcovid som upplevde att de fick tillräcklig information om sin vård, 69 procent respektive 39 procent. Liknande resultat ser vi även när det gäller möjligheten att ställa frågor: 70 procent av övriga personer upplevde att de hade möjlighet att ställa frågor, helt och hållet eller till stor del, men enbart 46 procent av personerna med postcovid. Andelen som fått tillräckligt med information är ännu lägre bland personer som upplever en stor påverkan av postcovid i vardagen. Svenska Covidföreningen har framfört att bristande information om var det finns postcovidmottagningar är en tillgänglighetsbarriär i vissa regioner
I en enkätundersökning riktad till personer med postcovid, som utförts av ett forskarteam vid Borås högskola och Linköpings universitet, ville en övervägande andel ha mer information om postcovid utifrån flera olika aspekter. Det handlar exempelvis om forskningsresultat och information om medicinsk behandling och rehabilitering samt var det finns postcovidmottagningar. Den information som personerna i lägst utsträckning efterfrågar är hur man ska gå till väga för att skriva egenremisser.
2.4 Teamarbete och kontinutitet är viktigt i vården
Samordning och kontinuitet är viktiga aspekter i postcovidvården, och vi kan se att erfarenheterna är mer positiva om patienterna har en fast läkarkontakt eller om vårdpersonalen arbetar i team. Samtidigt pekar våra resultat på att personer med postcovid upplever att vården inte är samordnad, att personalen inte arbetar i team, och att de inte har en fast vårdkontakt.
2.4.1 Personer med postcovid upplever brister i samordningen
Samordning kan innebära att man får hjälp att ta nästa steg i vården, att man får kontinuitet och trygghet och att vården ser till hela ens behov (Vård- och omsorgsanalys 2017). Socialstyrelsen (2021b) menar att samverkan mellan primärvården och andra aktörer är viktig när det gäller postcovidvården. Socialstyrelsen betonar även behovet av ett multidisciplinärt och multiprofessionellt omhändertagande för de personer som har särskilt komplexa eller svåra symtom (Socialstyrelsen 2021a). Personer med postcovid kan ha olika behov av teamarbete. I vissa fall behöver patienten ingå i ett team med rehabiliteringspersonal med olika kompetenser, exempelvis fysioterapeut, arbetsterapeut och psykolog. Andra former av teamarbete som kan behövas är täta kontakter och samordning av utredningar och behandlingar mellan olika medicinska specialiteter.
Totalt 42 procent av personerna med postcovid som svarat på vår enkät svarade att personalen i primärvården arbetade i team för att ge dem vård, och 32 procent att vårdpersonalen samordnade vården i den utsträckning som de behövde. Dessa resultat är sämre än för övriga personer, även om deras svar också tyder på brister när det gäller teamarbete och samordning generellt. Vi kan dessutom se att de som haft symtom av postcovid i mer än 12 månader har sämre upplevelser av både teamarbete och samordning av vården.
Våra regressionsanalyser visar att vårdens arbetssätt, exempelvis att vårdpersonal arbetar i team kring personen med postcovid tycks vara viktiga för upplevelsen av vården. De som svarat att vårdpersonalen arbetade i team har generellt en bättre upplevelse, både bland personerna med postcovid och övriga personer. När det gäller personer med postcovid verkar teamarbete vara ännu viktigare för att få en positiv upplevelse av vården, än att personen får besöka en postcovidmottagning. Analyserna visar också att personer som svarat att vårdpersonalen har arbetat i team kring dem upplever en bättre tillgänglighet i vården än andra. Vi ser ett starkt positivt samband som även ökar modellens förklaringsvärde. Vid tolkningen av dessa resultat är det viktigt att komma ihåg att det i nuläget inte finns någon definition av vad en postcovidmottagning är och att teamarbetet på mottagningarna ser mycket olika ut.
2.4.2 Knappt hälften har en fast läkarkontakt
Vi har tidigare visat att personer med en fast kontakt i vården genomgående har bättre erfarenheter av vården (Vård- och omsorgsanalys 2021a, 2021d). I vår delrapport beskrev flera intervjupersoner att det var viktigt att få träffa samma person vid varje besök för att slippa berätta sin sjukdomshistoria flera gånger (Vård- och omsorgsanalys 2022a).
När vi analyserar enkätresultaten ser vi att omkring 43 procent av personerna med postcovid har en fast läkarkontakt, jämfört med 50 procent av övriga personer. Andelen är något högre bland de som har haft symtom en längre tid. Personerna med postcovid svarar dessutom i något högre utsträckning att de vill ha en fast läkare.
Våra regressionsanalyser visar samtidigt att personer med en fast läkarkontakt har bättre upplevelser av vården än andra. Det gäller både när vi jämför med övriga personer och när vi enbart inkluderar personer med postcovid i våra analysmodeller.
En annan aspekt av kontinuitet är att personalen ska ha tillräcklig kännedom om sjukdomshistorien. Det kan både handla om att det är samma personal som möter patienten, och om att personalen har tillgång till all relevant information. Cirka 38 procent av personerna med postcovid svarar att de till stor del eller helt och hållet upplever att vårdpersonalen hade tillräckligt med kännedom om deras sjukdomshistoria, vilket är något lägre i jämförelse med övriga personer.
2.5 Det finns brister i bemötande och personcentrering
Mötet mellan patienten och personalen påverkar utfallet av vården, och skillnader i bemötande mellan olika personer och grupper kan medföra att vården inte blir jämlik. Vi kan konstatera att personer med postcovid i högre utsträckning upplever att de inte blir tagna på allvar i vården och att vården inte är personcentrerad.
2.5.1 En del upplever att de inte blivit tagna på allvar
I delrapporten konstaterade vi att det fanns brister i vårdens bemötande av personer med postcovid (Vård- och omsorgsanalys 2022a). Bland annat upplevde omkring två tredjedelar av svarspersonerna att de inte blivit tagna på allvar i vården. Utifrån den undersökningen visste vi inte om bristerna gällde något enstaka tillfälle eller om det var ett återkommande problem i vården. I den uppföljande enkäten frågade vi därför också hur ofta personerna upplevde att de inte blivit tagna på allvar.
Strax över hälften (52 procent) av personerna med postcovid svarar att de inte blivit tagna på allvar av vårdpersonalen vid minst hälften av gångerna när de sökt vård. Motsvarande andel för övriga personer är 24 procent. Samtidigt tycker 69 procent att de till stor del eller helt och hållet blivit bemötta med respekt och på ett hänsynsfullt sätt. Men även här ser vi ett sämre resultat jämfört med övriga personer, där andelen är 86 procent. Vi kan inte se några tydliga skillnader utifrån hur länge man har haft symtom eller hur mycket symtomen påverkar vardagen.
2.5.2 Individanpassning är en viktig del av vården
I och med att symtomen på postcovid varierar mycket mellan olika personer är det viktigt att vården anpassas till individens specifika behov (Socialstyrelsen 2021a).
Våra resultat visar att personer med postcovid upplever en lägre grad av individanpassning i jämförelse med övriga personer. Vi ser också en negativ trend när vi bryter ner resultatet på symtomens varaktighet. De som haft symtomen längst upplever i lägre utsträckning att vården var anpassad efter deras behov och önskemål, än de som haft symtom under kortare tid. De som upplever en stor påverkan i vardagen tycker också i lägre utsträckning att vården var anpassad utifrån deras behov.
Vidare anser personerna med postcovid i lägre grad att vårdpersonalen tog hänsyn till deras egen erfarenhet av sitt hälsotillstånd, i jämförelse med övriga personer. Samma sak gäller för de som haft symtom under längst tid och de som upplever en stor påverkan i vardagen.
2.5.3 Förtroendet för vården är lågt bland personer med postcovid
Det är viktigt att befolkningen känner förtroende för vården som organisation och för vårdpersonalen, för att hälso- och sjukvårdssystemet ska upplevas som legitimt. Lägre förtroende kan medföra att man inte söker vård i den utsträckning som behövs.
Personerna med postcovid har lägre förtroende för hur olika vårdaktörer sköter sitt arbete, jämfört med övriga personer. Samtidigt har de större förtroende för äldreomsorgen och socialtjänsten än vad de övriga personerna har.
Vi kan inte se några signifikanta skillnader i förtroendet för primärvården utifrån hur länge man har haft symtom. De som haft symtom i minst 12 månader har dock högre förtroende för postcovidmottagningar än personer med postcovid som haft symtom under kortare tid. De som upplever påverkan av postcovid i vardagen har lägre förtroende för primärvården, men högre förtroende för postcovidmottagningar. Det skulle kunna förklaras av att de med stor påverkan i vardagen i högre utsträckning upplever att de fått den vård som de behöver vid postcovidmottagningarna.
2.6 Socioekonomiska aspekter kan påverka vem som söker vård
I vårt uppdrag ingår att kartlägga om vården erbjuds på ett jämlikt sätt utifrån olika gruppers behov. Analyserna visar få skillnader i erfarenhet av vården utifrån olika socioekonomiska faktorer. Samtidigt kan det finnas grupper, exempelvis personer med utländsk bakgrund, som söker vård för postcovid i lägre utsträckning än andra.
2.6.1 Inga tecken på skillnader i erfarenhet av vården mellan grupper
I regressionsanalyserna ser vi mycket få signifikanta skillnader när det gäller bakgrundsfaktorer, i synnerhet när vi endast tittar på personer med postcovid. När vi jämför personer med postcovid och övriga personer ser vi att män tenderar ha något bättre upplevelser i vården än kvinnor. Sett till personer med postcovid visar analysen heller inga signifikanta skillnader mellan könen, utifrån utbildningsnivå eller utländsk bakgrund. Det innebär att skillnader i upplevelsen av vården i det här fallet snarare påverkas av andra faktorer.
I andra fall brukar vi kunna se att kön, utbildning och utländsk bakgrund påverkar erfarenheterna av vården. Vi har exempelvis tidigare konstaterat att män upplever en högre delaktighet och personcentrering samt i högre grad tycker att samordningen fungerar, medan de är mindre nöjda med informationen från vården jämfört med kvinnor (Vård- och omsorgsanalys 2021a). Det är viktigt att påpeka att våra analyser undersöker samband och inte orsakssamband. Det kan finnas faktorer som påverkar resultaten som vi inte känner till eller har möjlighet att kontrollera för.
Vi ser ett fåtal signifikanta skillnader när det gäller ålder. Personer som är 70 år och äldre har mer positiva upplevelser av vården än andra. När vi enbart studerar personer med postcovid ser vi vissa åldersskillnader även för andra åldersgrupper. De som är 50–59 år har bättre erfarenheter av vården i jämförelse med de som är 18–29 år gamla. Vidare är gruppen 40–49 år mer nöjda med tillgängligheten än andra.
2.6.2 Personer med utländsk bakgrund kan möta tillgänglighetsbarriärer
Ett sätt att utvärdera om vården når alla personer med postcovid är att jämföra andelen smittade med covid-19 och andelen som sökt vård för postcovid. Flera kartläggningar har konstaterat att smittspridningen har varit hög i vissa socioekonomiskt utsatta områden, bland annat som en konsekvens av trångboddhet (SOU 2021:89). I dessa områden bor en högre andel personer med utländsk bakgrund.
En analys som Region Stockholm (2021) genomfört visar att när det gäller män med postcovid är det fler från socioekonomiskt utsatta områden som sökt vård, vilket är i linje med mönstret för vårdkontakter för covid-19. Samtidigt verkar kvinnor från socioekonomiskt starka områden vara något överrepresenterade bland personer med postcovid jämfört med de personer som sökt vård för covid-19.
Enligt vår intervjuundersökning upplever flera mottagningar att personer med utländsk bakgrund inte har sökt vård eller blivit remitterade till mottagningen i samma utsträckning som andra. Några mottagningar beskriver också att de har haft ett lägre behov av att anlita tolkar än vad de förväntade sig.
Vi har ställt frågan om potentiella hinder för att söka vård för personer med utländsk bakgrund till ledamöterna i vårt patient- och brukarråd och till representanter för Svenska Covidföreningen. De beskriver att det generellt är svårt för personer med postcovid att orientera sig i vården på grund av olika vårdstrukturer i regionerna, brist på information och varierande kunskapsnivå om postcovid inom vården. Det kan vara ännu svårare att hitta rätt för personer som inte har svenska som första språk eller som har låg kunskap om det svenska hälso- och sjukvårdssystemet. Ett första steg i att söka vård är också att ha information om sjukvården och den egna hälsan, samtidigt som vården måste nå ut med sin information. Vi kan konstatera att det inte har publicerats någon information riktad till personer med postcovid på andra språk än svenska.
Lägre förtroende för vården på grund av tidigare erfarenheter, och en rädsla för att inte bli tagen på allvar, skulle kunna vara ytterligare hinder som gör att personer med utländsk bakgrund inte söker vård. Vi har också i andra sammanhang konstaterat att personer med utländsk bakgrund har sämre erfarenheter av vården än andra (Vård- och omsorgsanalys 2021a).
2.7 Enkäten bekräftar våra tidigare resultat
Den enkät som vi genomförde i samband med delrapporten var ett första steg i att kartlägga hur vården för personer med postcovid fungerar. Vi konstaterade samtidigt att det behövdes fördjupade analyser för att säkert se hur väl vården tillgodoser de behov som personer med postcovid har. Enkäten i samband med den här rapporten är ytterligare ett steg för att få mer kunskap. Den ger också en djupare förståelse för upplevelserna i vården, och vi får bland annat förutsättningar för att analysera våra resultat utifrån hur stor påverkan symtomen har i vardagen. Dessutom kan vi jämföra resultaten med andra personer som varit i kontakt med vården under pandemin och mellan personer som fått vård på sjukhus för covid-19 och de som inte varit inlagda.
Enkäten till den här rapporten bekräftar i relativt stor utsträckning resultaten från den förra, exempelvis när det gäller brister i bemötande, tillgänglighet och delaktighet. Samtidigt ger den här uppföljande enkäten möjlighet till fördjupade analyser som delvis nyanserar resultaten. En tydlig skillnad är att personerna som svarat på den här enkäten generellt verkar vara mer missnöjda med vården och i lägre utsträckning upplever att de har fått den vård som de behöver.
I delrapporten såg vi även att personer med postcovid i högre utsträckning anser att de fått tillräcklig vård jämfört med andra grupper med andra långvariga hälsobesvär. Den uppföljande enkäten visar däremot att personer med postcovid har sämre erfarenheter jämfört med övriga personer. Gapet minskar när vi jämför med dem övriga personer som har en kronisk sjukdom, men upplevelsen är ändå sämre bland dem med postcovid. Det kan finnas många orsaker till dessa skillnaden och vi behöver mer kunskap för att kunna dra korrekta slutsatser utifrån dessa resultat.
I den här enkäten verkar vi delvis ha fångat personer med sämre hälsa och delvis andra symtom jämfört med i den förra. Det kan ha betydelse för tolkningen av resultaten. Exempelvis kan det medföra att andelen som upplever att de har fått den vård som de behöver är lägre.
3 Anhörigas erfarenheter av vården
Postcovid påverkar inte bara den som får symtomen utan i många fall påverkas hela familjen, i synnerhet när symtomen är mer komplexa och långvariga. I vår delrapport konstaterade de sakkunniga som vi intervjuade att det är viktigt att beakta de anhörigas situation och erbjuda stöd, framför allt till barn. Det är även något som Barnombudsmannen kommer fram till i sin kartläggning av konsekvenserna av pandemin
I det här kapitlet presenterar vi anhörigas erfarenheter av vården. Våra resultat kommer från den enkätstudie som vi genomfört, där en del av frågorna riktade sig till anhöriga till personer med postcovid. Majoriteten av svaren kommer från personer som har en vuxen anhörig med postcovid, men omkring en av sju av de svarande har ett barn med postcovid.
Cirka två av fem av de anhöriga till en person med postcovid upplevde att postcovid hade påverkat livskvaliteten och det sociala livet negativt. Anhöriga har inte heller fått vara delaktiga i vården i den utsträckning som de önskat. Det kan delvis vara en konsekvens av pandemin och de restriktioner kring besök i vården som har funnits.
Våra resultat visar att vården inte gör tillräckligt för att informera anhöriga om vården. Vi kan också konstatera att många av de anhöriga önskar att de fått mer kunskap om postcovid, exempelvis genom föreläsningar eller utbildningar. Postcovidmottagningarna genomför vissa insatser till anhöriga men de verkar inte motsvara behoven fullt ut.
3.1 Anhöriga ger främst stöd och hjälp i vardagen
För att få information om anhörigas upplevelser i vården riktade vi en del av vår enkätundersökning till anhöriga till personer med postcovid. Enkäten riktade sig till både anhöriga till vuxna personer med postcovid och vårdnadshavare till barn med postcovid. Totalt var det cirka 580 personer som svarade på den delen av enkäten. Resultaten visar att många har fått en negativ påverkan på sin livssituation, som en konsekvens av att en anhörig fått postcovid.
3.1.1 Partners och vuxna barn är oftast de som är delaktiga i vården
De flesta som svarade hade en partner eller en förälder med postcovid, 41 respektive 27 procent, medan 14 procent hade ett barn med postcovid. För att få besvara enkäten skulle man ha varit delaktig i vården av den anhöriga. Majoriteten (72 procent) av de som svarade gav stöd och hjälp i vardagen. Omkring en av tre följde med vid vårdkontakter, och ytterligare en tredjedel gav vård i hemmet. Det var även en del av de anhöriga (17 procent) som samordnade kontakten i vården och med myndigheter.
I enkäten ställde vi frågor till personer vars anhöriga med postcovid hade sökt vård, men också till anhöriga till de som inte hade sökt vård. Nästan två tredjedelar, 64 procent, av de anhöriga hade en närstående som hade behövt söka vård för postcovid.
Under pandemin har det i perioder och i olika delar av vården funnits restriktioner för att anhöriga ska få vara med vid vårdbesök. Omkring två tredjedelar av de anhöriga uppgav att de inte har fått vara med vid vårdbesök i den utsträckning som de önskade. Omkring hälften angav att detta berodde på restriktioner under pandemin.
3.1.2 Många upplever en negativ påverkan av postcovid
Den egna hälsan och livssituationen kan bli sämre av att man är anhörig i vården. Omkring en tredjedel av de anhöriga svarspersonerna upplever att deras eget hälsotillstånd påverkats negativt som en konsekvens av att en anhörig fått postcovid. En hypotes skulle kunna vara att de som sökt vård för postcovid har svårare symtom än de som inte sökt vård, vilket skulle kunna medföra en större påverkan på anhöriga. Från våra resultat kan vi inte se något som tyder på detta.
Många upplever en generell negativ påverkan på livssituationen som en konsekvens av att en anhörig fått postcovid (figur 8). Cirka två av fem upplever att livskvaliteten har blivit sämre, och lika många att det sociala livet har försämrats. Andra aspekter som har påverkats negativt är den ekonomiska situationen och familjerelationerna.
Figur 8. Upplevelser av negativ påverkan på olika aspekter i livet som en konsekvens av att en anhörig fått postcovid.
Hur har följande aspekter i ditt liv påverkats av att din anhöriga fått postcovid?
Barnombudsmannen (2021) har genomfört en kartläggning av pandemins konsekvenser för barn, och i den beskriver flera barn att postcovid har påverkat hela familjen på ett påtagligt sätt och att det är jobbigt att en anhörig är sjuk. I vår delrapport beskriver även de sakkunniga som vi intervjuat att man inte får glömma bort stödbehovet som kan finnas hos syskon till ett barn med postcovid.
3.2 Anhöriga får inte tillräckligt med stöd i vården
Våra resultat pekar på att anhöriga till personer med postcovid inte får stöd i den utsträckning de behöver. Det gäller både att få vara delaktig i vården och att få tillräckligt med information, samt att bli erbjuden stödinsatser från vården.
3.2.1 Brister i anhörigas delaktighet och möjlighet till information
Viktiga aspekter av en personcentrerad vård är delaktighet, medskapande, bemötande och kommunikation och information (Vård- och omsorgsanalys 2018c). Patientlagen anger också att information ska ges till närstående i de fall den inte kan lämnas till patienten själv (3 kap. 4 §). Information och delaktighet förutsätter samtidigt alltid att den som är sjuk samtycker till det.
De flesta anhöriga i vår undersökning upplever att de inte fått vara delaktiga i vårdens utformning i den utsträckning de har önskat, inte fått möjlighet att ställa frågor och inte fått tillräckligt med information i vården (figur 9). De anhöriga som har fått vara med i vården, i den utsträckning de velat, upplever i högre utsträckning att de fått information och fått ställa frågor till vårdpersonalen. Enkätfrågorna om erfarenheter av vården har enbart riktats till anhöriga till personer som sökt vård för postcovid, cirka 355 personer.
Figur 9. Upplevelser av olika aspekter av delaktighet i vården bland anhöriga till personer med postcovid.
Har du fått:
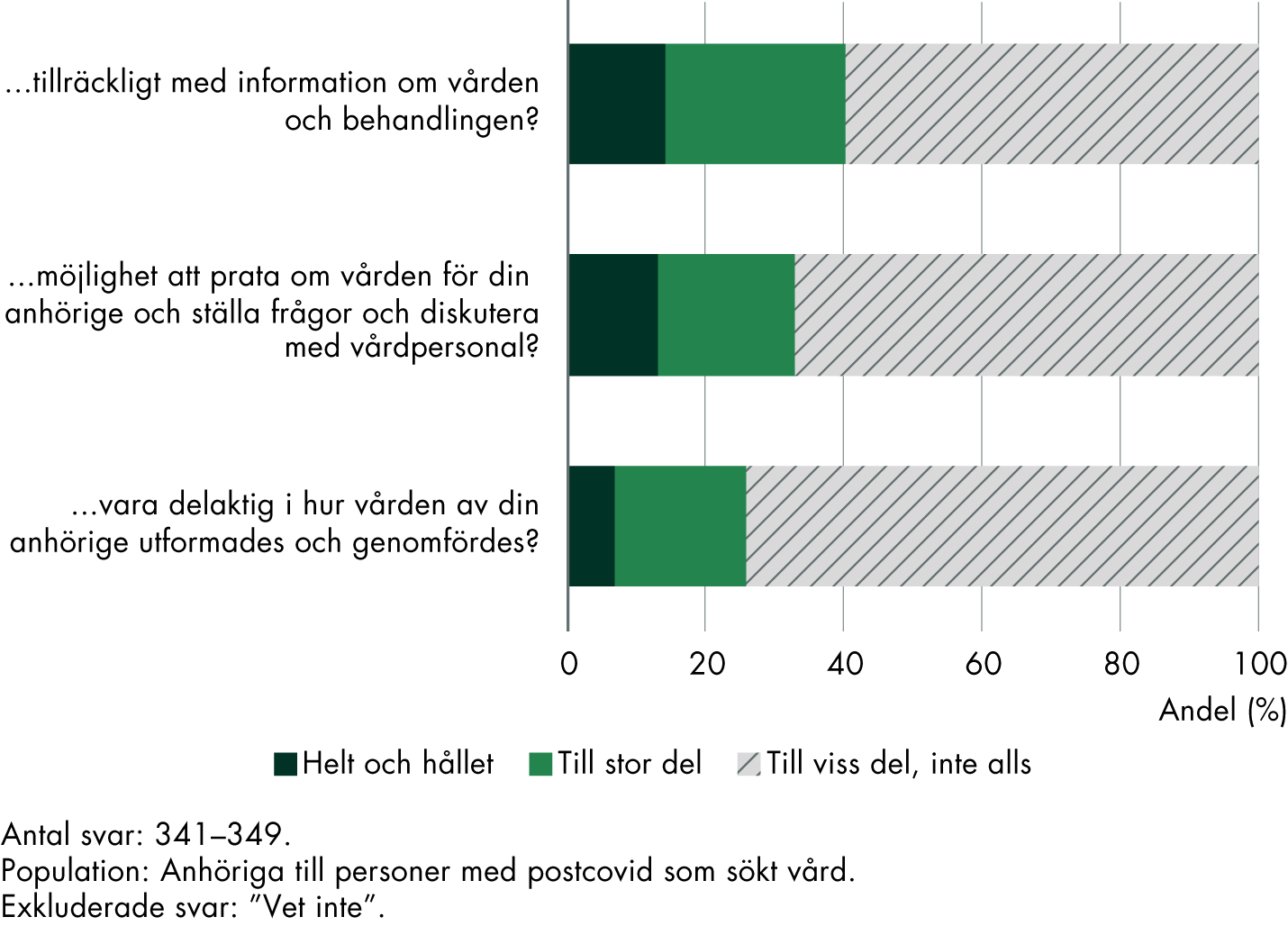
3.2.2 De flesta anhöriga har inte fått det stöd som de behöver
Omkring två av fem av de anhöriga upplever att vården som helhet har tillgodosett deras behov. Cirka en av fem anser att de inte alls har fått tillräckligt stöd. Omkring två av tre av de som har ett barn eller barnbarn med postcovid tycker också att de inte fått stöd från elevhälsan i den utsträckning som de behövde.
Vi har även undersökt vilken typ av stöd personer med postcovid har erbjudits i vården och vilka insatser de önskar att de hade fått (figur 10). Det vanligaste var att den anhöriga hade erbjudits att vara med på besök i vården genom digitala verktyg. Det skulle kunna vara en effekt av pandemin och de restriktioner om medföljande vid vårdbesök som har funnits. Samtidigt är det omkring en tredjedel av de anhöriga som önskade att de hade haft möjlighet att delta i vårdmötet digitalt, men som inte erbjudits den möjligheten. Andra insatser som de anhöriga behövt men inte erbjudits var framför allt utbildning eller föreläsningar om postcovid samt ekonomisk ersättning såsom omvårdnadsbidrag. Några efterfrågar även möjlighet att delta i samtalsgrupper med personer i liknande situation.
Figur 10. Andel anhöriga som fått erbjudande om en specifik insats och andel som inte fått insatsen men hade velat eller behövt ha den.
Har personal i vården eller omsorgen erbjudit eller informerat dig om följande stöd till dig som anhörig till en person med postcovid?
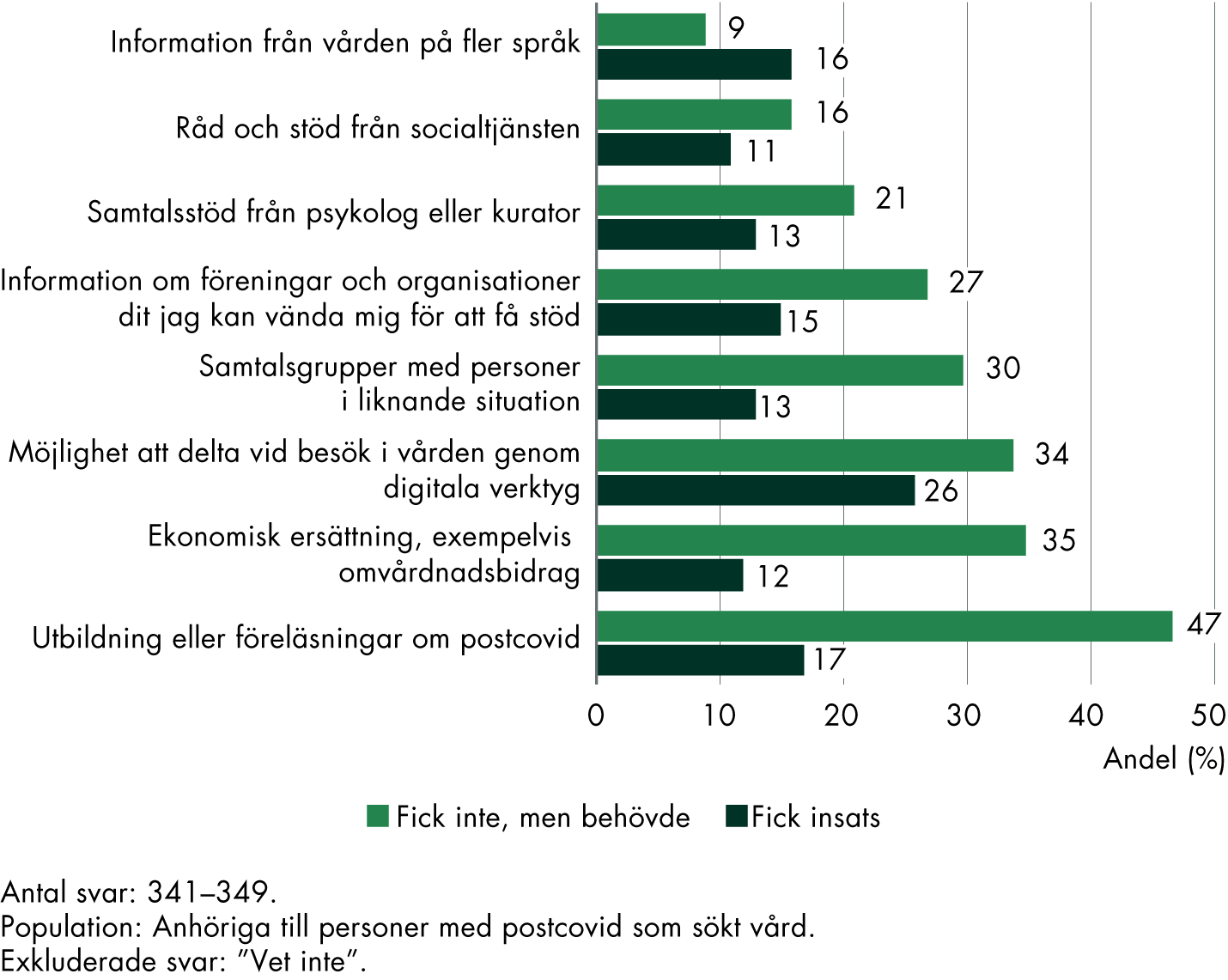
De som upplever att deras egen hälsa påverkats negativt av att en anhörig fått postcovid efterfrågar samma typer av insatser som de vars hälsa inte har påverkats, men i högre utsträckning. Resultaten tyder också på att de erbjudits insatser i lägre utsträckning. De som har fått vara med vid vårdbesök i den utsträckning de velat verkar i något högre utsträckning ha erbjudits insatser. En tydlig skillnad är också att färre efterfrågar möjlighet att delta vid besök i vården genom digitala verktyg.
3.2.3 Postcovidmottagningarna har genomfört vissa insatser
Flera postcovidmottagningar som vi har intervjuat anser att anhöriga till personer med postcovid kan behöva stöd, bland annat information om vad postcovid innebär. De kan exempelvis behöva veta att rehabiliteringen ofta tar lång tid och att tillståndet går i vågor så att man kan känna sig bättre vissa dagar medan andra dagar är sämre. Barn som har en förälder med postcovid lyfts fram som särskilt utsatta, eftersom familjesituationen kan påverkas avsevärt, speciellt om föräldern har svåra symtom av postcovid.
Det varierar dock i vilken omfattning mottagningarna erbjuder stöd. Vissa erbjuder kuratorstöd medan andra inte erbjuder något specifikt stöd till anhöriga utan hänvisar till primärvården om det behövs. Några mottagningar har informationsmaterial som riktar sig till anhöriga.
En del av de postcovidmottagningar som i dag inte har insatser till anhöriga beskriver att de har sett ett behov men inte haft resurser för att genomföra insatser. Några planerar att på sikt erbjuda mer stöd till anhöriga, exempelvis föreläsningar eller möjligheter att vara med vid vårdbesöken digitalt.
4 Vårdutbudet i regionerna
I det här kapitlet beskriver vi hur regionerna har organiserat vården för personer med postcovid. Vi redogör för vilken vård som erbjuds och om det finns regionala skillnader i hur vården är organiserad. Resultatet baseras på intervjuer med företrädare för regioner och postcovidmottagningar.
Primärvården utgör basen i vården för personer med postcovid i samtliga regioner men det finns skillnader i primärvårdens uppdrag och utformning. Det finns även skillnader när det gäller den specialiserade vården. En tydlig olikhet är att vissa regioner har specifika postcovidmottagningar, som arbetar på olika sätt. Det finns också skillnader i vilka kompetenser som finns på mottagningarna, och vem som har det övergripande ansvaret för den långsiktiga uppföljningen. Detta medför skillnader i tillgänglighet i olika delar av landet och vissa skillnader i behandling. Det varierar även hur vården för barn med postcovid är organiserad. De flesta regionerna har inte en specifik postcovidmottagning för barn.
Skillnaderna har flera orsaker och hänger bland annat ihop med befolkningssammansättning, tillgången till personal, medicinsk praxis och regionernas prioriteringar. Regionerna har också haft olika processer och beslutsunderlag i arbetet med att organisera postcovidvården. Mottagningarna har etablerats vid olika tillfällen, utifrån olika kunskapslägen. De flesta regioner har inte haft någon patientsamverkan i arbetet med att utforma postcovidvården. Skillnaderna mellan regioner medför att man kan utvärdera effekten av olika organisering och skapa möjlighet för lärande mellan regionerna.
Vi kan inte uttala oss om vad skillnaderna får för effekter på de medicinska resultaten. Vi vet inte heller vad som är det mest effektiva mottagandet. Det saknas evidens för hur vården ska vara organiserad för att på bästa sätt möta personernas behov. Dessutom är det viktigt att vården anpassas utifrån individens behov eftersom symtomen varierar så mycket bland personer med postcovid. För att öka kunskapen om postcovid är det också viktigt att vården har förutsättningar för en strukturerad uppföljning och möjlighet att integrera forskning i vården.
4.1 Primärvården är bas för vårdinsatserna i samtliga regioner
Samtliga regioner uppger att primärvården är basen för postcovidvården, för det är dit personer i första hand ska vända sig för att få vård. I de flesta regioner ansvarar primärvården för den grundläggande utredningen av personer med postcovid, men även för den långsiktiga rehabiliteringen och stödet till egenvårdsinsatser. Även i de regioner där man har postcovidmottagningar får de flesta personer med postcovid vård i primärvården. Det finns ingen specifik, allmän behandling vid postcovid, utan den kan vara inriktad mot att lindra symtom eller specifika komplikationer.
Intervjupersonerna beskriver att personer med lättare symtom ofta får vänta ut symtomen, erbjudande om rehabilitering i primärvården eller stöd till egenvård. Man poängterar dock att behoven varierar, och att de med svårare eller komplexa besvär kan behöva vård, bedömning av symtom eller rehabilitering inom den specialiserade vården. Om det finns en postcovidmottagning remitteras dessa personer ofta dit.
Det är viktigt att säkert kunna sätta diagnosen postcovid för att sätta in rätt behandling och undvika vårdskador. Utöver att genomföra adekvata undersökningar för postcovid har primärvården en viktig roll i att göra en så kallad differentialdiagnostisering, det vill säga att utesluta andra allvarliga orsaker till personens besvär. Det är viktigt eftersom symtomen kan vara orsakade av andra allvarliga sjukdomar, till exempel tumörsjukdomar. Väntetiden till en postcovidmottagning eller annan specialistmottagning kan vara lång, så man behöver göra en sådan bedömning så snart som möjligt. I annat fall finns risk för att behandlingsbara, och i värsta fall livshotande, tillstånd förvärras.
Exempel 1: Primärvården utgångspunkt för postcovidvården i Region Kalmar
Vi presenterar fyra exempel på hur postcovidvården är organiserad. I exemplen redogör vi även för bakgrunden till beslutet om organiseringen.
Region Kalmar har ingen specifik mottagning för personer med postcovid utan de får i första hand tillgång till medicinsk bedömning och rehabilitering inom primärvården. Vid behov av fördjupad diagnostik kopplas den specialiserade vården in. Det sker antingen via remiss och övertagande för fortsatt utredning eller behandling, eller genom att primärvården har kvar patientansvaret men konsulterar specialister via telefon.
Beslutet att inte ha en specifik postcovidmottagning bygger på att primärvården generellt är första vårdinstans. Allmänläkarens uppgift är att bistå patienterna med diagnostik och lotsa dem rätt i systemet utifrån sin medicinska bedömning samt följa upp med nya bedömningar och stötta när tillfrisknandet dröjer. Man ser en risk med att ha separata mottagningar för olika tillstånd. I stället vill man ha tydliga strukturer för samarbete mellan primärvården och den specialiserade vården för alla som behöver det, oavsett symtom och deras potentiella orsaker. Allmänläkaren är utbildad för att möta personer med många olika symtom och göra en första bedömning liksom att följa patienterna över tid.
En annan viktig faktor i beslutet var tillgänglighet. En specifik postcovidmottagning på ett av regionens sjukhus skulle ge ojämn geografisk tillgänglighet, medan vårdcentralerna finns utspridda i hela regionen. Det fanns även en oro för långa väntetider till en specifik postcovidmottagning, vilket skulle fördröja rehabiliteringsinsatserna för patienterna.
För att primärvården ska ha förutsättningar för att ge vård till personer med postcovid har regionen genomfört ett antal utbildningstillfällen om postcovid, som var riktade till allmänläkare och verksamhetschefer. Ett syfte var också att säkerställa ett enhetligt omhändertagande vid vårdcentralerna. Vid dessa utbildningstillfällen har man gått igenom de vanligaste symtomen, den medicinska bedömningen och olika undersökningsmetoder. Nationella kunskapsstöd och riktlinjer samt SBU:s evidenskarta har varit underlag för dessa utbildningar.
Utöver utbildningstillfällena har man även diskuterat postcovid och utbytt erfarenheter vid träffar för allmänläkare i regionen. Under dessa träffar har man även följt upp vårdbehovet i regionen och diskuterat hur vården för personer med postcovid kan förbättras.
4.1.1 Team som stöd till primärvården i vissa regioner
Fyra regioner, Gävleborg, Jönköping, Västerbotten och Örebro, har valt att etablera specialiserade team som stöd till primärvården i omhändertagandet av personer med postcovid. I Västerbotten kallas det för digitalt team för postcovid medan Gävleborg, Jönköping och Örebro kallar det för multidisciplinära konferenser för postcovid. Det finns en skillnad mellan dessa multidisciplinära konferenser och de multidisciplinära konferenser eller teammöten som i vissa fall hålls på postcovidmottagningarna. Teamen som etablerats i de fyra regionerna ska ge stöd till primärvården medan konferenserna som hålls på postcovidmottagningarna är ett internt arbetssätt på just den mottagningen.
Multidisciplinära team som stöd till primärvården innebär att det har skapats en grupp med olika kompetenser inom den specialiserade vården. Primärvården kan vid behov skicka en remiss till teamet för att få stöd i att utreda, behandla eller rehabilitera personer med postcovid. Det är primärvården som har ansvaret för patienten, och teamet har en konsultativ roll.
Personal från primärvården är alltid med när teamet diskuterar specifika patienter. Patienten ifråga är generellt inte med, men i Region Västerbotten är patienten med i vissa fall, utifrån patientens och vårdpersonalens behov.
Exempel 2: Digital postcovidmottagning för ökad tillgänglighet
I Region Västerbotten har man startat en digitalt postcovidmottagning som fungerar som ett konsultteam till primärvården. Patienten ska ha genomgått en basutredning innan hen remitteras dit, men mottagningen fokuserar både på att identifiera behov av ytterligare utredning och på att ge rehabilitering utifrån patientens behov. Primärvården har ansvar för att remittera patienten till den specialiserade vården vid behov, och för att ge rehabiliteringsinsatser.
Postcovidteamet består av fyra medlemmar: två läkare, en arbetsterapeut och en fysioterapeut. De är anställda i olika verksamheter och arbetar på olika orter. Organisatoriskt tillhör mottagningen infektionskliniken. Det finns namngivna personer inom den specialiserade vården som teamet kan konsultera vid behov.
Primärvården kan ringa teamet som en konsultation mellan professioner, eller ordna ett patientmöte. Därmed kan man anpassa arbetssätten utifrån både patientens och primärvårdens behov.
Teamet på mottagningen bedömer remissen och skickar därefter ett preliminärt remissvar till primärvården som uppmanas att boka in ett digitalt vårdmöte med mottagningen. Det är primärvården som ansvarar för att kalla patienten och boka in den person på vårdcentralen som de anser är mest lämpad för att vara med vid vårdmötet. Patienten får ingen skriftlig kallelse till mötet med postcovidmottagningen. Utifrån behov deltar en eller flera av teammedlemmarna vid vårdmötet, och om patienten önskar kan även en anhörig vara med. Patienterna har beskrivit att det är värdefullt att besöket sker digitalt eftersom det sparar tid och ork.
En utgångspunkt för organiseringen av postcovidvården i Region Västerbotten var att patienten ska vara kvar i primärvården. Många patienter har redan en etablerad kontakt där, och det finns bättre förutsättningar för en långsiktig trygghet. Det är också primärvården som har det långsiktiga ansvaret för rehabilitering.
Beslutet om att etablera en digital postcovidmottagning utgick från ett behov av att stödja primärvården, och man såg att andra regioner etablerade särskilda mottagningar. Samtidigt har Västerbotten andra geografiska förutsättningar. För att vården ska bli jämlik och tillgänglig i hela regionen beslutades om en digital mottagning.
Det långsiktiga målet är att det inte ska finnas ett specifikt spår för postcovid. Arbetsgruppen som arbetat med att utveckla mottagningens arbetssätt har också i uppdrag att undersöka om arbetssättet kan främja nära och jämlik vård inom andra diagnosgrupper eller problemområden.
4.1.2 Personer som fått intensivvård för covid-19 följs upp bättre
I delrapporten beskrev de sakkunniga som vi hade intervjuat att personer som varit inlagda på sjukhus på grund av covid-19 troligen hade bättre erfarenheter av vården, dels på grund av att det finns etablerade sätt att arbeta med eftervård efter en sjukhusvistelse, dels för att det kan finnas en större förståelse för att sjukhusvårdade personer har mer långvariga besvär (Vård- och omsorgsanalys 2022a).
Företrädarna för regionerna och postcovidmottagningarna bekräftar att det generellt finns ett tydligare spår för uppföljning för personer som varit inlagda på sjukhus och fått intensivvård för covid-19 under det akuta sjukdomsförloppet. Ofta finns ett speciellt flöde med en tydlig struktur för rehabilitering och uppföljning efter sjukhusvården. Det finns därmed ett mer strukturerat omhändertagande, och patienternas behov kan lättare fångas upp. Det återspeglas delvis i resultaten från vår enkät. Personer som varit inlagda på sjukhus på grund av covid-19 upplever i högre utsträckning att väntetiderna är rimliga. Samtidigt är det en större andel som har nekats en remiss, fått rådet att avvakta eller nekats vård helt och hållet.
Det är vanligt att den gruppen följs upp på postcovidmottagningarna. Flera mottagningar har dock en minskande andel personer som behöver rehabilitering efter intensivvård. En bidragande orsak kan vara att vården för covid-19 har förbättrats, vilket medför att rehabiliteringsbehovet minskar. För personer som behöver rehabilitering efter sjukhusvård för covid-19 finns det inte heller helt tydliga skiljelinjer mellan vad som är postcovid och vad som är långvariga besvär efter intensivvårdsbehandling.
Personer som inte har sjukhusvårdats för covid-19 måste själva söka vård om de får långvariga besvär efter infektionen. Vården känner inte till personerna eller deras eventuella behov förrän de söker vård. Det medför att personen själv har ett större ansvar för att aktivt söka vård för sina besvär, och måste därmed förstå symtomen och veta var man ska söka vård.
4.2 Hälften av regionerna har postcovidmottagningar
Ungefär hälften av regionerna, 11 av 21, hade vid tidpunkten för datainsamlingen (april–juni 2022) specifika postcovidmottagningar inom den specialiserade vården och rehabiliteringvården, se figur 11. Flera regioner ser över sin organisering av postcovidvården och antalet postcovidmottagningar, och deras arbetssätt förändras kontinuerligt.
Figur 11. Förteckning över regionerna och information om postcovidmottagningarna. Våren 2022.
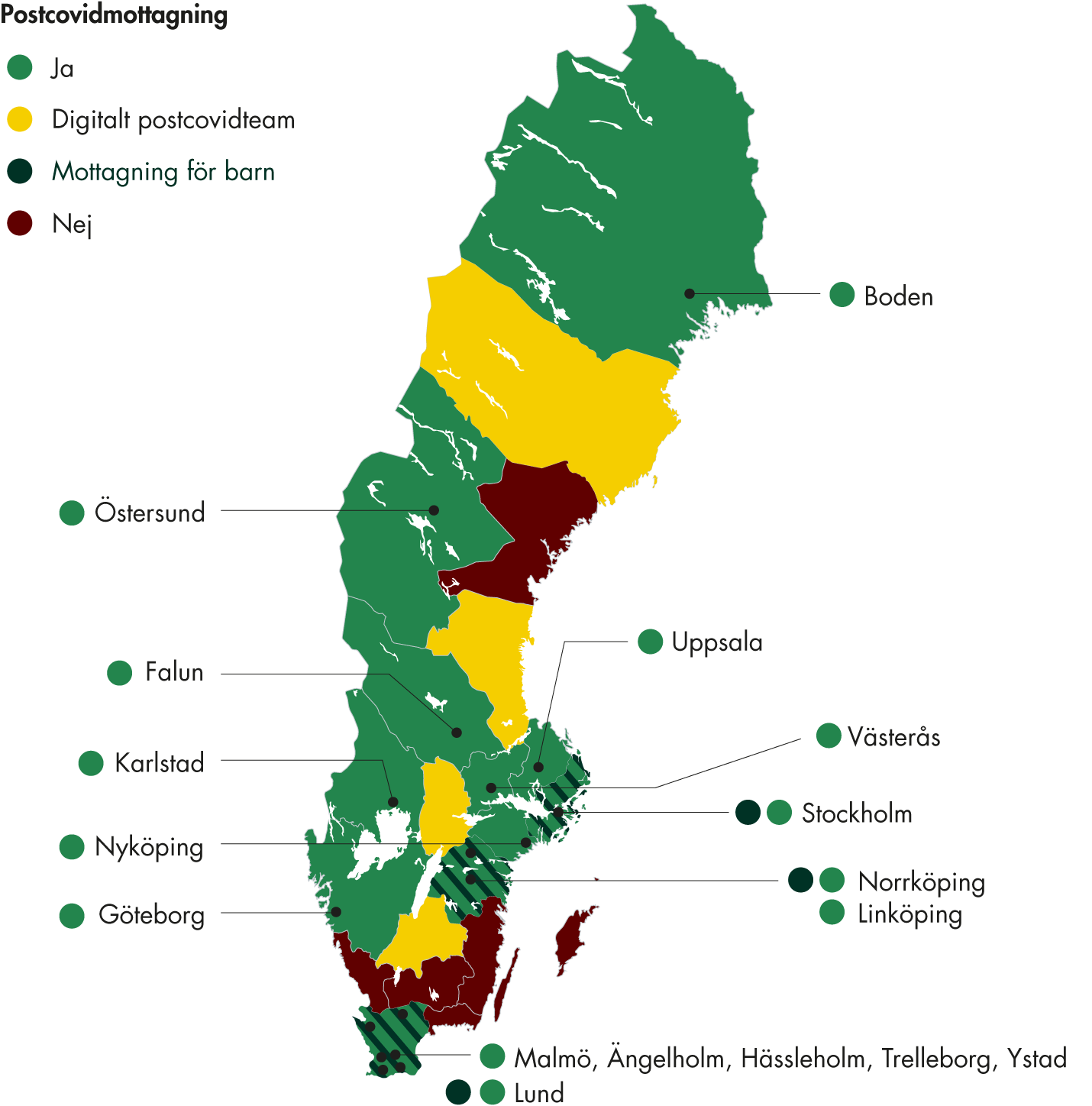
I några regioner finns specifika postcovidteam på vissa vårdcentraler, exempelvis team inom rehabiliteringen som fokuserar på personer med postcovid. Några regioner har specifika uppdrag för vård till personer med postcovid inom den specialiserade vården, för att det saknas en postcovidmottagning eller som ett komplement till mottagningen. I Region Västernorrland har exempelvis rehabiliteringsenheterna vid två av regionens sjukhus specifika uppdrag att ta emot personer med postcovid. I Stockholm har Danderyds sjukhus ett specifikt uppdrag för rehabilitering av personer med kognitiva funktionsnedsättningar efter covid-19. När det gäller team inom primärvården och uppdrag inom den specialiserade vården saknar vi fullständig information om omfattningen.
4.2.1 Alla postcovidmottagningar arbetar tvärprofessionellt
Vid samtliga postcovidmottagningar som ingår i intervjuundersökningen arbetar man tvärprofessionellt. Det innebär att man samlar ett team av vårdprofessioner runt patienten, vanligtvis läkare, arbetsterapeut, fysioterapeut och psykolog eller kurator. Andra yrkeskategorier som kan ingå är sjuksköterska, dietist och logoped. Vid flera mottagningar finns det läkare av olika specialiteter, exempelvis specialist i allmänmedicin, infektionsläkare, specialist i rehabiliteringsmedicin och kardiolog.
Till en del mottagningar har man också kopplat ett team med andra specialistläkare utöver de som arbetar på mottagningen, exempelvis kardiolog, lungläkare, infektionsläkare och radiolog. De är inte del av mottagningen men bidrar med sin expertis, och mottagningen kan kontakta dem för att exempelvis tolka undersökningsresultat och göra en gemensam bedömning.
Vanligtvis ligger det medicinska och samordnande ansvaret kvar i primärvården. Primärvården har också ofta ansvar för sjukskrivning när det behövs. Mottagningarna beskrivs som ett stöd till primärvården för patienter med mer komplexa behov, och kan fungera som ett kunskapsnav för postcovid så att personalen exempelvis kan hålla sig uppdaterade om riktlinjer och forskning.
4.2.2 En del mottagningar är inriktade på utredning, andra på rehabilitering
Postcovidmottagningarna kan i grova drag delas in i två kategorier: de som är fokuserade på utredning och de som främst erbjuder behandling och rehabilitering. Ett fåtal mottagningar är inriktade på både utredning och rehabilitering. Tabell 1 visar inriktningen på de mottagningar som ingår i intervjuundersökningen.
Alla mottagningar har ett remisskrav för att ta emot personer med postcovid, även om vissa mottagningar också tar emot så kallade egenremisser då patienten själv skriver remissen. Mottagningarna vill generellt att patienterna har besökt primärvården innan de kommer till postcovidmottagningen, för att primärvården ska göra en basutredning och en första bedömning av vilka patienter som skulle ha nytta av att komma till mottagningen. Utredningarna i primärvården är en del av underlaget för att bedöma åtgärder för patienten, tillsammans med eventuella ytterligare utredningar som görs på mottagningen.
De mottagningar som fokuserar på utredning gör som regel ett antal egna utredningar för att komplettera primärvårdens. Det kan handla om både medicinska utredningar och olika test hos fysioterapeut. Remiss kan även skickas till en annan specialistmottagning för provtagning och undersökningar om det behövs. Efter en samlad bedömning av mottagningens team gör man upp en plan tillsammans med patienten, som oftast remitteras tillbaka till primärvården för rehabilitering och/eller behandling. Många patienter gör endast ett eller två besök på mottagningen. Vissa mottagningar beskriver att de i början av pandemin fokuserade på utredning, men att de mer och mer har överlåtit utredningen till primärvården.
Tabell 1. Beskrivning av postcovidmottagningarna, kompetenser och inriktning.
| Region | Lokalisering | Kompetenser på mottagningen | Inriktning | Start |
|---|---|---|---|---|
| Stockholm | Karolinska universitetssjukhuset Huddinge, Stockholm | Läkare, sjuksköterska, fysioterapeut, kurator, psykolog. | Utredning | Hösten 2021 |
| Västra Götaland | Sahlgrenska universitetssjukhuset, Göteborg | Läkare, sjuksköterska, undersköterska, arbetsterapeut, fysioterapeut, kurator, dietist. | Rehabilitering och utredning | Hösten 2020 |
| Skåne | Skånes universitetssjukhus, Lund | Läkare, arbetsterapeut, fysioterapeut, kurator. | Utredning | Mars 2021 |
| Skåne | Specialiserad dagrehab, Ängelholms sjukhus, Ängelholm | Läkare, fysioterapeut, kurator. | Rehabilitering | September 2021 |
| Östergötland | Vrinnevisjukhuset, Norrköping | Läkare, arbetsterapeut, fysioterapeut, neuropsykolog. | Rehabilitering och utredning | Juni 2020 |
| Uppsala | Samariterhemmet, Uppsala | Läkare, arbetsterapeut, fysioterapeut, psykolog. | Rehabilitering | September 2021 |
| Sörmland | Nyköpings Lasarett, Nyköping | Läkare, arbetsterapeut, fysioterapeut. | Utredning | Oktober 2021 |
| Dalarna | Falu lasarett, Falun | Läkare, arbetsterapeut, fysioterapeut. | Utredning | Maj 2021 |
| Värmland | Centralsjukhuset i Karlstad, Karlstad | Läkare, arbetsterapeut, fysioterapeut, psykolog. | Rehabilitering | September 2021 |
| Västmanland | Västmanlands sjukhus, Västerås | Bland annat specialistläkare inom infektion, rehabiliteringsmedicin, kardiologi och lunga | Utredning | Våren 2021 |
| Norrbotten | Garnis Rehabcenter, Boden | Läkare, sjuksköterska, arbetsterapeut, fysioterapeut, kurator, neuropsykolog. | Rehabilitering | Oktober 2021 |
| Jämtland Härjedalen | Östersunds rehabcentrum, Östersund | Läkare, sjuksköterska, arbetsterapeut, fysioterapeut, logoped, kurator, psykolog. | Rehabilitering | September 2020 |
Not: Tabellen baseras på information från våra intervjuer med företrädare för postcovidmottagningarna.
Exempel 3: Region Skåne har flera postcovidmottagningar med olika inriktning
Väldigt tidigt under pandemin började man i Region Skåne att diskutera postcovid och omhändertagande. Våren 2020 fick hälso- och sjukvårdsdirektören i uppdrag av hälso- och sjukvårdsnämnden att utreda behov av rehabilitering efter covid-19.
I Skåne finns sex postcovidmottagningar: i Malmö, Lund, Ängelholm, Hässleholm, Trelleborg och Ystad. Skånes universitetssjukhus startade postcovidmottagningar i Lund och Malmö i mars 2021. Hälso- och sjukvårdsnämnden fattade beslut om Skånes övriga postcovidmottagningar i juni 2021, efter att man sett omfattningen av problematiken.
Mottagningarna i Malmö och Lund fokuserar på utredning, medan resterande fokuserar på rehabilitering. Inriktningen i regionen är att man använder befintliga strukturer så långt det går och att huvuddelen av personerna med postcovid omhändertas i primärvården. Primärvården har möjlighet att remittera till mottagningarna eller kontakta dem för konsultation.
Mottagningen i Lund fokuserar på utredning
Patientens väg till mottagningen börjar oftast med att en remiss kommer in från en allmänläkare. På mottagningen finns läkare, sjuksköterska, fysio- och arbetsterapeut och kurator. Om patienten bedöms vara aktuell för vård på mottagningen bokar man in ett första besök som varar i cirka 1,5 timme. Patienten träffar en arbetsterapeut för att kartlägga hur patienten klarar vardagen och göra några tester. Efter det följer samtal med läkare på cirka 1 timme. Fokus för samtalet är patientens symtom, tidigare sjukdomshistoria och syn på sjukdomen, och till sist tar man fram en strategi för fortsatt vård och utredning. Patienten återremitteras därefter till primärvården. Inget återbesök planeras in på kliniken. Primärvården kan höra av sig till kliniken vid behov.
I början fick alla patienter en telefonuppföljning inom tre månader. Nu gäller det bara utvalda patienter och de andra får höra av sig vid behov. Cirka 10–20 procent av patienterna hör av sig igen.
I Ängelholm är rehabilitering efter covid-19 i fokus
I Ängelholm finns en postcovidmottagning som fokuserar på rehabilitering. Primärvården ansvarar för basutredning av patienten. På mottagningen finns läkare, kurator och fysioterapeut.
Mottagningen har utvecklat ett rehabiliteringsprogram som syftar till att lindra symtomen för personer med postcovid. Programmet omfattar besök två dagar i veckan (måndagar och fredagar) i fem veckor. Under behandlingsdagarna får patienterna enskilda samtal med läkare och kurator, gruppsamtal och olika träningspass med fysioterapeut. Teman som behandlas är mat, vila, sömn, mindfulness, aktivitetsbalans och psykisk hälsa. En del i programmet fokuserar också på hur anhöriga reagerar på sjukdomen. På mottagningen ser man det som en fördel att rehabiliteringen delvis sker i grupp. Det är viktigt för patienterna att träffa andra med samma problematik och se att man kan bli bättre med tiden.
De mottagningar som fokuserar på rehabilitering är ofta knutna till en enhet för specialiserad rehabilitering. De har ofta begränsade möjligheter att göra ytterligare medicinska undersökningar. Patienterna skickas i regel inte tillbaka till primärvården, utan får alla rehabiliterande insatser på mottagningen. Det kan handla om hjälp med att gradvis öka den fysiska aktiviteten, träna energibesparande tekniker eller ge stöd för att börja arbeta och ta upp fritidsaktiviteter igen.
Exempel 4: Region Norrbotten har en mottagning för digital rehabilitering
I Region Norrbotten finns en postcovidmottagning som ligger i Boden, vid ett rehabiliteringscenter för smärtpatienter och neurologiska patienter. Verksamheten hör till den specialiserade rehabiliteringvården och patienten ska vara medicinskt färdigutredd innan den kommer till mottagningen. På mottagningen finns läkare inom rehabiliteringsmedicin, arbetsterapeut, fysioterapeut, kurator, neuropsykolog och sjuksköterska.
När en remiss kommit in och bedömts av läkare får patienten en första telefonkontakt med en arbetsterapeut som frågar om hens förväntningar på vården och gör en inledande bedömning.
När patienten kommer till mottagningen träffar hen först läkare i 45 minuter, och därefter hela teamet på mottagningen. Efter det gör hela teamet en gemensam bedömning, med fokus på fortsatta insatser, exempelvis om patienten ska få rehabilitering på mottagningen eller i primärvården.
Patienter som får insatser på mottagningen får digital rehabilitering i grupp. På centret har man valt att ha gruppbehandling framför individuell behandling eftersom det är mindre resurskrävande och man kan ta emot fler patienter. Dessutom finns ett mervärde i att patienterna har ett utbyte av varandra. Det digitala upplägget ökar den geografiska tillgängligheten i regionen, vilket är viktigt eftersom avstånden ofta är långa. Resorna till mottagningen kan också vara tröttsamma för dessa patienter.
En behandling består av
- digital grupprehabilitering, två–tre dagar i veckan, tre veckor i följd
- egna vårdinsatser hemma under tre veckor
- digital grupprehabilitering, två–tre dagar i veckan i tre veckor.
Tre månader efter att den digitala rehabiliteringsperioden avslutats följs patienten upp.
4.2.3 Få regioner har postcovidmottagningar för barn
I de flesta regioner får barn med postcovid i första hand vård inom primärvården. Om det behövs kan de remitteras till en barn- och ungdomsklinik inom den specialiserade vården.
De flesta regioner uppger att det finns för få barn med postcovid för att det skulle vara motiverat med en separat postcovidmottagning för barn. Hittills har tre regioner (Skåne, Stockholm och Östergötland) startat mottagningar för barn, men den i Skåne är inte specifik för barn med postcovid utan riktar sig generellt till barn med postinfektiösa tillstånd.
Ingen av postcovidmottagningarna för vuxna tar emot barn, och några av intervjupersonerna menar att det i så fall skulle kräva en annan kompetens. För att få ett långsiktigt omhändertagande har någon mottagning har tagit emot barn i övre tonåren som snart skulle gå över till vuxensjukvården.
I delrapporten beskrev vi att samverkan med skolan är viktig för barn med postcovid eftersom tillståndet kan medföra hög frånvaro och de kan behöva anpassad skolgång (Vård- och omsorgsanalys 2022a). Den bilden bekräftas i våra intervjuer. Både företrädarna för postcovidmottagningarna och regionerna beskriver att man samverkar inom befintliga strukturer, och att det inte finns specifika riktlinjer för samverkan när det gäller postcovid. Samverkan varierar också mycket mellan olika skolor, vilket vi även beskrev i delrapporten.
4.3 Underlagen för beslut om organiseringen har sett olika ut
Vi har kartlagt vad som har varit vägledande när regionerna fattat beslut om hur postcovidvården ska vara utformad. Vi kan konstatera att besluten har fattats på olika grunder i regionerna och att olika principer har varit vägledande, men få regioner har haft någon patientsamverkan. Besluten fattades även vid olika tidpunkter, vilket har inneburit att de haft tillgång till olika kunskap om postcovid. Alla dessa faktorer kan ge upphov till de skillnader i vårdens organisering som vi kan se.
4.3.1 Beslut har ofta fattats på förvaltningsnivå
En del regioner har tillsatt en arbetsgrupp som ska ta fram ett förslag på organisering av postcovidvården. Ofta ingår representanter för olika discipliner och professioner, exempelvis allmänläkare, specialistläkare, fysioterapeuter och arbetsterapeuter. I vissa fall har även representanter för kommunerna medverkat i arbetsgrupperna.
Flera regioner har använt Socialstyrelsens kunskapsstöd om postcovid som stöd vid utformningen av vården. Man har också inspirerats av andra regioner. Själva beslutet om organiseringen har sedan i de flesta fall fattats på förvaltningsnivå men i en handfull fall har det fattats på politisk nivå. Vissa postcovidmottagningar har fått en speciell finansiering, andra har det inte. Det kan påverka möjligheten att öppna en mottagning samt sätta ambitionsnivån för den.
Flera representanter för regionerna beskriver att de har upplevt ett stort intresse, och ibland ett stort tryck, från personer med postcovid och från politiker att inrätta en specifik postcovidmottagning. I några fall har även enskilda personer i vården haft ett stort intresse och engagemang för gruppen. Detta kan också ha bidragit till postcovidvårdens utveckling inom regionen.
De flesta regioner har inte haft någon patientsamverkan när man har tagit fram förslag på hur vården ska vara organiserad, och inte heller i arbetet med regionala kunskapsstöd och riktlinjer. Vissa regioner beskriver samtidigt att de har tagit del av synpunkter via mejl från personer med postcovid till förvaltningen. Någon region har en patientrepresentant med i arbetsgruppen. Patientsamverkan verkar ske sporadiskt när personer med postcovid hör av sig till förvaltningen, och vi ser ingen regelbundenhet eller systematik i hur regionerna har arbetat med att ta tillvara synpunkter på postcovidvården.
4.3.2 Viktigt att vården för postcovid ingår i ordinarie struktur
För flera av regionerna som ingår i intervjuundersökningen har det varit viktigt att så långt som möjligt hålla postcovidvården inom ramen för den ordinarie vårdstrukturen. Man vill alltså att personer med postcovid ska följa det vanliga vårdflödet, med regionens rutiner och praxis. Detta synsätt har varit vägledande för många som valt att inte skapa någon specifik postcovidmottagning. Flera av regionerna med postcovidmottagningar har också poängterat att det är viktigt att följa ordinarie strukturer så långt som möjligt.
Det finns flera anledningar till detta, bland annat omställningen till en god och nära vård. Omställningen baseras på ett beslut att primärvården ska bli den tydliga basen och första linjen i hälso- och sjukvården (prop. 2017/18:83), för att säkerställa att vården inom regionen är jämlik och att vård ges efter behov. Vårdcentraler finns ofta över hela regionen, vilket gör vården mer jämlikt tillgänglig än om den koncentreras till exempelvis ett sjukhus. Vissa mindre regioner har bedömt att man har för litet patientunderlag för att det ska vara motiverat att starta en specifik postcovidmottagning. Ytterligare en anledning är att man inte vill bygga upp särskilda strukturer för en specifik grupp innan man vet hur det långsiktiga behovet kommer att se ut.
Flera regioner har även bedömt att ett särskilt omhändertagande för personer med postcovid riskerar att tränga undan andra grupper, som kanske har ett större behov. Med en specifik organisation blir det svårare att väga behovet av vård och prioritera insatser gentemot andra grupper.
Flera regioner har bedömt att det finns risk för undanträngning, men ingen uppger att de har sett några sådana effekter. Några beskriver dock att pandemin generellt har bidragit till undanträngning, exempelvis längre intervall för återbesök för vissa grupper eller utebliven rehabilitering. Bristen på resurser och personal kan generellt bidra till undanträngningseffekter, menar några av företrädarna som vi har intervjuat. Om en person börjar arbeta på en postcovidmottagning blir det en person mindre i någon annan del av vården. Därför är det viktigt att alltid göra prioriteringar för att säkerställa att vården ges utifrån behov.
4.3.3 Flera regioner ser över organiseringen av postcovidvården
De flesta regioner följer antalet remisser och väntetiderna till postcovidmottagningarna för att utvärdera om vårdutbudet motsvarar vårdbehovet. Inom flera regioner beskriver man att antalet remisser minskade under våren 2022.
Flera av mottagningarna har ett uppdrag som sträcker sig fram till hösten 2022 eller årsskiftet 2022/2023. Inom flera regioner håller man på att följa upp mottagningarnas verksamheter inför beslut om den fortsatta organiseringen av vården. Det minskade inflödet av remisser har medfört att man inte upplever ett lika stort behov av en specifik mottagning. Några regioner beskriver också att kunskapen om postcovid och ett bra omhändertagande har ökat inom primärvården, vilket bidrar till mindre behov av en separat mottagning. Det har medfört att några regioner överväger att avveckla verksamheten vid postcovidmottagningen och i större utsträckning integrera vården i primärvården. I andra fall utvecklas postcovidmottagningens verksamhet löpande utifrån erfarenheterna man har fått under arbetets gång, för att vården ska bli så ändamålsenlig som möjligt.
Enligt företrädarna för regionerna och postcovidmottagningarna behöver vården för personer med postcovid bli bättre. De vill i första hand se insatser som på olika sätt ökar kunskapen om postcovid och om hur vården bäst tillgodoser målgruppens behov. Några insatser handlar om ändrade arbetssätt, och ett fåtal intervjupersoner beskriver att man generellt behöver stärka primärvården eller rehabiliteringvården. Ett par intervjupersoner ser dock inget behov av insatser för att utveckla vården för personer med postcovid. Några menar att det kan behövas insatser men att behovet måste vägas mot behovet inom andra områden och utifrån gruppens totala vårdbehov.
4.4 Organiseringen har olika för- och nackdelar
Flera intervjupersoner beskriver fördelar med ett omhändertagande i primärvården, men konstaterar samtidigt att det finns flera fördelar med specifika postcovidmottagningar. Det är viktigt att komma ihåg att symtomen varierar mycket och att vården därför måste anpassas utifrån individens behov.
4.4.1 Primärvården är i många fall en lämplig vårdnivå men vissa förutsättningar saknas
Omhändertagande i primärvården kan bland annat medföra en mer geografiskt jämlik tillgång till vård för personer med postcovid. Det är också i linje med den pågående omställningen till en god och nära vård. Representanter för postcovidmottagningar och för regioner är dessutom eniga om att de flesta personer med postcovid kan få tillräcklig vård i primärvården, och att primärvården ofta är bäst lämpad för att omhänderta gruppen.
Enligt intervjupersonerna är man inom primärvården vana vid att möta personer med komplexa och långvariga symtom, och man känner i stor utsträckning igen andra grupper med liknande tillstånd som kan uppstå som följd av infektioner och olika stress- och smärttillstånd. Samtidigt lyfter de att personens individuella symtom ska vara vägledande för vårdnivån, och att de som har svåra eller särskilt komplexa besvär kan behöva vård inom den specialiserade vården eller på en postcovidmottagning.
”Primärvården är vana att hantera den här typen av patienter. Organspecialister är inriktade på sin specifika specialitet och kan inte se helheten på samma sätt. Därför lämpar sig primärvården för att ta hand om dessa patienter.”
Läkare inom den medicinska specialiteten rehabiliteringsmedicin kan också ha en betydande roll när det gäller att utforma vården för personer med postcovid, och i synnerhet personer med mer komplexa symtom. De har fördjupade kunskaper i att utreda patienter med stora funktionsnedsättningar samt leda, samordna och genomföra kvalificerade rehabiliteringsinsatser utifrån ett brett synsätt. Tillgången till specialister i rehabiliteringsmedicin varierar dock mellan regionerna.
Tidigare undersökningar har visat att primärvården har fortsatta utmaningar med att samordna vården och omsorgen för personer med kronisk sjukdom (Vård- och omsorgsanalys 2021d). Våra intervjuer visar också att det finns hinder för samverkan mellan den specialiserade vården och primärvården, exempelvis att vårdcentralerna arbetar på olika sätt, att det är svårt att etablera rutiner för sjukskrivning och att alla kompetenser inte finns på alla vårdcentraler. I de fallen kan samordningen och överföringen av patienterna mellan postcovidmottagningen och primärvården vara mer komplicerad.
”Det saknas resurser inom primärvårdsrehab och generellt inom primärvården vilket försvårar behandling där. Resursbrist både i form av pengar men även tillgång på personal. Det är en för liten kostym för att klara uppdraget, och när det gäller personal är det framförallt brist på arbetsterapeuter. Det är samtidigt stor skillnad mellan vårdcentraler, vissa har arbetsterapeuter, andra saknar det helt.”
Flera beskriver resursbrist som en utmaning, framför allt när det gäller personal. Bristen på personal minskar tillgängligheten och kan medföra längre väntetider samt kan skapa sämre förutsättningar för kunskapsstyrning i vården.
4.4.2 Flera fördelar med att etablera postcovidmottagningar
Ett samlat omhändertagande på en postcovidmottagning ger bättre förutsättningar för att vårdpersonalen ska tillgodogöra sig befintlig kunskap. Därmed har personalen mer kunskap om och erfarenhet av att vårda målgruppen vilket beskrivs som trygghetsskapande både av vårdpersonalen men även av patienterna. Den patientvolym som krävs för att bygga tillräckligt med kunskap och erfarenhet är svår att uppnå i primärvården eftersom varje primärvårdsläkare generellt träffar få personer med postcovid. Vårdens kvalitet bygger också till stor del på att den enskilda läkaren vill leta information om postcovid och fungera om samordnade kontakt. Det kan även vara svårt för varje primärvårdsläkare att hålla sig uppdaterad eftersom ny kunskap ständigt tillkommer. En specifik mottagning kan däremot vara ett kunskapscentrum och därmed också fungera som ett stöd till primärvården. Att samla alla personer med postcovid vid en mottagning ger också bättre förutsättningar för forskning, vilket kan vara värdefullt eftersom man fortfarande vet för lite om vården av personer med postcovid.
I några intervjuer beskriver företrädarna för regionerna och postcovidmottagningarna att det kunskapsbyggande arbetet var särskilt viktigt i pandemins inledning när tillståndet var nytt och det inte fanns någon kunskap. Bristen på kunskap, i kombination med att många personer blev sjuka samtidigt, medförde ett behov av att snabbt etablera en struktur för vården och att skaffa kunskap. I takt med att kunskapen ökar och antalet personer med postcovid minskar kan även behovet av ett centraliserat omhändertagande minska. Behovet behöver också vägas mot behovet av andra insatser och insatser till andra grupper.
”Fördelen med ett samlat mottagande på postcovidmottagning är att man samlar på sig kunskap. Jätteviktigt medan en sjukdom är ny. Nackdelen är att man kan stoppa upp vårdflödet. Just nu väger fördelarna upp, men inte nödvändigtvis i framtiden.”
Vikten av patientmötet är något som i princip alla postcovidmottagningar tar upp. Besökstiderna på mottagningarna är längre än exempelvis genomsnittet i primärvården. Man lägger ofta stort fokus på det inledande samtalet med patienten, och avsätter generellt runt en timme för det. Det ger förutsättningar för ett bättre patientmöte eftersom det finns tid att skapa en helhetsbild av personen och de olika symtomen. Att lyssna och ta personens symtombeskrivning på allvar beskrivs som mycket viktigt. Personens känsla av att vara bekräftad är grundläggande för tryggheten, och blir därigenom en del av behandlingen och det relationsbyggande som krävs för att man ska kunna ge en god vård. I primärvården saknas ofta den tiden för patientmötet, vilket medför sämre förutsättningar i vården. Svenska Covidföreningen beskriver att det är en trygghet för personer med postcovid att få möta personal som har större kunskap om gruppen, genom klinisk erfarenhet och möjlighet att följa forskning.
Arbetet i ett team med flera kompetenser som gör en samlad bedömning beskrivs också som positivt, i synnerhet de teammöten som många postcovidmottagningar har. De olika professionerna bidrar med sina perspektiv, och man får ett bredare perspektiv och möjlighet att gemensamt besluta om fortsatta insatser för varje patient. Arbetssättet beskrivs dock som tidskrävande.
Enligt intervjupersonerna är det viktigt att ha tät kontakt och samordna utredningar och behandlingar mellan olika medicinska specialiteter, i synnerhet för personer med de mest komplexa symtomen. Samordning via primärvården är en framgångsrik modell för många personer med postcovid, men för dem med svårast besvär är det inte alltid tillräckligt. Enligt vissa intervjupersoner kan de behöva en gemensam postcovidmottagning för att den samordning som behövs ska vara möjlig. Postcovidmottagningarna ligger i de flesta fall på sjukhus och är en del av eller har en nära koppling till den specialiserade vården. Därmed finns möjlighet till snabba kontaktvägar till andra specialister för konsultation. Det ger i sin tur snabbare utredningar jämfört med om personen ska remitteras till olika specialister för bedömning.
4.5 Personer med postcovid efterfrågar postcovidmottagningar
I vår enkät till befolkningen frågade vi om personerna med postcovid ansåg att det var viktigt att det fanns en postcovidmottagning i deras region. Totalt 78 procent tycker det är ganska eller mycket viktigt att det finns en postcovidmottagning i deras hemregion. De som haft symtom länge tycker i högre grad att det är ganska eller mycket viktigt. Det gäller också de som upplever en stor påverkan av postcovid i vardagen.
Personerna med postcovid fick även svara på av varför det var viktigt att ha en postcovidmottagning i regionen (figur 12). Den flesta (70 procent) angav att mottagningen har specialiserad kunskap om postcovid. Drygt hälften, 55 procent, svarade att en postcovidmottagning har bättre förutsättningar för att bedriva forskning.
Figur 12. Anledningar till varför det är viktigt att det finns en postcovidmottagning i hemregionen.
Varför är det viktigt för dig att det finns en postcovidmottagning i din region?
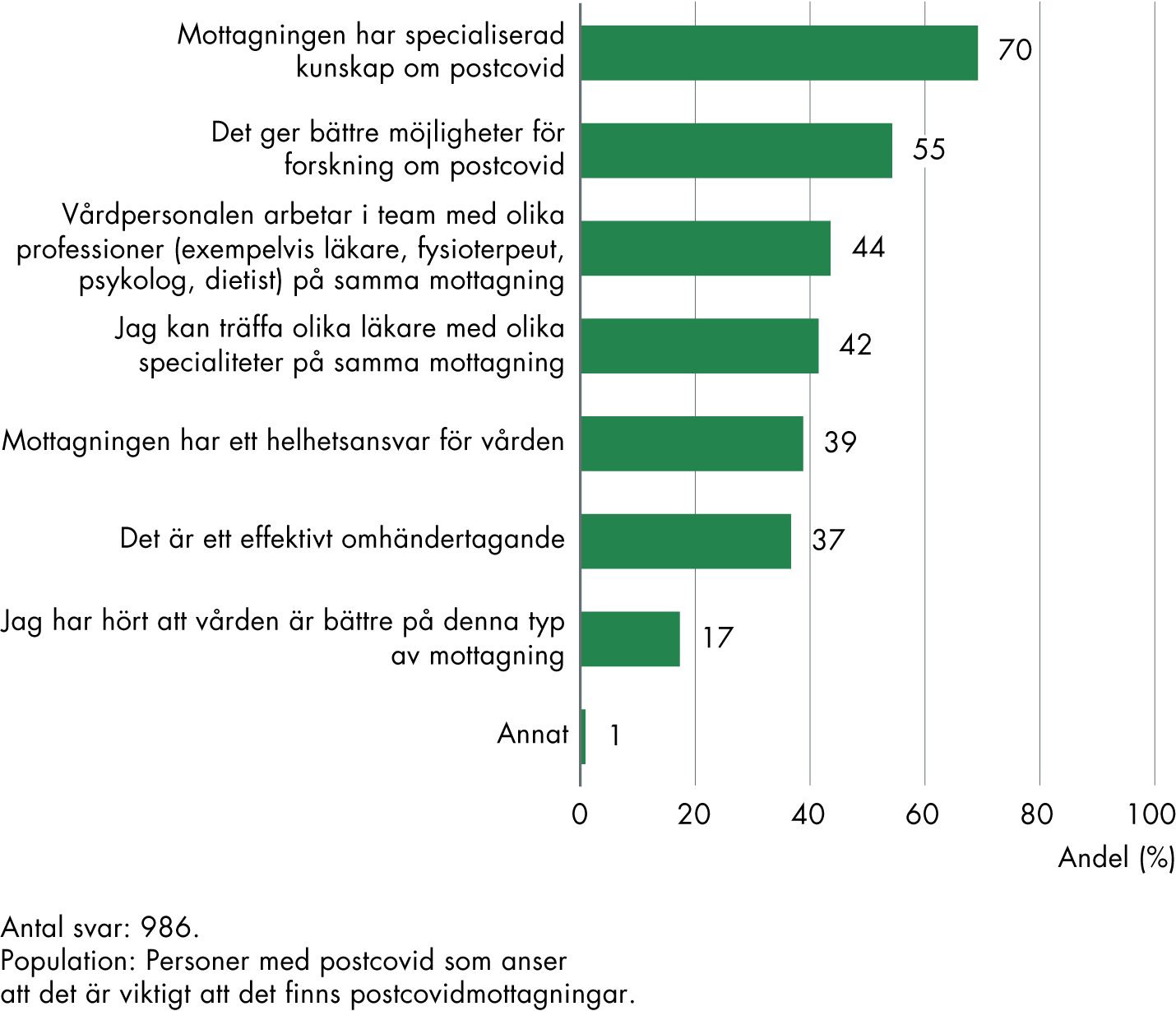
4.5.1 Personer med postcovid söker i viss utsträckning vård i andra regioner
Patienter har möjlighet att söka öppenvård i andra regioner än den som de är folkbokförda i. Det innebär att personer med postcovid som bor i en region som saknar postcovidmottagning kan söka vård vid en postcovidmottagning i en annan region.
I vår enkät till befolkningen frågade vi om svarspersonerna sökt vård för postcovid i en annan region. Cirka 14 procent av dem med postcovid hade gjort det. Det kan jämföras med övriga personer där 11 procent hade sökt vård i en annan region.
Vi frågade också om anledningarna till att man har sökt vård i en annan region. Det vanligaste svaret bland personer med postcovid var att kvaliteten var bättre i den andra regionen, följt av att vårdutbudet var bättre, se figur 13. När det gäller övriga personer svarade en relativt stor andel ”Annat”. Det tyder på att relevanta svarsalternativ till frågan saknas för övriga personer.
Figur 13. Anledningar till varför personen har sökt vård i en annan region än sin hemregion.
Varför sökte du vård i en annan region än den du bor i?
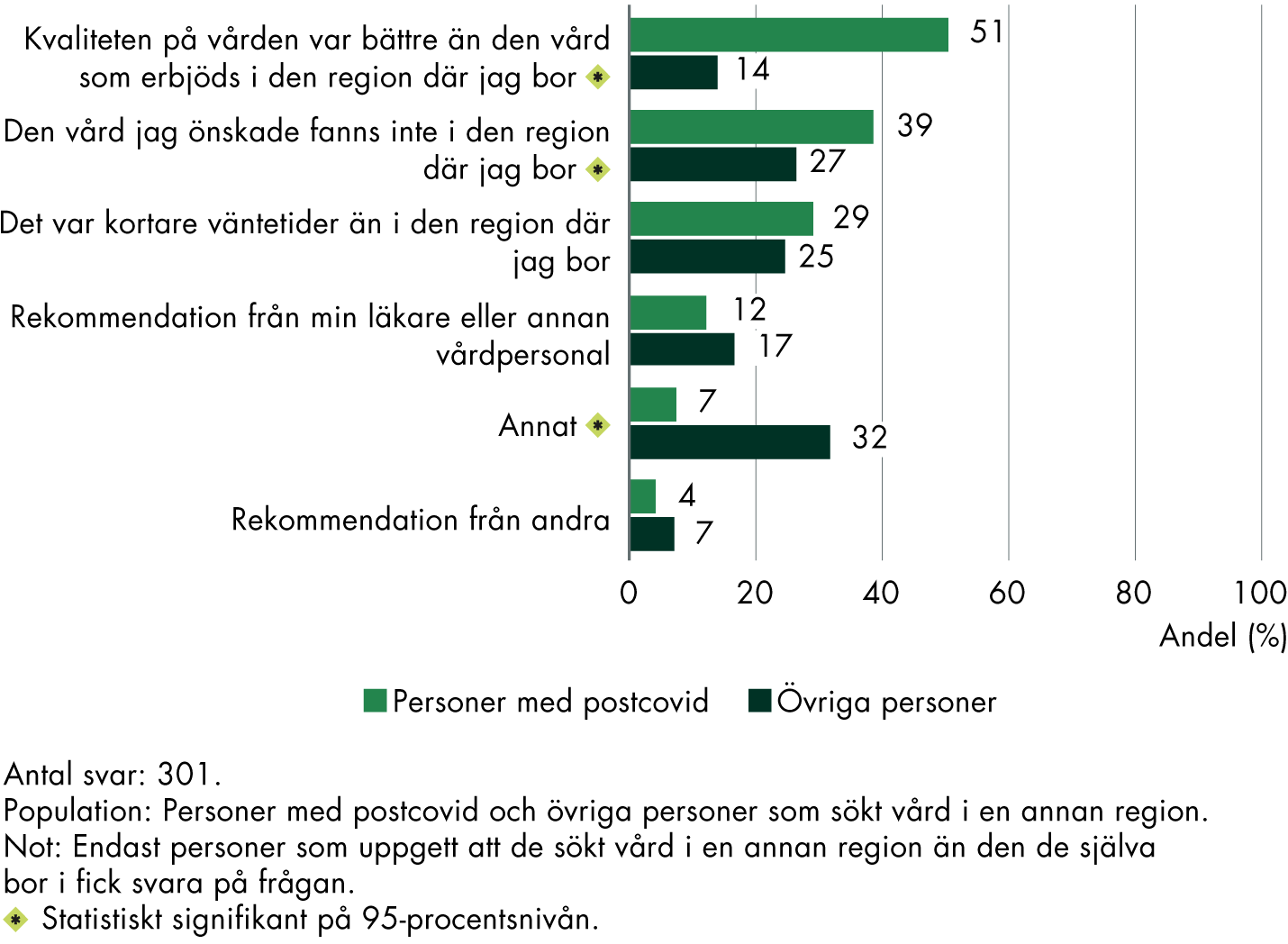
Våra regressionsanalyser visar att de som sökt vård i en annan region i större utsträckning har negativa erfarenheter av vården. Det finns flera tänkbara förklaringar till det. En skulle kunna vara att man är missnöjd med hur vården fungerar i den egna regionen och därför söker sig till en annan. Det skulle också kunna bero på att man är missnöjd med att behöva söka vård i en annan region, exempelvis som en konsekvens av långa väntetider i den egna regionen. Andra förklaringar är att man har fått ett dåligt bemötande eller att vården i hemregionen inte tillgodoser ens medicinska behov.
4.5.2 Patientföreningen beskriver flera utmaningar med postcovidvården
För att få en kompletterande bild av hur personer med postcovid upplever vården i olika regioner har vi tagit del av skriftligt material från Svenska Covidföreningen. Materialet baseras på erfarenheter från organisationens medlemmar i sju regioner. Fokus är på personer med ”medelsvår eller svår postcovid”, alltså inte personer som känner sig lätt påverkade i några månader och därefter tillfrisknar.
Föreningen anser att postcovidvården är ojämlik och skiljer sig åt mellan regioner, men beskriver även att det kan finnas skillnader inom regioner. Skillnaderna handlar bland annat om tillgången till en postcovidmottagning som erbjuder ett multiprofessionellt och multidisciplinärt mottagande av vårdpersonal som specialiserat sig på särskilt allvarliga symtom vid postcovid.
Föreningen tar även upp skillnader utifrån mottagningarnas inriktning. Vården på de mottagningar som är fokuserade på rehabilitering upplevs i mindre utsträckning vara individanpassad, och många patienter erbjuds i stället rehabilitering enligt ett standardprogram trots att de kan ha andra behov. De som är svårast sjuka tas enligt föreningen inte alltid emot på rehabiliteringsmottagningarna. De riskerar därmed att stå utan vård på en speciell postcovidmottagning.
Vidare beskriver Svenska Covidföreningen problem med långa väntetider till många mottagningar och att personer med postcovid inte utreds i den omfattning som de anser är nödvändigt.
När det gäller primärvården ser föreningen ett antal brister, exempelvis att det finns för lite tid för patientmöten, att man får träffa olika läkare och att läkare på vårdcentralen inte alltid har tillgång till lämpliga utredningsverktyg.
Föreningen menar också att personal i primärvården generellt har för lite kunskap om postcovid, även om vissa individer är insatta, och möjligheten att få hjälp och stöd beror mycket på vilken läkare man får träffa. Medlemmar i flera regioner beskriver att primärvårdsläkare inte känner till att postcovidmottagningarna existerar och inte vet vart de ska skicka remisser.
Samtidigt tar patientföreningen upp positiva erfarenheter från primärvården, exempelvis vårdpersonal med engagemang och uppdaterad kunskap om postcovid, som utreder symtom och remitterar vidare vid behov samt sätter in behandling och anpassad rehabilitering när sådan finns.
För att vården ska fungera bra lyfter föreningen vikten av att ha uppdaterade kunskapsstöd som beskriver tillståndet, lämplig utredning av symtom, remissförfarande och behandling. Kunskapsstöden behöver vara tillgängliga och kända i primärvården för att de ska få effekt.
Föreningen beskriver också flera utmaningar som är kopplade till den specialiserade vården. Samordningen och ansvarsfördelningen mellan primärvården och mellan olika specialistdiscipliner kan vara otydlig, vilket gör att patienter bollas runt och inte heller vet vart de ska vända sig för hjälp och uppföljning om de blir sämre eller får nya symtom. Det förlänger utredningstiderna och gör att patienterna måste lägga mycket energi på att samordna sin vård. Enligt föreningen kan även specialister ha brist på kunskap om postcovid, och man understryker vikten av att organisera vården på ett sådant sätt att vissa specialister kan samla erfarenhet och kunskap om postcovid.
Föreningens bild är att postcovidvården för barn fungerar sämre än den för vuxna. Det bedrivs mindre forskning om barn och finns färre mottagningar som kan bidra till kunskapsutvecklingen, och barns symtom tas inte på allvar i vården, delvis på grund av att man tidigt under pandemin målade upp en bild av att “barn inte blir sjuka”.
5 Omsorgen vid postcovid
För att få en bild av omsorgen av personer med postcovid har vi inkluderat omsorgsperspektivet i våra intervjuer med företrädare för regioner och postcovidmottagningar. Vi har även pratat med medicinskt ansvariga för rehabilitering (MAR) i två kommuner.
Våra resultat tyder på att omsorgen berörs av postcovid i begränsad utsträckning och att insatserna till dessa personer är gemensamma med de som ges till andra grupper. Enligt intervjuerna är det få äldre personer som får vård på postcovidmottagningar, trots att smittspridningen tidvis varit mycket hög på särskilda boenden. Det är svårt att säkerställa vad detta beror på. En bidragande orsak skulle kunna vara att omsorgspersonalen inte känner igen symtom på postcovid, men vi har inte haft möjlighet att undersöka vare sig personalens kompetens eller förekomsten av eventuella stödmaterial i kommunerna.
5.1 Få inom omsorgen får vård för postcovid
Utredning och behandling för postcovid sker inom hälso- och sjukvården, men omsorgspersonal behöver också känna igen symtom och kunna möta personer med postcovid. Det handlar om att upptäcka behov av vårdinsatser och eventuellt även samverka med vården.
5.1.1 Omsorgens roll är att upptäcka behov av vård eller andra insatser vid postcovid
Omsorgen omfattar många olika insatser, exempelvis ekonomiskt bistånd, insatser för barn och unga, missbruksvård och hemtjänst. När det gäller postcovid visar våra intervjuer och Socialstyrelsens kunskapsstöd att det rör dels personer inom omsorgen som får postcovid, dels personer som får postcovid och som en konsekvens behöver insatser från omsorgen.
Den första gruppen omfattar alltså personer som redan finns inom omsorgen, exempelvis på särskilt boende för äldre eller på ett boende enligt lagen om stöd och service till vissa funktionshindrade (LSS). För dem har omsorgen en viktig roll i att känna igen symtom på postcovid och upptäcka behov av vårdinsatser. Även personal inom hemtjänsten och hemsjukvården har en betydelse i det arbetet.
En annan viktig del är förmågan att ge rätt stöd till personen i hens vardag och att vid behov samverka med hälso- och sjukvården kring personen. För att kunna göra detta måste omsorgspersonalen ha kunskap om postcovid, bland annat vilka symtomen är och vart man kan vända sig vid behov av vård (Socialstyrelsen 2021a). Personer inom omsorgen kan även behöva stöd till egenvård, exempelvis andningsövningar eller sjukgymnastiska övningar som oftast inte behöver utföras av sjukvårdspersonal.
Den andra gruppen omfattar personer som behöver omsorgsinsatser på grund av postcovid, exempelvis hemtjänst eller insatser från en arbetsterapeut eller fysioterapeut i kommunens regi. Andra insatser som skulle kunna vara aktuella är korttidsboende efter sjukhusvistelse för covid-19, hemtjänst, rehabiliteringsinsatser i särskilda boenden eller stöd från socialtjänsten till personen med postcovid eller hens anhörige. Vår bild är att insatserna hanteras inom ramen för befintliga processer och arbetssätt, och är till stor del samma insatser som ges till andra grupper med liknande behov.
5.1.2 Vården och socialtjänsten samverkar inom befintliga strukturer
Socialstyrelsen (2021a) konstaterar att det krävs rutiner för samverkan mellan olika vårdnivåer och socialtjänsten för att säkerställa att personer med postcovid får en individanpassad vård på rätt nivå. De konstaterar också att det i många regioner finns strukturer för generell samverkan, medan andra behöver skapa nya arbetssätt.
Intervjuade företrädare för regioner och postcovidmottagningar ser generellt ett litet behov av att samverka med socialtjänsten om personer med postcovid. Flera av mottagningarna säger att det är primärvårdens uppgift att samverka med socialtjänsten om det skulle behövas. Flera beskriver också att det inte finns någon separat rutin för att samverka med socialtjänsten om personer med postcovid, utan att man använder de befintliga strukturerna för samverkan. Exempelvis kan det innebära att man tar fram en samordnad individuell plan (SIP). Det innebär att olika aktörer såsom vårdcentralen, socialtjänsten och de anhöriga bestämmer hur vården och omsorgen ska planeras och samordnas mellan olika aktörer.
5.1.3 Äldre personer är frånvarande i postcovidvården
Pandemin har medfört omfattande smittspridning på särskilda boenden, och Coronakommissionen konstaterar att risken för att bli allvarligt sjuk och dö i covid-19 har varit högre bland äldre och bland personer på särskilt boende (SOU 2021:89). Med tanke på hur utbredd smittspridningen har varit finns det anledning att tro att personer på LSS-boenden och på särskilda boenden för äldre kan ha postcovid.
De flesta postcovidmottagningar uppger dock att de har mycket få eller inga patienter från särskilda boenden, eller som är 75 år och äldre. Även de MAR vi pratat med bedömer att det är få äldre personer som behöver insatser på grund av postcovid. Detta återspeglas även i Socialstyrelsens (2022) statistik om postcovid: endast 6 procent av de som fått diagnosen postcovid inom primärvården var över 70 år. Inom den specialiserade vården är det en något högre andel, 19 procent.
Det finns ingen entydig förklaring till varför det är färre äldre personer som får vård för postcovid. Enligt intervjupersonerna kan det vara så att äldre generellt återhämtar sig väl, och inte får postcovid i samma utsträckning som yngre personer. En annan reflektion är att det kan finnas en större acceptans för symtom såsom trötthet hos äldre personer jämfört med de som är i arbetsför ålder. Acceptansen kan gälla både från personen själv och från vårdpersonalen. Det kan också vara svårt att separera postcovid från det naturliga åldrandet eller andra sjukdomar som personen har. Vissa reflekterar över att många äldre personer redan har vård- och omsorgsinsatser. Personer som bor på särskilt boende kan också ha tillgång till arbetsterapeut och fysioterapeut via boendet. En annan anledning kan också vara att man i stor utsträckning utgår från personens behov och förutsättningar, och genomför rehabiliterings- och stödinsatser utifrån hens funktion. I och med det blir den specifika diagnosen mindre viktig. Många personer inom omsorgen har flera diagnoser, och det viktigaste är att se till helheten.
Avsaknaden av en tydlig behandling för postcovid kan även medföra att man inte aktivt remitterar dessa personer till postcovidmottagningarna, utan i större utsträckning väntar på att symtomen ska gå över. Samtidigt beskriver några intervjupersoner att det kan vara viktigt att vård- och omsorgsboenden fångar upp personerna för att till exempel göra andningsövningar. Det är samtidigt oklart hur dessa behov tillgodoses. Någon beskriver att personerna inom omsorgen troligen inte får tillräckligt med stöd för egenvård, men att det inte är specifikt för postcovid utan ett generellt problem.
6 Kvalitet i vården
I det här kapitlet resonerar vi om hur kvalitet i postcovidvården kan definieras och om det finns skillnader i kvaliteten mellan regioner. Våra resultat baseras på intervjuer med företrädare för regionerna och postcovidmottagningarna.
Det är svårt att identifiera medicinska utfallsmått som speglar kvaliteten i postcovidvården utifrån dagens evidensläge. Det behövs mer kunskap om lämplig behandling, men det handlar även om att individer har olika symtom och får olika behandling.
Undersökningen visar dock att vården av personer med postcovid behöver vara personcentrerad och att patienterna behöver tillgång till vård i rätt tid, för att kvaliteten ska vara god. Det handlar exempelvis om att patienten känner sig trygg i vårdmötet och upplever att vårdpersonalen lyssnar och tar ens besvär på allvar. Det handlar också om att väntetider inte är för långa och att målgruppen erbjuds tidiga insatser med stöd till egenvård.
De kvalitetsmått som framstår som viktiga i postcovidvården är viktiga även för andra grupper. Måtten återspeglar även de övergripande målen i omställningen till en god och nära vård.
Vi har inte haft möjlighet att fullt ut kartlägga om det finns skillnader i kvaliteten i vården mellan olika regioner. Men vi kan konstatera att det finns skillnader i vilken vård personer med postcovid har tillgång till och vilken behandling de får. Samtidigt vet vi inte hur detta påverkar hälsoutfallet.
6.1 Kvalitet omfattar flera olika aspekter
En del i vårt regeringsuppdrag är att belysa kvaliteten i den vård och omsorg som erbjuds personer med postcovid. Våra resultat pekar på att personcentring och tillgänglighet är viktiga kvalitetsaspekter. Vi kan se att det finns vissa skillnader i kvaliteten i vården, och regionerna beskriver också att det finns vissa utmaningar med att säkerställa en god kvalitet.
6.1.1 Personens upplevelse och medicinska utfall beskriver kvalitet
För att kunna beskriva eventuella kvalitetsskillnader behöver vi definiera vad som är god kvalitet när det gäller vården för personer med postcovid.
I våra intervjuer med företrädare för regioner och postcovidmottagningar har vi frågat vad som kan anses vara god kvalitet. Det är framför allt patientrapporterade mått som beskrivs som viktiga eftersom det är svårt att definiera medicinska mått utifrån dagens evidens. Tillgänglighet och personcentrering är de områden som nämns oftast. Utöver det tar ett antal personer upp olika processmått som rör arbetssätten i vården.
Våra resultat är samstämmiga med tidigare analyser. Vi har exempelvis tidigare beskrivit att tre områden är särskilt viktiga för patienterna: hälsoutfall av vården, personcentrering och tillgänglighet (Vård- och omsorgsanalys 2019). Dessa områden har även en stark förankring i hälso- och sjukvårdslagstiftningen.
Människor värderar olika kvalitetsaspekter
I vår enkät till befolkningen fick de svarande ange vilka kvalitetsaspekter som är viktigast för dem (figur 14). Resultaten visar att en fast kontakt i vården och korta väntetider upplevs som viktigast, även om personer med postcovid värderar båda dessa aspekter något lägre jämfört med övriga personer. Samtidigt kan vi se att personer med postcovid i något högre utsträckning upplever att samordning och delaktighet i vården är viktigt, jämfört med övriga personer.
Figur 14. Resultat på fråga om relevans av olika generella kvalitetsaspekter i enkäten till personer med postcovid och övriga personer. Genomsnittlig fördelning av 100 poäng.
6.1.2 Svårt att identifiera kliniska mått för hälsoutfallet av vården
Ett bra hälsoutfall av vården kan definieras som att den behandling, kontakt eller annan insats som hälso- och sjukvården bidrar med leder till ett så bra resultat som möjligt för patienten. Det kan handla om att patienten mår bättre, blir friskare och får en bättre hälsa jämfört med om hen inte hade haft kontakt med hälso- och sjukvården, men det behöver inte alltid innebära att patienten kan botas eller blir friskare. Hälsoutfallet kan ofta mätas med både kliniska och icke-kliniska mått. Några exempel på kliniska mått är blodtryck, tumörstorlek och skelettförändringar.
När det gäller kliniska mått för att utvärdera hälsoutfallet vid postcovid nämner de flesta som vi intervjuat att det är svårt att identifiera adekvata mått utifrån evidensläget. Eftersom symtombilden är så bred finns inget mått som passar för alla personer och som generellt beskriver kvaliteten i vården. Det finns dock mått som används inom exempelvis rehabilitering som skulle kunna vara relevanta, bland annat mått på personens livskvalitet eller hälsa på en övergripande nivå. Det kan även vara relevant att utvärdera förmågan till arbete, exempelvis genom uppgifter om sjukskrivning före och efter behandling eftersom det kan mäta en ökad funktionsförmåga.
En aspekt i vården är att hitta rätt vårdnivå och rätt omfattning för de utredningar som ska göras. Om personen tas omhand på fel vårdnivå ökar vårdens kostnader. Allt för omfattande undersökningar kan också skapa en oro och ge fynd som egentligen inte påverkar hälsan. Ett fåtal intervjupersoner menar att det är för tidigt att uttala sig om kvaliteten i vården eftersom rehabilitering är en långsiktig process, och målgruppen behöver följas under en längre tid för att det ska gå att utvärdera kvaliteten.
6.1.3 Processmått kan påverka hälsoutfallet
I vissa fall kan processmått användas för indikatorer på hälsoutfallet i vården. Processmått speglar de aktiviteter som genomförs i vården, och hur de utförs. Ett exempel är andelen personer med diabetes som regelbundet träffar en diabetessjuksköterska. Sådana mått kan ofta användas som komplement till kliniska mått.
Intervjupersonerna beskriver några processmått som viktiga för kvaliteten i vården. Det handlar främst om att arbeta teambaserat i multidisciplinära och multiprofessionella team. Enligt intervjupersonerna behövs det flera kompetenser för att bedöma och tillgodose de behov som finns, i både utredningar och behandlingar. Några beskriver också vikten av att vården är samordnad och att det finns en tydlig vårdkedja.
”Teambaserad vård där man konsulterar varandra mellan professioner och discipliner, det ger bättre kvalitet i vården men skapar också en trygghet för patienterna.”
Utifrån dagens evidensläge är det samtidigt svårt att utvärdera olika behandlingar. Statens beredning för medicinsk och social utvärdering (SBU) har undersökt det vetenskapliga stödet för behandling och rehabilitering vid postcovid, och identifierade 19 studier som var relevanta (SBU 2022). Av dessa studier bedömdes 11 vara tillräckligt välgjorda och ha måttlig risk för systematiska fel och 8 studier ha hög risk för systematiska fel i resultaten.
6.1.4 Personcentrering är viktigt för kvaliteten i postcovidvården
Olika aspekter av personcentrering är det som flest intervjupersoner lyfter upp när vi frågar om vad som är viktigt för kvaliteten i postcovidvården. Personcentrering innebär i korthet att patienten blir sedd, respekterad och inkluderad i vården utifrån sina behov, preferenser och resurser (Vård- och omsorgsanalys 2019). En personcentrerad hälso- och sjukvård tar också hänsyn till individens förutsättningar och önskemål om att vara delaktig (Vård- och omsorgsanalys 2018b).
Intervjupersonerna beskriver framför allt bemötandet i vården som en viktig kvalitetsaspekt. Många nämner specifikt trygghet, att uppleva att vårdpersonalen lyssnar och tar besvären på allvar, och tror på patienten. Ett bra bemötande och trygghet i vården kan vara extra viktigt när det saknas kunskap och symtomen kan väcka oro, enligt intervjupersonerna. Det är viktigt att varken dramatisera eller stigmatisera, men inte heller nonchalera patienterna. Några intervjupersoner beskriver att information är en viktig del för att skapa trygghet i vården. Vårdpersonalen måste kunna förmedla information om tillståndet på ett bra sätt, beskriva hur sjukdomsförloppet brukar se ut och förklara vad patienten kan förvänta sig framöver. Personalen måste vara lyhörd för patientens behov och säkerställa att hen känner sig sedd och lyssnad på i vårdsituationen. Några nämner också att det är viktigt att vården har ett helhetsperspektiv och ser till alla symtom samt förstår patientens besvär som helhet och hur de påverkar förutsättningarna för att klara vardagen. Ytterligare en aspekt är att vården behöver vara individanpassad eftersom behoven och besvären är så individuella.
6.1.5 God tillgång till vård och korta väntetider höjer kvaliteten
Enligt hälso- och sjukvårdslagen ska vården vara lätt tillgänglig (5 kap. 1 §). Tillgänglighet i vården är också den kvalitetsaspekt som flest intervjupersoner nämner, utöver personcentrering.
God tillgänglighet kan innebära flera olika saker. Väntetider och tillgänglighetsbarriärer såsom långa avstånd, höga kostnader, brist på information och bristande kunskaper i svenska kan hindra att en person får vård och behandling i den utsträckning som behövs (Vård- och omsorgsanalys 2019). Väntetider handlar om tillgång till vård inom systemet. Tillgänglighetsbarriärer är hinder för att komma in i hälso- och sjukvårdssystemet och medför att personer som behöver vård har svårt att söka vård på rätt sätt, vid rätt tillfälle eller på rätt ställe.
Intervjupersonerna beskriver att man behöver överkomma vissa tillgänglighetsbarriärer för att säkerställa kvaliteten i vården. Personer med postcovid ska ha tillgång till de utredningar och den rehabilitering som de behöver, och tillgång till de kompetenser som behövs för att tillgodose behoven. Flera uttrycker det som att personer med postcovid måste ha tillgång till rätt vård i rätt tid.
Utöver det menar många att väntetiderna inte ska vara alltför långa. Personer med postcovid behöver få en första kontakt med vården på ett tidigt stadium. Det kan medföra att personen får en ökad förståelse för symtomen och minska risken för bakslag på grund av för hög aktivitet, samt medföra att personen får stöd till egenvård vilket kan ha stor effekt för den som har postcovid. Långa väntetider kan även bidra till ovisshet och oro.
”Viktigt med en tidig behandling, det brukar lindra bakslag. Patienterna har ofta höga krav på sig själva och vill komma tillbaks snabbt. De mår väldigt dåligt av bakslag därför är det viktigt med tidig behandling.”
6.2 Olika uppfattningar om vårdens förutsättningar
Generellt anser intervjupersonerna att det är en utmaning att arbeta personcentrerat och möta patientens förväntningar på vården. När det gäller förutsättningarna för god kvalitet i vården har företrädarna för regionerna och postcovidmottagningarna något olika uppfattningar.
De flesta företrädarna för regionerna menar att de har förutsättningar för att erbjuda vård av god kvalitet, eller i alla fall att förutsättningarna är desamma som för andra grupper. Några beskriver att uppföljningar tyder på att patienterna är nöjda med sin vård.
Några av företrädarna för regionerna, men i synnerhet företrädarna för postcovidmottagningarna, upplever att resursbrist ger sämre förutsättningar för att ge vård av god kvalitet till personer med postcovid. Det handlar framför allt om personalbrist, vilket medför väntetider. Några av postcovidmottagningarna beskriver också att de har byggt upp verksamheten inom befintlig budgetram, det vill säga utan extra pengar för den nya verksamheten, vilket påverkar förutsättningarna för bemanningen. Företrädare för postcovidmottagningarna anser också att primärvården behöver bättre förutsättningar, bland annat mer tid i patientmötet och större möjlighet att arbeta i team med olika professioner. Alla vårdcentraler har exempelvis inte tillgång till arbetsterapeut och fysioterapeut.
Några postcovidmottagningarna beskriver att patientmötet är en av de största utmaningarna i postcovidvården, att bemöta patientens förväntningar, möta behoven och förklara symtomen. Det är viktigt att vårdpersonal känner sig trygga i att möta patienten och kan förklara symtomen. Eftersom rehabilitering och egenvård är en så viktig del av vården behöver vårdpersonalen tryggt förmedla att symtomen kommer att minska med rätt rehabilitering och egenvård.
”Att möta patienternas förväntningar. Det finns förväntningar från patienterna att få en förklaring till sina symtom, att utredningarna ska vara omfattande och att symtomen ska bli bra. Mycket av vården handlar om långsiktig rehabilitering.”
7 Användning av kunskapsstöd i vården
I det här kapitlet beskriver vi hur regionerna använder de kunskapsstöd som finns. Våra resultat baseras på intervjuerna med företrädare för regionerna och postcovidmottagningarna.
Flera aktörer har tagit fram kunskapsmaterial om postcovid, bland annat Socialstyrelsen, SBU, regionernas organisation för kunskapsstyrning och olika professionsföreningar. I vår delrapport beskriver vi materialen närmare.
De kunskapsstöd som tagits fram nationellt verkar framför allt ha används i arbetet med att organisera vården för personer med postcovid och för att utforma regionala kunskapsstöd. Samtidigt är det osäkert i vilken utsträckning stöden används i andra delar av vården som inte är specifikt inriktade på postcovid, exempelvis primärvården. Det kan också behövas mer konkreta stöd än de nationella.
För att möta behoven av konkreta stöd har flera regioner tagit fram egna kunskapsstöd. Regionernas kunskapsstyrningsorganisation på nationell, regional och lokal nivå verkar ha haft betydelse för arbetet med att stötta vården i att ta fram konkretiserade och regionalt anpassade kunskapsstöd. Flera intervjupersoner och företrädare för Svenska Covidföreningen beskriver också att kunskapsstöden behöver uppdateras när ny kunskap om postcovid framkommer.
7.1 Nationella och regionala kunskapsstöd används
Flera myndigheter har tagit fram kunskapsstöd för vården om postcovid. Exempelvis har Socialstyrelsen har tagit fram kunskapsstöd om postcovid, både inom ramen för egeninitierade projekt och med anledning av olika regeringsuppdrag. I maj 2020 tog Socialstyrelsen (2020a, 2020b) på eget initiativ fram kunskapsstöd för rehabiliteringsinsatser i primärvård och slutenvård. Stöden fokuserar främst på insatser för personer som vårdats på sjukhus för covid-19.
Socialstyrelsen fick i september 2020 i uppdrag av regeringen att ta fram en processmodell för rehabiliteringsinsatser för personer med långvariga komplikationer efter covid-19 (Socialdepartementet 2020). I februari 2021 gav regeringen Socialstyrelsen ytterligare ett uppdrag, att utveckla ett stöd för hälso- och sjukvården när det gällde personer med långvariga symtom efter genomgången covid-19-infektion (Socialdepartementet 2021b).
Socialstyrelsen svarade samlat på båda regeringsuppdragen genom att ta fram kunskapsstöd i tre delar som riktar sig till personal och beslutsfattare i hälso- och sjukvården och socialtjänsten. Stödet omfattar bland annat en beskrivning av olika aktörer inom vården vid postcovid, stöd vid diagnostisering och insatser samt processmodeller för rehabilitering. Kunskapsstöden bygger bland annat på erfarenheter från vård vid sjukdomar med liknande symtom.
Våra intervjuer med regioner och postcovidmottagningar visar att de nationella kunskapsstöden används i varierande omfattning i regionerna. Många vill ha mer konkret stöd i vården för personer med postcovid, och flera regioner har också tagit fram egna kunskapsstöd som komplement.
7.1.1 Nationella kunskapsstöd används i olika utsträckning
Socialstyrelsens rekommendationer har varit ett underlag för regionala kunskapsstöd. I vissa fall har det också varit ett stöd vid beslut om hur vården ska vara organiserad. Några regioner beskriver att de hade tagit fram egna kunskapsstöd innan de nationella stöden kom, och då har man främst stämt av dessa stöd mot de nationella.
Postcovidmottagningarna har också använt Socialstyrelsens kunskapsstöd. Flera av regionföreträdarna beskriver att kunskapsstödet troligen även används i primärvården men att det nog också finns skillnader mellan olika personer i hur mycket man använder dem.
Vissa av intervjupersonerna upplever kunskapsstöden som hjälpsamma och att de har varit bra för att göra postcovidvården mer enhetlig. Andra önskar att de vore mer konkreta och gav tydligare beskrivningar av vilka utredningar och behandlingar som är lämpliga för personer med postcovid, men förstår också att det är svårt att ta fram mer specifika kunskapsstöd i dagsläget med tanke på evidensläget. Några beskriver att de använde stöden mer i början, innan de hunnit skaffa sig så mycket erfarenhet av postcovidvård. Därför anser även någon vårdgivare och Svenska Covidföreningen att kunskapsstödet kunde ha kommit tidigare. Föreningen menar också att kunskapsstödet i större utsträckning borde ha inspirerats av kunskapsstöd från andra länder, som enligt dem ger mer konkret stöd till vårdpersonalen.
7.1.2 Flera regioner har behövt egna kunskapsstöd
I vår delrapport presenterade vi översiktligt de regionala kunskapsstöden om postcovid och konstaterade att det varierade i vilken utsträckning regionerna hade tagit fram kunskapsstöd och hur riktlinjerna var utformade. Många av kunskapsstöden riktar sig till personal i primärvården och syftar till att hitta rätt behandlingsinsatser. De flesta är riktade till alla professioner som möter personer med postcovid, medan enstaka beskrivs som ett stöd för i första hand dietister och fysioterapeuter. I arbetet med den här rapporten har vi fördjupat vår kartläggning och fokuserar på hur regionerna har arbetat med att ta fram sina kunskapsstöd.
Intervjuerna pekar på att de flesta regioner ha tagit fram någon form av stöddokument till vårdpersonalen när det gäller postcovid, men typen och omfattningen verkar variera. De dokument som tagits fram är framför allt riktlinjer för vården, beskrivningar av regionala vårdprocesser och kunskapsdokument över vilka utredningar som ska vara genomförda innan en remiss skickas till en postcovidmottagning. Syftet med de regionala stöden är att tydliggöra vårdprocesserna för personer med postcovid, men också att erbjuda mer konkret vägledning för dem som utreder och undersöker dessa personer.
Några regioner har inte sett något behov av att ta fram egna riktlinjer, utan anser att de nationella har varit tillräckliga. En del företrädare menar även att man inte har haft tid att ta fram regionala kunskapsstöd eftersom allt fokus har varit på att ge vård till personer med postcovid.
Processen för att ta fram regionala kunskapsstöd ser olika ut i regionerna. I några regioner har kunskapsstöden tagits fram av lokala arbetsgrupper för postcovid inom det nationella systemet för kunskapsstyrning. I andra regioner har man tillsatt grupper med företrädare för olika vårdprofessioner och discipliner. Några arbetsgrupper har inkluderat representanter för kommunerna. Det varierar i vilken utsträckning det har funnits patientrepresentanter med i grupperna.
7.1.3 Få insatser har gjorts för att införa nya kunskapsstöd i vården
De flesta regioner har gjort få eller inga insatser för att sprida de nationella kunskapsstöden till vården. De kan exempelvis enbart ha lagt upp en länk till eller notis om kunskapsstödet på regionens webbplats. I vissa fall har man informerat om kunskapsstöden i olika sammanhang, såsom generella informationsträffar om covid-19. I något enstaka fall har man samlat hälso- och sjukvårdspersonal för gemensamma utbildningstillfällen om postcovid.
”Man har i regionen funderat en del kring hur man får ut den information som finns om postcovid. Det finns en intern vårdgivarsida på regionens hemsida, där man lägger upp aktuella kunskapsstöd.”
Några företrädare för postcovidmottagningarna har deltagit i utbildningstillfällen till primärvården för att informera om postcovid och verksamheten vid postcovidmottagningen samt om de kunskapsstöd som finns. Intervjupersonerna ser ett behov av ytterligare utbildningsinsatser som är riktade till primärvården.
Införandet av ny kunskap kräver rätt förutsättningar i vården
Kunskapsstyrning är ett centralt verktyg för att kunna erbjuda vård av god kvalitet. En definition av kunskapsstyrning är de aktiviteter som behövs på alla nivåer för att varje patientmöte ska vara grundat på bästa möjliga kunskap (SOU 2020:36). Utredningen om ökad följsamhet till nationella kunskapsstöd i hälso- och sjukvården har konstaterat att många kunskapsstöd har fått begränsat genomslag. För att stöden ska komma till nytta i patientmötet behöver de omsättas i praktiken. Det finns dock problem med att kunskapsstöden inte införs i vården, vilket kan bidra till oönskade variationer i medicinska resultat och brister i en kunskapsbaserad och jämlik vård (SOU 2017:48).
Utredningen om sammanhållen kunskapsstyrning pekar på ett behov av bättre förutsättningar för att kunna arbeta kunskapsbaserat på lokal nivå (SOU 2020:36). Viktiga aspekter är den grundläggande kompetensförsörjningen och personalens praktiska förutsättningar, exempelvis att de har tillgång till information och avsatt tid för att hålla sig uppdaterade på aktuell vetenskap och beprövad erfarenhet. En annan förutsättning är att organisationskulturen stödjer ett kontinuerligt förbättringsarbete och att ledningen stöttar och är engagerad i detta arbete. Men i praktiken har individen ofta ett stort ansvar för att hålla sig uppdaterad om det aktuella kunskapsläget och riktlinjerna.
7.1.4 Uppdaterade kunskapsstöd efterfrågas
Dagens kunskapsstöd är inte tillräckliga och det behövs mer kunskap om postcovid, enligt de företrädare som vi har intervjuat. Många anser att stöden inte är tillräckligt konkreta eller specifika. Dessutom vill man att stöden uppdateras i takt med att nya forskningsresultat och ökad kunskap om postcovid. Detta är även något som företrädare för Svenska Covidföreningen betonar.
Några av intervjupersonerna vill se mer konkreta riktlinjer, exempelvis om lämpliga behandlingar och utredningar. Det handlar också om att anpassa de nationella stöden till lokala förutsättningar, och konkretisera vilka utredningar som ska göras och vem som har ansvaret för det. Det framkommer även önskemål om stöd som är specifikt riktade till primärvården.
Några intervjupersoner upplever dock att stöden är tillräckliga, och menar bland annat att det begränsade kunskapsläget medför att det inte finns förutsättningar för mer konkreta riktlinjer.
7.2 Olika initiativ för att öka kunskapen om postcovid har tagits
I vår delrapport efterfrågade intervjupersonerna mer kunskap om postcovid inom vården, både personer med postcovid och de sakkunniga (Vård- och omsorgsanalys 2022a). I arbetet med den här rapporten har vi undersökt vilka insatser som regionerna har genomfört för att öka kunskapen om postcovid, och ser att de framför allt har använt kunskapsstyrningsorganisationen. De har även haft ett visst erfarenhetsutbyte med varandra. Det är få som har analyserat data från postcovidvården för att öka sina kunskaper.
7.2.1 Kunskapsstyrningsorganisationen används för att sprida kunskap
Det nationella systemet för kunskapsstyrning syftar till att utveckla, sprida och använda bästa möjliga kunskap inom hälso- och sjukvården. Ett antal initiativ som rör postcovid har tagits på nationell nivå (Vård- och omsorgsanalys 2022a). Resultaten från våra intervjuer med regionerna visar att kunskapsstyrningsorganisationen även har använts på regional nivå i samband med arbetet om postcovid.
Det nationella systemet för kunskapsstyrning
Nationellt system för kunskapsstyrning är regionernas gemensamma struktur för kunskapsstyrning. Det består av nationella programområden (NPO) som i sin tur består av experter som leder och samordnar kunskapsstyrningen och tar fram kunskapsstöd. Totalt finns det 26 olika programområden som leder kunskapsstyrningen inom varsitt diagnos- eller sjukdomsområde (SKR 2021).
Parallellt med NPO kan regionerna etablera regionala programområden (RPO). De återspeglar de nationella programområdena och ska fungera som en länk mellan den nationella och den lokala nivån, och underlätta överföringen av kunskapsstöd till den operativa verksamheten i regionerna. Det kan exempelvis handla om att stödja regionala tillämpningar av nationella kunskapsunderlag och beslutsstöd (SOU 2020:36).
Ett antal regioner har etablerat lokala arbetsgrupper som tagit fram regionala kunskapsstöd eller underlag om hur vården ska vara organiserad. Andra beskriver att de använt både nationella programområden (NPO) och regionala programområden (RPO) för att sprida kunskap om postcovid. Ett fåtal intervjupersoner har tagit del av den samverkansyta som etablerats för covid-19 och postcovid – en gemensam plattform som används för att diskutera pandemirelaterade frågor, med fokus på uppföljning av covid-19 och postcovid. Syftet är bland annat att regionerna ska kunna samverka bredare inom kunskapsstyrningen, eftersom uppföljning av covid-19 berör flera olika områden samtidigt. Vi beskriver samverkansytan ytterligare i vår delrapport (Vård- och omsorgsanalys 2022a).
”Pandemin generellt har fört kunskapsstyrningen samman, man samarbetar mellan specialitetsgränser och vårdgivare. Fått oss att inse att vi måste jobba mer multiprofessionellt för postcovid och för andra diagnoser.”
Regionernas företrädare menar att arbetet i samverkansytan är värdeskapande, liksom arbetet inom det nationella systemet för kunskapsstyrning generellt, och anser att det ger förutsättningar för erfarenhetsutbyte mellan regioner. Några beskriver också att postcovid har bidragit till att man börjat arbeta mer multidisciplinärt även inom kunskapsstyrningen, vilket har varit positivt. Systemet för kunskapsstyrning verkar samtidigt inte ha varit den huvudsakliga källan till kunskap om postcovid eller det forum där det har genomförts flest insatser för att sprida kunskapen.
Flera intervjupersoner beskriver att arbetet inom kunskapsstyrningsorganisationen tappat fart eller försenats under pandemin. Det finns delar i systemet som kan utvecklas ytterligare och förbättras innan systemet når sin fulla potential.
”[Region], liksom andra regioner har en ganska färsk kunskapsstyrningsorganisation. Strukturen är ung och under uppbyggnad. På grund av pandemin har det arbetet försenats. Det finns säkert möjlighet att utveckla. Men generellt är man nöjd.”
7.2.2 Regionerna har haft visst erfarenhetsutbyte
De flesta regioner som ingår i intervjundersökningen har haft olika former av erfarenhetsutbyte med andra regioner för att öka kunskaperna om postcovid. Det handlar främst om informella kontakter, exempelvis att man delar med sig av information om hur man organiserar vården och vilka avvägningar man har gjort. Det kan även handla om studiebesök mellan regionerna. De större regionerna, som var tidiga i sin organisering av postcovidvården, har också deltagit i seminarier eller föreläsningar på nationell nivå för att berätta om arbetet med postcovidvården.
”Man har också blivit hjälpt av att få dokument skickade till sig från [region] gällande MDK:er. I synnerhet när [region] skulle bygga upp sin egen MDK. Det är bra att man är frikostig med kunskapsutbytet regionerna sinsemellan.”
De postcovidmottagningar som etablerades tidigt under pandemin verkar ha haft mer erfarenhetsutbyte med andra regioner. I dessa fall verkar det handla om att regioner utan en specifik mottagning har sökt kunskap i de regioner som kommit längre.
Alla regioner har dock inte deltagit i detta erfarenhetsutbyte, och flera intervjupersoner vill se mer systematiska och organiserade kontakter mellan regionerna. Intervjupersonerna efterfrågar kunskap om hur vården är organiserad i olika regioner, vilka likheter och skillnader som finns och information om goda exempel och arbetssätt.
För att öka det regionala erfarenhetsutbytet föreslår intervjupersonerna forum för att sprida goda exempel och beprövad erfarenhet, eller nationella riktlinjer som är baserade på de erfarenheter som finns i regionerna. Syftet är att förhindra att alla regioner enskilt arbetar med att försöka lösa liknande problem, och att höja kvaliteten på vården. Flera intervjupersoner beskriver även det arbete som vi gör inom detta regeringsuppdrag som värdefullt.
7.2.3 Begränsad kunskapsinsamling om postcovid i vården
Socialstyrelsen (2021a) menar att systematisk uppföljning av postcovidvården är en förutsättning för att öka kunskapen om både antalet personer med postcovid och effektiv behandling och rehabilitering. Våra resultat tyder också på att de flesta regioner gör någon form av uppföljning utifrån data om antalet personer med diagnosen postcovid. Några följer också antalet remisser till postcovidmottagningen och antalet sjukskrivningar för postcovid. Ett fåtal regioner beskriver att de samlar kunskap via PrimärvårdsKvalitet, det nationella systemet för kvalitetsdata i primärvården som har utvecklats av SKR.
Regionerna har dock ingen systematisk uppföljning av gruppens behandling, utan den typen av uppföljning verkar snarare ske inom forskningsprojekt. Samtidigt efterfrågar en del av intervjupersonerna bättre förutsättningar för att följa upp postcovidvården, framför allt tid för att följa målgruppen mer långsiktigt.
De flesta som vi intervjuat upplever att det inte behövs ett kvalitetsregister för personer med postcovid. Några pekar på att det skulle vara oklart vilka som skulle ingå i registret eftersom det saknas en tydlig definition av gruppen. Några lyfter också att patientunderlaget är för litet och troligen på väg att minska, vilket också minskar behovet av ett kvalitetsregister. Ytterligare en synpunkt är att den administrativa bördan måste utvärderas, för ett kvalitetsregister får inte bidra med mer administration.
7.3 Kunskapsbrist upplevs som en stor utmaning
Brist på kunskap om olika aspekter av postcovidvården lyfts som en av de största utmaningarna, i våra intervjuer. I stort sett alla företrädare för regionerna och postcovidmottagningarna anser att det behövs ytterligare insatser för att öka kunskaperna om postcovid, och att bristen på kunskap medför svårigheter i arbetet med att organisera vården. Enligt regionernas företrädare påverkas även patientmötet.
7.3.1 Även om kunskapen upplevs öka finns ett ytterligare behov
Kunskapsnivån om postcovid varierar mycket bland vårdpersonalen, enligt intervjupersonerna. En del har träffat många patienter med postcovid och har fått stor erfarenhet och rutin att ge vård till gruppen. Andra har sämre kunskap och mindre intresse eller sämre förutsättningar för att skaffa kunskap om postcovid.
Några av intervjupersonerna beskriver att kunskapen om postcovid har ökat, exempelvis inom primärvården som nu gör bättre utredningar och har ett bättre omhändertagande av personer med postcovid än tidigare. Andra upplever att kunskapen generellt är låg, inom både primärvården och den specialiserade vården. Ett antal intervjupersoner påpekar att postinfektiösa tillstånd inte är något nytt och att vården borde ha kompetens och förutsättningar för att möta gruppens behov.
Ett fåtal ser inget ytterligare behov av insatser för att sprida kunskap om postcovid, bland annat för att patientgruppen är förhållandevis liten och antalet personer förväntas minska. Några regioner lyfter också att ökade insatser för kunskapsspridning förutsätter mer resurser till vården. Som det är i dag är personalen hårt belastad och har inte möjlighet att genomföra kunskapshöjande insatser.
Personalens kompetens är en dimension som påverkar utfallet av vården. Brister i kunskapsstyrningen kan även leda till omotiverade skillnader i vården (Vård- och omsorgsanalys 2014b), exempelvis begränsad kunskap om behandling eller bristfälligt utbud av insatser. Vi kan konstatera att det finns skillnader i vilken behandling som ges vid de olika postcovidmottagningarna. Skillnader i medicinsk praxis beror ofta på att man gör olika tolkningar av medicinsk evidens, vilket kan leda till både under- och överbehandling (Siciliani 2013). Läkarna har en viktig roll när det gäller tillgänglighet till vissa behandlingar, eftersom de avgör om och hur en viss behandling ska genomföras. En del i arbetet med att minska skillnader i medicinsk praxis handlar om att ta fram nationella riktlinjer och indikationer.
7.3.2 Personer med postcovid upplever kunskapsbrist hos vårdpersonalen
Vår enkät till befolkningen visar att personer med postcovid upplever att många inom vården saknar kunskap om postcovid. Den största kunskapsbristen verkar finnas i primärvården, och enbart 35 procent av svarspersonerna upplevde att den personalen har tillräcklig kunskap om postcovid. Motsvarande andel för den specialiserade vården var 46 procent.
Kunskapsnivån upplevs vara bäst på postcovidmottagningarna, men ändå svarade enbart 50 procent av personerna med postcovid att vårdpersonalen har tillräckligt med kunskap. De som upplever en stor påverkan av postcovid i vardagen tycker dock i högre utsträckning att personalen på postcovidmottagningen har tillräckliga kunskaper om postcovid.
7.3.3 Behov av kunskap som underlag för vårdens organisering
Regionernas företrädare beskriver kunskapsbrist som en utmaning när det gäller att organisera och dimensionera vården för personer med postcovid. Det oklara evidensläget för utredning och behandling gör det svårt att veta vad som är en optimal organisering av vården, och man vet inte heller hur många som kan komma att få postcovid och ha behov av vård i framtiden.
Den stora variationen i symtom och svårighetsgrad bidrar till utmaningarna i vårdens organisering, enligt några intervjupersoner. Det är viktigt att alla med postcovid får stöd på rätt nivå och att man ser till vårdbehovet, så att exempelvis inte alla med postcovid remitteras till en specialiserad postcovidmottagning oavsett om det behövs eller inte. För vissa personer är det tillräckligt med stöd till egenvård medan andra behöver mer omfattande och specialiserad utredning och behandling.
”Att storleken på patientgruppen ännu är okänd är en utmaning, detta eftersom det är svårt att planera för ett vårdbehov när vårdbehovet till stora delar är okänt.”
Regionföreträdarna på förvaltningsnivå efterfrågar framför allt insatser för att sprida kunskap mellan regioner och på nationell nivå. Kunskapsbehoven handlar om organisatoriska frågor och arbetssätt. Några vill också se ett nationellt forum för kunskap om postcovid.
7.3.4 Vårdgivarna efterfrågar stöd i patientmötet
Företrädarna för postcovidmottagningarna beskriver att kunskapsbristen påverkar den kliniska vardagen och patientmötet, eftersom man inte vet vilka behandlingar som ska erbjudas personer med postcovid eller vad evidensläget är för behandlingarna. Några lyfter också bristen på en tydlig definition av gruppen som en utmaning.
Vidare saknas en prognos för hur symtomen kommer att utvecklas för gruppen på längre sikt, och man menar att det behövs en mer långsiktig uppföljning av gruppen och en utvärdering av de långsiktiga effekterna av olika behandlingsinsatser.
Intervjupersonerna vill se insatser för att öka kunskapsspridningen i den egna regionen och mer stöd i mötet med patienten. Det kan exempelvis handla om forum för kollegialt lärande och praktiskt stöd i vården till personer med postcovid.
Flera efterfrågar ett gemensamt informationsmaterial till både vårdgivare och personer med postcovid. Ett sådant material skulle kunna vara en viktig utgångspunkt i patientmötet. Enligt intervjupersonerna vill man kunna ge korrekt information till patienten och skapa en trygghet kring tillståndet, men om vårdpersonalen inte har tillräcklig kunskap kan patienternas osäkerhet öka. Nationell information skulle säkerställa att alla får samma information om postcovid, oavsett var i landet man bor, och det skulle exempelvis kunna vara ytterligare information om postcovid på webbsidan 1177. Även Svenska Covidföreningen anser att det behövs ett gemensamt informationsmaterial och uppdaterad information på 1177.
8 Slutsatser och rekommendationer
I det här kapitlet presenterar vi de slutsatser som vår analys leder fram till på ett övergripande plan. Slutsatserna baseras både på resultaten som vi presenterat i den här rapporten och på resultaten i vår delrapport.
Vi ser att det behövs mer kunskap om postcovid i vården, men också att vissa erfarenheter från postcovidvården kan och bör omsättas i andra delar av vården. Vidare framgår det att personcentrering är en särskilt viktig kvalitetsaspekt i postcovidvården. Dessa slutsatser ligger till grund för de rekommendationer som vi lämnar till regeringen och regionerna.
8.1 Kontinuerlig kunskapsutveckling behövs i postcovidvården
Både här och i vår delrapport kan vi konstatera att personal på olika nivåer inom hälso- och sjukvården efterfrågar mer kunskap om postcovid. Företrädarna för regionerna och vårdgivarna inom postcovidvården menar också att bristen på kunskap har samband med de största utmaningarna i vården – att det saknas forskning och evidens, och att den kunskap som finns inte är känd i vården. Denna bild delas även av företrädarna för Svenska Covidföreningen.
8.1.1 Viktigt med kunskapsstöd men de hade behövts tidigare
Aktörer på både nationell och regional nivå har tagit fram kunskapsstöd och riktlinjer för postcovidvården. De nationella stöden har använts i arbetet med att organisera postcovidvården, men regionerna har även tagit fram egna kunskapsstöd som vägledning i vården. Våra resultat visar att kunskap om postcovid är en förutsättning för god kvalitet i vården, liksom förmåga att förmedla information och skapa trygghet för patienten. Där är nationella kunskapsstöd viktiga.
De nationella kunskapsstöden publicerades under våren 2021, det vill säga cirka ett år in i pandemin. Vid den tidpunkten hade flera regioner redan uppmärksammat ett behov av rehabiliteringsinsatser efter covid-19 och i vissa fall hunnit etablera postcovidmottagningar. Avsaknaden av nationella kunskapsstöd under det första året har sannolikt inneburit ojämlik vård för personer med postcovid, i både tillgängligheten och vårdens innehåll.
Bristen på information om postcovid och diagnoskriterier kan också ha påverkat bemötandet i vården. Våra resultat pekar på att personer som blev sjuka tidigt under pandemin i större utsträckning upplever ett sämre bemötande än andra. Om de nationella riktlinjerna hade kommit tidigare skulle de eventuellt ha bidragit till bättre kvalitet i vården för en del av de personer som blev sjuka tidigt under pandemin.
Samtidigt är det svårt att ta fram kunskapsstöd när det varken finns en definition av gruppen eller forskningsresultat för adekvat utredning och behandling. Arbetet med att ta fram kunskapsstöd måste också vägas mot behovet av kunskap och riktlinjer inom andra områden.
8.1.2 Den kunskap som finns måste användas
Kunskapsstyrning handlar inte enbart om att det ska finnas kunskapsstöd och riktlinjer i vården. Det är också viktigt att vårdpersonalen känner till och använder de kunskapsstöd som finns. Vi kan konstatera att regionerna överlag inte har gjort speciellt mycket för att kunskapsstöden om postcovid ska spridas och användas i vården. Det medför att individen får ansvaret för att hålla sig uppdaterad om det aktuella kunskapsläget och riktlinjerna, och därmed uppstår stora skillnader i kunskap mellan olika personer.
Bristen på strategier för att sprida kunskap verkar dock inte vara specifikt för postcovid, och inte heller de bristande förutsättningarna för vårdpersonalen att tillgodogöra sig kunskap. Som vi visat i tidigare rapporter behöver vården generellt bli bättre på att införa nya arbetssätt och riktlinjer (se exempelvis Vård- och omsorgsanalys 2018a, 2021c). Konsekvenserna av den bristande kunskapsstyrningen kan samtidigt bli mer uttalade i postcovidvården eftersom det är ett nytt tillstånd där kunskapsläget är osäkert, samtidigt som många personer insjuknat under kort tid.
8.1.3 Vårdens organisering behöver följas upp
Vår uppföljning visar att det finns regionala skillnader i postcovidvården. Basen i vården är alltid primärvården, men när kartläggningen gjordes hade 11 av 21 regioner även specifika postcovidmottagningar, och 3 regioner hade specifika mottagningar för barn med postcovid.
Postcovidmottagningarna för barn och vuxna skiljer sig åt när det gäller uppdrag, kompetens och målgrupp samt organisatorisk tillhörighet. Skillnaderna påverkar tillgängligheten till vården och förutsättningarna för likvärdig kunskap och vård. Samtidigt ger skillnaderna i vårdens organisering en möjlighet att utvärdera olika arbetssätt för att öka kunskapen om omhändertagandet av personer med postcovid.
För att öka kunskapen om hur vården bäst möter behoven hos personer med postcovid måste regionerna kontinuerligt följa upp vården. Det måste också ske en kontinuerlig uppföljning av postcovidvården både för barn och vuxna för att säkerställa att den är utformad utifrån kunskapsläget, patienternas varierande behov och horisontella prioriteringar. Det är extra viktigt när det gäller en ny diagnos såsom postcovid där kunskapsläget är osäkert och det kontinuerligt tillkommer ny kunskap. Regionerna behöver även utvärdera på vilka grunder de har fattat besluten om vårdens organisering och vilka lärdomar som finns från arbetet med att bygga upp en organisation under pandemin och med ett osäkert kunskapsläge. Det är också relevant att utvärdera vilken betydelse den organisatoriska tillhörigheten har för vårdens utformning och den kompetens som patienterna har tillgång till.
En ökad uppföljning förutsätter att det finns tydliga riktlinjer och vårdprocesser som uppföljningen kan utgå från. Det måste också finnas tillgång till data för den vård som utförs. Uppföljningen kan därefter ligga till grund för en utvärdering av vården och utbyten av erfarenheter mellan regioner. Det finns potential att öka det ömsesidiga lärandet och erfarenhetsutbytet när det gäller regionernas organisering av postcovidvården. Det är även något som vårdgivarna inom postcovidvården och företrädarna för regionerna uttrycker ett behov av. Bättre strukturer för erfarenhetsutbyte mellan regionerna kan minska de regionala skillnaderna och bidra till en mer jämlik vård.
8.2 Erfarenheter kan användas för att utveckla annan vård
Vi kan inte uttala oss om vad som är bästa sättet att organisera vården för personer med postcovid, men de som fått vård på en postcovidmottagning har bättre erfarenheter när det gäller kvalitetsaspekter såsom information, delaktighet och bemötande. De upplever också i högre utsträckning att de fått den vård som de behöver, i synnerhet gruppen som upplever en stor påverkan i vardagen.
Detta skulle kunna vara indikationer på att postcovidmottagningarna har vissa fördelar när det gäller att erbjuda vård av god kvalitet för en grupp med varierande symtombild. Det handlar framför allt om tillgänglighet och samverkan men även om kunskap och erfarenhet hos vårdpersonalen. Teamarbete verkar samtidigt vara den viktigaste faktorn för upplevelsen av vården för personer med postcovid. Även Socialstyrelsen påpekar vikten av ett multiprofessionellt och multidisciplinärt omhändertagande i postcovidvården.
8.2.1 Förutsättningar för att lära sig av omhändertagandet
Flera av regionernas postcovidmottagningar har haft arbetssätt som troligen även skulle vara effektiva för fler grupper, exempelvis personer med kronisk sjukdom eller multisjuka personer. Våra resultat visar att personer med postcovid har liknande erfarenheter som personer med kronisk sjukdom. Det tyder på att det finns liknande behov av utveckling i vården. Även Socialstyrelsen (2021a) har påpekat att vården behöver förbättras för grupper med liknande behov av helhetsbedömningar som personer med komplexa symtom av postcovid, exempelvis många eller komplexa symtom efter svår influensa, sepsis eller intensivvård.
Arbetssätten på postcovidmottagningarna skulle kunna användas mer i andra delar av vården för att förbättra mottagandet för både barn och vuxna med postcovid och för fler grupper. Det handlar exempelvis om ett teambaserat omhändertagande med fokus på att få en helhetsbild av patientens besvär. För många patienter är det en fördel att vården ges av multiprofessionella team, och att de olika professionerna gör en helhetsbedömning av personens totala behov av vård och insatser, utifrån sina olika kompetenser. Det ger förutsättningar för en helhetssyn i vården.
Vi ser också att flera mottagningar har haft samverkan med läkare med olika specialistkompetens för att få en effektiv utredningsprocess. Regionerna bör säkerställa att det finns strukturer för att stämma av frågor om vården av personer med postcovid med andra vårdgivare utanför vårdcentralen, exempelvis läkare inom den specialiserade vården på sjukhus. Flera postcovidmottagningar har haft ett nätverk med specialister från olika discipliner knutna till sig, och kan därmed konsultera en specialist i stället för att remittera patienten för bedömning. Det upplevs ha höjt effektiviteten och kortat väntetiderna i vården. En del i detta arbete skulle också kunna vara att ta vara på den digitala utvecklingen och de arbetssätt som etablerats vid de multidisciplinära team som ger konsultativt stöd till primärvården.
8.3 Vården behöver vara personcentrerad
Upplevelsen av att få den vård som man behöver påverkas av både hälso- och sjukvårdssystemet och individens förmåga att möta systemet. Vi kan konstatera att det finns flera brister inom hälso- och sjukvården som kan medföra att personer med postcovid inte får den vård som de behöver. Det handlar bland annat om bristande tillgänglighet, samordning och personcentrering. Samtidigt kan det finnas faktorer som också påverkar förutsättningarna att få sitt vårdbehov tillgodosett, exempelvis lågt förtroende för vården, och vårdens förmåga att ge information och tillräckligt stöd till egenvård.
8.3.1 Vårdens kommunikation behöver utgå från förväntningar och upplevda behov
Det finns ett glapp mellan vad personer med postcovid upplever sig behöva och vad vården anser att de behöver. Vårdpersonalen måste vara lyhörda för olika personers upplevda behov och förväntningar, och samtidigt möta personerna med utgångspunkt i aktuellt evidensläge och utifrån medicinska prioriteringar.
Patienternas förväntningar på behandlingsresultatet, tillgången till behandling och information och delaktighet påverkar nöjdheten och upplevelsen av att få den vård som de upplever att de behöver.
Många personer med postcovid upplever att de inte får den vård som de behöver. Bland annat tycker många att de behöver ytterligare undersökningar och provtagningar, och mer uppföljning av vården. Samtidigt beskriver flera av vårdgivarna att de känner sig relativt trygga i att de undersökningar och rehabiliteringsinsatser som de erbjuder svarar mot behoven, utifrån kunskapsläget. Det tyder på att det kan finnas en skillnad i vad målgruppen upplever att de behöver och den behandling som vården kan erbjuda. Det visar också på vikten av att vården har förmåga att lyssna på dessa patienter, inge trygghet och förmedla den evidens och kunskap som finns för postcovid i dag.
Vissa företrädare för postcovidmottagningarna tycker att det är svårt att hantera förväntningarna från personer med postcovid. De har ofta höga förväntningar på sig själva och sin förmåga att snabbt återhämta sig och återgå till sin tidigare funktions- och aktivitetsnivå. Det handlar också om förväntningar på att vården ska hitta tydliga kliniska fynd och kunna förklara de symtom som kan uppstå vid postcovid. Dessa förväntningar är i sig inte konstiga, men de innebär utmaningar för vården och det är svårt att kommunicera om utredning och behandling när kunskapsläget är oklart.
8.3.2 Information och delaktighet påverkar behandlingsresultat och jämlikhet
En annan viktigt faktor är att patienterna måste ha förmåga att ta vara på den vård och behandling som de får. Det handlar om patientmakt, information, följsamhet och stöd från vårdgivarna. Personer med postcovid upplever att de inte får tillräckligt med information från vården och att de inte har möjlighet att vara delaktiga. Det kan ge kvalitetsbrister i vården.
Olika former av rehabiliteringsinsatser framstår som centrala för personer med postcovid. Dessa insatser är ofta långsiktiga och patienten själv har en viktig del i arbetet. För att rehabiliteringen ska bli framgångsrik är det viktigt att vården kan få patienten att förstå sin sjukdom och ge tillräckligt stöd till egenvårdsinsatser.
Vissa grupper kan ha sämre tillgång till information om hur och var man söker vård, och sämre förmåga att uppfatta information om vård och behandling. Det kan medföra att de söker vård i lägre utsträckning än andra. En del vet inte heller vad postcovid är eller vad vården kan erbjuda i form av rådgivning och behandling. Vi har inte tillgång till data för att med säkerhet kunna kartlägga om personer med utländsk bakgrund söker vård i lägre utsträckning jämfört med andra. Men vi bedömer att det kan behövas en fördjupad kartläggning för att se om det finns faktorer som medför att personer med utländsk bakgrund inte söker vård för postcovid i den utsträckning som de behöver.
Personer inom omsorgen kan också möta tillgänglighetsbarriärer i vården, exempelvis om omsorgspersonalen inte har kompetensen att känna igen symtom på postcovid. Vi har dock inte haft möjlighet att undersöka vare sig personalens kompetens eller förekomsten av eventuella stödmaterial i kommunerna. Därför kan det behövas ytterligare utredning av orsakerna till att färre personer inom omsorgen får diagnosen postcovid.
8.4 Våra rekommendationer
Vår analys visar att vården av både barn och vuxna med postcovid har flera brister, framför allt att den inte är tillräckligt tillgänglig, samordnad och personcentrerad. Detta är utmaningar som vi känner igen från andra delar av hälso- och sjukvården.
Flera aspekter av postcovidvården behöver utvecklas vidare. Det finns även andra grupper med liknande behov som personer med postcovid, och flera erfarenheter kan tas tillvara även i vården av dessa grupper.
Det saknas fortfarande mycket kunskap om vilken behandling och rehabilitering som på lång sikt är effektiv vid postcovid, och hur vårdbehovet och antalet personer med postcovid kommer att utvecklas över tid. Våra rekommendationer syftar därför till att säkerställa att vården kontinuerligt ökar sina kunskaper och arbetar utifrån bästa tillgängliga kunskap.
- Regeringen och regionerna bör säkerställa att kunskapsstöden utvecklas och verka för att de används.
Regeringen och regionerna bör säkerställa att vården har tillgång till bästa möjliga kunskap om postcovid. Det omfattar att tillgängliggöra kunskap, ta fram rekommendationer och nationella och regionala kunskapsstöd utifrån det aktuella kunskapsläget. Regionerna bör också sprida kunskapen och verka för att den används i vården. Arbetet måste prioriteras utifrån forskningsläget, antalet personer med postcovid och det förväntade vårdbehovet.
Det pågår mycket forskning om postcovid, och vi ser behov av ny kunskap både när det gäller behandling och rehabilitering, men även om diagnostik och därmed definitionen av postcovid. Den nya kunskapen behöver tillgängliggöras kontinuerligt. SBU har haft i uppdrag att löpande utvärdera och sprida kunskap om det vetenskapliga stödet vid långvariga effekter av covid-19 (Socialdepartementet 2021a). I uppdraget har det ingått att utveckla en metod för att kontinuerligt publicera det vetenskapliga underlaget och presentera resultatet på ett översiktligt, tillgängligt och visuellt sätt. Regeringen, genom relevanta myndigheter, och regionerna bör ta vara på lärdomar från det sättet att tillgängliggöra kunskap.
I takt med att nya forskningsresultat publiceras och tillgängliggörs kan det finnas skäl att uppdatera de nationella och regionala kunskapsstöden om postcovid. De kan också behöva utökas för att omfatta nya områden såsom vårdens organisering, exempelvis vad som är optimal vårdnivå utifrån olika personers behov, vilka professioner som bör delta i vården och hur vården kan individanpassas på bästa sätt. Kunskapsstöden kan också kompletteras med vilken behandling och rehabilitering personer med postcovid ska få och vilka insatser som är effektiva på lång sikt. Det kan även behövas ytterligare forskning för att få en bättre bild av vad postcovid är och hur diagnosen ska definieras. Ytterligare ett område är hur vården på bästa sätt kan skapa trygghet för personer med postcovid och möta deras förväntningar och behov. Regeringen, genom relevanta myndigheter, och regionerna har ett ansvar för att utveckla kunskapsstöden utifrån kunskapsläget och de behov som finns i vården.
Slutligen behöver regionerna även genomföra insatser för att kunskapen faktiskt ska användas. När det gäller kunskapsstöden för postcovid kan vi konstatera att de flesta inte har gjort något särskilt för att sprida kunskapen i vården. Regionerna bör se över sina strategier för kunskapsstyrning inom organisationen. Vården behöver också ha tillräckliga resurser så att personalen har tid att tillgodogöra sig ny kunskap. Det är även viktigt att säkerställa att tillräcklig kunskap finns och används inom omsorgen och den kommunala hälso- och sjukvården.
- Regionerna bör utvärdera postcovidmottagningarnas verksamhet och dra lärdomar till andra delar av hälso- och sjukvården och till andra grupper med liknande behov.
Regionerna bör utvärdera de processer och arbetssätt som etablerats på postcovidmottagningarna. De som har specifika mottagningar för barn bör även specifikt utvärdera arbetssätten vid dessa. Syftet ska vara att ta vara på erfarenheter som kan användas för att förbättra vården för personer med postcovid generellt samt vården för andra grupper som har liknande behov av helhetsbedömningar och samverkan mellan professioner och vårdnivåer.
Mottagningarnas arbetssätt upplevs som positiva av personer med postcovid, i synnerhet de som har stora besvär. Samtidigt behöver arbetssätten utvärderas för att säkert se vilka effekter de får på både kort och lång sikt.
Tillgång till data är nödvändigt för att man ska kunna utvärdera effekterna av förändringar i vårdens arbetssätt. Vi har tidigare påtalat att det finns brister i datatillgången, framförallt från primärvården, och i datamaterialets kvalitet. Regeringen och regionerna måste verka för god datakvalitet och tillgång till data.
- Regionerna bör utveckla erfarenhetsutbytet inom postcovidvården.
Vi rekommenderar att regionerna gör mer för att utbyta erfarenheter med varandra, med ett större utbyte mellan olika professioner och specialiteter. En insats kan vara att skapa ett forum där regionerna möts och delar kunskap och erfarenheter som de har fått i postcovidvården, för både barn och vuxna. Syftet är att möta regionernas efterfrågan på kunskap om hur andra har organiserat vården och utformat vårdprocessen.
Regionerna bör även överväga att ta fram ett kunskapsstöd för postcovidvården, för att erbjuda alla patienter god och jämlik vård. Det kan exempelvis handla om riktlinjer för vad som är en lämplig vårdprocess, hur olika professioner och vårdnivåer kan samverka och vilken vårdnivå som har bäst förutsättningar för att möta gruppens behov. Det kan även behövas ytterligare kunskapsstöd när det gäller omhändertagandet av barn med postcovid.
- Regeringen och regionerna bör stärka vårdens förutsättningar att arbeta personcentrerat i vårdmötet.
Vårdmötet sker mellan vårdpersonalen och den enskilda patienten. För att det mötet ska bli bra krävs det att vården arbetar personcentrerat och möter och kommunicerar om patientens behov och förväntningar. För att göra det krävs att vården har rätt förutsättningar. Det relaterar både till forskning, utbildning, och resurser i vården. Regeringen och regionerna bör genomföra insatser för att förbättra förutsättningarna för vårdpersonalen att arbeta personcentrerat i vårdmötet.
Vi kan se att det finns brister i bemötande och kommunikation, och att vården inte tillgodoser patienternas behov av delaktighet och information. Bristerna har blivit särskilt tydliga för barn och vuxna med postcovid. Patientmötet beskrivs samtidigt som mycket viktiga för kvaliteten i vården vid postcovid.
Insatserna bör syfta till att öka kompetensen i omhändertagandet, vilket inkluderar vårdpersonalens sätt att kommunicera med patienter. Sådan kompetens är särskilt viktig när det saknas kunskap om behandling och rehabilitering. Vårdpersonalen behöver veta hur de kan bemöta och kommunicera på ett sätt som möter patientens förväntningar på vården, ge en personcentrerad vård och ge adekvat stöd till egenvård. Det är även viktigt att vården ger anhöriga det stöd som de behöver.
Vi uppfattar att det behövs kunskapsbyggande arbete, exempelvis forskning, för att öka förståelsen om vårdpersonalens beteende i olika situationer, i synnerhet situationer där det saknas kunskap om patientens tillstånd, såsom vid postcovid. Vi har tidigare påpekat att det behövs mer kunskap om faktorer som påverkar behandlingsbeslut, och om hur behandlingsbeslut och bemötande varierar utifrån patientens egenskaper såsom kön, ålder och utbildningsnivå (Vård- och omsorgsanalys 2014a). Med mer kunskap inom detta område kan vårdpersonalen bli mer medveten om beteenden i vården och på sikt kunna minska omedvetna och oönskade beteenden i bemötandet av patienten. Sådan kunskap måste förmedlas till vårdpersonalen genom utbildning och fortbildning.
Utöver stärkt kompetens behöver vården också ha tillräckliga resurser, där tid i patientmötet är en viktig faktor. Endast en av tio läkare inom primärvården är nöjda med den tid som de kan ägna åt varje patient (Vård- och omsorgsanalys 2020). Personerna med postcovid beskriver också att det är viktigt att vårdpersonalen har en helhetssyn och tar alla symtom i beaktan, det vill säga inte hanterar ett symtom i taget. Det är viktigt att regeringen och regionerna skapar förutsättningar för att genomföra tidigare identifierade insatser, till exempel inom ramen för omställningen till en god och nära vård.
Referenser
Ballering, A. V., van Zon, S. K. R., olde Hartman, T.C., et al. (2022). Persistence of somatic symptoms after COVID-19 in the Netherlands: an observational cohort study. Lancet, 400 s. 452–461.
Barnombudsmannen. (2021). Covid-19-pandemins konsekvenser för barn. Slutredovisning av regeringsuppdrag. Diarienummer 2020-0218.
Costello, A. B., Osborne, J. W. (2005). Best practices in exploratory factor analysis: Four recommendations for getting the most from your analysis. Practical assessment, research & evaluation, 10(7), s. 1–9
Levesque, J.F., Harris, M.F., Russell, G. (2013). Patient-centred access to health care: Conceptualising access at the interface of health systems and populations. International Journal for Equity in Health, 12(18).
Myndigheten för vård- och omsorgsanalys. (2014a). En mer jämlik vård är möjlig. Analys av omotiverade skillnader i vård, behandling och bemötande. (Rapport 2014:7).
Myndigheten för vård- och omsorgsanalys. (2014b). Låt den rätte komma in – Hur har tillgängligheten påverkats av apoteksomregleringen, vårdvalet samt vårdgarantin och Kömiljarden. Rapport 2014:3.
Myndigheten för vård- och omsorgsanalys. (2017). Från medel till mål – att organisera och styra mot en samordnad vård och omsorg ur ett patient- och brukarperspektiv. Rapport 2017:9.
Myndigheten för vård- och omsorgsanalys. (2018a). Bäddat för utveckling. Ett kunskapsunderlag om förutsättningar för utvecklingsprojekt i vården och omsorgen. Rapport 2018:6.
Myndigheten för vård- och omsorgsanalys. (2018b). Från mottagare till medskapare. Ett kunskapsunderlag för en mer personcentrerad hälso- och sjukvård. Rapport 2018:8.
Myndigheten för vård- och omsorgsanalys. (2018c). Möten med mening. En analys av patienters erfarenhet av vårdmöten. Rapport 2018:12.
Myndigheten för vård- och omsorgsanalys. (2019). Med örat mot marken – Förslag på nationell uppföljning av hälso- och sjukvården. Del 1: Angreppssätt och utgångspunkter. Rapport 2019:2.
Myndigheten för vård- och omsorgsanalys. (2020). Vården ur primärvårdsläkarnas perspektiv 2019 – en jämförelse mellan Sverige och tio andra länder. Rapport 2020:5.
Myndigheten för vård- och omsorgsanalys. (2021a). En lag som kräver omtag. Uppföljning av patientlagens genomslag, med en fördjupning om valfrihet. Rapport 2021:10.
Myndigheten för vård- och omsorgsanalys. (2021b). I skuggan av covid-19. Förändringar i befolkningens vårdkonsumtion till följd av pandemin under 2020. Rapport 2021:6.
Myndigheten för vård- och omsorgsanalys. (2021c). Ledas lika, ledas rätt? Kunskapsunderlag om standardiserade vårdförlopp. Rapport 2021:9.
Myndigheten för vård- och omsorgsanalys. (2021d). Vården ur befolkningens perspektiv 2020. En jämförelse mellan Sverige och tio andra länder. Rapport 2021:4.
Myndigheten för vård- och omsorgsanalys. (2022a). Postcovid under utredning. Delrapport om vården och omsorgen av personer med postcovid. PM 2022:2.
Myndigheten för vård- och omsorgsanalys. (2022b). Vården ur befolkningens perspektiv, 65 år och äldre. International Health Policy (IHP) 2021. Rapport 2022:2.
Proposition 2017/18:83. Styrande principer inom hälso- och sjukvården och en förstärkt vårdgaranti.
Proposition 2019/20:164. Inriktning för nära och tillgänglig vård – en primärvårdsreform.
Region Stockholm. (2021). Postinfektiöst tillstånd (postcovid) efter covid-19. (U099) Region Stockholm, PM, Hälso- och sjukvårdsförvaltningen.
Siciliani, L., Borowitz, M., Moran, V. (red.) (2013). Waiting time policies in the health sector: What works? OECD Health Policy Studies. OECD Publishing.
Socialdepartementet. (2020). Uppdrag att ta fram en processmodell för rehabiliteringsinsatser för patienter med långvariga komplikationer efter covid-19. Regeringsbeslut I:4 den 3 september 2020.
Socialdepartementet. (2021a). Uppdrag att löpande utvärdera och sprida kunskap om det vetenskapliga stödet avseende långvariga effekter av sjukdomen covid-19. Regeringsbeslut I:10 den 4 februari 2021.
Socialdepartementet. (2021b). Uppdrag att utveckla ett stöd för hälso- och sjukvården gällande patienter med långvariga symptom efter genomgången covid-19 infektion. Regeringsbeslut I:11 den 4 mars 2021.
Socialstyrelsen. (2020a). Rehabilitering i samband med covid-19 – stöd för planering. Diarienummer 4.3-14599/2020.
Socialstyrelsen. (2020b). Rehabilitering i samband med covid-19 i primärvården. Praktiskt kunskapsstöd till vård- och omsorgspersonal i regioner och kommuner. Diarienummer 4.3- 14599/2020.
Socialstyrelsen. (2021a). Postcovid – kvarstående eller sena symtom efter covid-19. Stöd till beslutsfattare och personal i hälso- och sjukvården (del 2). Artikelnummer 2021-4-7351.
Socialstyrelsen. (2021b). Postcovid – processmodeller för rehabilitering. Stöd till personal och beslutsfattare i hälso- och sjukvården (del 3). Artikelnummer 2021-5-7390.
Socialstyrelsen. (2022). Statistik om postcovid i primärvård och specialiserad vård. Artikelnummer 2022-2-7778.
SOU 2017:48. Kunskapsbaserad och jämlik vård. Förutsättningar för en lärande hälso- och sjukvård. Betänkande av Utredningen om ökad följsamhet till nationella kunskapsstöd i hälso- och sjukvården.
SOU 2020:36. Ett nationellt sammanhållet system för kunskapsbaserad vård – ett system, många möjligheter. Betänkande av utredningen Sammanhållen kunskapsstyrning.
SOU 2021:59. Vägen till ökad tillgänglighet – långsiktig, strategisk och i samverkan. Delbetänkande av Delegationen för ökad tillgänglighet i hälso- och sjukvården.
SOU 2021:89. Sverige under pandemin. Volym 1. Smittspridning och smittskydd. Delbetänkande av Coronakommissionen.
Statens beredning för medicinsk och social utvärdering. (2022). Postcovid – behandling och rehabilitering. En evidenskarta – juni 2022. Publikation nr: 328.
Sveriges Kommuner och Regioner. (2021). Kunskapsstyrning hälso- och sjukvård. https://kunskapsstyrningvard.se/kunskapsstyrningvard/ programomradenochsamverkansgrupper.44275.html Hämtat 2022-06-03.
Världshälsoorganisationen. (2021a). A clinical case definition of post COVID-19 condition by a Delphi consensus, 6 October 2021. Genève: WHO. https://www.who.int/publications/i/item/WHO-2019-nCoV-Post_COVID-19_condition-Clinical_case_definition-2021.1
Världshälsoorganisationen. (2021b). In the wake of the pandemic: preparing for Long COVID. Köpenhamn: WHO. https://apps.who.int/iris/bitstream/ handle/10665/339629/Policy-brief-39-1997-8073-eng.pdf
Bilagor
Bilaga 1 – metodbeskrivning
I denna bilaga redogör vi för datakällorna som vi använt i våra kvantitativa analyser.
Vård- och omsorgsanalys postcovidenkät
Vår primära kvantitativa datakälla i denna rapport är den enkätundersökning som vi utförde under våren 2022. Syftet var att få ett datamaterial som ger djupare kunskap om erfarenheterna av vården bland personer med postcovid. En del av undersökningen syftade även till att kartlägga de behov och erfarenheter som anhöriga till personer med postcovid har.
Population och urval
Under våren 2022 utförde vi i samarbete med Origo Group AB en enkätundersökning till personer i Sverige som var 18 år eller äldre, via Origo Group AB:s befolkningspanel. Deltagarna i panelen var slumpmässigt rekryterade och ingen form av självrekrytering förekom. Målsättningen var att få ett så generaliserbart material som möjligt, och slumpmässig rekrytering av paneldeltagare var en förutsättning.
Vi bestämde oss för att inte stratifiera urvalet eftersom det fortfarande saknas kunskap om populationen, bland annat hur förekomsten av postcovid ser ut i den svenska befolkningen i stort. Av samma anledning har vi valt att inte vikta (poststratifiera) enkätsvaren.
I denna undersökning var vi intresserade av tre övergripande grupper:
- Personer som har eller har haft långvariga symtom efter covid-19 i minst två månader och som sökt vård för dessa symtom (enkät A).
- Personer som är anhöriga till personer med postcovid och som varit delaktiga i sin anhörigas vård (enkät B).
- Personer som för egen del varit i kontakt med hälso- och sjukvården under de senaste 24 månaderna (enkät C).
En inbjudan om att delta i enkätundersökningen skickades ut till deltagarna i webbpanelen, som i sin tur genomgick en screeningprocess för att avgöra vilken enkät respektive respondent skulle få besvara (figur 15). Totalt hade vi sex screeningfrågor. Endast de personer som sökt vård för postcovid fick svara på frågorna riktade till personer med postcovid.
Datainsamlingen pågick 7 april–25 maj 2022. Inbjudan om att delta i enkätundersökningen skickades till totalt 40 889 personer i Origo Group AB:s webbpaneler.
Svars- och bortfallsredovisning
Vi har jämfört fördelningen utifrån kön, ålder och utbildning med befolkningsstatistiken från Statistiska centralbyrån och kan konstatera att det finns skillnader. Vi ser framför allt en annorlunda köns- och åldersfördelning mellan personerna med postcovid och övriga personer, och dessa grupper skiljer sig även från befolkningen i stort. Personer med postcovid som svarat på enkäten tenderar att vara yngre än de övriga personerna. Vi ser även att andelen kvinnor är något högre bland personer med postcovid, medan andelen män är något högre bland övriga personer. När det gäller regional fördelning är skillnaden marginell mellan de båda grupperna och befolkningen i stort.
Kvalitetssäkring av data har utförts av vår underleverantör. Den genomsnittliga svarstiden var cirka 9 minuter för enkät A, 4 minuter för enkät B och cirka 8 minuter för enkät C. Totalt 90 svar exkluderades från enkät A och 14 svar exkluderades från enkät C på grund av exempelvis onormalt kort svarstid, inadekvata svarsmönster och uppenbart oseriösa svar baserat på fritextsvar.
Resultaten som redovisas i denna rapport har inte viktats eftersom populationen vad gäller främst postcovid är okänd.
Tabell 2 visar antalet svar fördelat på olika bakgrundsvariabler bland personer med postcovid och övriga personer.
Figur 15. Schema över den screeningprocess som använts i enkätundersökningen.
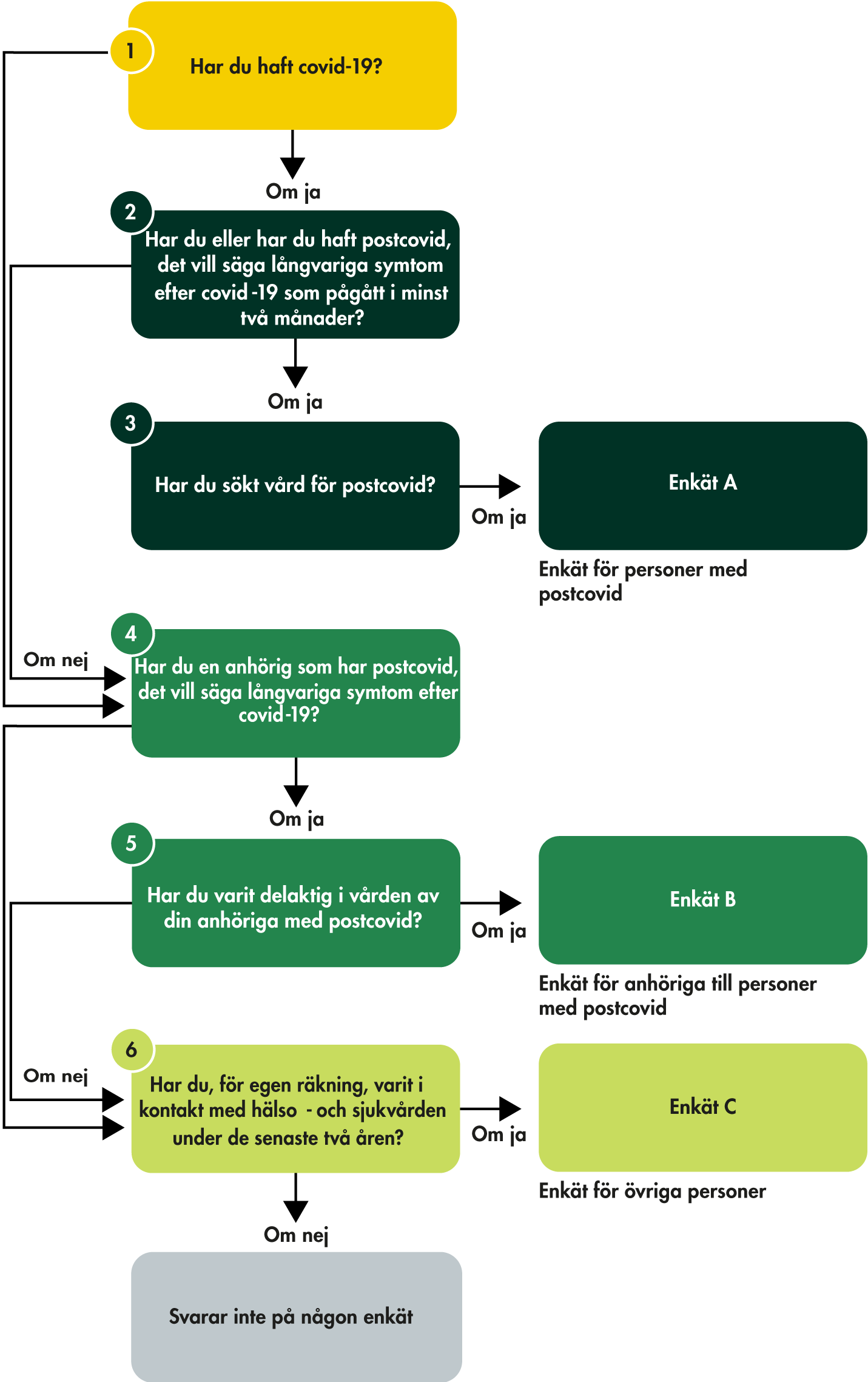
Tabell 2. Jämförelse av bakgrundsvariabler mellan personer med postcovid och övriga personer.
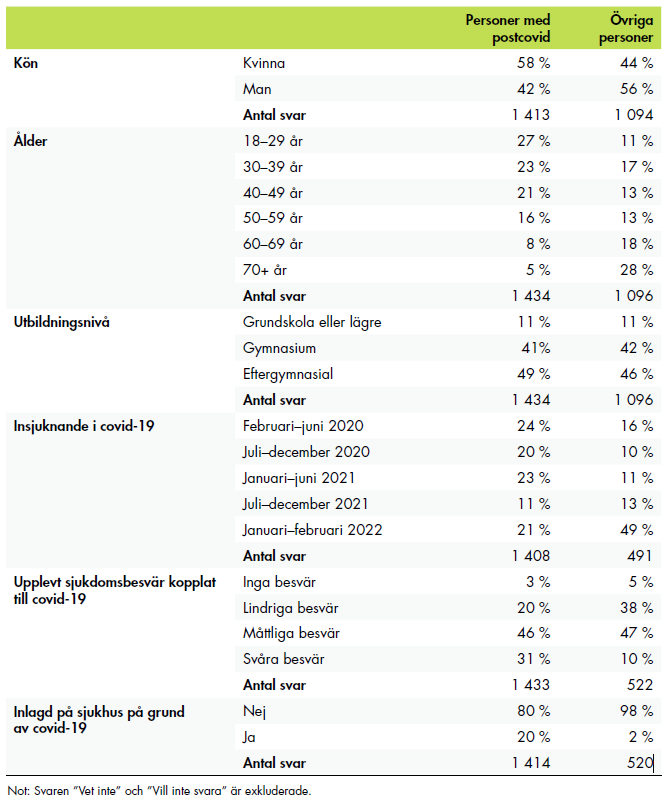
De vanligaste symtomen bland svarspersonerna med postcovid var extrem trötthet, andfåddhet eller andningssvårigheter och huvudvärk (figur 16). Över tre fjärdedelar hade antingen milda eller svåra besvär av dessa symtom. Detta liknar delvis resultaten i vår delrapportering, med skillnaden att lukt- och smakbortfall inte tycks vara lika vanligt i denna enkät. De minst vanligt förekommande symtomen bland personer med postcovid var hudbesvär, problem med ögon eller syn och neurologiska symtom. Under hälften av de svarande uppger att de hade milda eller svåra besvär av dessa symtom.
Figur 16. Långvariga symtom efter covid-19 bland de som deltagit i enkätundersökningen.
Vilka symtom på postcovid har du eller har du haft?
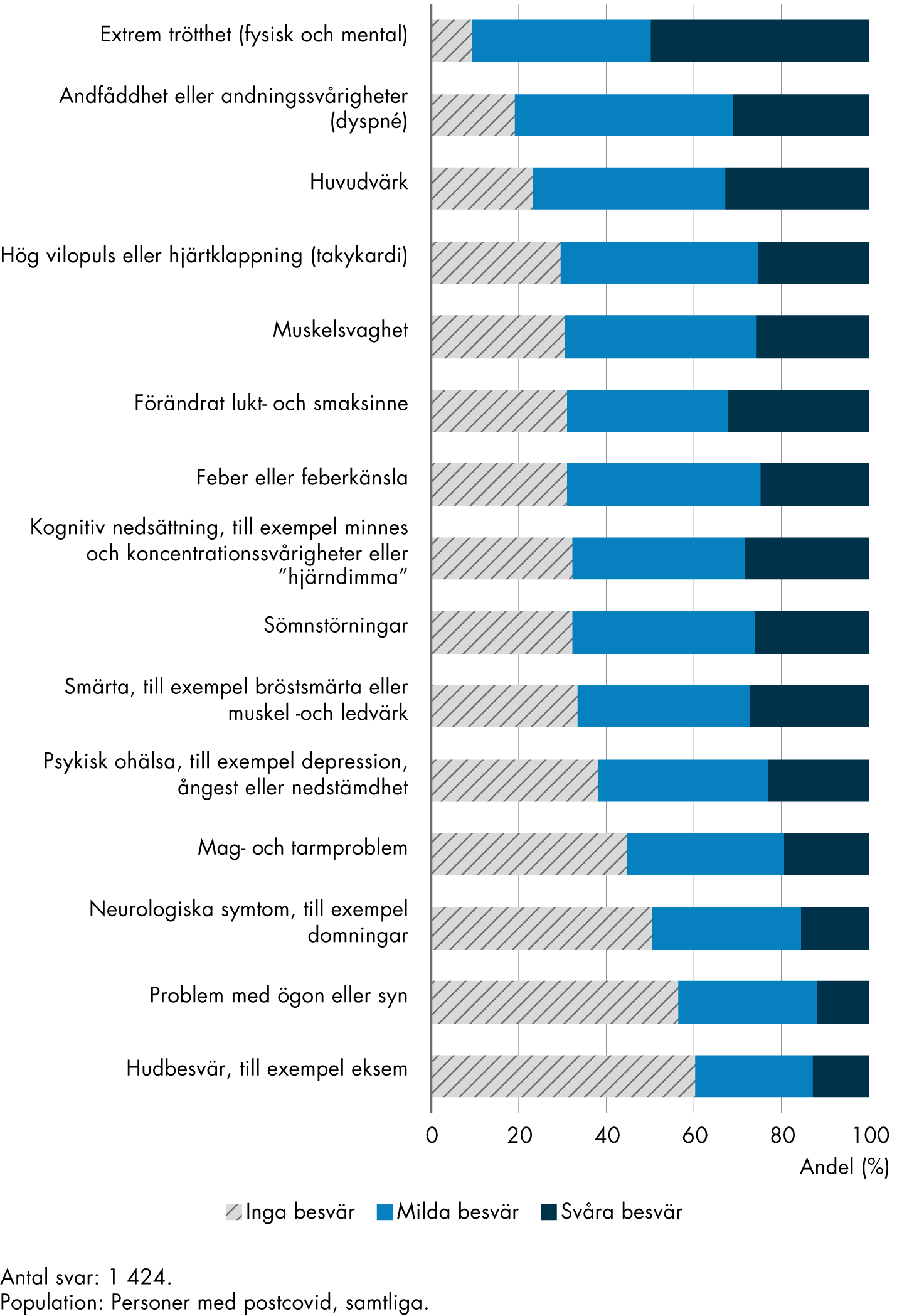
Generellt är det en större andel av de övriga personerna som har gjort fysiska besök i primärvården och den specialiserade vården än personer med postcovid (tabell 3). Vi ser samtidigt att personer med postcovid gör betydligt fler vårdbesök i jämförelse med övriga personer. Skillnaden är som störst för digitala besök i primärvården, besök på jourmottagningar och besök på akutmottagning på sjukhus. Skillnaden är inte lika tydlig vad gäller vårdbesök inom den specialiserade vården.
Tabell 3. Vårdkonsumtion bland de som svarat på enkäten, fördelat på personer med postcovid och övriga personer.
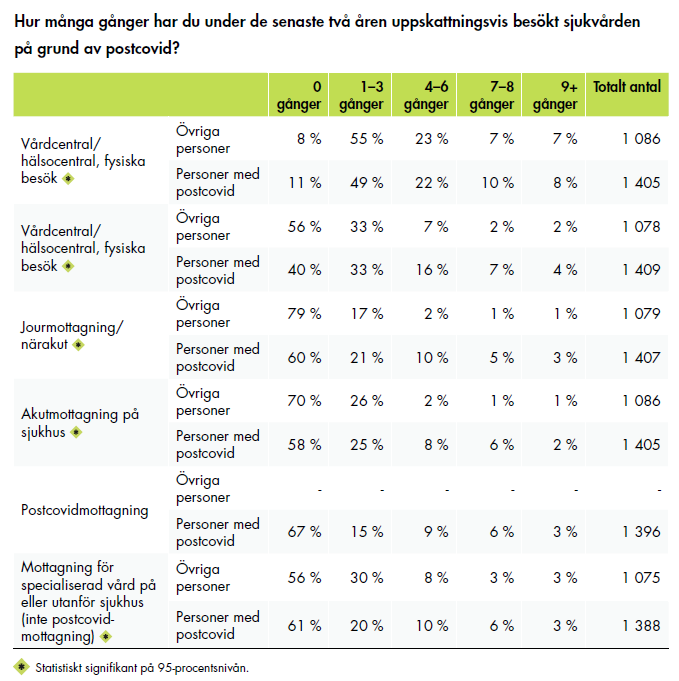
Jämförelser mellan grupper
Vi har brutit våra resultat på olika sätt och gjort jämförelser mellan olika undergrupper i materialet samt med övriga personer. Vi har även brutit resultaten på sjukdomslängd och påverkan på vardagen bland personer med postcovid, för att ytterligare nyansera dem. En alternativ gruppindelning har gjorts för ett urval av frågor, där vi jämför personer de övriga personerna med eller utan kroniska hälsotillstånd med personer med postcovid som har varit inlagda på sjukhus på grund av covid-19 och de som inte har sjukhusvårdats. Samtliga skillnader mellan grupper har testats genom Chi-2-test med en signifikansnivå på 5 procent.
I vissa fall har vi jämfört medelvärden mellan framför allt övriga personer och personer med postcovid genom ANOVA i syfte att undersöka om det finns signifikanta skillnader i medelvärden mellan de två grupperna.
Faktoranalys
I enkäten ställde vi flera frågor om olika kvalitetsaspekter av vården, till exempel tillgänglighet, delaktighet, information och samordning. För att lättare kunna analysera skillnader i patientgruppers erfarenheter av dessa kvalitetsdimensioner har vi konstruerat index utifrån en så kallad faktoranalys (Costello & Osborne 2005). Faktoranalyser går ut på att gruppera variabler (frågor) utifrån deras samvariation för att komma åt ett underliggande fenomen som inte är direkt mätbart, en så kallad latent variabel. Antagandet är att de variabler som observerats tillsammans representerar sådana latenta variabler. Med denna metod har vi kunnat reducera antalet analyser och dessutom fått mer tillförlitliga resultat eftersom vi undersöker en sammansättning av frågor som mäter liknande fenomen. Alternativet vore att undersöka dessa frågor separat och troligen gå miste om viktig variation. I vår faktoranalys framkom fem faktorer. Frågorna fördelar sig mellan faktorer som överensstämmer med frågornas tema; till exempel hamnar frågor om tillgänglighet i en faktor medan frågor om delaktighet hamnar i en annan. Utifrån faktoranalysen valde vi and göra index av de faktorer som vi kunde hitta i analyserna. Våra skattade index av kvalitetsdimensionerna användes därefter som utfallsvariabler i regressionsanalyser.
När vi testade för skalreliabilitet genom alfatester, kunde vi konstatera att i princip alla variabler som rör upplevelser av vården är väldigt starkt korrelerade med varandra och skulle därmed vara lämpliga att ingå i ett samlat index. I och med detta tog vi även fram ett samlat index för upplevelser av vården, som består av flera frågor om upplevelsen av vården (tillgänglighet, bemötande, delaktighet, information, nöjdhet och uppfyllt vårdbehov).
Regressionsanalys
Samtliga analyser har genomförts med hjälp av statistikprogrammet Stata. De oberoende variablerna har kodats om till binära variabler (dummyvariabler), där sambandet för ett specifikt svarsalternativ jämförs med referenskategorin. Vi har utfört både linjära regressionsanalyser och logistiska analyser, och valt metod utifrån vilken beroende variabel som har undersökts.
Vi har utfört linjära regressionsanalyser för att undersöka kvalitetsdimensionerna utifrån de index som vi skapat med hjälp av faktoranalysen och alfatester. Här har vi valt att inte dikotomisera på grund av risken för att förlora viktig variation. Enskilda frågor som undersökts har vi dikotomiserat till binära beroende variabler för att sedan specificera logistiska modeller. Med andra ord kan dessa variabler endast anta två värden, 1 eller 0. För frågor med fler än två svarsalternativ har vi slagit ihop de två mest positiva och de två mest negativa svarsalternativen. För att säkerställa att de oberoende variablerna inte har någon problematisk korrelation sinsemellan, så kallad multikollinearitet, har vi utfört korrelationsanalyser. I analysarbetet har vi stegvis inkluderat oberoende variabler för att titta närmare på hur sambanden påverkas av kontroll för andra variabler.
De samband som hittas innebär endast att de undersökta variablerna samvarierar, och vi kan inte säkerställa några orsakssamband med hjälp av dessa analyser.
Enkät genom Svenska Covidföreningen
Under våren 2022 genomförde Svenska Covidföreningen en enkätundersökning till sina medlemmar, som är personer med postcovid. Vård- och omsorgsanalys fick möjlighet att inkludera tre frågor: ifall svarspersonerna fått den vård som de upplevde sig behöva, vilken ytterligare vård de skulle behöva och vad de såg som anledningen till att de inte fått tillräcklig vård. Enkäten gjordes i Qualtrics i samarbete med Lunds universitet.
Enkäten skickades ut via mejl till medlemmar i föreningens medlemsregister (cirka 3 200 medlemmar) och spreds i sociala medier (Instagram och Facebook). Enkäten delades också i en rad slutna Facebook-grupper för personer med postcovid som inte administreras av föreningen. En påminnelse skickades ut på mejl samt delades i sociala medier, några dagar innan enkäten stängdes. Enkäten var öppen den 3–14 juni. Krav för att delta var att personen var 18 år och själv hade besvär av postcovid.
Totalt svarade 1 140 personer på enkäten, varav 80 procent angav att de var medlemmar, 4,5 procent att de inte visste och 15,5 procent svarade att de inte var medlemmar i Svenska Covidföreningen. De flesta svarande var kvinnor (85 procent), och majoriteten (73 procent) hade någon form av högre utbildning. Omkring två tredjedelar insjuknade i covid-19 under den första vågen, det vill säga fram till juni 2020. Tre av fyra hade också fått postcovid konstaterad av vården.
Bilaga 2 – intervjuer
I den här bilagan redovisar vi vilka personer som vi har intervjuat i arbetet med rapporten och hur vi gjorde intervjuerna.
Intervjuerna genomfördes i april–juni 2022 genom videosamtal eller telefon. De varade i cirka 60 minuter och följde en semistrukturerad intervjuguide med frågor om vårdens organisering, kvalitet och kunskapsstyrning.
Vi tog skriftliga anteckningar från varje intervju och sammanfattade intervjupersonernas reflektioner och synpunkter utifrån intervjuns struktur. Anteckningarna ligger till grund för våra analyser och sammanfattande beskrivningar av intervjuernas innehåll.
Tabell 4. Intervjuer med företrädare för regionerna och postcovidmottagningarna
| Region | Namn | Roll |
|---|---|---|
| Blekinge | Ingemar Lilja | Chefsläkare |
| Dalarna | Anna Domeij | Överläkare vid geriatrik- och rehabenheten |
| Susanna Eriksson | Arbetsterapeut | |
| Gotland | Hans Brandström | Distriktsläkare, medicinskt ansvarig läkare primärvård |
| Gävleborg | Carl Sjöström | Specialistläkare i psykiatri och rehabiliteringsmedicin |
| Halland | Petra Andersson | Hälso- och sjukvårdsstrateg |
| Jämtland-Härjedalen | Elsine Lien | Arbetsterapeut |
| Catarina Nissemark | Enhetschef rehabiliteringen Östersund | |
| Frida Jakobsson | Fysioterapeut | |
| Ann Axelsson | Läkare | |
| Lars Westergren | Områdeschef barn- och ungdomsmedicin | |
| Jönköping | Karin Karlsson | ST-läkare allmänmedicin |
| Malin Hegren | Verksamhetschef rehabiliteringsmedicinska kliniken | |
| Kalmar | Susanna Althini | Distriktsläkare |
| Niklas Föghner | Primärvårdsdirektör | |
| Kronoberg | Theres Silvander Ahlrik | Verksamhetschef rehabiliteringskliniken |
| Norrbotten | Linda Spinord | Arbetsterapeut |
| Susanne Hellgren | Enhetschef Garnis rehabcenter | |
| Skåne | Malin Fryking | Arbetsterapeut |
| Ingrid Almén Uvnäs | Barnläkare | |
| Caroline Krognell | Fysioterapeut | |
| Per Åkesson | Infektionsläkare | |
| Linge Falk | Kurator | |
| Camilla Rosberg | Psykolog | |
| Rasmus Havmöller | Regional chefsläkare | |
| Katarina Jonasson | Stabschef, avdelningen för hälso- och sjukvårdsstyrning | |
| Maria Nilback | Överläkare postcovidmottagningen | |
| Stockholm | Eva Lestner | Avtalshandläggare |
| Ulla Hansson | Avtalshandläggare | |
| Peter Rönnerfalk | Medicinsk rådgivare | |
| Jennie Cardell | Medicinsk rådgivare | |
| Linda Holmström | Verksamhetschef medicinsk psykologi | |
| Sörmland | Magnus Johansson | Divisionschef medicin |
| Ann Westöö | Verksamhetschef geriatrik- och rehabkliniken | |
| Uppsala | Jesper Hävermark | Verksamhetschef Akademiskt primärvårdscentrum |
| Hannele Ristolainen | Verksamhetschef postcovidmottagningen | |
| Fredrik Settergren | Verksamhetsområdeschef nära vård och hälsa | |
| Värmland | Mikael Bergenheim | Chef för område slutenvård |
| Marita Toreheim Kase | Verksamhetschef neurologi- och rehabiliteringskliniken | |
| Västerbotten | Maria Larsson | Arbetsterapeut |
| Sonja Sundqvist | Narkosläkare | |
| Tove Eriksson | Specialistläkare i allmänmedicin | |
| Helena Lindmark | Verksamhetschef infektionskliniken | |
| Sofie Tängman | Verksamhetsutvecklare | |
| Västernorrland | Karin Dunberg Smeds | Verksamhetschef geriatrik , neurologi och rehabilitering |
| Västmanland | Per Grimfjärd | Kardiolog |
| Åke Tenerz | Medicinsk stabschef | |
| Milena Sundstedt | Verksamhetschef medicinkliniken | |
| Västra Götaland | Shirin Pazireh | Sektionschef |
| Åsa Lundgren Nilsson | Verksamhetschef för neurosjukvården | |
| Örebro | Ewa Slätmo | Strateg område nära vård |
| Karin Rudling | Överläkare rehabiliteringsmedicin | |
| Östergötland | Anna-Carin Gustavsson | Arbetsterapeut |
| Maria Nordwall | Barnläkare | |
| Niclas Hilding | Centrumchef närsjukvården centrala Östergötland | |
| Louise Rahmqvist | Kurator | |
| Mirjam Schimanke | Medicinskt ansvarig läkare | |
| Fredrik Felixia | ST-läkare | |
| Gunilla Dallöv | Verksamhetsansvarig |
Tabell 5. Intervjuer övriga personer
| Namn | Roll |
|---|---|
| Boel Eklund | MAR Vadstena, Ödeshög och Boxholm |
| Camilla Arvidsson | MAR Västerviks kommun |
| Tove Lundberg | Ordförande Svenska Covidföreningen |
| Emma Moderato | Vice ordförande, Svenska Covidföreningen |
| David Gyll | ST-läkare |
Beslut
Beslut om den här rapporten har fattats av styrelsen för Myndigheten för vård- och omsorgsanalys. Utredaren Siri Lindqvist Ståhle har varit föredragande. I den slutgiltiga handläggningen har projektdirektören Johan Strömblad, analyschefen Caroline Olgart Höglund och chefsjuristen Catarina Eklund Ahlgren deltagit.
Stockholm den 25 augusti 2022
Myndigheten för vård- och omsorgsanalys
| Johanna Adami
Styrelseordförande |
Anna Dunér
Vice styrelseordförande |
| Gustaf Arrhenius
Styrelseledamot |
Caroline Hoffstedt
Styrelseledamot |
| Per Molander
Styrelseledamot |
Jean-Luc af Geijerstam
Generaldirektör |
| Siri Lindqvist Ståhle
Föredragande |
