
Omtag för omställning
Utvärdering av omställningen till en god och nära vård: slutrapport
Förord
Det pågår en omställning till en god och nära vård. Befolkningens behov av vård växer när vi blir fler och lever längre. Det ställer nya krav. Vikten av att satsa på primärvården har länge diskuterats. Hela hälso- och sjukvårdssystemet måste ställas om, och det är tydligt att primärvården har en viktig roll för att möta de nya kraven. Regeringens satsning på en god och nära vård har omfattat både lagändringar, stimulansmedel till regionerna och andra insatser. Regionerna har haft relativt stor frihet att använda medlen på det sätt som gör störst nytta för dem.
Myndigheten för vård- och omsorgsanalys har på regeringens uppdrag utvärderat omställningen. Den här rapporten är vår slutrapport, där vi redovisar vår samlade bedömning av omställningen. Vår förhoppning är att många kommer att ha nytta av rapporten i arbetet med att stärka primärvården.
Projektledare för arbetet har varit utredaren Siri Bokvist. Projektgruppen har bestått av utredarna Cecilia Dahlgren och Sara Korlén Schalling, analytikerna Erik Antonsson och Ida Hedenskog samt juristen Ellen Ringqvist. Den tillförordnade projektdirektören Daniel Zetterberg och den tillförordnade analyschefen Marianne Svensson har också deltagit i arbetet.
Ett stort antal personer har svarat på enkäter, intervjuats eller på andra sätt bidragit till arbetet. Vi vill framföra ett stort tack för dessa värdefulla bidrag. Vi vill särskilt tacka Anders Ahlsson, Mio Fredriksson, Gustav Kjellsson, Linn Kullberg och Theresa Larsen för betydelsefulla synpunkter på arbetet. Vi ansvarar självständigt för rapportens innehåll.
Stockholm mars 2025
Jean-Luc af Geijerstam, generaldirektör
Resultat i korthet
Myndigheten för vård- och omsorgsanalys har regeringens uppdrag att utvärdera omställningen i hälso- och sjukvården till en god och nära vård. Det här är vår slutrapport av uppdraget och vi sammanfattar vår analys av styrningen och insatserna inom omställningen och ger vår samlade bedömning av vilka förändringar omställningen medfört och bedömer slutligen graden av måluppfyllelse. Vi lämnar också rekommendationer om det fortsatta arbetet.
Våra sammanfattande slutsatser:
- Vår samlade bedömning är att inget av omställningens mål uppnås hittills, även om vi kan se små förändringar för vissa mål. Omställningen har medfört ett ökat fokus på insatser som rör förebyggande och hälsofrämjande arbete och personcentrering, samt en förbättrad samverkan mellan regioner och kommuner. Samtidigt ser vi få tecken på att omställningen har påverkat patienternas erfarenheter av vården.
- Det pågår mycket arbete med omställningen i regioner och kommuner. Nästan alla län har länsövergripande handlingsplaner, och flera av de projekt som startades i inledningen av omställningen breddinförs nu. Samtidigt verkar omställningen främst ha resulterat i olika avgränsade projekt som i och för sig är i linje med omställningens mål, men som inte på ett tydligt sätt bidrar till en omstrukturering av primärvården och där vi inte kan se ett tydligt genomslag.
- Vi bedömer att den uteblivna måluppfyllelsen i hög utsträckning beror på att verksamheterna inte fått förbättrade ekonomiska eller personella resurser, vilket krävs för att genomföra förändringarna. Vi anser att en stärkt primärvård är det centrala målet som är avgörande för att de andra målen ska uppnås, men det målet adresseras i lägst utsträckning i styrningen.
- Det saknas en tydlig beskrivning av det överordnade syftet med omställningen och vad omställningen betyder, vilket medför att tolkningarna av vad omställningen innebär varierar. Mångfalden av mål har lett till att olika aktörer har olika fokus, vilket försvårar ett tydligt genomslag av omställningen.
- Den statliga styrningen av omställningen är omfattande men delvis otydlig och saknar ansvarsutkrävande komponenter. Det saknas också en helhetssyn på hur olika delar av vården ska samverka för att uppnå målen, i synnerhet hur resurser ska prioriteras mellan olika delar av vården. Omställningen har inte heller fått ett tydligt genomslag i den formella styrningen i regionerna, exempelvis genom förändrade uppdrag för vårdcentralerna.
Behov av en samlad styrstrategi för omställningen
Omställningen är viktig för att möta framtida vårdbehov, men vi ser ett behov av ett omtag i styrningen. För att omställningen ska få genomslag krävs en samlad och tydlig styrstrategi. Regeringen måste konkretisera varför omställningen är viktig och vilka mål som ska prioriteras. Alla aktörer måste vara med och ta fram relevanta mål utifrån en gemensam behovsbild. Styrningen måste därefter omsättas på alla nivåer från nationell nivå till regioner och kommuner. Vi lämnar därför rekommendationer inom fyra områden.
- Vi rekommenderar att regeringen förtydligar och utvecklar den statliga styrningen av omställningen.
- Vi rekommenderar att regeringen, regionerna och kommunerna säkerställer en tydligare och mer samordnad styrning från nationell till regional och kommunal nivå.
- Vi rekommenderar regeringen, regionerna och kommunerna att stärka primärvårdens förutsättningar.
- Vi rekommenderar regeringen, regionerna och kommunerna att stärka uppföljningen av primärvården och omställningen.
Sammanfattning
I januari 2018 tog regeringen initiativ till en omställning av hälso- och sjukvården, där primärvården ska bli den tydliga basen och första linjen i hälso- och sjukvården. Primärvården ska samspela med den övriga hälso- och sjukvården och socialtjänsten. Omställningen ska leda till att patienterna får en god, nära och samordnad vård som stärker hälsan, att patienterna är delaktiga utifrån sina förutsättningar och preferenser och att hälso- och sjukvårdens resurser används mer effektivt.
Myndigheten för vård- och omsorgsanalys fick 2020 i uppdrag att utvärdera omställningen. Vi utvärderar omställningen ur tre perspektiv: patienterna, de yrkesverksamma och systemet. I vårt uppdrag ingår också att följa utvecklingen av kompetensförsörjningen i primärvården och samverkan mellan regioner och kommuner, samt belysa den nära vården i glesbygd och områden med socioekonomiska utmaningar. Vi har hittills tagit fram sex publikationer om omställningen. Det här är slutrapporten av vårt uppdrag.
Vi presenterar resultaten från vår utvärdering
I den här rapporten ger vi vår samlade bedömning av vilka åtgärder regeringen, regionerna och kommunerna har genomfört för att ställa om hälso- och sjukvården till en god och nära vård och om omställningens mål har nåtts. Vi gör också en bedömning av vilka förändringar omställningen har bidragit till, och vilka utmaningar som kvarstår. Slutsatserna och rekommendationerna är baserade på våra sammantagna resultat från alla redovisningar av uppdraget.
I vårt arbete utgår vi ifrån en programteoretisk ansats som är tänkt att beskriva kedjan mellan utgångsläge och mål för omställningen, styrning för att nå önskade resultat, genomförda insatser och effekter. Vi har först gjort en analys av regeringens målbeskrivning och därefter en kartläggning av den statliga och regionala styrningen mot omställningens mål. För att få information om vilka insatser som regioner och kommuner genomfört har vi följt Socialstyrelsens rapportering av omställningsarbetet och kompletterat med egna fallstudier i tre län. Vi följer utfall och effekter ur patienternas, de yrkesverksammas och vårdsystemets perspektiv. Sedan vår senaste delredovisning har vi genomfört en enkät till medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR) i kommunerna för att få kunskap om den kommunala hälso- och sjukvården och förutsättningarna för centrala områden för omställningen. Vi har även genomfört en enkät riktad till patienter. Systemperspektivet följer vi genom ett antal indikatorer och centrala mått. Till sist har vi även tagit del av Inspektionen för vård- och omsorgs (IVO) tillsyn av omställningen och regionrevisorernas granskningar av omställningen i tio regioner.
Våra sammanfattande slutsatser om omställningen
Vår sammantagna bild är att omställningsarbetet pågår i regioner och kommuner, framför allt på en strategisk nivå, men även genom olika projekt och avgränsade insatser. Vi kan samtidigt konstatera att inget av regeringens mål för omställningen hittills uppnåtts, även om vi ser vissa ljusglimtar. Primärvårdens förutsättningar har inte stärkts i form av en ökad resurstilldelning eller förbättrad kompetensförsörjning, vilket vi menar är den viktigaste förklaringen till att vi inte kan se tydligare resultat av omställningen. Vi ser inte heller några tydliga förändringar av patienternas upplevelser av vården.
Vi ser vissa förbättringar men målen för omställningen uppnås inte
Vi följer omställningen ur patienternas och de yrkesverksammas perspektiv men även ur ett systemperspektiv. Oavsett vilket perspektiv vi väljer ser vi få genomgripande förändringar. Omställningen omfattar nio breda mål. I tabell 1 beskriver vi kortfattat vår tolkning av målen utifrån regeringens styrning samt vår övergripande bedömning av måluppfyllelsen. Vi kan konstatera att inget av regeringens mål för omställningen hittills uppnås, även om vi ser vissa förbättringar av samverkan mellan regioner och kommuner på övergripande nivå vilket är ett första steg mot en ökad samordning för patienten. Vi ser också ett ökat fokus på förebyggande och hälsofrämjande insatser och personcentrerad vård. Tre av målen, nära vård, primärvården som nav och effektiv vård, är så otydligt beskrivna att vi inte kan bedöma måluppfyllelsen.

Även om vi ser förbättringar för samverkan finns det fortfarande stor utvecklingspotential och vi kan konstatera att det fungerar olika bra mellan olika aktörer och för olika patientgrupper. Förutsättningarna för det förebyggande och hälsofrämjande arbetet verkar också variera mycket mellan olika regioner och kommuner.
Arbete med omställningen pågår i regioner och kommuner
Även om vi inte kan se att målen för omställningen uppnås, ser vi att det pågår mycket arbete i regioner och kommuner. I nästan alla län finns nu någon form av länsövergripande handlingsplaner för omställningen, vilket är ett viktigt första steg. Fler av de projekt som genomfördes i inledningen av omställningen håller också på att breddinföras. Samtidigt verkar omställningen främst ha resulterat i en mängd olika insatser som i och för sig följer intentionen för omställningen. Men de är också alltför specifika eller avgränsade för att vi ska kunna se ett tydligt genomslag eller för att de ska bidra till den genomgripande strukturreform som omställningen är tänkt att vara.
Primärvården har inte förutsättningar att nå målen
Vi bedömer att den bristande måluppfyllelsen i stor utsträckning beror på att verksamheterna inte fått stärkta ekonomiska eller personella resurser för att kunna möta omställningens mål.
Den regionala primärvårdens andel av hälso- och sjukvårdens totala kostnader har de senaste åren bara ökat marginellt. En tredjedel av regionerna har dock fattat beslut om en ökad resursandel till primärvården. En majoritet av regionerna har gjort andra insatser för att skapa en effektiv resurssättning.
Det saknas information om kostnaderna för den hälso- och sjukvård som kommunerna utför. Vi har tidigare sett att den kommunala hälso- och sjukvården utgör en allt större andel av kommunens vård och omsorgskostnader. Den totala budgeten för vård- och omsorg har dock inte ökat.
Kompetensförsörjningen i primärvården har inte heller förbättrats. Tillgången till tillsvidareanställda specialister i allmänmedicin och distriktssköterskor har minskat. Det skulle behövas en stor ökning av antalet specialistläkare inom primärvården för att nå målet om 1 100 patienter per läkare. Det finns också ett behov av ytterligare kompetens inom den kommunala hälso- och sjukvården och bland omsorgspersonal som utför vård i hemmet.
Omställningen saknar ett övergripande syfte och har för många mål
Regeringen beskriver omställningen som en primärvårdsreform som ska gå från ett sjukhustungt system till ett system där primärvården är navet i vården. Det ska leda till ett mer effektivt hälso- och sjukvårdssystem och ge förutsättningar att möta framtida vårdbehov. Samtidigt finns det inte en tydlig beskrivning av vilka problem som regeringen menar att omställningen ska lösa eller ett tydligt kommunicerat syfte för omställningen. Regeringen har inte heller lämnat en enhetlig och kortfattad beskrivning av vad omställningen innebär. Regeringens idé om att gå från ett sjukhustungt system menar vi är för vag och oprecis. Avsaknaden av ett tydligt syfte och en tydlig beskrivning av omställningen bidrar till att olika aktörer har satt upp egna målbilder för omställningen och gör egna tolkningar av vad omställningen innebär.
Regeringen har enbart till viss del preciserat målen, vilket medför att det är otydligt vad som ska uppnås inom omställningen. Mångfalden av mål medför också att olika aktörer fokuserar på olika saker, vilket gör genomslaget av omställningen otydligt. Mångfalden av mål på nationell nivå bidrar även till att det är svårare att identifiera ett tydligt genomslag för omställningen – många olika typer av insatser kan räknas till omställningsarbetet. Vi menar att målet om en stärkt primärvård är mest centralt och först måste förverkligas, för att resten av målen ska uppnås. Samtidigt är det målet minst framträdande i styrningen av omställningen.
Även om omställningen fokuserar på primärvården är den en del i ett hälso- och sjukvårdssystem som måste stötta och prioritera omställningen för att vi ska kunna se resultat. Det saknas samtidigt beskrivningar av vilken roll andra delar av vården ska ha i omställningen, i synnerhet sjukhusen och den specialiserade vården. Om målet om en stärkt primärvård ska förverkligas, krävs en omfördelning av resurser från annan specialiserad vård till primärvården. Omställningen ger inte stöd för hur den typen av prioriteringar ska genomföras och det är oklart hur målet om en stärkt primärvård därmed ska uppnås.
Tydligare styrning behövs från regeringen och regionerna
Den statliga styrningen av omställningen omfattar många olika styrmedel och adresserar samtliga mål för omställningen. Samtidigt saknas vissa komponenter för att uppnå en effektiv styrning, och styrningen är ur vissa avseenden otydlig.
Regeringen behöver tydliggöra ansvarsutkrävningen i styrningen
Regeringen har använt lagändringar, överenskommelser med tillhörande statsbidrag och uppdrag till myndigheter för att styra omställningen. Vi bedömer att det saknas ansvarsutkrävande komponenter i styrningen. Till exempel kan vi inte följa hur regionerna använt statsbidragen för omställningen. Det sker inte heller någon ansvarsutkrävande uppföljning för att säkerställa att regioner och kommuner lever upp till de krav som ställs i överenskommelserna. Sveriges Kommuner och Regioner (SKR) har en tydlig påverkan på styrningen vilket kan vara problematiskt eftersom deras roll kan tolkas som att de företräder och förhandlar åt både sig själv, regeringen samt kommuner och regioner på samma gång. Vi ser även att SKR tagit fram en egen målbild för omställningen som enbart delvis motsvarar regeringens mål, med större fokus på personcentrering och frånvaro av målet om en stärkt primärvård.
Regeringen konkretiserar i vissa fall vilka insatser som regioner och kommuner ska genomföra för att nå omställningens mål i överenskommelserna. Samtidigt saknar vi i de flesta fall en beskrivning av vad det är som ska leda till måluppfyllelse. Regeringen behöver antingen vara tydligare med vad som leder till att målen uppnås, eller i större utsträckning låta regioner och kommuner identifiera relevanta insatser. Det kräver samtidigt att regioner och kommuner genomför lokala analyser för att identifiera vilka insatser som svarar mot lokala behov och därefter följer upp genomförda insatser. Våra resultat visar att uppföljningen av omställningen i många fall saknas i dag.
Omställningen har inte ett tydligt genomslag i regionernas styrning
Omställningen har inte på ett tydligt sätt fått genomslag i den formella bindande styrningen i regionerna. Det handlar exempelvis om att det inte har skett några tydliga förändringar av vårdcentralernas uppdrag eller att regionerna inte har ökat resurserna till primärvården. Vi kan inte se att det lagstadgade grunduppdraget för primärvården har bidragit med ökad enhetlighet i primärvårdens utformning och uppdrag. Utöver det ser vi att det obligatoriska vårdvalet i primärvården i vissa fall kan vara ett hinder för att nå omställningens mål. Det handlar exempelvis om att samverkan försvåras när fler olika aktörer ska samverka, och att principen om likabehandling kan försvåra möjligheten att testa och införa nya arbetssätt eller verksamhetsformer.
Vi vet för lite om hur kommunerna styr primärvården
Kommunerna står för cirka en tredjedel av de totala kostnaderna för primärvården. Trots att de är en viktig aktör i omställningen saknas mycket kunskap om hur den kommunala primärvården styrs och organiseras. Flera olika resultat pekar dock på att kommunernas insatser har ökat de senaste åren, eftersom patienter med mer komplexa och krävande behov vårdas i hemmet eller i kommunala boendeformer. Vi vet inte fullt ut vad ökningen beror på, men det kan ha skett en ansvarsförskjutning från regionerna. Det medför ett behov av att se över och tydliggöra ansvarsfördelningen mellan regioner och kommuner.
Omställningen i landsbygd och områden med socioekonomiska utmaningar
Kompetensförsörjningen i primärvården är en större utmaning i landsbygdskommuner än andra kommuner. Samtidigt verkar samverkan mellan regioner och kommuner fungera bättre, troligen som en konsekvens av att färre aktörer behöver samverka. Regionerna försöker främja etableringen av vårdcentraler i landsbygden genom att på olika sätt rikta specifik ersättning till dem i ersättningsmodellerna.
I områden med socioekonomiska utmaningar finns fler men mindre vårdcentraler. Det finns också en större brist på läkare och distriktssköterskor, samt svårigheter att rekrytera personal. De som bor i de här områdena har ofta ett större vårdbehov, vilket ställer högre krav på vårdgivarna.
Omställningen kräver en samlad styrstrategi
Vi menar att omställningen är relevant och behövs för att kunna möta framtidens vårdbehov. Primärvården är den del av hälso- och sjukvårdssystemet som har bäst förutsättningar att ge vård till personer med flera sjukdomar och behov av insatser och som behöver en tydlig samordnande part i sin vård. Det fortsatta arbetet med omställningen kräver dock förändringar i styrningen. Alla aktörer måste vara med och ta fram relevanta mål utifrån en gemensam behovsbild. Styrningen måste därefter omsättas på alla nivåer.
Vi lämnar ett antal rekommendationer för det fortsatta arbetet, framför allt för hur omställningens mål ska kunna uppnås i högre grad. Våra rekommendationer har fokus på hur den statliga styrningen kan bli tydligare, hur den statliga och regionala styrningen kan samordnas och tydliggöras, hur primärvården kan stärkas samt hur uppföljningen av omställningen kan förbättras.
Vi rekommenderar att regeringen förtydligar och utvecklar den statliga styrningen av omställningen
- Vi rekommenderar regeringen att tydliggöra syftet och målen för omställningen.
- Vi rekommenderar regeringen att prioritera de olika målen för omställningen och att prioritera målet om en stärkt primärvård högst.
- Vi rekommenderar att regeringen utvecklar den ansvarsutkrävande styrningen av omställningen.
Vi rekommenderar att regeringen, regionerna och kommunerna säkerställer en tydligare och mer samordnad styrning från nationell till regional och kommunal nivå
- Vi rekommenderar regeringen att utveckla formerna för dialog med regioner och kommuner för en mer samordnad styrning.
- Vi rekommenderar regeringen och regionerna att inkludera hela hälso- och sjukvården i den samlade styrstrategin.
- Vi rekommenderar regioner och kommuner att tydligare omsätta omställningen i den formella styrningen och att regeringen understödjer det arbetet.
Vi rekommenderar regeringen, regionerna och kommunerna att stärka primärvårdens förutsättningar
- Vi rekommenderar regioner och kommuner att säkerställa att primärvården har tillräckliga ekonomiska resurser för sitt uppdrag.
- Vi rekommenderar regeringen, regionerna och kommunerna att genomföra insatser för att förbättra arbetsmiljön i primärvården.
- Vi rekommenderar regeringen, regionerna och kommunerna att arbeta för en god tillgång till personal i primärvården.
Vi rekommenderar regeringen, regionerna och kommunerna att stärka uppföljningen av primärvården och omställningen
- Vi rekommenderar regeringen att förbättra förutsättningarna för att följa upp den regionala primärvården genom att införa ett primärvårdsregister.
- Vi rekommenderar regeringen att öka kunskapen om den kommunala primärvården genom att utveckla befintliga register samt kartlägga kommunernas styrning och organisation.
- Vi rekommenderar regioner och kommuner att stärka sin uppföljning av omställningen och öka erfarenhetsutbytet.
1 En omställning med fokus på primärvården
I det här kapitlet beskriver vi övergripande vad regeringen hade för intentioner med omställningen och redogör kortfattat för primärvårdens organisation. Vi presenterar även vårt uppdrag och sammanfattar översiktligt våra tidigare publikationer inom uppdraget. Till sist beskriver vi rapportens disposition.
1.1 Regeringen tog initiativ till omställningen
I januari 2018 lämnade regeringen en proposition till riksdagen med förslag till ett första steg i hälso- och sjukvårdens omställning till en god och nära vård, där primärvården skulle bli den tydliga basen och första linjen i hälso- och sjukvården (prop. 2017/18:83). Regeringen har därefter lämnat ytterligare förslag i propositioner, bland annat med en förtydligad målbild för omställningen (prop. 2019/20:164, prop. 2021/22:72, prop. 2021/22:260).
1.1.1 Ett initiativ för att öka effektiviteten och klara ökade behov
Regeringen tog initiativ till en omställning till god och nära vård genom att förordna en särskild utredare för den utredning som tog namnet Samordnad utveckling för god och nära vård och som har lämnat fem betänkanden (SOU 2017:53, SOU 2018:39, SOU 2019:29, SOU 2020:19, SOU 2021:6). Regeringen motiverade utredningen med att hälso- och sjukvårdens struktur och organisation behövde förändras på grund av den demografiska utvecklingen, fler personer med kroniska sjukdomar, begränsade resurser, urbanisering och utvecklingen inom andra områden, som medicinteknik, it och behov hos vårdpersonal. En del i förändringen handlade om att organisera vården utifrån allmänhetens och patienternas behov. Det långsiktiga målet var ett effektivare resursutnyttjande, ökad kvalitet och bättre tillgänglighet samt ökat förtroendet hos befolkningen. Målet var att på sikt förverkliga en strukturreform med fokus på primärvården (Dir. 2017:24).
Vi tolkar målet som en genomgripande förändring av sättet att styra och organisera sjukvården, där primärvården får en större och mer central roll i systemet.
1.1.2 Från sjukhustungt system till stärkt primärvård
Utredningens förslag har tagits vidare i propositioner som tydliggör regeringens syfte och mål för omställningen. Som motiv för omställningen skrev regeringen i proposition 2019/20:164, s. 12:
”Framtidens hälsosystem måste ha en stark primärvård som bas för att klara de utmaningar som hälso- och sjukvården står inför. Regeringens uppfattning är därför att en förstärkning och utveckling av primärvården är nödvändig.”
Regeringen lyfte fram behovet av att gå från ett sjukhustungt system till ett system där primärvården får förutsättningar för att klara uppdraget som första linjens vård. Tanken var att reformera hälso- och sjukvårdssystemet för att stärka och utveckla de delar i systemet som har bäst förutsättningar för att hantera både närheten till patienten och komplexiteten i sjukdomstillstånd.
Regeringen beskrev också att det är viktigt att vården i högre grad motsvarar befolkningens behov av och förväntningar på bland annat tillgänglighet, kontinuitet och delaktighet. Enligt regeringen kännetecknas en modern hälso- och sjukvård av ett effektivare resursutnyttjande samt utvecklas utifrån möjligheten att stödja vid långvariga och kroniska tillstånd, ofta med hög komplexitet. Vårdens struktur måste underlätta koordineringen av olika vårdinstanser och aktörer, utifrån varje patients individuella behov. Ett av skälen till att stärka primärvårdens roll är att uppnå en jämlik och resurseffektiv hälso- och sjukvård (prop. 2019/20:164).
1.1.3 Omställningen omfattar lagändringar, stimulansmedel och myndighetsuppdrag
Regeringens insatser för att stödja omställningen omfattar lagändringar, stimulansmedel och uppdrag till flera myndigheter. Mellan 2019–2024 har regeringen träffat årliga överenskommelser med Sveriges Kommuner och Regioner (SKR) för att stödja regioners och kommuners arbete med omställningen (Socialdepartementet & SKL 2019; Socialdepartementet & SKR 2020, 2021, 2022, 2023, 2024). Överenskommelserna har i viss mån haft olika inriktning men kärnan har varit att utveckla den nära vården, med primärvården som nav, och att skapa goda förutsättningar för vårdens medarbetare.
1.2 Primärvård utförs av regioner och kommuner
Regeringen beskriver omställningen som en primärvårdsreform. I det här avsnittet beskriver vi regioners och kommuners formella uppdrag när det gäller primärvården.
1.2.1 Regionala primärvården och vårdcentralernas roll
Med primärvård avses enligt 2 kap. 6 § hälso- och sjukvårdslagen (2017:30), HSL, hälso- och sjukvårdsverksamhet där öppen vård ges utan avgränsning när det gäller sjukdomar, ålder eller patientgrupper. Regionen ska enligt 7 kap. 3 § HSL organisera primärvården i vårdvalssystem, så att alla som omfattas av regionens ansvar för hälso- och sjukvård kan välja vårdgivare samt välja och få tillgång till en fast läkarkontakt.
Den vård som bedrivs med utgångspunkt i vårdcentralerna är kärnan i den regionala primärvården. Med vårdcentral avser vi i den här rapporten de vårdcentraler, hälsocentraler eller motsvarande som är godkända i regionen och ingår i vårdvalet. Det obligatoriska vårdvalssystem som finns för vårdcentraler har olika namn i olika regioner. Vi kommer använda begreppet vårdval vårdcentral. Regionerna avgör själva den närmare organiseringen av primärvården, och vissa regioner organiserar till exempel mödravård, barnhälsovård och rehabilitering i egna vårdval separat från vårdcentralerna.
1.2.2 Regioner och kommuner delar på ansvaret för primärvården
Enligt 8 kap. 1 § HSL är regionen övergripande ansvarig för att invånarna får en god hälso- och sjukvård, men ansvaret för primärvården delas med kommunerna när det gäller vissa grupper. Kommunerna är enligt 12 kap. 1 § HSL ansvariga för att erbjuda vissa hälso- och sjukvårdsinsatser i
- permanent särskilt boende, korttidsboende och dagverksamhet som är reglerade i socialtjänstlagen (exempelvis särskilt boende för äldre).
- bostad med särskild service och daglig verksamhet som är reglerad i lagen (1993:387) om stöd och service till vissa funktionshindrade, LSS (exempelvis LSS-boenden och socialpsykiatriska boenden).
Kommunerna får även ta över ansvaret för andra grupper när det gäller hälso- och sjukvårdsinsatser i hemmet. Detta är frivilligt, och bygger på att regionen och kommunen kommer överens om det, vilket har skett i alla regioner utom Stockholm. Kommunerna får ersättning genom skatteväxling och ansvaret för insatser är begränsade till primärvård. Däremot gäller inte kommunens ansvar för ovanstående gruppers sjukvårdsinsatser som utförs av läkare (12 kap. 3 § HSL). Det är alltid regionens ansvar att tillhandahålla läkarresurser för dessa grupper i samverkan med kommunen (16 kap. 1 § HSL).
1.3 Vårt uppdrag är att utvärdera omställningen
Myndigheten för vård- och omsorgsanalys fick 2020 uppdraget att utvärdera omställningen till en god och nära vård (Socialdepartementet 2020c). Enligt uppdraget ska vi utvärdera omställningen ur både ett patient- och ett systemperspektiv. Vi har valt att komplettera utvärderingen med de yrkesverksammas perspektiv. Vi ska också utvärdera utvecklingen av fast läkarkontakt och kompetensförsörjningen inom primärvården, samt belysa samverkan mellan den regionala och kommunala vården. Till sist ska vi också följa utvecklingen av den nära vården i glesbygd och socioekonomiskt utsatta områden.
Inom ramen för vårt uppdrag fick vi 2022 ett tilläggsuppdrag att genomföra kvantitativa kartläggningar av patienternas tillgång till fast läkarkontakt (Socialdepartementet 2022c). År 2024 ersattes tilläggsuppdraget med ett separat uppdrag att följa tillgången till fast läkarkontakt i primärvården ur befolkningens perspektiv (Socialdepartementet 2024b).
1.3.1 Vi har tidigare delrapporterat uppdraget
Vi har hittills lämnat sex delrapporter inom ramen för uppdraget:
- Fast kontakt i primärvården. Patienters uppfattning om tillgången till fast läkarkontakt och fast vårdkontakt i primärvården (Myndigheten för vård- och omsorgsanalys [Vård- och omsorgsanalys] 2021b).
- Nära vård i sikte? Utvärdering av omställningen till en god och nära vård: delrapport (Vård- och omsorgsanalys 2021d).
- Kontinuitet och fast läkarkontakt. Kartläggning av måluppfyllelsen i överenskommelserna om en god och nära vård: 2022 (Vård- och omsorgsanalys 2022c).
- Ordnat för omställning? Utvärdering av omställningen till en god och nära vård: delrapport (Vård- och omsorgsanalys 2023b).
- Kontinuitet och fast läkarkontakt. Kartläggning av måluppfyllelsen i överenskommelserna om en god och nära vård: 2023 (Vård- och omsorgsanalys 2023a).
- Fast läkarkontakt i primärvården 2024. Behov och tillgång ur befolkningens perspektiv (Vård- och omsorgsanalys 2024b).
I delrapporten Nära vård i sikte? hade vi ett tydligt fokus på omställningen ur patienternas perspektiv. Vi genomförde en enkät till befolkningen och kunde konstatera att det fanns få tecken på att omställningen hade inneburit förbättringar. Vi gjorde även en fördjupad analys av kommunernas kostnader för hälso- och sjukvården. I ett urval av kommuner såg vi att kostnaderna för hälso- och sjukvården ökade snabbt. Våra analyser visar att kommunernas hälso- och sjukvård uppskattningsvis står för drygt en tredjedel av de totala kostnaderna för primärvården i både kommuner och regioner. Till sist genomförde vi intervjuer med patienter och yrkesverksamma och kunde konstatera att det fanns ett brett stöd för omställningens mål och en stor efterfrågan på förbättringar.
Till arbetet med delrapporten Ordnat för omställning? var de yrkesverksammas perspektiv ett fokusområde. Vi genomförde en enkät till chefer på landets samtliga vårdcentraler. Resultaten visade att verksamheterna inte hade fått förutsättningar att nå omställningens mål eller uppfylla väsentliga delar i primärvårdens grunduppdrag. Vi såg att kompetensförsörjningen var en stor utmaning och att antalet specialistläkare och distriktssköterskor hade minskat mellan 2017–2022. Vi identifierade bristande arbetsmiljö som ett hot mot kompetensförsörjningen och primärvårdens roll som navet i omställningen. Vi gjorde också en fördjupad analys av primärvården i landsbygd och i områden med socioekonomiska utmaningar.
I delrapporterna om fast läkarkontakt har vi följt befolkningens uppfattning om tillgången till fast läkare i primärvården. Resultaten visar att bara tre av tio i befolkningen uppfattar att de har tillgång till en fast läkare, trots att över hälften upplever ett behov. Tillgången är högre i grupper med större vårdbehov, men vi ser inte någon ökning av tillgången för befolkningen i stort.
1.3.2 I slutrapporten bedömer vi omställningen som helhet
Det här är vår slutrapport av uppdraget att utvärdera omställningen. I rapporten ger vi vår samlade bedömning av omställningens effekter och måluppfyllelse, i den utsträckning som det är möjligt att mäta effekter. Vi bedömer också vilka förändringar omställningen har bidragit till, och vilka utmaningar som kvarstår. Resultatet av vår utvärdering ska kunna användas av andra myndigheter och huvudmän i deras fortsatta arbete med omställningen. I rapporten lämnar vi också rekommendationer till regeringen, regionerna och kommunerna om det fortsatta arbetet med omställningen.
Slutsatserna och rekommendationerna i den här rapporten är baserade på våra sammantagna resultat från alla redovisningar av uppdraget att utvärdera omställningen.
1.4 Rapportens disposition
Vi har valt att dela in rapporten i ett antal kapitel som beskriver styrningen av omställningen på nationell och regional nivå, samt kapitel som ger en bild av resultaten av omställningen. Kapitel 2–4 beskriver vilka metoder vi har använt, presenterar våra övergripande slutsatser för omställningen som helhet, samt sammanfattar våra slutsatser utifrån våra frågeställningar och ger rekommendationer för det fortsatta arbetet:
- Kapitel 2 beskriver det analytiska ramverk och de metoder som vi har använt i vår utvärdering.
- Kapitel 3 innehåller de övergripande slutsatserna och analysen av resultaten från vår utvärdering av omställningen som helhet. Vi besvarar frågeställningarna om vilka åtgärder regeringen, regionerna och kommunerna har genomfört och hur målen har omsatts i regioner och kommuner.
- Kapitel 4 sammanfattar våra slutsatser och presenterar de rekommendationer som vi lämnar för det fortsatta arbetet. Vi besvarar frågeställningarna om vilka förändringar som skett ur patienternas, de yrkesverksammas och systemets perspektiv och ifall regeringens mål för omställningen uppnåtts och vilka ytterligare åtgärder som behövs för att ställa om till en god och nära vård.
Övriga kapitel är fördjupningar av olika delar av vår uppföljning.
- Kapitel 5–10 beskriver styrningen av omställningen.
- Kapitel 11 beskriver vilka insatser som genomförts i regioner och kommuner till följd av omställningen samt hur stimulansmedlen för omställningen använts.
- Kapitel 12 beskriver utvecklingen av kompetensförsörjningen.
- Kapitel 13–15 beskriver utfall och effekter av omställningsarbetet ur patienternas, de yrkesverksammas och systemets perspektiv.
- Kapitel 16 beskriver de ansvarsutkrävande insatser som genomförts inom omställningen.
2 Metod
I vår utvärdering av omställningen har vi utgått ifrån ett analytiskt ramverk som beskriver vår tolkning av hur omställningen ska gå till. För att besvara våra frågeställningar har vi använt en rad olika metoder och datakällor. I det här kapitlet presenterar vi vårt analytiska ramverk och ger en översiktlig beskrivning av de metoder som vi använt oss av.
2.1 Vår uppföljning utgår ifrån ett analytiskt ramverk
Det analytiska ramverk som vi utgår ifrån framgår av figur 1. Ramverket är baserat på en programteoretisk ansats som är tänkt att beskriva kedjan mellan utgångsläge och mål för omställningen, styrning för att nå önskade resultat, genomförda insatser och effekter. I det här avsnittet beskriver vi det analytiska ramverket, och de olika komponenterna som vi anser har betydelse för omställningen, från mål till måluppfyllelse. Det ligger till grund för vilken datainsamling och vilka analyser vi genomför.
2.1.1 Ramverket utgår ifrån målen för omställningen
I vårt ramverk utgår vi ifrån regeringens övergripande mål för omställningen. Målen ger ramen för vad omställningen är tänkt att leda till. För att regeringens mål ska uppnås krävs det att målen omsätts i styrning – nationellt, regionalt och i verksamheterna.
Figur 1. Analytiskt ramverk.
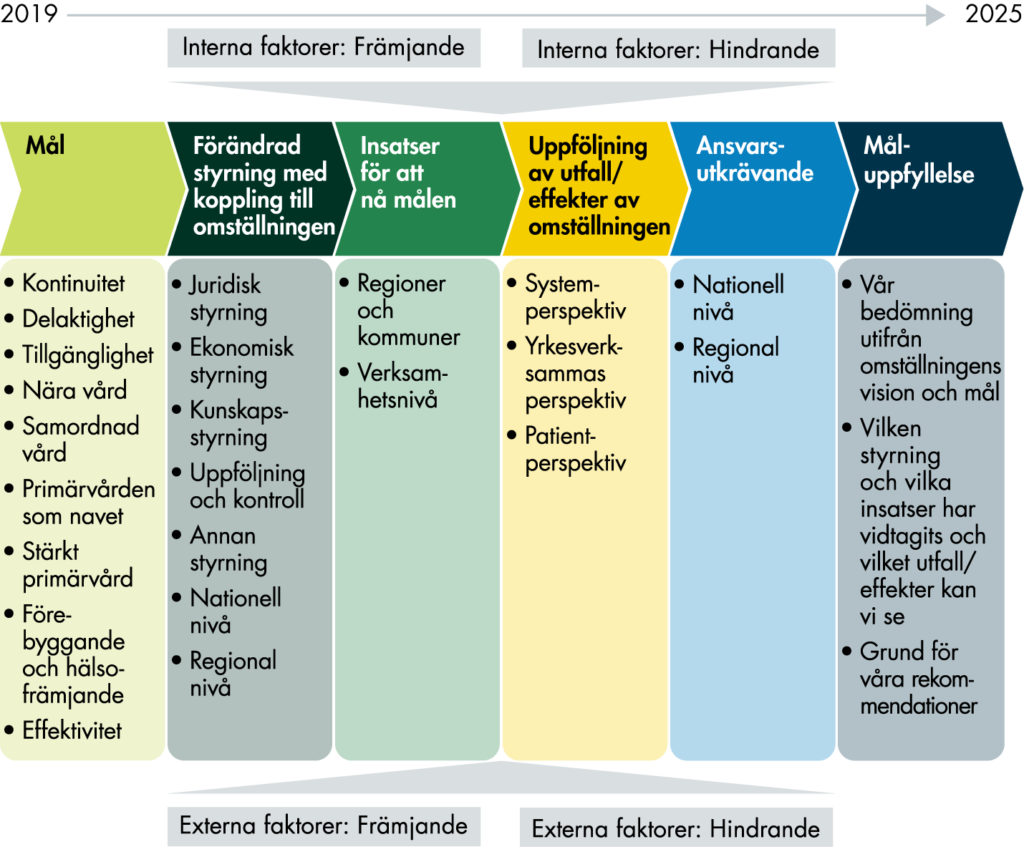
På nationell nivå styr regeringen genom att initiera lagstiftning, genom överenskommelser med SKR samt genom att ge myndigheter uppdrag som relaterar till omställningen. Regioner och kommuner har möjlighet att genom avtal styra ersättningsmodeller och uppdrag till vårdgivare inom olika delar av hälso- och sjukvården. En annan del av den regionala styrningen sker genom budgeten och primärvårdens resursallokering.
Nästa steg i kedjan mot måluppfyllelse är att styrningen omsätts i konkreta aktiviteter. Det omfattar både aktiviteter på en övergripande nivå i regioner och kommuner samt insatser ute i de enskilda verksamheterna.
Vi behöver också följa om de insatser som genomförs leder till resultat och tänkta effekter. Vi följer utfall och effekter ur tre olika perspektiv, figur 2.
En viktig komponent i styrningen är ansvarsutkrävande. Det syftar till att granska om berörda aktörer når de tänkta resultaten och genomför sanktioner vid negativa resultat eller incitament för att premiera positivt resultat.
Den sista komponenten i det analytiska ramverket är måluppfyllelsen. Här gör vi en bedömning utifrån omställningens syfte och mål, vilka insatser som har genomförts och vilka effekter vi kan se.
Figur 2. Centrala perspektiv för vår analys av resultat och effekter i omställningen.

2.1.2 Olika faktorer kan påverka omställningen
I ramverket ingår också olika interna och externa faktorer som kan tänkas påverka utvecklingen och arbetet inom omställningen. Interna faktorer finns inom organisationen medan externa faktorer finns utanför organisationen. Faktorerna kan både ha en främjande och en hindrande effekt. Interna faktorer påverkar både arbetet inom och utformningen av omställningen, och de kan också påverka utfallet. Externa faktorer ligger utanför omställningens kontroll, men har betydelse för utfallet.
2.2 Våra frågeställningar
För att besvara frågorna använder vi både de analyser vi presenterar i den här rapporten och våra tidigare publicerade resultat. Frågorna utgår ifrån det analytiska ramverket:
- Vilka åtgärder har regeringen, regionerna och kommunerna genomfört för att ställa om hälso- och sjukvården till en god och nära vård?
- Hur har målen omsatts i regionerna och kommunerna? Vilka förändringar har skett utifrån ett systemperspektiv samt ur patienternas och de yrkesverksammas perspektiv?
- Har regeringens mål för omställningen uppnåtts?
- Vilka ytterligare åtgärder behövs för att ställa om hälso- och sjukvården till en god och nära vård?
2.2.1 Rapporten utgår ifrån ramverket och svarar på våra frågor
I inledningen av varje kapitel visar vi var vi befinner oss i vår analysmodell. Figur 3 visar vilka kapitel i rapporten som beskriver de olika delarna i ramverket, och vilka frågor som besvaras i respektive kapitel.
Figur 3. Kapitel i rapporten som beskriver olika delar av vårt analysramverk och besvarar våra frågeställningar.

2.3 Vi använder flera olika metoder i vår uppföljning
I vår uppföljning av omställningen har vi använt uppgifter från patienter och befolkningen, kommuner, regioner, register och andra datakällor. I figur 4 visar vi vilka datakällor som vi använt i respektive del av vårt arbete utifrån vårt analysramverk. I det här avsnittet beskriver vi våra huvudsakliga datainsamlingar översiktligt – en mer utförlig beskrivning av respektive datakälla och metod finns i bilagorna.
2.3.1 Vi har analyserat en rad olika dokument
För att kartlägga vilka mål som finns för omställningen har vi främst analyserat regeringens proposition Inriktning för nära och tillgänglig vård – en primärvårdsreform, 2019/20:164. För att undersöka i vilken utsträckning de olika målen adresseras i överenskommelserna har vi analyserat de sex överenskommelser om god och nära vård som regeringen ingått med SKR.
Vi har genomfört en analys av regionernas budgetar och årsredovisningar för att se om omställningen har fått något genomslag i den övergripande styrningen i regionerna. Analysen bygger på en genomgång av senast tillgängliga budgetar och årsredovisningar på regionnivå, oftast 2022 eller 2023.
Vi har också samlat in samtliga regioners förfrågningsunderlag, regelböcker eller motsvarande dokument som formellt reglerar uppdraget till vårdgivare inom vårdval för vårdcentraler. Fortsättningsvis kallar vi de underlagen förfrågningsunderlag.
I tio regioner har regionrevisorerna genomfört specifika granskningar med fokus på omställningen. Vi har analyserat revisionsrapporterna med utgångspunkt i de bedömningar och förslag på åtgärder som revisorerna lämnar.
Slutligen har vi även tagit del av Socialstyrelsens rapporter om regioners och kommuners insatser inom omställningen, samt IVO:s tillsyn av omställningen.
2.3.2 Vi har använt flera olika enkäter till olika målgrupper
I vårt arbete med att kartlägga den förändrade styrningen och insatserna inom omställningen har vi använt två enkätundersökningar som regionerna har besvarat. Dels samlade Socialstyrelsen in underlag från samtliga regioner och kommuner om deras arbete med omställningen. Vi har tagit del av svaren på den enkät som samtliga regioner besvarade i mars 2024. Dels genomförde SKR en undersökning av regionernas valfrihetssystem under 2024. Enkäten innehöll en fördjupad kartläggning av regionernas organisering av primärvården utifrån dess olika verksamhetsområden.
Figur 4. Metoder och källor vi använder i utvärderingen.
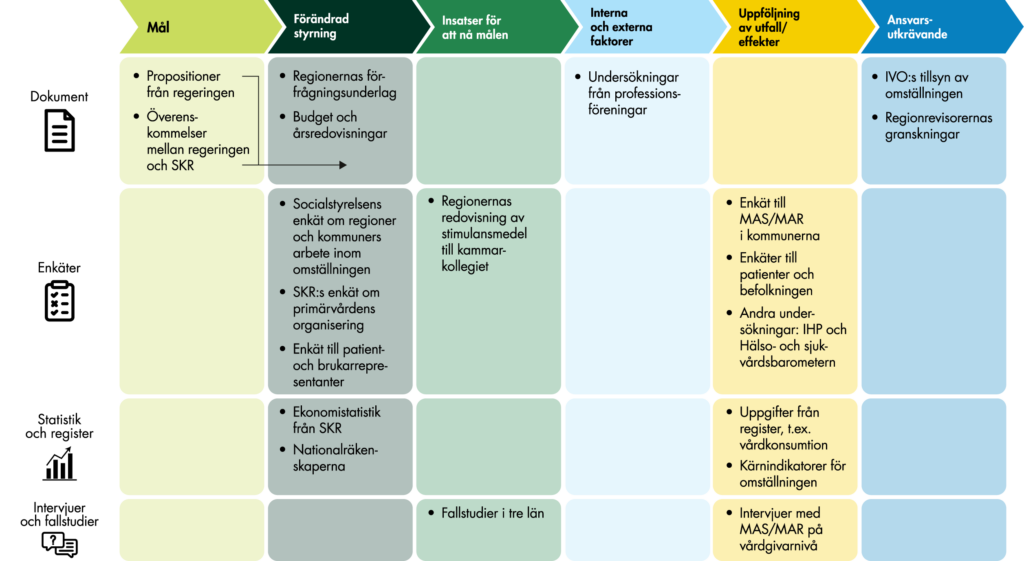
Vi har även genomfört en enkät till företrädare för patient- och brukarorganisationer. Enkäten genomfördes inom ramen för arbetet med vårt PM En för alla: Erfarenheter av patientmedverkan i styrning och ledning av hälso- och sjukvården (Vård- och omsorgsanalys 2024a). I enkäten ställde vi en fråga om erfarenheter av samverkan om omställningen till patientrepresentanter i brukarråd, funktionshinderråd och råd på universitetssjukhus. Totalt svarade 144 personer.
För att belysa patienternas erfarenheter av vården relaterat till omställningens mål har vi genomfört en enkät till personer i en befolkningspanel. Resultaten har vi bland annat jämfört med tidigare liknande enkäter, exempelvis en enkät till vår egen befolkningspanel och den internationella enkätundersökningen International Health Policy Survey (IHP) som riktats till befolkningen.
Vi har även tagit del av enkätundersökningar till patienter och befolkningen som andra aktörer genomfört, exempelvis Hälso- och sjukvårdsbarometern och SOM-institutets undersökningar om förtroende.
2.3.3 Vi använder statistik och data från register
Vi använder ett antal mått och indikatorer för att följa hur omställningen påverkar hälso- och sjukvårdssystemet. Vi har bland annat samlat in uppgifter från SKR:s verksamhets- och ekonomistatistik och Socialstyrelsens patientregister och läkemedelsregister.
2.3.4 Vi kompletterar våra analyser med intervjuer och fallstudier
Vi har genomfört fallstudier i tre län för att få kunskap om hur omställningen omsatts i praktiken. Inom ramen för våra fallstudier har vi skickat skriftliga frågor till olika verksamhetsföreträdare för regioner och kommuner. Bland annat ställde vi frågor till samordnare för arbetet med omställningen, chefer på vårdcentraler och MAS i kommuner. Totalt fick vi svar från 15 personer. De län som vi har inkluderat i studien är Västernorrlands län, Kronobergs län och Västra Götalands län.
För att få kompletterande information om förutsättningarna för omställningen i kommunerna har vi också genomfört en intervjustudie med MAS och MAR som är verksamma på vårdgivarnivå.
2.4 Avgränsningar
Vi har i arbetet med vår rapport valt att fokusera analyserna på specifika områden och datakällor, vilket också inneburit vissa avgränsningar. I det här avsnittet beskriver vi de avgränsningar vi har gjort.
2.4.1 Vi fokuserar främst på primärvården
I vårt arbete har vi i stor utsträckning avgränsat oss till att utvärdera effekter i primärvården. Vi fokuserar exempelvis på om omställningen har fått genomslag i den regionala styrningen av primärvården. Vi undersöker också vilka insatser som regioner och kommuner genomfört i primärvården till följd av omställningen. Vi har därmed inte analyserat om uppdragen inom den specialiserade vården och sjukhusen förändrats som en konsekvens av omställningen. Vi följer dock vårdkonsumtionen inom både öppen och sluten specialiserad vård.
När vi skriver primärvård avser vi oftast både den regionala och kommunala primärvården. När det är behövs specificerar vi vilken del av primärvården vi avser.
2.4.2 Nationell statistik saknas för den kommunala hälso- och sjukvården
Det saknas nationell statistik på flera områden som är centrala för omställningen inom den kommunala hälso- och sjukvården. Det handlar om uppgifter som kan ge en heltäckande bild av kostnader, patientbehov och konsumtion av vård. Det saknas också information på nationell nivå om organiseringen och styrningen av den kommunala hälso- och sjukvården.
I vissa fall har vi gjort egna datainsamlingar och analyser för att kunna följa omställningen i den kommunala hälso- och sjukvården, exempelvis vår enkät till MAS och MAR. Vi har även försökt att göra egna beräkningar av kostnadsutvecklingen inom den kommunala hälso- och sjukvården. I andra fall har vi behövt avgränsa oss från att ta med den kommunala hälso- och sjukvården i vårt arbete. Till exempel har vi inte kartlagt hur omställningen har påverkat kommunernas styrning av hälso- och sjukvården.
2.4.3 Den nära vården i områden med socioekonomiska utmaningar
I vårt uppdrag ingår att belysa utvecklingen av den nära vården i socioekonomiskt utsatta områden. Det är ett begrepp som saknar en entydig definition, och i dagligt tal används begrepp som utsatta områden eller utanförskapsområden utan att det helt och hållet framgår vad de syftar på. Vi har valt att fokusera på utsatthet genom livsvillkor som har betydelse för hälsan, nämligen utbildningsnivå.
Även när det gäller utvecklingen av omställningen relaterat till socioekonomi fokuserar vi på patientperspektivet i den här rapporten. I Ordnat för omställning? gjorde vi fördjupade analyser relaterat till omställningen som helhet (Vård- och omsorgsanalys 2023b).
2.4.4 Den nära vården i landsbygden
I vårt uppdrag från regeringen ingår att belysa utvecklingen av den nära vården i glesbygd. I den här rapporten beskriver vi framför allt utvecklingen av omställningen i landsbygden ur ett patientperspektiv. I vår tidigare rapport Ordnat för omställning? gjorde vi fördjupade analyser av omställningen ur ett landsbygdsperspektiv (Vård- och omsorgsanalys 2023b).
Våra analyser bygger på Tillväxtanalys (2014) klassificering av kommuntyper, som utgår från kommuntypernas befolkningstäthet, befolkningens storlek och avståndet till större städer. Vi redovisar våra resultat utifrån den övergripande kategoriseringen i landsbygdskommuner, blandade kommuner och storstadskommuner, där landsbygds- respektive storstadskommuner är ytterligheterna på skalan (Tillväxtverket 2021) .
3 Vår sammantagna analys av omställningen
- Vilka åtgärder har regeringen, regioner och kommuner genomfört för att ställa om hälso- och sjukvården till en god och nära vård?
- Hur har målen omsatts i regioner och kommuner? Vilka förändringar har skett utifrån ett systemperspektiv samt ur patienters och yrkesverksammas perspektiv?
Den statliga styrningen av omställningen är omfattande men delvis otydlig och saknar ansvarsutkrävande komponenter. Våra analyser visar att det saknas en tydlig beskrivning av det överordnade syftet med omställningen och vad omställningen betyder. Mångfalden av mål har lett till att olika aktörer har olika fokus och att tolkningarna av vad omställningen innebär varierar. Det saknas också en helhetssyn på hur olika delar av vården ska samverka för att uppnå målen, i synnerhet hur resurser ska prioriteras mellan olika delar av vården.
Omställningen har inte heller fått ett tydligt genomslag i den formella styrningen i regionerna, exempelvis genom förändrade uppdrag för vårdcentralerna. Samtidigt pågår det mycket arbete med omställningen i regioner och kommuner. Men omställningen verkar främst ha resulterat i olika avgränsade projekt som i och för sig är i linje med omställningens mål, men som inte på ett tydligt sätt bidrar till en omstrukturering av primärvården och där vi inte kan se ett tydligt genomslag.
3.1 Omställningen påverkar hela sjukvårdssystemet
I förarbetena till omställningen betonar regeringen att den inte bara är en primärvårdsreform, utan en strukturomvandling av hela sjukvården (prop. 2019/20:164). I det här avsnittet utvecklar vi vad vi ser att omställningen som en primärvårdsreform innebär för hela hälso- och sjukvårdssystemet.
3.1.1 Omställningen behöver ett tydligare syfte
Det finns ett behov av att den här typen av genomgripande förändringar som en strukturomvandling av hela sjukvården innebär har ett tydligt beskrivet syfte som kan visa riktningen under hela processen. Ett syfte med omställningen var att öka effektiviteten i vården och på så sätt ha bättre förutsättningar att möta framtida vårdbehov. Vården ska också organiseras utifrån patienternas och befolkningens behov. Omställningen ska medföra en förflyttning från ett sjukhustungt system som dominerats av investeringar i specialistvård och sjukhus, till en organisation där primärvården är navet i vården. Regeringen beskriver att vården ska utföras närmare patienterna och ett ökat fokus på primärvården ska göra vården mer tillgänglig. Regeringens långsiktiga mål var en strukturreform med fokus på primärvården (Dir. 2017:24). Med strukturreform avser vi genomgripande förändringar av sättet att styra och organisera sjukvården.
Även om det är tydligt att primärvården ska stå i fokus för reformen menar vi att regeringen behöver vara mer tydlig och precis i sin beskrivning av vad som är det överordnade syftet och kontinuerligt återkomma till den beskrivningen. Det saknas ett tydligt övergripande syfte och de beskrivningar som finns i dag är vagt formulerade och genomsyrar inte den samlade styrningen av omställningen. Regeringen motiverar inte tillräckligt tydligt varför omställningen behövs. Det är därmed svårt att kortfattat redogöra för vad omställningen ska innebära och på ett enkelt sätt tydligt kommunicera en målbild för omställningen.
3.1.2 Omställningen påverkar hela systemet
Även om omställningen tar sikte på primärvården, är primärvården samtidigt del av ett system. Om det sker förändringar i primärvården kommer det att påverka hela systemet. För att omställningens mål ska uppnås behöver det också ske förändringar i andra delar av hälso- och sjukvårdssystemet.
En del i omställningen är ett lagstadgat grunduppdrag för primärvården. Vår bedömning är att det nya grunduppdraget tillsammans med övriga mål för omställningen i praktiken innebär ett utökat ansvar och en ambitionshöjning för primärvården. I synnerhet anser vi att förtydligandena om att primärvården ska tillhandahålla förebyggande insatser utifrån befolkningens behov, samordna insatserna för patienterna och möjliggöra forskningsarbete är förändringar som påverkar omfattningen av primärvårdens uppdrag. Vi menar att omställningen både innebär en fördjupning och en breddning av primärvårdens ansvar. Vår bedömning är att fördjupningen innebär att primärvården ska ta ett större ansvar för bland annat samordning och förebyggande insatser för befintliga patienter. Dessutom innebär omställningen en breddning genom att primärvården ska ta ett större ansvar för nya patientgrupper som tidigare vårdats i specialiserad vård.
För att primärvården ska kunna axla ett ansvar som både utökats på bredden och på djupet, behöver den förstärkas på flera sätt. Det kräver till exempel en förstärkning av personal, ekonomiska resurser och utökat stöd från den specialiserade vården. Hela sjukvårdssystemet måste stötta reformarbetet. Det krävs att det finns en gemensam prioritering och en delad målbild mellan olika verksamheter och vårdnivåer.
Otydligt vilken roll andra delar av systemet ska ha i omställningen
Det saknas kunskap om att omställningen pågår i hälso- och sjukvårdssystemet som helhet, och olika verksamheter tolkar omställningen på olika sätt. Det är oklart vilken roll sjukhusen och annan specialiserad vård ska spela. Oklarheterna gäller till exempel om vård ska flyttas från sjukhusen och vilka patientgrupper det i sådant fall omfattar eller om omställningen snarare handlar om att sjukhusen ska arbeta med mobila team och öka fokus på personcentrering.
Sjukhusens roll och i vilken utsträckning förflyttningar förverkligas påverkas av faktorer som vilka uppdrag de olika aktörerna i systemet har, tillgången till kompetens i systemet, arbetssätt och tillgängliga resurser. Det kan finnas flera hinder till en förändring. Ur ett kortsiktigt perspektiv finns det exempelvis en risk att sjukhusen har ett begränsat intresse av att bidra till förflyttningar av patienter till primärvården. Det kan handla om att man inte räknar med att primärvården har kapacitet att ta hand om patienterna, att en förflyttning kan ställa ökade krav på samverkan med primärvården som kan vara svåra att möta. Det kan också vara att en förflyttning innebär att det egna uppdraget minskar, vilket i förlängningen kan innebära en minskning av budget och personal i den egna verksamheten. Vi kan också konstatera att regionerna i de flesta fall inte tar höjd för en strukturomvandling av hela sjukvårdssystemet i sitt strategiska arbete, exempelvis genom tydliga beskrivningar av ansvarsområden och gränsdragningar mellan vårdområden eller genom prioritering av resurser.
Samverkan mellan olika delar av systemet behöver utvecklas
Våra resultat pekar på ett behov av ökad tydlighet när det gäller olika aktörers roller och ansvar i sjukvårdssystemet. Det behövs en ökad förståelse och samverkan mellan alla aktörer för att nå omställningens mål. Det finns exempelvis oklarheter när det gäller avgränsning mot regional och kommunal primärvård och vilka insatser som ska utföras av respektive aktör. De MAS och MAR som svarat på vår enkät upplever att det har skett en uppgiftsförskjutning från regionerna till kommunerna utan dialog eller förändringar i uppdraget.
Våra resultat visar att samverkan måste förbättras. Det gäller i synnerhet mellan den specialiserade vården och vårdcentralerna, men även mellan regioner och kommuner generellt. Det är viktigt att det i hela systemet finns en förståelse för de olika verksamheternas förutsättningar. Till exempel har kommunerna uppdrag dygnet runt under veckans alla dagar och vårdcentralerna arbetar främst dagtid på vardagar.
3.1.3 Förändrad resursallokering kräver prioriteringar i systemet
Ett mål för omställningen handlar om en stärkt primärvård och regeringen har pekat ut en ökad resursandel för primärvården som ett centralt mått på måluppfyllelse för omställningen. För att uppnå en förändrad resursallokering krävs det en gemensam prioritering i hela hälso- och sjukvårdssystemet. Om resurserna ska öka inom primärvården måste resurser tas från någon annan del av systemet, förutsatt att den totala budgeten inte ökar. Det kräver att det finns stöd för att göra dessa prioriteringar hos regionala beslutsfattare och att det finns en samsyn kring utvecklingen inom hälso- och sjukvårdssystemet i det enskilda länet.
En resursöverföring från andra delar av vården för att skapa ett resurstillskott för primärvården kan få stora konsekvenser för de andra delarna av vården och deras prioriteringar, givet att det inte finns ett resursöverskott eller en tydlig effektiviseringspotential. Det kräver en noggrann prioriteringsanalys utifrån ett horisontellt perspektiv. Horisontella prioriteringar kallas de övergripande prioriteringar som görs mellan olika sjukdomsområden eller olika sjukdomsgrupper, och som i huvudsak grundar sig på politiskt administrativa beslut. Ett exempel är när man på politisk-administrativ nivå väljer att avsätta resurser för ett visst vårdområde framför andra vårdområden. Även om regeringen är tydlig med att resurserna för primärvården behöver öka, är man inte tydlig med varifrån resurserna ska tas. Det är naturligtvis ingen lätt fråga att svara på eftersom många delar av hälso- och sjukvården står inför stora behov och utmaningar, vilket gör prioriteringar komplexa.
Historiska erfarenheter visar att det är mycket utmanande att omfördela resurser från sjukhusvården till primärvården. Trots att politiker och tjänstemän sedan 1960-talet har pekat på ett behov av att stärka primärvården, har resurserna inte omfördelats i den linjen. En bidragande orsak kan vara sjukhusens starka ställning, där läkarkårens karriärvägar och status i stor utsträckning finns inom den specialiserade vården. En annan orsak kan vara en föråldrad idé om att primärvården bara handlägger ”enklare åkommor”, vilket kan leda till föreställningen om att man försvarar patienter med svårare vårdbehov genom att värna sjukhusvårdens resurser. Ett tredje skäl är sannolikt den långvariga bristen på specialister i allmänmedicin som har skapat en paradox: utan läkare finns det inte incitament att satsa på primärvården och utan ökade resurser ökar sannolikt inte primärvårdens attraktionskraft (SOU 2016:2).
Yttre omständigheter gör också att kostnadstrycket är större på annan specialiserad vård än primärvården. Det gäller till exempel nya behandlingsmöjligheter som kommer med nya läkemedel och metoder. Det handlar också om omvärldsläget som ökar behovet av att utöka kapaciteten av beredskapsskäl, framför allt i den specialiserade vården. Det kanske gör det omöjligt att tillföra primärvården resurser inom befintliga ramar.
3.1.4 Målet om en stärkt primärvård är centralt men får mindre genomslag
Vi menar att målet om en stärkt primärvård är en viktig förutsättning för att uppnå de övriga målen för omställningen. Därmed påverkar det också omställningens genomförande i stort. Samtidigt är en resursmässig förstärkning av primärvården det mål som enligt våra analyser i lägst utsträckning fått genomslag i styrningen, framför allt i överenskommelserna.
3.2 Målen för omställningen är relevanta men otydliga
Regeringen har beskrivit målen för omställningen i propositionen Inriktning för nära och tillgänglig vård – en primärvårdsreform (prop. 2019/20:164). Dessutom tydliggör regeringen målen för omställningen i de överenskommelser som man har träffat med SKR. I det här avsnittet presenterar vi vår sammanfattande bedömning av den statliga styrningen genom målen för omställningen. Vi har identifierat nio mål:
- ökad tillgänglighet
- personcentrerad vård och delaktiga patienter
- ökad kontinuitet med fokus på fast läkare
- att vården ska vara nära
- att vården är samordnad
- att primärvården är navet i vården
- ökat fokus på hälsofrämjande och förebyggande vård
- en stärkt primärvård
- en ökad effektivitet i vården.
3.2.1 Målen gäller relevanta problem och har brett stöd
Svensk sjukvård har länge haft starka medicinska resultat men ett sämre utfall för tillgänglighet, samordning och kontinuitet, se exempelvis (Vård- och omsorgsanalys 2024f). De utredningar som föregick omställningen har syftat till att ta itu med dessa utmaningar och ge förslag på ett mer effektivt vårdsystem. Vårt arbete visar också att det finns ett brett stöd för målen både bland patienter och yrkesverksamma (Vård- och omsorgsanalys 2021d). Det ger både legitimitet och är en viktig förutsättning för måluppfyllelse. Utifrån problembilden är vår bedömning att målen är relevanta, genom att de möter flera av de utmaningar som finns i vården.
Även om vi bedömer att målen riktas mot relevanta områden vill vi också påpeka att flera av målen redan sedan tidigare är lagkrav. Främst som krav i patientlagen (2014:821) som trädde i kraft den 1 januari 2015. Det handlar bland annat om delaktighet, kontinuitet, tillgänglighet och samordning, med andra ord kärnan i omställningen. Ur ett styrningsperspektiv kan det vara problematiskt att ha ett krav i lag och sedan sätta upp mål inom samma område i en överenskommelse med tillhörande statsbidrag. Det riskerar att urholka de krav som lagen ställer. Det blir framför allt problematiskt att regionerna tilldelas medel för att nå mål som de enligt lag redan ska uppfylla.
3.2.2 De många målen bidrar till otydlig styrning
Omställningen innehåller flera mål som omfattar olika dimensioner och kan innebära olika saker för olika personer och i olika sammanhang, se kapitel 5. Vår bedömning är att förekomsten av flera breda mål medför att det blir svårare att identifiera vad som är avsikten med omställningen. I förlängningen innebär det att styrningen blir otydlig. Vi ser också att regioner och kommuner lagt tid och resurser på att själva identifiera egna målbilder för omställningen, vilket i sig inte är konstigt när de nationella målformuleringarna är övergripande och vaga. Så många definierade mål medför dock en risk att de lokala tolkningarna blir för olika och bidrar till ytterligare oklarheter om vad omställningen egentligen är.
I och med mångfalden av mål blir det otydligt vad regioner och kommuner behöver göra och vad som förväntas ha den största effekten. Målen har dessutom olika karaktär, vilket påverkar på vilken nivå de ska förverkligas. Exempelvis handlar målet om en stärkt primärvård om en strukturell förändring av fördelningen av ekonomiska resurser och behöver därmed vara en del av den övergripande styrningen, medan personcentrering och delaktighet som det beskrivs i målen för omställningen i stor utsträckning uppfylls i det enskilda patientmötet som en konsekvens av ändrade arbetssätt.
3.2.3 Vägen till måluppfyllelse måste vara tydligare
För att den statliga styrningen ska få önskad effekt är det viktigt att de åtgärder som genomförs har förutsättningar att bidra till måluppfyllelsen. I regeringens övergripande beskrivning av omställningens mål saknas det konkretisering av vad som måste ske för att målen ska uppnås, både på en övergripande nivå i hela systemet och konkret i verksamheterna. Hur ska exempelvis en resursförstärkning av primärvården gå till? Hur ska regionerna klara av de nödvändiga horisontella prioriteringarna? Och hur ska en enskild vårdcentral kunna uppnå en bättre kontinuitet? Det finns en risk att det tänkta resultatet inte uppnås som en konsekvens av den breda ansatsen i omställningen och bristande prioritering av målen.
3.2.4 Överenskommelserna är både detaljerade och övergripande
Det finns flera sätt att sätta upp mål för statliga satsningar med statsbidrag. Om det är tydligt vilka mekanismer som bidrar till måluppfyllelse, kan regeringen ställa krav på vilka specifika åtgärder som ska genomföras för att uppnå målen. Om det däremot är otydligt vad som ska göras för att nå målet, behöver satsningen fokusera på måluppfyllelsen och mottagarna behöver få handlingsutrymme att genomföra olika insatser. I det senare fallet behöver målet vara mycket tydligt, så att det går att utvärdera måluppfyllelsen. I vissa fall är det mer ändamålsenligt med en mer övergripande vision på nationell nivå som konkretiseras på lokal nivå utifrån lokala förutsättningar.
I överenskommelser för omställningen har regeringen både styrt genom bredare målformuleringar och krav på specifika insatser. Vi ser både för- och nackdelar med regeringens olika sätt att styra och att det ställer olika krav på lokal förankring.
Vad målen innebär och vad som bidrar till måluppfyllelse saknas
Tonvikten i regeringens styrning av omställningen är breda målformuleringar där regionerna får frihet att själva definiera vad de ska göra. Men regeringen specificerar även insatser som de anser behöver genomföras. I överenskommelserna identifierar regeringen och SKR specifika åtgärder som regioner och kommuner ska göra, som att arbeta med dokumenterade överenskommelser eller fast läkarkontakt i primärvården. Den här typen av styrning förutsätter att regeringen har god kunskap om att de utpekade åtgärderna har önskad effekt, samt att åtgärderna är väl förankrade på lokal nivå. Utöver det innehåller överenskommelserna mer generella beskrivningar, som att göra insatser för att öka tillgängligheten utan att specificera vilken insats som ska göras eller vilken aspekt av tillgänglighet som ska öka. Samtidigt är målen inte tillräckligt tydligt definierade för att måluppfyllelsen ska kunna gå att utvärdera på ett adekvat sätt.
Överenskommelserna ställer inte krav på lokala analyser
Även om regeringen behöver formulera specifika mål i statliga satsningar för att de ska gå att utvärdera innebär det också risker. Mål som regeringen sätter upp på nationell nivå och som kompletteras med stimulansmedel kan vara starkt styrande, även i oförutsedda eller oönskade riktningar, och ibland riskera att andra viktiga områden prioriteras ned för mycket. Det kan alltså vara vanskligt att sätta upp mer specifika mål för det riskerar att leda fel. Det kan därför vara ändamålsenligt att regeringen endast tar fram en vision med övergripande mål, där regioner och kommuner förväntas anpassa målen till sina specifika behov och förutsättningar. Det förutsätter dock att regioner och kommuner genomför egna analyser av vilka insatser som de behöver genomföra för att nå regeringens mål utifrån de lokala behoven.
I överenskommelserna har det inte funnits krav på att regioner och kommuner ska genomföra lokala analyser för att identifiera vilka områden som är mest relevanta att de arbetar med i sina verksamheter. Men vi anser att sådana krav är en viktig komponent om regeringen fortsatt formulerar breda mål i sina satsningar på omställningen. Regioner och kommuner kan behöva stöd i att genomföra den typen av analyser. Det är också viktigt att regioner och kommuner byter erfarenheter, så de inte hittar egna lösningar på gemensamma problem.
3.2.5 Målen kan förtydligas för att öka tydligheten i styrningen
Om det tänkta resultatet inte är tydligt, är det svårt att uttala sig om ifall målet är uppnått eller inte. Det kan exempelvis handla om vad en ökad tillgänglighet går ut på, hur en nära vård ska säkerställas, eller vad det innebär att primärvården ska vara navet. Vissa av målen i omställningen kan också stå i konflikt med varandra, exempelvis målet om kontinuitet i förhållande till målet om tillgänglighet.
Möjligt att konkretisera målen för omställningen
Vi menar att det finns utrymme att konkretisera målen för omställningen utan att samtidigt riskera oönskade konsekvenser som undanträngningseffekter eller för ensidig styrning mot ett specifikt mål. Det handlar exempelvis om att förtydliga vad som förväntas av olika aktörer i relation till målen och en tydligare tidsaspekt för när målen ska vara uppnådda. Det finns också utrymme att tydligare definiera hur de olika målen ska mätas, och därmed konkretisera det tänkta resultatet. Målet om kontinuitet har exempelvis förtydligats i några av överenskommelserna, bland annat genom en tidpunkt för när målet ska vara uppfyllt. Även om kontinuitetsmålet kan kompletteras med mer information om hur det ska mätas och med tydligare definitioner, är den ansats som regeringen gör i överenskommelserna ett steg i rätt riktning. Regeringen skulle exempelvis även kunna förtydliga om målet om förebyggande och hälsofrämjande arbete ska fokusera på primär- eller sekundärprevention, vilken aspekt av tillgänglighet som ska vara i fokus, vad som avses med att primärvården ska vara navet i vården, eller om nära vård innebär att vården är geografiskt eller relationellt nära.
Ett tydligt definierat mål kräver förankring och måste bygga på en analys av vilka behov som målet ska styra mot som tas fram tillsammans med patienter, yrkesverksamma, forskare och verksamhetsföreträdare. I vissa fall krävs att målet baseras på lokala analyser och i sådant fall måste det tydligt framgå.
Samtidigt bidrar inte tydligt definierade mål per automatik till en högre måluppfyllelse. Som vi beskriver ovan har målen om kontinuitet i högre utsträckning varit definierade jämfört med övriga mål i omställningen, men vi kan samtidigt inte se att tillgången till fast läkare ökat. Men vi menar ändå att tydliga mål är en viktig komponent i ett framgångsrikt reformarbete.
Målen behöver prioriteras för att tydliggöra vad som är viktigt
Regeringen behöver även ge vägledning i hur målen ska prioriteras, vilket i dag varken framgår av propositionen eller i överenskommelserna. En tydlig prioritering är särskilt viktig när det finns målkonflikter. En prioritering av målen handlar om att regeringen behöver tydliggöra vilket mål som är viktigast och vad som behöver göras först för att nå det tänkta resultatet.
I prioriteringen av målen behöver det också finnas en förståelse för att insatser för att nå målen innebär alternativkostnader. Det är särskilt viktigt att beakta vid kostnadsbesparande insatser. Det vill säga att en insats som är kostnadsbesparande på systemnivå ofta innebär kostnader i den enskilda verksamheten som ska genomföra insatsen.
3.3 Den statliga styrningen behöver utvecklas
Regeringen har använt en bredd av styrmedel och adresserar målen i omställningen både genom lagkrav och i överenskommelser med SKR. I det här avsnittet ger vi vår sammantagna bedömning av den statliga styrningen av omställningen. Vi har analyserat den statliga styrningen av omställningen utifrån en modell med tre olika komponenter som tillsammans bidrar till en effektiv styrning av hälso- och sjukvården (Anell 2020; Smith m.fl. 2012). En effektiv styrning bör omfatta samtliga komponenter: normering och prioritering, uppföljning och lärande samt incitament och ansvarsutkrävande, figur 5.
Figur 5. Olika komponenter i en effektiv styrning.

3.3.1 Klargörande normering finns delvis i omställningen
Vi kan konstatera att normerande komponenter finns i den statliga styrningen, se kapitel 6. Regeringen har tagit initiativ till ett antal lagändringar som ska stärka omställningen samt gett Socialstyrelsen flera uppdrag som syftar till att tydliggöra krav och förväntningar på olika aktörer.
Omställningen har omfattat ett antal lagändringar som stödjer omställningens mål. Det handlar exempelvis om att skapa bättre förutsättningar för kontinuitet, förtydliga kravet på tillgänglighet och ge möjlighet till tillgänglig vård på flera sätt. Ett nationellt grunduppdrag för primärvården har införts. Det är ett viktigt klargörande av primärvårdens roll som kan bidra till en mer likvärdig och stärkt primärvård över landet. Flera lagändringar har också gjorts för att styra patienterna till att i första hand söka den vård de har behov av vid den vårdcentral där de är listade. Det klargör att utgångspunkten i primärvården är stabilitet och långsiktiga relationer till vårdgivare. Det skapar samtidigt bättre förutsättningar för att nå omställningens mål till skillnad från tillfälliga kontakter med vårdgivare där patienten inte är listad.
Socialstyrelsen tar fram riktlinjer till stöd för omställningen
Regeringen har gett Socialstyrelsen i uppdrag att ta fram riktlinjer och föreskrifter för att understödja målen i omställningen. Några exempel är en vägledning för arbetssättet med fast läkare inklusive ett nationellt riktvärde för fast läkare, samt målbilden för hur patienter med psykisk ohälsa ska tas omhand i primärvården.
Vi ser att det finns ett stort värde av den här typen av klargörande underlag, som kan vägleda regioners och kommuners arbete. Vi menar också att det är viktigt att just sektorsmyndigheterna får den normgivande rollen. Vi noterar att fler underlag av det här slaget efterfrågas, bland annat från MAS och MAR i kommunerna. Det handlar exempelvis om ett behov av att Socialstyrelsen ger tydligare vägledning i vilka insatser som ska klassificeras som primärvård för att förtydliga kommunernas ansvarsområde.
3.3.2 Behov av tydligare styrning och vägledning för prioriteringar
Prioriteringscentrum vid Linköpings universitet har på vårt uppdrag analyserat vilket stöd för prioriteringar som finns i regeringens styrning av omställningen. Analysen visar att regeringen inte ger något stöd för prioriteringar eftersom beskrivningarna av omställningen saknar resonemang om vilka prioriteringar som aktualiseras och hur de ska hanteras. Prioriteringscentrum konstaterar också att arbetet med omställningen kan innebära målkonflikter både på verksamhets- och systemnivå, se kapitel 10. Det är viktigt att regeringen i sin målstyrning förtydligar hur regioner och kommuner ska prioritera sina satsningar när målen är många. Regeringen behöver tydligare beskriva vilka av målen som är högst prioriterade, både utifrån sitt övergripande syfte och utifrån var behovet av förbättringar är som störst. Regeringen behöver också tydligare beskriva hur insatser för att nå målen ska utformas i relation till den etiska plattformen och hur regioner och kommuner bör förhålla sig vid målkonflikter.
Andra tänkbara målkonflikter inom omställningen kräver snarare prioriteringsanalys och beslut på en överordnad regional nivå. Om en region exempelvis överväger en viss satsning inom omställningen, kräver det en analys av hur det påverkar systemet ur ett horisontellt prioriteringsperspektiv och en bedömning av om satsningen kan motiveras. Utöver det behövs en analys av vilka resursförflyttningar satsningen kan kräva och hur enskilda initiativ påverkar verksamheten och olika patientgrupper. Exempelvis behövs en analys av vilken konkret undanträngning den leder till och i vilken utsträckning satsningen kan behöva justeras för att konsekvenserna ska bli mer rimliga. Den typen av analys försvåras samtidigt av att undanträngningseffekterna kan uppstå utanför verksamheten i en helt annan organisation. Därmed blir analysen av effekterna komplex och svår att genomföra. Exempelvis fokuserar studier av sjukhusvård hemma i flera fall bara på effekter för sjukhuset, trots att det kan få stora konsekvenser för patienter och anhöriga, kommunens hemtjänst och så vidare.
Regeringen behöver på ett tydligare sätt än i dag beskriva sin bild av hur regionerna ska arbeta med systemövergripande prioriteringar och hanteringen av målkonflikter. Det är inte troligt att omställningen går att genomföra utan att olika värden och mål behöver vägas mot varandra. I dagsläget innehåller regeringens beskrivning av omställningen få sådana resonemang och exempel, vilket vi anser behövs för att ge regionerna mer konkret vägledning i deras arbete med omställningen.
Kompetensförsörjningen är viktig i statens prioritering av resurser
När det gäller styrning för att fördela resurser har staten störst möjlighet att påverka förutsättningarna för en ändamålsenlig kompetensförsörjning eftersom kommuner och regioner ansvarar för hur ekonomiska resurser ska fördelas mellan olika verksamheter. Det sker exempelvis genom utbildningsuppdrag till universitet och högskolor, men kan även ske genom specifika satsningar för att stärka kompetensförsörjningen.
Vi kan konstatera att regeringen har genomfört flera insatser både inom och utanför omställningen inom det här området. En del av överenskommelserna med efterföljande stimulansmedel syftar till att skapa bättre förutsättningar för vårdens medarbetare. Regeringen har också initierat flera regeringsuppdrag som på olika sätt ska stärka kompetensförsörjningen. Exempelvis har Nationella vårdkompetensrådet fått i uppdrag att ta fram en nationell plan för kompetensförsörjning, Socialstyrelsen har fått i uppdrag att ta fram personalstatistik för primärvården, och man har satsat på AT- och VFU-platser för läkare och sjuksköterskor.
3.3.3 Krav på uppföljning finns men praktiska förutsättningar saknas
Den uppföljande komponenten av styrningen är central för att man hela tiden ska kunna utvärdera att det är rätt insatser som genomförs för att nå omställningens mål. Utifrån de intervjuer vi gjort i våra fallstudier har vi uppfattat att det finns ett stort behov av stöd i hur man ska utforma sin lokala uppföljning av omställningen, se kapitel 11. Många har efterfrågat mer konkret vägledning om hur man ska prioritera sin uppföljning med bakgrund av att målen är många, men också vägledning om vilka indikatorer och datakällor som är viktigast att följa.
Vi kan konstatera att de uppföljande och lärande komponenterna finns i den statliga styrningen av omställningen, se kapitel 6. Till exempel har Socialstyrelsen fått flera uppdrag att ta fram nationella kärnindikatorer som relaterar till omställningens mål. Socialstyrelsens indikatorer är samtidigt begränsade till myndighetens egna datakällor. Vi ser att det kan finnas ett värde att också utforska andra datakällor, exempelvis genom ett samarbete med regionerna om att ta tillvara information från regionala register för att kunna följa vårdkonsumtionen inom primärvården.
3.3.4 Ansvarsutkrävande saknas i omställningen
Den ansvarsutkrävande styrningen är det som tydligast saknas i omställningen. Det handlar exempelvis om att det saknas en uppföljning av statsbidragens användning, och en tydlig plan för konsekvenser eller sanktioner vid bristande följsamhet till överenskommelsernas krav eller vid bristande måluppfyllelse. Det beror till viss del på att det saknas tydliga uppföljningskrav, men framför allt om hur uppföljningen genomförs och hur resultaten tas omhand.
Inom vissa delar av överenskommelserna saknas det information om vad det tänkta resultatet är och tydliga krav på uppföljning, se kapitel 5. Det blir därför svårt att utvärdera om ett tänkt mål är uppnått och vidta sanktioner vid bristande resultat. Vissa delar av överenskommelserna har samtidigt tydliga uppföljningskrav. Det finns exempelvis krav på att redovisa specifika frågor och aktiviteter samt användningen av stimulansmedlen, se kapitel 6. Regionerna ska bland annat redovisa hur de arbetar med att tillgodose behovet av fasta läkarkontakter.
Trots att det finns krav på redovisning verkar det i de flesta fall inte ske någon kontroll av resultaten eller ansvarsutkrävning. Exempelvis ska regionerna genomföra vissa insatser eller arbeta med specifika frågor för att få ta del av medlen, men ingen aktör verkar följa upp att insatserna genomförs. Enligt överenskommelserna har Socialstyrelsen i uppdrag att följa användningen av statsbidragen inom omställningen. Samtidigt kan vi konstatera att de har avgränsat bort den delen ur sin uppföljning, se kapitel 11. Det är inte transparent på vilka grunder avgränsningen har skett och om den skett i dialog med regeringen. Regeringen verkar inte heller ha efterfrågat en uppföljning av medlen, exempelvis genom att tydliggöra uppgiften att följa upp medlen i Socialstyrelsens uppdrag under de år som omställningen pågått.
Vi kan också konstatera att IVO har fått i uppdrag av regeringen att genomföra tillsyn utifrån omställningen. I sitt arbete har de dock avgränsat bort datainsamling från den regionala primärvården och i stället fokuserat på särskilda boenden för äldre och akutsjukvården, se kapitel 16. Även om omställningen ska påverka hela hälso- och sjukvårdssystemet och det därför är relevant att belysa dessa delar av systemet, menar vi ändå att det är en brist i tillsynen att den regionala primärvården helt har avgränsats bort ur IVO:s uppdrag. Det medför att det inte har skett någon tillsyn med fokus på om omställningen har skett på ett patientsäkert sätt utifrån ett patient- och systemperspektiv i primärvården, som är den centrala vårdnivån för omställningen.
Regeringen behöver både tydliggöra krav på ansvarsutkrävande, det vill säga vem som ska följa vad, samt efterfråga resultaten och ge förutsättningar för att vidta sanktioner. Vi har tidigare lyft fram att IVO har en central roll för en fungerande ansvarsutkrävning. Vi rekommenderade att IVO bör göra en systematisk tillsyn av patientlagen i högre utsträckning. Tillsynen bör ha särskilt fokus på områden som värderas högt av patienter, som delaktighet, samordning och tillgång till fasta kontakter, vilket också är centrala mål för omställningen (Vård- och omsorgsanalys 2021a).
I vårt uppdrag ska vi utvärdera omställningen, vilket kan vara en del i den ansvarsutkrävande styrningen. Vi har samtidigt inte möjlighet att vidta sanktioner eller ge incitament vid goda utvärderingsresultat. Vårt uppdrag är inte heller inriktat på prestationen av specifika regioner eller kommuner, utan det samlade genomslaget av omställningen ur patienternas och systemets perspektiv. Det medför att vårt bidrag till ansvarsutkrävande är begränsat.
Problematiskt att Socialstyrelsen både ska granska och stödja regionerna
Socialstyrelsen har en central roll i omställningen. Dels tar de fram olika kunskapsunderlag och riktlinjer som riktas mot omställningens mål. Dels har de ett uppdrag att följa upp regioners och kommuners arbete i relation till de krav som ställs i överenskommelserna. Det menar vi innebär en tydlig granskande roll, eftersom vissa delar av överenskommelserna ställer uppföljningskrav. Till sist ska myndigheten också stödja arbetet med omställningen i regioner och kommuner. För att de stödjande insatserna ska vara framgångsrika behövs förståelse för regionernas och kommunernas arbete, vilket en granskande roll kan bidra till.
Ur ett styrningsperspektiv är det problematiskt att blanda ansvarsutkrävande uppgifter med uppgifter som främjande, tillståndsgivning och normering (Statskontoret 2012). Det vill säga den kombination av uppgifter som Socialstyrelsen har. Det innebär att det kan uppstå rollkonflikter. I rollen att främja omställningen ska Socialstyrelsen stötta regioner och kommuner och bidra till att omställningsarbetet fungerar väl. I den uppföljande rollen ska Socialstyrelsen granska om regioner och kommuner är framgångsrika i sitt arbete med omställningen. Om det finns brister i arbetet kan det betyda att det stöttande arbetet inte varit tillräckligt, vilket den som granskar ska påtala. Det kan vara problematiskt att granska sitt eget arbete, eftersom det riskerar att försämra objektiviteten i granskningen. Utöver det kan det i teorin finnas motiv att den med en främjande roll vill tona ner eventuella brister och uteblivna resultat. Det är därför önskvärt att det inte är samma aktör som både har en stödjande och granskande funktion.
3.3.5 SKR:s direkta påverkan på styrningen har skapat otydlighet
SKR har varit med och utformat överenskommelserna och har därmed en direkt påverkan på styrningen av omställningen, se kapitel 9. SKR har mottagit 268 miljoner kronor för att genomföra insatser inom omställningen och har även inflytande över vad som ska följas upp och hur uppföljningen ska ske. Riksrevisionen (2017) har tidigare konstaterat att SKR har fått en mer framträdande roll genom att antalet överenskommelser har ökat. Det innebär att regeringen har använt en icke-offentlig aktör för att genomföra sin politik, vilket är problematiskt ur ett förvaltningspolitiskt perspektiv. Det beror bland annat på att man inte kan förvänta sig samma objektivitet från SKR som från en statlig myndighet. Utredningen Statens samverkan med kommunsektorn konstaterade på ett liknande sätt att SKR fått flera roller som kan vara svårförenliga i arbetet med överenskommelser (SOU 2024:43). SKR ska både förmedla och förankra ett statligt perspektiv hos sina medlemmar och samtidigt bevaka sina medlemmars olika intressen och få medel till sin egen organisation. Utredningen har också riktat kritik mot att SKR får en myndighetsliknande roll utan att det finns några möjligheter att granska hur de offentliga åtagandena bedrivs och hur medel används. Det beror på att SKR inte omfattas av offentlighetsprincipen.
SKR har tagit fram en egen målbild för omställningen, vilket kan bidra till otydlighet i styrningen. SKR:s målbild överlappar bara delvis regeringens. Vi menar att SKR:s målbild har en större tonvikt på personcentrering och exkluderar mål om stärkt primärvård och ökad tillgänglighet. Det är inte tydligt på vilka grunder de prioriterat målen. Vi kan också konstatera att de aktiviteter som SKR genomför inte heller relaterar till alla omställningens mål. Insatserna fokuserar främst på personcentrering och i viss mån förebyggande arbete och samverkan. Dessutom samordnar SKR flera nätverk för kunskapsutbyte och samverkan med bland annat regionrepresentanter (SOU 2024:43). Nätverken kan tänkas ha en viktig normerande roll för hur regionerna ser på och vilka insatser de fokuserar på inom omställningen.
SKR beskriver traditionell uppföljning av hälso- och sjukvården som otillräcklig för att fånga kunskap om vad som leder till önskade effekter av omställningen (SKR 2023d). Därför har de utvecklat en egen modell för uppföljning (SKR 2025). Även detta kan skapa en otydlighet i styrningen samt i hur och vilka aspekter av omställningen som bör följas upp. Det gäller i synnerhet när Socialstyrelsen samtidigt har haft ett uppdrag att ta fram indikatorer för uppföljning, även om de också behöver kompletteras med ytterligare uppföljning. Flera av de resultatmått med fokus på patient- och brukarperspektiv som SKR rekommenderar i sitt ramverk för lärande och uppföljning är relevanta. Samtidigt är de utmanande att följa upp, eftersom det saknas tillräckliga dataunderlag och validerade instrument.
Åren 2019–2022 deltog SKR i arbetet med att ta fram de frågor som Socialstyrelsen fick ställa i sin uppföljning av omställningen. Från 2023 bestämmer Socialstyrelsen självständigt över frågorna, men måste genomföra ett samråd med SKR om datainsamlingen. Det kan vara negativt för styrningen av en reform när en aktör som påverkar reformens mål och har ett intresse i resultaten kan påverka i vilken utsträckning målen kan följas upp.
Från och med 2025 har regeringen beslutat överenskommelserna med SKR om en god och nära vård ska ersättas av förordnade statsbidrag via Socialstyrelsen.
3.4 Regionerna behöver omsätta omställningen i bindande styrning
För att vi ska se effekter av omställningen krävs att den statliga styrningen omsätts i regional styrning, exempelvis genom uppdrag till vårdgivare. I det här avsnittet redogör vi för vilket genomslag som omställningen har fått i den regionala styrningen.
3.4.1 Inget tydligt genomslag för målen i regionernas styrning
Regionerna har ett ansvar att genomföra lokala analyser och omformulera de nationella målen till en tydlig styrning på regional- och verksamhetsnivå utifrån lokala behov och förutsättningar. Vi kan se att omställningen är prioriterad på ledningsnivå och vi ser vissa spår av omställningen i den regionala styrningen, se kapitel 7. Men vi kan ännu inte se ett tydligt genomslag i regionernas styrning av vårdvalen och resurstilldelning av primärvården. Det kan samtidigt bero på att det gått alltför kort tid sedan omställningsarbetet inleddes.
Exempel på genomslag av omställningen är att flera regioner har satt upp mål om en nära vård i budgeten. Det är i många fall samtidigt oklart vad målen innebär i praktiken. Regionrevisorernas granskningar visar övergripande att regionernas styrning av omställningen inte är ändamålsenlig och en majoritet av regionerna rekommenderas att förtydliga sin styrning av omställningen.
Regionerna beskriver själva i sin rapportering till Socialstyrelsen att omställningen har förändrat deras styrning av vårdvalen i primärvården. Regionernas egen beskrivning av hur styrningen förändrats visar exempelvis på mindre detaljstyrning och mer behovsjusterad ersättning. Det är dock svårt att veta hur ändringarna påverkat vårdgivarna och i förlängningen patienterna. De rapporterade förändringarna är av mindre omfattande karaktär, om vi ser till regionernas styrning och organisering av primärvården som helhet. Det finns också en redan pågående utveckling mot minskad detaljstyrning i ersättningsmodellerna (SOU 2017:56). Det gör det svårt att avgöra om förändringarna är en konsekvens av omställningen eller en del av en pågående utveckling av vårdvalen.
Vi kan se att vissa lagändringar som genomförts inom omställningen har fått genomslag i den regionala styrningen. Bland annat ser vi att de förändrade reglerna för listning återspeglas i regionernas förfrågningsunderlag för vårdcentraler. Samtidigt verkar det nya lagreglerade grunduppdraget för primärvården inte ha fått ett tydligt genomslag i form av en ökad enhetlighet i hur regionerna styr utbudet för sin primärvård.
Vi menar att den nationella styrningen av omställningen, med flera breda mål, även gör regionernas arbete med att omsätta omställningen till regional styrning svårare. Regionerna behöver förhålla sig till många breda mål, vilket gör att deras tolkningar av omställningen till viss del skiljer sig från varandra. Regionerna kan genomföra en bredd av åtgärder och ändå agera i enlighet med omställningens mål, vilket gör det svårare att identifiera ett tydligt genomslag.
3.4.2 Regionerna har inte styrt mot mer resurser till primärvården
En stärkt primärvård är ett av omställningens mål och en förutsättning för omställningen är att primärvården får mer resurser. Det är tydligt att regionerna inte har styrt mot det målet, se kapitel 8. Enligt regionernas rapportering till Socialstyrelsen är det få regioner som fattat konkreta beslut om målnivåer eller en ökad resursandel. Även regionrevisorerna gör genomgående bedömningen att den regionala primärvården inte har stärkts ekonomiskt. I regionernas budgetar är det också otydligt i vilken utsträckning regionerna avser att förstärka primärvårdens resurser framöver. Vår uppföljning av Statistiska centralbyråns (SCB:s) hälsoräkenskaper visar inte heller några tydliga förflyttningar av den regionala primärvårdens ekonomiska resurser. En majoritet av regionerna rapporterar dock att de genomfört andra insatser än att tillföra ekonomiska resurser för att stärka primärvården, men det är svårt att bedöma omfattningen och hur vårdgivarna uppfattat åtgärderna.
Vi har tidigare konstaterat att mer resurser till primärvården kräver att regionerna gör prioriteringar mellan olika vårdområden för att frigöra resurser. Detta är inte någon enkel uppgift för regionerna och vi har tidigare beskrivit att det historiskt varit svårt att omfördela resurser till primärvården trots att viljan funnits. Vi ser också att det behövs mer kunskap om hur uppdraget till den specialiserade vården kan förändras på ett sätt som leder till ett mer systemeffektivt omhändertagande av patienter så att resurser frigörs.
Primärvårdens organisation kan göra att det är svårare att öka resurserna
Utöver att det kan vara svårt att göra prioriteringar, kan organisationsformen och vårdgivarstrukturen för den regionala primärvården bidra till utmaningar för regionerna när det gäller att öka primärvårdens resurser. Det är obligatoriskt med vårdval inom primärvården. Det innebär att regionen betalar ut ersättning för den vård som utförs till de aktörer som ingår i vårdvalssystemet. För att öka de ekonomiska resurserna för primärvården skulle regionerna behöva höja ersättningen i vårdvalet. I dagsläget är regionernas möjlighet till kostnadskontroll i vårdvalet för vårdcentraler relativt god, eftersom kapiteringsersättning numera är den dominerande ersättningsformen (SKR 2023b).
Kapiteringsersättning bidrar dock till andra osäkerhetsfaktorer, eftersom det inte ger tydliga incitament till vårdgivarna att öka specifika insatser. Det kan skapa osäkerhet för regionerna när det gäller vilken nytta en ökad ersättning kan ge. Osäkerheten kanske förstärks av att problemen med kompetensförsörjning är stora i primärvården. Även om vårdgivarna får en högre ersättning, kommer de ha svårt att rekrytera personal, vilket kan väcka osäkerhet om hur de ökade resurserna kommer att användas. Det kan också ha betydelse att regionerna inte har samma insyn och inflytande över vårdcentralernas verksamhet som inom andra vårdområden, eftersom nästan hälften av landets vårdcentraler, 46 procent, i dagsläget drivs i privat regi (SKR 2024e).
Ytterligare en faktor som kan påverka vissa regioners vilja att öka ersättningen till vårdcentraler är att patienter kan konsumera primärvård i flera parallella spår. Patienter som är listade vid en vårdcentral kan även söka vård via digitala vårdgivare som verkar nationellt. I det fallet belastar kostnaderna patientens hemregion som därmed både betalar ersättning till vårdcentralen där patienten är listad och till en nationell aktör. Det gör att de totala kostnaderna för primärvård blir högre än ersättningen för vårdvalet för vårdcentraler.
3.4.3 Primärvårdens organisation varierar trots ett nationellt grunduppdrag
Som vi tidigare beskrivit är en av regeringens insatser inom omställningen ett lagstiftat grunduppdrag för primärvården. Det tydliggör primärvårdens uppdrag och ansvar. Regeringen har uttryckt att det bör leda till en ökad enhetlighet i primärvårdens organisering (prop. 2019/20:164). Trots det finns det inga tydliga instruktioner om hur regionerna förväntas organisera sin primärvård, utöver det obligatoriska vårdvalet. Man kan dock anta att det finns gemensamma element i hur man bäst organiserar primärvården.
Vår kartläggning visar att det finns stora skillnader mellan olika regioner i hur ansvaret för primärvården är organiserat och fördelat på olika typer av vårdgivare, se kapitel 7. Med andra ord verkar det lagreglerade nationella grunduppdraget för primärvården ännu inte ha bidragit till den ökade enhetlighet som regeringen önskat.
Vårdcentralerna är på många sätt den mest centrala vårdgivaren i primärvården i alla regioner, en stor del av det allmänmedicinska omhändertagandet sker där. Samtidigt gör regionerna olika när det gäller att etablera annan primärvård. Vi ser också en betydande variation i om detta sker genom riktade uppdrag som enbart utförs i regionernas egen regi eller om regionerna upprättat kompletterande vårdval där både privata och offentliga aktörer kan delta.
Utifrån rådande kunskapsläge är det svårt att peka ut vilken organisering av den regionala primärvården som är mest ändamålsenlig utifrån omställningen, och det kan finns goda skäl till vissa av de lokala anpassningar som olika regioner har gjort. Samtidigt synliggör den variation som finns behovet av mer kunskap om hur olika organisationsformer påverkar innehållet och utfallet av insatser i primärvården, för att kunna bidra till lärande och motiverat breddinförande av den organiseringsform som skapar mest nytta för patienterna.
Geografiskt områdesansvar och listningsansvar kan försvåra samverkan
Utgångspunkten att vårdcentralerna har ansvar för sina listade patienter, oavsett var patienterna bor, kan skapa utmaningar när det gäller samverkan mellan vårdcentraler och den kommunala hälso- och sjukvården. Det beror på att kommunens ansvar för insatser i många fall är organiserat utifrån var personen bor. I praktiken kan det innebära att kommunen måste upprätta samverkansrelationer med många olika vårdcentraler. Våra resultat pekar på att det är en särskilt tydlig utmaning i storstadsregionerna.
På samma sätt behöver vårdcentralerna samverka med flera kommunala verksamheter i de fall där ansvaret för hemsjukvård utgår ifrån listningsprincipen och patienterna bor utspritt. I vår kartläggning av hur läkarmedverkan regleras ser vi att vårdcentralens ansvar inom hemsjukvårdsområdet i många fall utgår från de listade patienterna, se kapitel 7.
Även vårdcentralernas ansvar för befolkningsinriktade hälsofrämjande åtgärder kan kompliceras av listningslogiken, eftersom folkhälsoarbete ofta utgår från att etablera relationer till det närliggande lokalsamhället. Det innebär att patienterna som fångas upp i befolkningsinriktade förebyggande insatser ibland inte är listade på vårdcentralen, vilket väcker frågor om ansvarsfördelning. Principen att vårdcentralernas förebyggande arbete styrs av listning, i stället för ett geografiskt upptagningsområde infördes i och med vårdvalet i den regionala primärvården och är inte en konsekvens av omställningen. Omställningens ökade fokus på primärvårdens hälsofrämjande arbete har bara synliggjort den motsättningen.
Patientens möjlighet att själv välja vårdgivare har ett stort värde, och vi har inga enkla svar på hur den här typen av hinder bäst undanröjs, men vi kan se att det är praktiska följder av primärvårdens styrning som riskerar att motverka vissa av målen för omställningen.
Behov att följa organiseringen av primärvården
Även om vårdcentralernas breda uppdrag är basen i regionernas primärvård kan vi se att organisationsformerna varierar när det gäller behov som inte är lika centrala i det allmänmedicinska omhändertagandet. Två konkreta exempel är patienter med psykisk ohälsa, framför allt barn och unga, och patienter som har behov av olika typer av rehabilitering. Här ser vi både fristående vårdval, verksamheter i egen regi och tilläggsuppdrag som bara vissa vårdcentraler har. Skillnaderna kan vara motiverade genom att det är rimligare att koncentrera specifik kompetens till färre vårdgivare, exempelvis psykologer och läkare med erfarenhet av psykisk ohälsa hos barn. Samtidigt innebär koncentrationen av vården sämre geografisk närhet.
Vi ser också andra exempel på vårdformer som växer fram på primärvårdsnivå, vid sidan av vårdcentralernas uppdrag. Mer kunskap behövs för att förstå vilka organisationsformer som är mest ändamålsenliga och hur deras uppdrag samspelar med det ansvar som regleras i det obligatoriska vårdvalet för vårdcentraler.
3.4.4 Valfrihetssystemet kan vara hinder för att nå målen
De utredningar som föregick omställningen skriver om primärvårdens organisering i vårdvalet på olika sätt. Betänkandet Effektiv vård (SOU 2016:2) lyfter fram behovet av flera organiseringsmodeller för primärvård utöver det obligatoriska vårdvalet. Framför allt gäller det den typ av primärvård som riktas till patienter med omfattande behov. Förslagen togs dock inte vidare i de efterföljande betänkandena om god och nära vård (SOU 2018:39). Ingen ytterligare reglering har genomförts som styr regionerna i hur de bör organisera och styra sin primärvård, mer än att regeringen har uttryckt en önskan om en ökad enhetlighet i styrningen över landet (prop. 2019/20:164).
Våra resultat visar att valfrihetssystemet inom primärvården påverkar förutsättningarna att nå omställningens mål, se kapitel 9. I vissa fall kan det vara främjande, bland annat bidra med ökad tillgänglighet. I andra fall framstår vårdvalet som hindrande. Exempelvis bidrar en mångfald av aktörer, där patienter i samma område kan vara listade vid olika vårdcentraler till sämre förutsättningar för samverkan. Vi ser också att vårdvalet kan vara ett hinder för regionerna att pröva nya verksamhetsformer eller arbetssätt. Sammantaget tydliggör det behovet av mer kunskap om hur vårdvalssystemet påverkar omställningen. Det behövs också mer kunskap om hur det obligatoriska vårdvalet i primärvården påverkar målet om en stärkt primärvård som är navet i vården. Till sist ser vi ett behov av att belysa om det finns behov av andra organisationsformer eller förändringar av befintliga bestämmelser.
3.5 Kommunerna har en central roll i omställningen
Kommunernas hälso- och sjukvård är en viktig och betydande del av primärvården och därmed en central del av omställningen. I det här avsnittet redogör vi för det vi vet om kommunernas styrning och vilka förutsättningar som finns för omställningen.
3.5.1 Kommunernas åtagande verkar öka trots oförändrat uppdrag
Regeringen beskriver att kommunerna inte får ett förändrat uppdrag i och med omställningen och därmed behöver inte heller ersättningen till dem ses över (prop. 2019/20:164). Våra resultat visar samtidigt att MAS och MAR upplever att den kommunala vården har förändrats de senaste fem till tio åren, se kapitel 13. Framför allt upplever man att fler patienter har omfattande och komplexa vårdbehov. I flera fall beskriver också MAS och MAR i kommunerna att de upplever en övervältring av ansvar från regionerna, utan att det tillkommer extra resurser eller att det finns en strukturerad plan för överföringen. Detta gäller framför allt ansvaret för insatser som inte är på primärvårdsnivå. Förflyttningen upplevs ofta bero på resursbrist inom regionens sjukvård, framför allt slutenvården. En förstärkning av den regionala primärvården, speciellt när det kommer till läkartillgång och rehabilitering, pekas ut som särskilt viktigt för kommunerna. Även andra undersökningar pekar på en fortsatt ökning av sjukvårdsbehoven i kommunerna (Vård- och omsorgsanalys 2024c). I våra intervjuer med kommunföreträdare framkommer också att aktuella avtal som styr ansvarsfördelningen mellan regioner och kommuner samt tillhörande skatteväxling inte är tillräckligt uppdaterade (Vård- och omsorgsanalys 2023b). Regionrevisorerna lämnar rekommendationer om att avtalen behöver ses över för att säkerställa att de stödjer omställningens mål.
3.5.2 Mycket tyder på ökade kostnader
Enligt våra beräkningar utgör kommunernas kostnader omkring en tredjedel av de totala kostnaderna för primärvården, se kapitel 8. Vi saknar samtidigt möjlighet att mer precist följa kommunernas kostnader. Det beror på att det inte går att särskilja kommunernas kostnader för hälso- och sjukvård från kostnader för exempelvis omsorg i de nationella hälsoräkenskaperna.
Vi har tidigare konstaterat att den kommunala hälso- och sjukvården utgör en allt större andel av kommunens vård- och omsorgskostnader (Vård- och omsorgsanalys 2021d, 2024c). Samtidigt har den totala budgeten inte ökat, vilket kan vara ett tecken på att insatser inom omsorgen prioriteras ner till förmån för hälso- och sjukvård. I praktiken medför det en ambitionssänkning.
3.5.3 Behov av mer kunskap om kommunernas styrning
Det saknas kunskap om hur kommunernas primärvårdsuppdrag styrs och organiseras. Vår förutsättning att belysa frågan begränsas av att det saknas nationella sammanställningar av hur regioner och kommuner avtalat och skatteväxlat den sjukvård som bedrivs i kommunal regi. Vi vet att upphandlings- och avtalsformer varierar över landet (SKR 2023b). Det saknas samtidigt nationella sammanställningar om i vilka organisations- och driftsformer den kommunala hälso- och sjukvården bedrivs, samt hur de avtalsmässiga förutsättningarna ser ut. Vi ser ett stort behov av mer kunskap om vilken styrning som är mest ändamålsenlig när det gäller kommunernas sjukvårdsuppdrag. Viktiga utgångspunkter är mer kunskap om avtalskrav och villkor för skatteväxling.
3.6 Arbete kring omställningen pågår men svårt att följa insatserna
Styrningen måste omsättas i konkreta aktiviteter på övergripande nivå och lokalt i verksamheterna för att omställningens mål ska uppnås. I det här avsnittet presenterar vi vår sammantagna bild av vilka insatser som regionerna genomfört inom omställningen.
3.6.1 Omöjligt att följa hur regionerna använt stimulansmedlen
Från Socialstyrelsens redovisning får vi en övergripande bild av vilka insatser som regionerna har genomfört. Sammanställningen ger ingen bild av insatsernas ekonomiska omfattning. Utifrån vår analys av regionernas redovisning av hur stimulansmedlen använts till Kammarkollegiet kan vi inte heller bedöma vilket område där regionerna har använt mest pengar. Vi kan konstatera att regionerna valt att använda medlen på olika sätt, se kapitel 11.
Regionrevisorerna i några regioner har påtalat att regionerna har använt medlen som en del i den ordinarie budgeten. De skillnader vi ser mellan redovisning av insatser till Socialstyrelsen och kostnader till Kammarkollegiet förstärker bilden av att statsbidragen inte fullt ut används för att genomföra specifika insatser för att stärka omställningen och därmed inte heller enligt intentionen i överenskommelserna.
Bristen på en tydlig redovisning av kostnader som går att koppla till konkreta insatser försvårar uppföljningen och utvärderingen. Utöver att vi inte kan följa hur medlen har använts för specifika insatser, vet vi inte heller om de blivit ett nettotillskott i verksamheterna.
3.6.2 Omställningen pågår men på olika sätt
Vi har i våra tidigare rapporter inom uppdraget beskrivit att omställningen främst är synlig på strategisk nivå. Vi ser fortsatt att omställningen pågår i högsta grad med många olika insatser, se kapitel 11. Det finns exempelvis någon form av länsgemensamma handlingsplaner i nästan alla län. Både våra egna fallstudier och Socialstyrelsens uppföljning visar också att omställningen kan ha bidragit till förbättrad samverkan mellan regioner och kommuner på en övergripande nivå, ett ökat fokus på förebyggande insatser och på personcentrering. Socialstyrelsens kartläggning visar också att flera pilotprojekt har börjat breddinföras under 2023. Men trots detta genomslag menar vi att omställningen fortfarande inte på ett påtagligt och enhetligt sätt är synlig i verksamheterna.
Resultaten från våra fallstudier tyder på att omställningen snarare omsätts i enskilda projekt och insatser som i och för sig verkar vara i linje med omställningens intention. Samtidigt är de alltför specifika eller begränsade för att kunna kallas en omställning av primärvården. Många verkar vara initiativ som omsätts i specifika verksamheter, där det kan förväntas att det tar tid innan utvecklingsarbetet leder till mer övergripande förbättringar sett till omställningens mål.
Både våra egna fallstudier och regionrevisorernas granskningar visar att uppföljning av omställningen på regional och lokal nivå i många fall saknas. Det pågår arbete med att identifiera relevanta indikatorer för uppföljning, men arbetet har ännu inte etablerats fullt ut. Omställningsarbetet bedrivs till stor del i form av initiativ och projekt för att testa nya arbetssätt, som mobila team eller olika samverkansmodeller. Det är viktigt att regioner och kommuner tar reda på vilka långsiktiga effekter dessa arbetssätt får, och hur arbetet kan tas tillvara och skalas upp. Utvärderingar av reformer och statliga satsningar inom vård och omsorg visar att det ofta saknas långsiktiga åtaganden för att ta tillvara de projekt som startas (Vård- och omsorgsanalys 2022b). Även inom omställningen finns en risk för att regioner och kommuner inte skapar sådana långsiktiga förutsättningar. Vi ser också att det behövs fortsatt nationellt stöd och dialoger med regionerna om vilka metoder för uppföljning som är mest ändamålsenliga.
3.7 Små förändringar av patienternas upplevelser
Ur vårt perspektiv är ett av de viktigaste utvärderingsområdena att omställningen leder till förändringar som patienter uppfattar som förbättringar av vården. Samtidigt tar det tid för förändringar i styrkedjan att påverka vårdgivare och därefter märkas för patienter i deras kontakter med sjukvården. I det här avsnittet presenterar vi de utfall och effekter som vi hittills kan se av omställningen ur ett patientperspektiv. I kapitel 4 redogör vi ytterligare för utfall och effekter för patienterna relaterat till de specifika målen för omställningen.
3.7.1 Inga tydliga förändringar för patienterna
Sammantaget ser vi inga tydliga förändringar när det gäller patienternas erfarenheter relaterade till inriktningsmålen för omställningen: tillgänglighet, delaktighet och kontinuitet. Generellt har vi också svårt att urskilja en positiv eller negativ utveckling för omställningens alla mål sammantaget, se kapitel 14.
Vi ser exempelvis att patienterna upplever en försämrad tillgänglighet till vårdcentralerna och en minskad andel som fått vård inom vårdgarantins gränser. Samtidigt upplever de flesta att de har tillgång till den vård som de behöver.
När det gäller personcentrering och delaktighet ser vi få förbättringar i upplevelsen att få vara delaktig i vården, och något färre upplever att de blir bemötta med respekt. Våra resultat tyder också på att vården tar vara på patientens egna resurser i för låg grad, till exempel genom att stärka hälsan eller ge stöd till egenvård. Omkring hälften av de som besvarat vår enkät vill ha mer stöd till egenvård.
Färre än hälften av de som har behov av en fast läkare upplever att de har tillgång till det, och tillgången till en fast läkare har inte ökat. En positiv utveckling är dock att fler patienter får en individuell plan, vilket samvarierar med upplevelsen av att samordningen är ändamålsenlig. Personer med en fast kontakt i vården har också bättre erfarenheter när det gäller tillgänglighet, delaktighet och samordning än personer utan en fast kontakt. Brister i kontinuiteten och att många saknar en fast kontakt kan därför vara en delförklaring till att vi inte ser förbättringar i delaktighet och personcentrering eller samordning i stort.
3.7.2 Viktigt att följa omställningens effekter på jämlikhet
Personer med dålig självskattad hälsa har sämre erfarenheter av vården än personer med bra hälsa. Även om personer med långvarig sjukdom har större tillgång till fast läkare ser vi också att de har sämre erfarenheter av vården generellt. Det gäller för alla målen och tyder på att det fortfarande finns brister i jämlikheten i vården.
Flera av de mekanismer som ska leda till måluppfyllelse i omställningen kräver resursstarka patienter. Regeringen beskriver att en ökad delaktighet bland annat ska ske genom mer egenvård. Målet om en nära vård ska delvis tillgodoses genom mer digital vård. Samtidigt ställer både egenvård och digital vårdkonsumtion andra krav på patienten än traditionell vård. Egenvård sker på eget ansvar och kräver förmåga och vilja samt i många fall stöd från omgivningen. Digital vårdkonsumtion kräver kunskap om digitala verktyg och ingångar samt förmåga att hantera dem. Tidigare studier har visat att konsumtionen av digitala vårdbesök är högre bland högutbildade och höginkomsttagare, samt personer som inte har någon kronisk sjukdom (Vård- och omsorgsanalys 2022a).
Det kan vara så att mer egenvård och ökad digitalisering bland patienter som har kapacitet att hantera det kan frigöra resurser som kan användas till de personer som behöver mer stöd i vården, men det är inte säkert att det alltid blir fallet. IVO och patientnämnderna ser en stor andel klagomål på digitala lösningar i vården som medför en begränsad tillgänglighet (IVO 2024). De menar att digitala lösningar i vården i vissa fall skapar ett avstånd till vården. Samtidigt är personer med sammansatta behov och i stora behov av samordning i vissa fall en utpekad målgrupp i omställningen. Det är viktigt att följa omställningens effekter på jämlikhet, så att vården erbjuder stöd till alla patienter och inte medför undanträngningseffekter.
3.8 Behov av utveckling ur yrkesverksammas perspektiv
I den här rapporten har vi belyst centrala aspekter av omställningen ur de yrkesverksammas perspektiv med fokus på kommunernas hälso- och sjukvård. Vi har tidigare undersökt vårdcentralernas förutsättningar för omställningen. I det här avsnittet redogör vi för de yrkesverksammas syn på omställningen.
3.8.1 Kommunerna beskriver både ljusglimtar och utmaningar
Vi har undersökt hur MAS och MAR i kommunerna upplever att centrala aspekter av omställningen fungerar, som samverkan, kontinuitet, läkarmedverkan och förebyggande arbete, se kapitel 13. Vi kan konstatera att det finns stora skillnader i hur det fungerar mellan olika aktörer och för olika patientgrupper. Läkarmedverkan och kontinuitet verkar framför allt fungera bra för personer som bor på särskilt boende för äldre. Det verkar finnas brister när det gäller samverkan mellan vårdgivare och läkarmedverkan för personer i LSS- och socialpsykiatriska boenden. Vår analys av regionernas styrning visar också att det i flera fall finns otydligheter i vårdcentralernas uppdrag när det gäller läkarmedverkan för dessa grupper. När styrningen är otydlig, eller innehåller motstridiga uppdrag, är det ofta upp till de yrkesverksamma att själva lösa de situationer som uppstår. I vissa fall går det bra, men i andra fall leder det till att samarbete försvåras. När styrningen ställer tydliga krav tycks läkarmedverkan fungera bättre.
För att nå omställningens mål upplever MAS och MAR att det är viktigt att det finns en samsyn mellan regioner och kommuner om vad omställningen innebär och att de arbetar gemensamt för att nå omställningens mål. De MAS och MAR i kommunerna som besvarat vår enkät beskriver att de upplever att regionerna saknar förståelse för den kommunala hälso- och sjukvårdens förutsättningar.
3.8.2 Vårdcentralerna behöver bättre förutsättningar för att nå målen
Två centrala mål för omställningen är att primärvården ska vara navet i hälso- och sjukvården och att vården ska vara hälsofrämjande och förebyggande. I primärvårdens grunduppdrag ingår också samverkan liksom förebyggande insatser. Våra resultat visar att vårdcentralschefer ser både samverkan och förebyggande arbete som centralt för att nå omställningens mål, men att det saknas resurser för att kunna prioritera det.
Samverkan tycks fungera bäst för väldefinierade patientgrupper och processer, eller där det redan finns uppbyggda strukturer för samverkan. Samtidigt framkommer att vårdcentralerna inte har tillräckliga förutsättningar för att fullt ut delta i samverkan, till exempel i planeringen för patienter som är utskrivningsklara från slutenvården. Samverkan fungerar också sämre när det inte finns etablerade samverkansstrukturer eller en tydlig rollfördelning, vilket tycks vara mer vanligt mellan regionernas primärvård och den specialiserade vården.
Även det förebyggande arbetet verkar fungera olika bra. Å ena sidan visar våra fallstudier att det är svårt att hinna med det förebyggande arbetet på vårdcentralen, och att man tvingas prioritera ned sådana insatser till förmån för mer akuta behov. Å andra sidan anser en majoritet av de chefer på vårdcentralerna som svarat på vår enkät att förutsättningarna för att förebygga ohälsa är bra eller mycket bra. Flera intervjupersoner har lyft fram att mer förebyggande och hälsofrämjande arbete skulle vara resurseffektivt. Om befolkningen till exempel hade mer kunskap om egenvård och om när man bör söka vård, och var, skulle man troligen få färre patientbesök för mindre allvarliga besvär.
3.8.3 Bristande kompetensförsörjning hotar omställningen
Vissa förutsättningar måste vara uppfyllda för att omställningen ska kunna uppnås. Kompetensförsörjning är en central förutsättning för att hälso- och sjukvården ska nå målen för omställningen. Kompetensförsörjning framstår samtidigt som en utmaning både i regionerna och kommunerna och det hotar omställningens genomförande, se kapitel 12. Delvis konkurrerar regioner och kommuner om samma personal, vilket ytterligare kan försvåra bristen.
Regeringen har genom överenskommelserna satsat en stor del av medlen på att förbättra förutsättningarna för vårdens medarbetare. Vi ser samtidigt att tillgången till tillsvidareanställda specialister i allmänmedicin och distriktssköterskor har minskat mellan 2017 och 2022 i relation till antalet listade patienter på vårdcentralerna. Både vi och Socialstyrelsen har konstaterat att det skulle behövas en stor ökning av antalet specialistläkare inom primärvården för att nå målet om 1 100 patienter per läkare. Vi har i nuläget inte någon uppdaterad bild av hur regionerna arbetar för att nå det målet, och det kan vara relevant att se över behovet av ytterligare insatser för att nå målet. Det är också angeläget att genomföra insatser för att förbättra arbetsmiljön inom primärvården. Våra resultat visar också att det finns ett behov av ytterligare kompetens inom den kommunala hälso- och sjukvården och bland omsorgspersonal som utför vård i hemmet. Det behövs både mer personal och fördjupad kompetens hos befintlig personal.
3.9 Inga tydliga effekter av omställningen ur ett systemperspektiv
Vi utvärderar resultaten för omställningen ur flera olika perspektiv. I det här avsnittet presenterar vi vår bedömning av de utfall och effekter som vi kan se ur ett systemperspektiv.
3.9.1 Systemet framstår fortfarande som sjukhustungt
En tanke med omställningen är att primärvården ska vara navet i vården. Våra resultat tyder på att hälso- och sjukvårdssystemet fortfarande är sjukhustungt, det vill säga att en större andel av resurserna fortfarande går till den specialiserade vården, se kapitel 8. Generellt ser vi också små förändringar i de mått vi använder för att studera påverkan av omställningen på vårdkonsumtionen, se kapitel 15.
När det gäller konsumtionen av specialiserad vård inom regionerna har vi länge sett en förflyttning från slutenvård till öppenvård, vilket är i linje med målen för omställningen. Men vi ser inte någon ökad konsumtion av fysiska besök i den regionala primärvården – tvärtom minskar läkarbesöken på vårdcentralerna. Digitala besök ersätter sannolikt en del av den minskade fysiska vården, men det är oklart i vilken utsträckning det sker.
3.9.2 Effektiviteten i vården verkar inte ha ökat
Ett mål med omställningen är en ökad effektivitet, vilket ofta definieras som grad av måluppfyllelse i relation till de insatta resurserna. Regeringen lyfter fyra mekanismer som ska bidra till den ökade effektiviteten: stärkt primärvård, kontinuitet, utvecklad digitalisering och fokus på förebyggande insatser. När vi följer utvecklingen för de här fyra mekanismerna ser vi begränsade tecken på förbättringar, se kapitel 15. Det beror både på att förflyttningarna tycks ha uteblivit och att det är områden som är svåra att kartlägga på nationell nivå.
När det gäller mekanismerna stärkt primärvård och ökad kontinuitet har vi förhållandevis goda möjligheter att kartlägga utvecklingen, men vi ser få tecken på förbättringar. Ingen tydlig omfördelning av resurser från specialiserad vård till primärvård har skett och patienternas upplevelse av kontinuiteten i primärvården har inte förbättrats. När det gäller digitalisering och förebyggande arbete kan vi konstatera att många aktiviteter pågår, men det är svårt att kartlägga omfattningen och bedöma vilka effekter insatserna får.
3.10 Många orsaker till att vi inte kan se tydliga resultat
I vår utvärdering har vi utgått ifrån flera perspektiv och många olika datakällor, för att få en samlad bild av omställningen. Samtidigt finns det områden där vi inte har en heltäckande bild av vilka insatser som utförs och vad effekterna är. Det finns också externa faktorer som påverkar omställningsarbetet och som försvårar analysen. I det här avsnittet beskriver vi några faktorer som har betydelse i tolkningen av våra resultat.
3.10.1 Flera externa faktorer har påverkat omställningsarbetet
Externa effekter medför att det blir svårare att uttala sig om vad omställningens bidrag till utfallet är. En tydlig extern faktor som inverkar på omställningsarbetet är covid-19-pandemin. Den har både påverkat utvecklingen av vårdkonsumtionen och regionernas förmåga att arbeta med omställningen. Pandemin kan exempelvis ha bidragit till att omställningsarbetet kom igång senare i regioner och kommuner, eftersom pandemirelaterade insatser behövde prioriteras. Den kan också ha medfört att vårdens medarbetare inte kunnat engageras i arbetet, eftersom de var upptagna med vårdinsatser som en följd av pandemin. Inom vissa områden kan pandemin samtidigt också ha bidragit till förbättringar, som förstärkt samverkan mellan kommuner och regioner.
Andra exempel på externa faktorer är det ekonomiska läget med hög inflation och ansträngd ekonomi för regioner och kommuner. Det kan exempelvis ha medfört att regioner och kommuner inte har haft förutsättningar att genomföra satsningar på primärvården, eller att det har varit extra svårt att genomföra en förändrad resursfördelning om alla verksamheter har fått besparingskrav. Den generella kompetensförsörjningsbristen inom vården är också ett hinder.
En faktor som både kan hindra och främja omställningen är andra statliga satsningar som pågått parallellt. Vi har noterat flera satsningar som delvis är överlappande med omställningen. Det handlar exempelvis om satsningar på tillgänglighet och ökad vårdkapacitet samt digitalisering och hälsofrämjande arbete. Satsningarna kan både sträva mot samma mål, och därmed bidra till en ökad måluppfyllelse, eller verka i en annan riktning och därmed motverka omställningens syfte. Flera parallella statliga satsningar inom närliggande områden riskerar också att bidra till en otydlig styrning.
3.10.2 Bristen på förbättringar kan bero på många olika saker
Att det finns områden där vi inte ser förbättringar behöver inte betyda att omställningen inte har haft någon effekt. Det skulle kunna vara så att vi hade sett försämringar om omställningen inte hade ägt rum. Exempelvis kan omställningens fokus på tillgången till fasta läkare ha bidragit till att andelen i befolkningen som har en fast läkare bibehålls i stället för att minska när kompetensförsörjningen är ansträngd i regionerna. Det kan också ha bidragit till att primärvården har en relativt konstant resursandel i stället för att få minskade resurser i ett ekonomiskt pressat läge.
Frånvaro av förbättring kan också handla om tajmning. I våra slutsatser beskriver vi i många fall att vi inte kan se ett tydligt genomslag av omställningen. Det behöver dock inte innebära att vi inte är på väg mot ett genomslag, utan på att det fortfarande är för tidigt att förvänta sig effekter. I vår rapport Ordnat för omställning? konstaterade vi att det inte är realistiskt att på nationell nivå förvänta sig att se effekter för patienterna och befolkningen. Den bedömningen grundade vi i att omställningen vid tidpunkten för publiceringen av rapporten ännu befann sig i ett inledande skede. Det har nu gått ytterligare ett par år sedan regeringen fattade beslut om omställningen. Som vi beskriver ovan har samtidigt dessa år präglats av pandemi och ekonomisk kris. Det kan därför diskuteras om det därför fortfarande är för tidigt att förvänta sig resultat för patienter och befolkningen. Men även om det kan vara för tidigt att se resultat för befolkningen, bedömer vi att det ändå skulle vara rimligt att se tydligare resultat av hur omställningen omsatts i regionernas styrning och effekter i vårdens vardag. Samtidigt är dessa områden utmanande att kartlägga utifrån ett nationellt perspektiv. I synnerhet saknar vi en heltäckande bild när det gäller effekterna i vårdens vardag.
3.10.3 Utmanande att följa insatserna inom omställningen
Det är svårt att fånga alla insatser som genomförs inom omställningen, samt alla potentiella effekter. Både den datainsamling som vi och Socialstyrelsen genomfört i våra respektive uppdrag att följa omställningen är på en övergripande nivå. Redovisningen kan också fokusera på enskilda projekt eller insatsområden som beskrivs mer i detalj. Det innebär att vi ofta får en översiktlig bild av de insatser som genomförs och att vi därmed inte har kännedom om vad de innebär i praktiken. Det kan också finnas insatser som vi inte fångar genom datainsamlingen. En detaljerad rapportering av alla insatser som genomförs skulle troligen medföra en alltför stor administrativ börda. Både i rapporteringen för regioner och kommuner, men även i analysen av insatserna. Det medför att redovisningen ofta blir generell eller fokuserar på enskilda exempel som beskrivs mer i detalj.
Från de olika datainsamlingar som vi har genomfört kan vi också notera att svaren vi får beror på vem vi frågar. Processledare inom omställningsarbetet ger exempelvis en annan bild av hur omställningen påverkat styrningen av vårdvalen jämfört med avtalshandläggare. Det är därför svårt att få en helhetsbild av vilka insatser som genomförts och vad de har för betydelse. Till sist mäter vi ofta utfallet på aggregerad nationell nivå. Det innebär att det kan finnas regionala förbättringar som vi inte fångar. Omställningen kan också ha fått stor betydelse för enskilda patientgrupper eller vissa verksamheter som vi inte heller fångar.
3.10.4 Behov av mer statistik för att ytterligare följa primärvården
Vi har följt utvecklingen av antalet besök i den regionala primärvården med hjälp av SKR:s verksamhetsstatistik, men den kan inte brytas ner på olika grupper i befolkningen. För att mer noggrant kunna kartlägga utvecklingen av primärvården på nationell nivå skulle det vara önskvärt att kunna göra analyser nedbrutet på ålders- och diagnosgrupper och sätta det i relation till annan vårdkonsumtion.
För att det ska bli möjligt att genomföra den typen av analyser på nationell nivå är det nödvändigt att patientregistret utökas till att även omfatta den regionala primärvården. Eftersom distanskontakter är en allt vanligare form av vård, behöver vi kunna följa även dem i registret för att få en helhetsbild av vårdens utveckling. Även Socialstyrelsens register över insatser i kommunal hälso- och sjukvård behöver kompletteras med privata vårdgivare och hålla en hög och jämförbar kvalitet, så att det på ett tillförlitligt sätt ska kunna användas för att följa utvecklingen över tid. Utredningen om hälsodataregister har lämnat förslag i den riktningen (SOU 2024:57).
Även med tillgång till adekvat information på nationell nivå är det inte säkert att vi fångar förflyttningar av patientgrupper när vi analyserar totala volymer. När patienter förflyttas fylls det på med nya, som annars hade stått i kö. Patientgrupper kan alltså förflyttas utan att det märks på totalen. Det är också svårt att kunna uttala sig om kvaliteten på den vård som utförs även med tillgång till ett patientregister som täcker den regionala primärvården. Antal besök är ett trubbigt mått som ger begränsad information om vårdens innehåll. Det är också viktigt att komplettera registeranalyser med andra datakällor som exempelvis fångar patienternas och de yrkesverksammas syn på vårdens kvalitet och utfall.
3.11 Vård i landsbygd och områden med socioekonomiska utmaningar
I vårt uppdrag ingår att belysa hur den nära vården utvecklas i landsbygd och områden med socioekonomiska utmaningar. I det här avsnittet sammanfattar vi våra resultat relaterade till utvecklingen av den nära vården i dessa områden. Våra resultat kommer framför allt från vår rapport Ordnat för omställning? där vi gjorde fördjupade analyser med fokus på dessa delar av uppdraget.
3.11.1 Problem med kompetensförsörjningen är större i landsbygd
Våra resultat visar att kompetensförsörjningen i primärvården är ett större problem i landsbygdskommuner än andra kommuntyper. Tillgången till specialistläkare i allmänmedicin är fortsatt klart sämre i landsbygd. Samtidigt verkar man i någon mån kompensera det med andra yrkeskategorier, som fler distriktssköterskor.
Resultaten pekar också på att man i landsbygden oftare behöver satsa på digitala lösningar för patientmöten och en utbyggd digital infrastruktur, till exempel robusta internetuppkopplingar, och en starkare samhällelig infrastruktur, till exempel tillgång till service, utbildning och arbete. Vi ser att insatserna som genomförts inom den specifika satsning som regeringen genomfört för omställning till en nära vård i glesbygd delvis försöker lösa utmaningarna, med ett fokus på insatser för digital vård. De insatser som genomförts ligger som helhet nära de övergripande målen för omställningen.
Både resultaten från vår enkät till MAS och MAR samt resultaten från våra tidigare rapporter pekar på att samverkan mellan regioner och kommuner verkar fungera bättre i landsbygdskommuner. En bidragande orsak kan vara att det är färre aktörer som behöver samverka.
Våra resultat pekar också på att regionerna försöker främja etablering av vårdcentraler i landsbygdsområden genom att ha specifik ersättning för dem. Vi har tidigare sett att det är vanligt att vårdcentraler i landsbygd får en specifik ersättning. Antalet regioner som försöker skapa bättre villkor för vårdcentraler i landsbygden har ökat, men vi kan inte avgöra om det är en konsekvens av omställningen. Ingen region tillämpar möjligheten till geografiskt avgränsade vårdval i primärvården.
3.11.2 Fler vårdcentraler men större brist på läkare i områden med socioekonomiska utmaningar
Våra analyser visar att det finns fler vårdcentraler i förhållande till befolkningen i områden med socioekonomiska utmaningar. Samtidigt är vårdcentralerna mindre till storleken, räknat i antal listade invånare. De har också en betydligt sämre tillgång till specialistläkare i allmänmedicin. Chefer på vårdcentraler i områden med socioekonomiska utmaningar uppger också ett större behov av att anställa läkare och distriktssköterskor än chefer på vårdcentraler i andra områden. I våra intervjuer påtalas dock att det kan vara svårt att rekrytera och behålla personal i dessa områden på grund av den höga arbetsbelastningen. Personer i områden med socioekonomiska utmaningar tycks generellt ha större behov än andra när de söker sjukvård, vilket ställer högre krav på vårdgivare i de områdena.
I områden med socioekonomiska utmaningar finns en överrepresentation av utrikesfödda, och vi har därför fördjupat analysen med fokus på den patientgruppen. Intervjuer med yrkesverksamma i dessa områden visar att arbetet med utrikesfödda patienter ofta tar mer resurser i anspråk. Exempelvis behöver många språkstöd, vilket kräver planering och samordning. Patientmöten med tolk tycks ofta fungera bra, men de kräver mer tid för dialog, för att säkerställa att patienten verkligen förstår. Dessutom finns kulturella skillnader i hur patienter pratar om sina hälsobesvär, och vissa frågor kan vara tabubelagda. Detta ställer krav på att personalen har tillräcklig tid för att lyssna och sätta sig in i patientens perspektiv. Empiriska studier från Sverige bekräftar att ett fungerande tolksamarbete och att personalen har tillräcklig kulturkompetens för att förstå utrikesfödda patienters perspektiv är viktigt för patienterna (Nejati, Svenningsson, Björkelund & Hange 2022; Wiking, Saleh-Stattin, Johansson & Sundquist 2009). Våra intervjuer med utrikesfödda patienter visar dock att upplevelsen av att inte bli tagen på allvar när man söker vård är vanlig, vilket också svensk forskning visar.
3.11.3 Patienternas erfarenheter skiljer sig mellan områdena
I tidigare rapporter har vi sett att det inte finns några större skillnader i upplevelsen av vården oavsett var man bor. I den här rapporten får vi delvis en annan bild. Patienter i storstadskommuner verkar ha något sämre erfarenheter när det gäller tillgänglighet och delaktighet samtidigt som de ofta har en bättre kontinuitet. Patienter i landsbygdskommuner har däremot betydligt lägre kontinuitet, vilket skulle kunna vara en konsekvens av den sämre kompetensförsörjningen.
Vi ser också att patienter med utländsk bakgrund har sämre erfarenheter, framför allt när det gäller tillgänglighet och delaktighet. Samtidigt verkar patienter med utländsk bakgrund oftare få träffa samma läkare.
4 Slutsatser och rekommendationer
- Har regeringens mål för omställningen uppnåtts?
- Vilka ytterligare åtgärder behövs för att ställa om hälso- och sjukvården till en god och nära vård?
Vår övergripande bild är att mycket arbete med omställningen pågår i regioner och kommuner, både på strategisk nivå och i projektform. Omställningen verkar i flera fall ha bidragit till ett ökat fokus på personcentrering och förebyggande arbete samt förbättrat samverkan mellan regioner och kommuner på en övergripande nivå. Samtidigt kan vi inte se det breda och tydliga genomslag som vi menar krävs för att nå intentionen med omställningen. Eftersom det inte alltid är tydligt hur målen ska utvärderas, är det i vissa fall svårt att bedöma måluppfyllelsen. Men utifrån våra samlade resultat är vår uppfattning att inget av målen uppnås hittills, även om vi ser vissa ljusglimtar.
4.1 Inget av målen har hittills uppnåtts men vi ser vissa förbättringar
Regeringens beskrivning av målen är inte tillräckligt tydlig för att vi fullt ut ska kunna bedöma om regeringens tänkta resultat uppnåtts. När det gäller vissa av målen, exempelvis tillgänglighet och delaktighet, gör vi en samlad bedömning av måluppfyllelsen utifrån olika aspekter som vi anser relaterar till målen. Vissa av målen är så otydligt beskrivna att vi inte vet hur vi ska bedöma måluppfyllelsen. Vi har belyst de nio olika målen ur patienternas perspektiv och kompletterar därefter med information från yrkesverksamma och ur ett systemperspektiv. Vår bedömning är att inget av målen hittills uppnås, figur 6.
Figur 6. Vår bedömning av måluppfyllelsen för de nio målen för omställningen.

4.1.1 Patienterna upplever inte en ökad tillgänglighet till vården
Tillgänglighet kan innebära många olika saker. Regeringen beskriver bland annat att målet kan innebära kortare väntetider och minskade köer. När det gäller målet om en ökad tillgänglighet kan vi inte se några tecken på förbättringar ur ett patientperspektiv. Färre patienter upplever att det är lätt att kontakta, ta sig till och träffa vårdpersonal. Patienterna upplever också längre väntetider till vårdcentralen. Vi har följt utvecklingen av olika aspekter av tillgänglighet sedan 2014. Vi kan konstatera att tillgängligheten minskade tydligt under pandemin, och även om vi kan se vissa förbättringar sedan de mätningar som gjordes under pandemiåren ser vi en övergripande negativ trend och inga förbättringar sedan våra första mätningar.
Samtidigt ser vi att arbete med att öka tillgängligheten pågår. Våra fallstudier visar på att man bland annat genomför olika insatser för att öka kontaktvägarna till vården. Enkätundersökningar visar att digitala tjänster blir allt vanligare i hälso- och sjukvården, men att de mest används av yngre (SCB 2023). Jämfört med andra länder använder svenska patienter oftare digitala tjänster när de söker vård, men samtidigt är patienterna mindre nöjda med de digitala besöken (Vård- och omsorgsanalys 2024f).
4.1.2 Ökat fokus på personcentrering men delaktigheten har inte förbättrats
Målet om delaktighet handlar om att patienternas möjlighet till delaktighet och självbestämmande ska stärkas. Vården ska motsvara befolkningens behov och förväntningar samt utgå ifrån patientens berättelse. Patienterna ska också få möjlighet att ta ett större ansvar för sin vård.
Vi kan inte se några tydliga tecken på förbättringar när det gäller målet om delaktighet och personcentrering. Patienternas upplevelser av att själva eller att en närstående har varit delaktig i besluten om hur ens vård utformades och genomfördes är i princip oförändrade sedan 2014. När det gäller frågan om att bli bemött med respekt har utfallet försämrats något under samma tidsperiod. Vi har också följt om man känner sig trygg, om vården är anpassad utifrån ens egna behov och om man får stöd till egenvård, frågor som vi har följt sedan 2020. Resultaten för 2024 ligger i nivå med resultaten 2020. Utfallet 2022 var dock lägre än både 2020 och 2024, vilket skulle kunna vara en effekt av covid-19-pandemin.
Det finns samtidigt tecken på att arbete med personcentrerad vård och initiativ för ökad delaktighet har fått ett genomslag bland yrkesverksamma. I våra enkäter till MAS och MAR i kommunerna ser vi att personcentrerade arbetssätt och viljan att göra patienter och närstående mer delaktiga i vården är i fokus. I våra fallstudier ser vi också att många verksamhetsföreträdare har ett engagemang för omställningens fokus på en mer personcentrerad vård, vilket de anser ligger nära deras professionella etik och hur de vill arbeta. Vi ser också att patienter och brukare har involverats i det strategiska arbetet med att ta fram planer för omställningsarbetet i vissa kommuner.
4.1.3 Kontinuiteten i primärvården har inte ökat trots ett tydligt mål
Målet om kontinuitet fokuserar framför allt på tillgång till en fast läkarkontakt i primärvården för alla patienter. Utöver det ska patienterna få en fast vårdkontakt om de vill ha det. Målet om ökad kontinuitet är det mål som är mest konkret i överenskommelserna och har tydliga målnivåer. Trots det ser vi inga tecken på förbättring.
Vår patientenkät visar att tillgången till fast läkare i primärvården inte ökar och andelen är betydligt lägre än andelen som uppger att de har behov av det. Inte heller tillgången till fasta vårdkontakter ökar. I patientenkäten är det allt färre som svarar att de får träffa samma läkare vid sina besök på vårdcentralen och måttet kontinuitetsindex visar inte heller på några förbättringar. Mellan januari 2020 och maj 2023 har indexet har legat på en i princip oförändrad nivå (Vård- och omsorgsanalys 2023a).
Vår kartläggning av kompetensförsörjningen på vårdcentralerna visar inte heller att förutsättningarna att erbjuda kontinuitet har ökat. Tvärtom har antalet invånare per specialist i allmänmedicin ökat från 1 879 till 2 039 mellan 2017 och 2023. För att möta Socialstyrelsens riktvärde om 1 100 patienter per läkare skulle antalet specialister i allmänmedicin behöva öka med 80 procent (Vård- och omsorgsanalys 2023b).
Ur de yrkesverksammas perspektiv har vi belyst regionernas förutsättningar att tillgodose behovet av läkarmedverkan i den kommunala hälso- och sjukvården. De flesta vårdcentraler upplever att de kan tillgodose behovet av läkare i den kommunala hälso- och sjukvården, men svaren varierar mycket mellan olika regioner. MAS och MAR i kommunerna beskriver att kontinuiteten fungerar olika bra för olika patientgrupper. Läkarmedverkan verkar oftast fungera bra på särskilt boende för äldre och sämre på LSS- och socialpsykiatriska boenden. Oftast är vårdcentralernas ansvar för läkarmedverkan mer otydligt beskrivet för de två sista boendeformerna.
4.1.4 Målet om en nära vård är svårt att utvärdera
Målet om en nära vård är inte tydligt definierat och kan innebära flera saker. Regeringen beskriver att det fysiska besöket i hälso- och sjukvården har varit det självklara och att vården även fortsättningsvis ska finnas fysiskt nära patienterna. Regeringen har även ändrat lagstiftningen så att det framgår att regionerna ska organisera vården så att den ges nära befolkningen. Nära vård kan både innebära geografiskt nära, men kan också vara nära genom tekniska eller digitala lösningar. Det är svårt att bedöma måluppfyllelsen när det inte är helt tydligt vad målet innebär.
Målet skulle kunna betyda att vård ska flyttas till regional och kommunal primärvård eller till digitala verktyg. Våra analyser av omställningen ur ett systemperspektiv visar att systemet fortfarande framstår som sjukhustungt, det vill säga att en större andel av resurserna fortfarande går till den specialiserade vården. Vi kan inte se en ökning av fysiska besök på vårdcentralerna, tvärtom minskar läkarbesöken. Vår analys av omställningen ur ett systemperspektiv visar samtidigt att vissa grupper verkar få mer vård i den regionala primärvården. En begränsning i vår analys är att vi inte kan följa utvecklingen av digitala besök genom nationell statistik, och det är osäkert i vilken utsträckning de ersätter fysiska vårdbesök. Det är också svårt att isolera effekter från andra faktorer som covid-19-pandemin. Mycket talar för att både kostnaderna och patienternas behov i den kommunala hälso- och sjukvården har ökat. Det kan ha många orsaker men delvis vara en effekt av omställningen. Vi kan samtidigt inte avgöra om det är en väntad effekt av omställningen, eller om det har skett en oönskad ansvarsförskjutning.
Geografisk närhet är svårt att utvärdera. Vi har tidigare sett att det finns vissa skillnader när det gäller geografisk tillgänglighet, där avstånden till vården kan vara längre i landsbygden även om varje kommun har minst en vårdcentral. Samtidigt upplever befolkningen i allmänhet inte att lång resväg till vårdcentralen är ett skäl att avstå från vård. Det finns också fler vårdcentraler i landsbygden i förhållande till befolkningsunderlaget, men det är motiverat utifrån geografisk tillgänglighet och befolkningens behov av vård (Vård- och omsorgsanalys 2021c).
4.1.5 Samverkan mellan regioner och kommuner verkar ha ökat
Målet om samordning handlar om att vårdens struktur måste underlätta koordinering av olika vårdinsatser och aktörer utifrån patienternas specifika behov. Vi kan se vissa indirekta förbättringar när det gäller målet om samordning genom ett ökat fokus på samverkan mellan regioner och kommuner. Samtidigt kan vi inte säga om en förbättrad samverkan leder till en bättre samordning ur patienternas perspektiv, men vi bedömer att det är ett viktigt första steg. Regeringen beskriver att samverkan mellan regioner och kommuner måste stärkas för att skapa en mer sammanhållen vård och omsorg (prop. 2019/20:164).
Resultaten av våra fallstudier visar att samverkan mellan regioner och kommuner verkar ha förbättrats, i alla fall på en övergripande nivå. Socialstyrelsens kartläggning av regioners och kommuners insatser visar också på ett ökat fokus på samverkan. Våra enkäter till chefer på vårdcentraler samt MAS och MAR i kommunerna visar att det finns skillnader i samverkan mellan olika aktörer. Framför allt verkar det finnas utmaningar med primärvårdens samverkan med psykiatrin och annan specialiserad vård, medan samverkan mellan vårdcentralen och särskilda boenden för äldre och den kommunala hemsjukvården verkar fungera bättre. Cheferna beskriver att de i vissa fall har svårt att prioritera samverkan på grund av resursbrist. Både företrädare för kommuner och vårdcentraler beskriver att samverkan behöver utvecklas mellan den specialiserade vården samt den regionala och kommunala primärvården.
Vi följer två registerbaserade samordningsmått: andelen oplanerade återinskrivningar inom 30 dagar för patienter 65 år och äldre samt andelen äldre med läkemedel som bör undvikas. Resultaten för båda måtten visar på en viss förbättring.
Utifrån våra patientundersökningar ser vi få tecken på förbättringar när det gäller upplevelsen av samordning. Ett undantag är utvecklingen av samordnade individuella planer. En allt större andel av patienterna med insatser från både hälso- och sjukvården och socialtjänsten uppger att de har fått en samordnad individuell plan (SIP). Majoriteten av de patienterna anser att planen har varit till hjälp. Resultaten från enkäten till MAS och MAR visar samtidigt att det finns stora skillnader i vilka patienter som får en SIP. Det verkar vara en större andel av patienterna som behöver en SIP än som får det i dag.
4.1.6 Svårt att avgöra om primärvården är navet i vården
Regeringen skriver att primärvården ska vara navet i vården och omsorgen, och samspela med annan specialistvård på och utanför sjukhusen samt med övrig kommunal hälso- och sjukvård och med socialtjänsten. Utöver det beskriver regeringen att primärvården ska vara det naturliga förstahandsvalet för befolkningen (prop. 2019/20:164). Vi har svårt att fullt ut bedöma måluppfyllelsen för målet om primärvården som nav, eftersom det saknas information om hur vi ska utvärdera målet.
Om primärvården som nav betyder att primärvården ska vara den samordnande parten inom hälso- och sjukvården kan vi se vissa förbättringar, vilket vi beskriver för målet om samordning. Utifrån våra enkätundersökningar kan vi samtidigt konstatera att de flesta patienter ser vårdcentralen som den första instansen i vården. Tre fjärdedelar av patienterna svarar att de skulle vända sig till primärvården om de har ett nytt eller försämrat hälsoproblem som inte är akut. Samtidigt upplever patienterna att vårdcentralen i lägre utsträckning möter deras behov än annan specialiserad vård. Förtroendet är också lägre för primärvården än för annan specialiserad vård. Vår undersökning visar att patienterna anser att ökad tillgänglighet, kontinuitet och förbättrad samordning behöver förbättras för att primärvården ska kunna möta behoven och axla rollen som navet i vården.
4.1.7 Omställningen verkar ha bidragit till mer förebyggande vård
Målet om en förebyggande och hälsofrämjande vård handlar om att primärvården ska stärka hälsan och ha förmåga att bidra till livsstilsförändringar för att förebygga kroniska eller långvariga hälsotillstånd. Målet uppnås delvis.
Flera av de projekt och insatser som regioner och kommuner rapporterar till Socialstyrelsen och i våra fallstudier handlar om olika typer av hälsofrämjande och förebyggande insatser. En majoritet av regionerna har exempelvis förstärkt sitt arbete med hälsosamtal. Vi kan också se att det har skett en ökning av andelen personer som får hälsofrämjande samtal på vårdcentralen.
Chefer på vårdcentraler samt MAS och MAR i kommunerna beskriver att förutsättningarna för det hälsofrämjande och förebyggande arbetet varierar och att den typen av insatser prioriteras ner till förmån för mer akuta insatser. Förutsättningarna varierar också mycket mellan olika regioner och kommuner.
4.1.8 Primärvårdens resurser har inte stärkts
Regeringen beskriver att framtidens hälsosystem måste ha en stark primärvård som bas för att klara de utmaningar som hälso- och sjukvården står inför (prop. 2019/20:164). Våra resultat visar att målet om en stärkt primärvård inte uppnås.
Primärvårdens andel av regionernas totala kostnader visar inte på några tydliga förflyttningar. Primärvårdens andel av hälso- och sjukvårdens totala kostnader har de senaste åren enbart ökat marginellt. Det är också få regioner som har beslutat om konkreta mål för hur stor andel av de totala ekonomiska resurserna som ska gå till primärvården även om en tredjedel har fattat beslut om en ökad resursandel. En majoritet av regionerna har gjort andra insatser för att skapa en effektiv resurssättning, exempelvis genom att öka möjligheten till konsultativt stöd i primärvården eller stöd till digital utveckling, men omfattningen av insatserna är oklar, och vi vet inte om det upplevs som en resursförstärkning av verksamheterna.
Det saknas information om kostnaderna för den hälso- och sjukvård som kommunerna utför, men vi har tidigare sett att den kommunala hälso- och sjukvården utgör en allt större andel av kommunens vård- och omsorgskostnader (Vård- och omsorgsanalys 2021d, 2024c). Den totala budgeten har dock inte ökat, vilket kan tyda på att insatser inom omsorgen prioriteras ner till förmån för hälso- och sjukvård.
Vi kan inte heller se att kompetensförsörjningen i primärvården har förbättrats. Tillgången till tillsvidareanställda specialister i allmänmedicin och distriktssköterskor har minskat i relation till antalet listade patienter på vårdcentralerna. Det skulle behövas en stor ökning av antalet specialistläkare inom primärvården för att nå målet om 1 100 patienter per läkare. Det finns också ett behov av ytterligare kompetens inom den kommunala hälso- och sjukvården och bland omsorgspersonal som utför vård i hemmet.
4.1.9 Effektiviteten i vården verkar inte ha ökat
En ökad effektivitet innebär enligt regeringen att vårdens resurser ska användas på bästa sätt. Målet om effektivitet är svårt att bedöma, men vi ser samtidigt inga tydliga tecken på att effektiviteten har ökat.
Vi har identifierat fyra mekanismer som regeringen beskriver ska bidra till ökad effektivitet: kontinuitet, stärkt primärvård, förebyggande insatser och digitalisering. Som vi tidigare beskrivit har kontinuiteten inte ökat och primärvårdens resurser har inte stärkts. Vi kan se att det finns ett ökat fokus på det förebyggande arbetet i regioner och kommuner, men det är svårt att bedöma effekterna av insatserna. Vi har också svårt att bedöma i vilken omfattning digitaliseringen ökat och hur det i sin tur påverkar vårdens effektivitet, men vi ser att det finns ett tydligt fokus på, och en tilltro till, digitalisering i regioner och kommuner. Att vi inte kan se tydliga förflyttningar kan både bero på att det inte skett någon utveckling och att det är områden som är svåra att kartlägga på nationell nivå.
4.2 Regioner och kommuner arbetar med omställningen
Även om vi inte kan se en tydlig måluppfyllelse, ser vi att det pågår arbete med omställningen i regioner och kommuner. Det finns länsövergripande handlingsplaner och det pågår många olika projekt och insatser. Från och med 2023 verkar fler pilotverksamheter och projekt breddinföras och därmed få ett större genomslag. Resultaten från våra fallstudier pekar samtidigt på att omställningen främst verkar ha resulterat i olika projekt och avgränsade insatser som i och för sig verkar vara i linje med omställningens intention, men som är alltför specifika eller begränsade för att kunna kallas en omställning av primärvården.
Det är svårt att följa hur omställningen påverkar verksamheterna eftersom det kräver en rapportering på en detaljerad nivå, vilket inte alltid är motiverat. Det kan därmed finnas aspekter av omställningen som vi inte fångar, exempelvis en insats som fått genomslag för en viss patientgrupp. Men om det fanns ett tydligt genomslag för omställningen på en övergripande nivå (i form av en enhetlig styrning, vilka insatser som genomförs eller resultat), skulle vi troligen ha fångat det i vårt arbete.
4.3 Primärvården har inte fått tillräckliga förutsättningar
En viktig orsak till att vi inte ser en tydlig måluppfyllelse är att det saknas ekonomiska resurser och personal. Under åren som omställningen har pågått har förutsättningarna för att nå omställningens mål bara förbättrats marginellt. Det bidrar till att det inte är realistiskt att förvänta sig ett tydligt genomslag av omställningen.
Som vi beskriver ovan när det gäller målet för en stärkt primärvård har regionerna inte stärkt primärvården resursmässigt och få regioner har fattat konkreta beslut om ekonomisk förstärkning framåt. När det gäller kommunernas kostnader saknas information för att vi ska kunna följa utvecklingen. Mycket tyder dock på att kommunernas insatser har ökat de senaste fem till tio åren. Det kan delvis vara en effekt av omställningen, men också en successiv förändring av befolkningens behov och medicinsk utveckling.
En viktig utmaning är kompetensförsörjningen, där brist på specialistläkare inom primärvården och behov av ökad kompetens inom kommunal hälso- och sjukvård identifieras som hot mot omställningen. Det krävs insatser för att förbättra arbetsmiljön och utbildning för att uppnå målen för omställningen.
Målet om en stärkt primärvård är mindre framträdande både i den statliga styrningen samt i regionernas styrning och prioritering av resurser. Vi menar att en stärkt primärvård genom ökade ekonomiska resurser och personal är en central del av omställningen och en nödvändig förutsättning som behöver förverkligas för att nå omställningens mål.
4.4 Otydligt syfte och många mål gör omställningen svår att definiera
Vi menar att det otydliga syftet och mångfalden av mål för omställningen också bidrar till den bristande måluppfyllelsen. Vi ser också att regionerna på ett tydligare sätt måste omsätta omställningen i sin styrning för att genomslaget av omställningen ska bli tydligare.
En av våra huvudsakliga slutsatser är att regeringen inte på ett tillräckligt tydligt sätt definierat ett övergripande syfte för omställningen. Det medför att olika aktörer gör sin egen tolkning av omställningen och det blir otydligt vad som ska uppnås. Dessutom har regeringen tagit fram alltför många mål för att det ska vara tydligt vad som ska uppnås inom omställningen. Utöver det är målen också breda och kan innebära olika saker för olika aktörer och i olika sammanhang. Det medför att styrningen blir otydlig. Det bidrar också till att många olika typer av insatser kan räknas som en del av omställningsarbetet.
Det ger möjligheter att anpassa omställningen till lokala behov, men medför också att omställningsarbetet innebär olika saker för olika aktörer. Det gör att det blir svårare att identifiera ett tydligt genomslag.
Det måste också finnas en tydligare prioritering av målen än i dag. Det är otydligt vilka insatser som behöver göras först och som i störst utsträckning bidrar till det tänkta syftet. Det finns en risk att det tänkta resultatet inte uppnås som en konsekvens av den breda ansatsen i omställningen och bristande prioritering av målen.
4.4.1 Otydlig styrning både av staten och i regionerna
I vår analys av de åtgärder som regeringen, regioner och kommuner genomfört för att ställa om till en god och nära vård har vi flera slutsatser. Den första handlar om regeringens styrning. Regeringen har använt flera av de verktyg som den har tillgång till för att uppnå en effektiv styrning, men ansvarsutkrävandet är för svagt och det finns det flera komponenter i omställningen som är alltför otydliga för att styrningen fullt ut ska vara ändamålsenlig. Det går exempelvis inte att följa hur regionerna använt stimulansmedlen inom omställningen. Det är också otydligt vilken aktör som faktiskt ska följa upp att regioner och kommuner gör de insatser som pekas ut i överenskommelserna.
När det gäller regionernas insatser är vår slutsats att omställningen inte på ett tydligt sätt omsatts i den formella bindande styrningen i regionerna. Regionerna har bara delvis omsatt omställningen i sin styrning, exempelvis finns det någon form av länsövergripande handlingsplaner för omställningen i nästan alla län. Vi kan dock inte se ett omfattande genomslag i den formella styrningen i regionerna, exempelvis genom tydliga förändringar i uppdragen till vårdcentralerna.
4.5 Behov av en samlad styrstrategi för omställningen
Vår samlade bedömning är att primärvården har en viktig roll för att uppnå en effektiv hälso- och sjukvård, och att den rollen kommer att bli allt viktigare för att kunna möta framtida vårdbehov. Primärvården är också den del av hälso- och sjukvården som har bäst förutsättningar att se till en persons hela vårdbehov – något som får större betydelse när alltfler lever med kroniska sjukdomar. Det är flera år sedan omställningen inleddes och vi ser att det pågår mycket arbete med omställningen i regioner och kommuner. Även om vi ännu inte når målen, ser vi att det finns ett brett stöd för omställningens mål och att flera delar har gjort avtryck i verksamheterna. Vi menar att omställningsarbetet är viktigt och behöver fortsätta för att kunna möta framtida vårdbehov. Samtidigt behövs ett omtag i styrningen. Våra samlade slutsatser är att det behövs åtgärder på flera nivåer för att nå omställningens mål och för att primärvården ska kunna bli basen och navet i vården.
Vår analys visar på att styrningen av omställningen varit otydlig och att olika aktörer tolkar omställningen på olika sätt. Styrningen har därmed också blivit osammanhängande, där det inte går att följa en styrkedja från regering och riksdag till verksamheterna och ytterst till de resultat som uppstår. Det tyder på att det behövs ett omtag i styrningen av omställningen. Regeringen behöver se över sin styrning av omställningen som helhet och utveckla de delar av styrningen som i dag saknas. Det måste ske i nära dialog med regioner och kommuner.
Vi bedömer att det finns behov av en samlad styrstrategi där det blir tydligare vad som ska uppnås och varför, och där regeringen, regioner och kommuner i högre grad har en samsyn om omställningens syfte, mål och prioriteringar. Det behöver också finnas en samsyn på hur roller och ansvar ska fördelas och en ökad tydlighet om förutsättningarna för genomförande och uppföljning av omställningen. Liknande kriterier för en effektiv strategi har tidigare beskrivits av Statskontoret (2015, 2018, 2020b). Det fortsatta arbetet inom omställningen behöver bygga på gemensamma behovsanalyser och prioriteringar mellan regeringen, regionerna och kommunerna, och det måste finnas en gemensam bild över vad som ska uppnås. Den samlade styrstrategin behöver därför tas fram i samverkan mellan regeringen, regionerna och kommunerna.
Vi menar att en samlad styrstrategi behöver innehålla flera delar: en utvecklad statlig styrning, en mer samordnad styrning från nationell till regional och lokal nivå, stärkta förutsättningar för primärvården samt en ökad uppföljning av primärvården och omställningens genomförande. Vi lämnar rekommendationer inom samtliga områden i kommande avsnitt.
4.5.1 Vi rekommenderar att regeringen förtydligar och utvecklar den statliga styrningen av omställningen
Vår slutsats är att den statliga styrningen delvis behöver utvecklas. Det behövs ett tydligare syfte och mål för omställningen samt tydligare prioriteringar. Därefter behöver olika aktörers roll i omställningen förtydligas, särskilt med fokus på ansvarsutkrävande. Vi lämnar därför rekommendationer som syftar till att utveckla den statliga styrningen av omställningen.
Vi har konstaterat att det saknas ett tydligt övergripande syfte till omställningen. Dessutom saknas en helhetssyn på det samlade systemets roll i omställningen. Regeringens ursprungliga intention för omställningen var en strukturreform med fokus på primärvården. Därefter har regeringen beskrivit att syftet med omställningen är att gå från ett sjukhustungt system till ett system där primärvården är basen. Vi menar att det är otydligt vad det huvudsakliga problemet som regeringen avser att lösa med omställningen är, och därmed att det övergripande syftet inte är tillräckligt tydligt beskrivet. Även om regeringen presenterar flera anledningar till att omställningen är viktig, saknas det ändå ett tydligt formulerat syfte till varför omställningen genomförs.
Vi bedömer att avsaknaden av ett tydligt syfte har medfört att regioner och kommuner själva har fått ta fram egna beskrivningar av varför omställningen är viktig, och har satt upp egna visioner om vad omställningen ska leda till och vilka mål som finns. Våra resultat visar också att olika aktörer tolkar omställningen på olika sätt och att det saknas en gemensam bild av vad omställningen ska innebära. Vi menar att det är en konsekvens av avsaknaden av en tydlig problemformulering. Det bidrar också till skillnader i hur målen omsätts i praktiken och vilka insatser som genomförs. Våra resultat pekar på att kommunerna upplever att de delvis har en annan bild av omställningen än regionerna, samt att sjukhusens roll i omställningen är otydlig.
Regeringen behöver stå som reformbärare och formulera ett tydligt syfte och motiv för reformen. Regeringen behöver beskriva varför omställningen är viktig, vilka problem som omställningen ska bidra till att lösa, och hur det ska ske. Vi menar att ett tydligt syfte med omställningen skulle kunna vara att stärka primärvården, för att bättre möta framtida vårdbehov och effektivisera vården. Regeringens syfte behöver genomsyra styrningen och vara vägledande för hela omställningen. Det måste finnas en helhetssyn på hälso- och sjukvårdssystemet i regeringens styrning och en tydlighet i riktningen för omställningen. Det är viktigt att syfte och inriktning för omställningen är förankrat bland regionerna och kommunerna. Arbetet med att formulera ett relevant syfte kräver också en dialog med relevanta aktörer inom hälso- och sjukvården, som regionerna och kommunerna, de yrkesverksamma och patienterna. Sektorsmyndigheterna samt forskare kan också bidra med relevanta perspektiv.
Syftet måste vara tydligt kommunicerat till alla aktörer som berörs av omställningen. Det medför ett behov av ökad samverkan och förståelse för varandras verksamheter, exempelvis mellan regioner och kommuner, samt gemensam planering av den förflyttning som omställningen är tänkt att innebära.
Regeringen behöver vara tydlig i målstyrningen i omställningen
En av våra slutsatser är att målen är för många och otydliga vilket medför att det blir otydligt vad regioner och kommuner ska uppnå. Regeringen behöver säkerställa att styrningen genom mål med tillhörande statsbidrag är tydlig.
Det kan exempelvis ske genom att regeringen tydligare identifierar vilka mekanismer som ska bidra till måluppfyllelsen, och utifrån det förtydligar målen för omställningen. I det fallet måste regeringen säkerställa att målen är konkreta, har målnivåer och är tidsatta. Målen kan inkludera både process- och resultatmått, men har med fördel störst fokus på mått som belyser kvalitet och resultat ur patienternas perspektiv. Målnivåer kan formuleras både som uppnådda resultat och graden av förbättring. En nyckelfaktor för att förtydliga målen är att de är väl förankrade och har föregåtts av en behovsanalys.
Ett alternativ är att regeringen på ett tydligt sätt, exempelvis genom villkorade statsbidrag, ger i uppdrag till regioner och kommuner att utifrån egna analyser identifiera vilka insatser de behöver genomföra för att nå regeringens mål och därefter kontinuerligt följer upp effekten och reviderar insatserna vid bristande måluppfyllelse.
Vi har identifierat nio mål för omställningen. Vår slutsats är att mångfalden av mål medför att styrningen av omställningen blir otydlig. Regioner och kommuner får inte heller något stöd i hur målen ska prioriteras. Det medför att det är otydligt vad som ska åstadkommas och vilka insatser som ska genomföras för att nå måluppfyllelse. Det bidrar i sin tur till ett ofullständigt och ojämnt införande.
Vi menar att målen inom omställningen är relevanta, men att regeringen behöver tydliggöra hur de olika målen ska prioriteras. Regeringen behöver också synliggöra sin idé om hur målen bäst konkretiseras på regional och kommunal nivå utifrån horisontella och vertikala prioriteringar. Det kan exempelvis handla om hur prioriteringar ska göras mellan olika delar av vården eller mellan patientgrupper, men också om prioriteringar av förebyggande insatser i relation till behandling.
Målet om en stärkt primärvård behöver prioriteras högst
Vi menar att målet om en stärkt primärvård är det mål som behöver prioriteras högst i omställningen. Primärvården både i regioner och kommuner måste ha tillräckliga resurser i förhållande till sitt uppdrag, och för att kunna genomföra det förändringsarbete som omställningen kräver. En stärkt primärvård är en förutsättning för att arbeta mot de andra målen, som en hög kontinuitet, samordning, tillgänglighet och för att vara navet i vården. Om dessa dimensioner förbättras, ökar även förutsättningarna för primärvården att ta ett huvudansvar för förebyggande och hälsofrämjande insatser. Om målet om en stärkt primärvård inte prioriteras och primärvården fortsatt har otillräckliga resurser, bedömer vi att det försämrar möjligheten att nå de andra målen.
Våra slutsatser visar att den ansvarsutkrävande delen av styrningen i omställningen är för svag. Det handlar exempelvis om en avsaknad av uppföljning av statsbidragens användning, och uppföljning av krav i överenskommelserna inklusive en tydlig plan för konsekvenser vid bristande följsamhet till kraven eller vid bristande måluppfyllelse. Det finns inte heller en struktur för incitament vid god måluppfyllelse. Vi noterar också att det inte genomförts någon omfattande tillsyn av primärvårdens verksamheter utifrån omställningen. Sammantaget får det till konsekvens att ansvarsutkrävandet är svagt där regioner och kommuner inte uppfyller de krav som ställs eller inte använder medlen enligt intentionerna i överenskommelserna.
Den statliga styrningen behöver utvecklas så att den ansvarsutkrävande styrningen blir tydligare, det handlar om att följa upp statsbidragens användning och de krav som ställs på regioner och kommuner. Ansvarsutkrävning förutsätter att målen är tydligt formulerade och går att utvärdera. Det behöver vara tydligt vilken aktör som ska utföra den ansvarsutkrävande uppföljningen och regeringen måste efterfråga resultaten. I och med att den fortsatta satsningen på en god och nära vård innebär förordnade statsbidrag via Socialstyrelsen får de en utpekad roll att följa upp förordningen.
Regeringen behöver tydliggöra nationella myndigheters uppdrag i omställningen
Flera myndigheter har olika typer av granskande uppdrag inom omställningen. Socialstyrelsen har en viktig roll att följa upp regioners och kommuners insatser i relation till de krav som ställs i förordningen. Det menar vi innebär att Socialstyrelsen har en granskande roll. Utöver det ska Socialstyrelsen ta fram riktlinjer och kunskapsunderlag samt stödja omställningsarbetet på olika sätt. Socialstyrelsen har därmed både ett stödjande och granskande uppdrag, vilket kan innebära en otydlig rollfördelning. Våra resultat visar att den granskande delen av Socialstyrelsens uppdrag delvis kommit i skymundan till förmån för det stödjande arbetet. Det behöver inte nödvändigtvis vara fel, utan tvärtom ser vi att det har varit viktigt att en nationell aktör haft en roll i det stödjande arbetet. Samtidigt har konsekvensen blivit att vissa delar av den ansvarsutkrävande styrningen uteblivit. I och med att Socialstyrelsen även fortsatt kommer att ha både granskande och stödjande uppdrag är det viktigt att det finns en balans mellan rollerna. Det är viktigt att det granskande arbetet utförs och att resultaten av granskningen efterfrågas av regeringen.
IVO har i uppdrag att följa omställningen ur ett patientsäkerhetsperspektiv, men samtidigt har de hittills inte genomfört och publicerat resultat av en tillsyn av verksamheter inom primärvården. Det medför att det inte skett någon granskning av omställningsarbetet ur ett patientsäkerhetsperspektiv. Vi ser att IVO:s uppföljningsansvar för omställningen behöver förtydligas. Det kan exempelvis ske genom riktade uppdrag till IVO om både vårdgivare i primärvården samt regioners och kommuners förutsättningar att arbeta med omställningen.
Regeringen behöver ställa tydligare krav så att det går att utvärdera statsbidragens användning
De många målen och delvis otydliga kraven på mottagarna av medlen har gjort det svårt att följa om statsbidragen har använts enligt intentionen. När regeringen genomför satsningar som innebär att regioner och kommuner får medel för ett visst ändamål är det viktigt att det går att följa upp om medlen har använts på rätt sätt. Det handlar dels om att det ska finnas tydliga krav på rapporteringen av medlen, dels att redovisningen följs upp. Ytterligare en aspekt handlar om att det ska finnas en tydlig beskrivning av vad mottagarna av medlen ska uppnå med hjälp av medlen. Det förutsätter att målen är tydligt definierade och att måluppfyllelsen går att utvärdera. Vi kan konstatera att ingen aktör kontinuerligt följt upp medlens användning inom ramen för omställningen och relaterat användningen till de krav som finns i överenskommelserna. Regeringen har inte heller på ett tydligt sätt efterfrågat resultat av medlens användning.
Oavsett om satsningarna görs i form av överenskommelser eller genom en förordning, rekommenderar vi att omställningen innehåller tydliga krav som medför att statsbidragens användning går att utvärdera. Genom att ställa tydliga krav och tydliga mål som ska uppnås och därefter följa utvecklingen, förbättras försättningarna för att kunna använda medlen så effektivt som möjligt.
4.5.2 Vi rekommenderar att regeringen, regionerna och kommunerna säkerställer en tydligare och mer samordnad styrning från nationell till regional och kommunal nivå
En av våra slutsatser är att omställningen inte på ett tydligt sätt omsatts i den formella styrningen i regionerna. Samtidigt saknar vi också mycket information för att fullt ut kunna följa utvecklingen av omställningen i regioner och kommuner. Vi lämnar därför rekommendationer som syftar till att utveckla den regionala styrningen samt öka kunskapen om och tydligheten i regioners och kommuners uppdrag och förutsättningar.
Våra slutsatser visar att regioner och kommuner behövt tolka regeringens mål för omställningen och att det i vissa fall finns olika bilder i regioner och kommuner vad omställningen ska leda till. Det fortsatta arbetet inom omställningen behöver bygga på gemensamma behovsanalyser och prioriteringar mellan regeringen, regionerna och kommunerna, och det måste finnas en gemensam bild av vad som ska uppnås. Det är viktigt att det även finns ett tydligt patientperspektiv i dialogen och att patientrepresentanter involveras.
Vi har tidigare sett att regeringen behöver stärka dialogen med regioner och kommuner inför satsningar (Vård- och omsorgsanalys 2022b). Syftet med den typen av dialog är att stärka samverkan på strategisk nivå samt få en gemensam lägesbild av nuläge och utmaningar och hur regeringens föreslagna insatser möter de behov som finns i verksamheterna, regionerna och kommunerna. En stärkt dialog mellan regeringen, regionerna och kommunerna kan också skapa bättre förutsättningar för att undersöka vilka möjliga lösningar som finns för att hantera de utmaningar som man vill åtgärda och hur den statliga styrningen kan komplettera regionernas och kommunernas insatser. Regeringen behöver också överväga om det finns ett behov av andra arenor för dialog, där staten och huvudmännen kan mötas kring problembild och möjliga lösningar.
Omställningen påverkar hela hälso- och sjukvårdssystemet, även om den beskrivs som en primärvårdsreform. En av våra slutsatser är att det behövs en helhetssyn i hela hälso- och sjukvårdssystemet för att omställningens mål ska uppnås. Alla aktörer i systemet behöver sträva mot samma mål. Primärvården måste få stöd från annan specialiserad vård. Det måste även ske en omfördelning av resurser från andra delar av vården till primärvården, för att primärvårdens resursandel ska öka.
Våra resultat visar att den specialiserade vårdens roll i omställningen är otydlig, exempelvis hur ansvarsfördelningen ska se ut mellan primärvård och specialiserad vård. Det saknas också stöd för prioriteringar och resursfördelning mellan olika delar av hälso- och sjukvårdssystemet eftersom regeringen hittills varit otydlig i sina beskrivningar av vilka prioriteringar som aktualiseras av omställningen. Det måste finnas en gemensam bild i regionerna och kommunerna av vilka prioriteringar som ska göras. Utöver det behöver det finnas en förståelse för att det finns alternativkostnader och behov av prioriteringar även för kostnadsbesparande insatser. Regeringen kan bidra till att förtydliga det i sin styrning av omställningen, exempelvis genom tydligare beskrivningar och resonemang om hur olika prioriteringar ska göras.
Det finns också ett behov av att undersöka hur förflyttningen av patientgrupper mellan olika vårdnivåer går till i praktiken. Det behöver bland annat belysas utifrån hur regionerna och verksamheterna planerar förflyttningen och om det även sker en resursförflyttning. Därefter är det viktigt att undersöka om primärvården har förutsättningar för att ta hand om de nya patientgrupperna. Till sist måste även förflyttningen analyseras ur ett patientperspektiv. I det arbetet kan en aktör som Socialstyrelsen ha stor betydelse och både följa utvecklingen på nationell nivå och stödja regionerna i att göra egna analyser.
Även om vi inte kan se en tydlig utveckling för målen för omställningen, är en av våra slutsatser att det pågår mycket arbete i regioner och kommuner. Socialstyrelsens kartläggning av regioners och kommuners arbete visar att fler insatser har breddinförts under 2023. Trots det pekar resultaten från våra fallstudier, Socialstyrelsens uppföljning och våra enkäter till chefer på vårdcentraler samt till MAS och MAR i kommunerna att omställningen på många sätt inte fått ett tydligt genomslag i vårdens vardag.
De mål och handlingsplaner som tagits fram måste få ett genomslag i politiska beslut och i den formella styrningen i regionerna samt omsättas i verksamheterna. Det handlar exempelvis om att omställningens mål ska ge avtryck i uppdrag och avtal för vårdgivare inom primärvården, där vårdvalet för vårdcentralerna är en stor del.
Vi har inte underlag för att avgöra hur den formella styrningen bäst ska utformas för att bidra till omställningens mål, utan det arbetet måste göras regionalt. Både politiker och tjänstepersoner i regioner och kommuner behöver bedöma vad som är centrala utmaningar och var det behövs insatser för att nå omställningens mål utifrån det lokala sammanhanget. Den typen av lokala analyser är centrala i utformandet av den regionala styrningen av omställningen. Vi bedömer att Socialstyrelsen har en viktig roll att stötta regioner och kommuner i deras lokala analyser av vilka insatser som behövs för att nå omställningens mål. Socialstyrelsen behöver också utforma det stödjande uppdraget så att det är anpassat utifrån de lokala analyserna. Socialstyrelsen skulle till exempel kunna stödja regionerna i hur de kan använda sina databaser för att öka uppföljningen med fokus på lärande om omställningen. Det är viktigt att de ändringar som genomförs utvärderas och analyseras för att öka kunskapen om vilka styrformer som bidrar till att nå omställningens mål.
Regionerna bör se över kraven för läkarmedverkan för patienter i kommunala boenden
En fungerande läkarmedverkan är en viktig förutsättning för en samordnad vård för de patienter som har insatser inom både regional och kommunal hälso- och sjukvård. Vår kartläggning av regionernas förfrågningsunderlag visar att det finns skillnader i hur uppdraget för läkarmedverkan är formulerat. Vår enkät till MAS och MAR i kommunerna visar också att läkarmedverkan fungerar olika bra för olika patientgrupper. När ansvaret för läkarmedverkan för specifika grupper framstår som tydligt i uppdragen till vårdcentralen verkar läkarmedverkan fungera bättre.
Vi rekommenderar att regionerna ser till att ansvaret för läkarmedverkan för samtliga patientgrupper i kommunala boendeformer är tydligt formulerat i uppdragsbeskrivningarna för vårdgivarna. Översynen av avtalskrav behöver kompletteras med en förstärkt avtalsuppföljning för att säkerställa att ansvaret för läkarmedverkan efterlevs.
Regeringen bör ge Socialstyrelsen i uppdrag att ta fram vägledning om ansvarsfördelningen mellan vårdnivåer
Våra resultat pekar på att det i vissa fall är otydliga gränser mellan primärvården och den specialiserade vården samt regionernas och kommunernas hälso- och sjukvård. Inte minst gäller det vilka insatser som ska genomföras i den kommunala hälso- och sjukvården.
I våra resultat från enkäten till MAS och MAR framkommer önskemål om mer konkret och verksamhetsnära vägledning från en nationell aktör. Det handlar exempelvis om vilka insatser som den kommunala primärvården ansvarar för och vad som är den specialiserade vårdens ansvar även när insatsen utförs i patientens hem. Vi rekommenderar att regeringen ger Socialstyrelsen i uppdrag att utreda och föreslå exempel på hur kommuner och regioner kan hantera gränsdragningar mellan primärvård och specialiserad vård, för att ge regioner och kommuner stöd i samverkan.
Vi ser också att det finns utmaningar när det gäller vårdcentralernas samverkan med annan specialiserad vård, exempelvis roller och ansvar. Vi rekommenderar därför att regeringen ger Socialstyrelsen i uppdrag att ta fram underlag i syfte att vägleda regioner och vårdgivare om vilka patientgrupper som ska få vård i primärvården. Vägledningen behöver också tydliggöra gränsdragningen mot den öppna specialiserade vården.
4.5.3 Vi rekommenderar regeringen, regionerna och kommunerna att stärka primärvårdens förutsättningar
En av våra huvudsakliga slutsatser är att primärvården inte har stärkts och att det saknas resurser för att primärvården ska kunna nå omställningens mål. Det handlar dels om att primärvården behöver få ökade ekonomiska resurser och åtgärder för att stärka kompetensförsörjning på både kort och lång sikt. Exempelvis behövs en förbättrad arbetsmiljö och en mer strategisk planering. Vi lämnar därför rekommendationer som syftar till att stärka primärvårdens förutsättningar.
Vi menar att det viktigaste målet för omställningen är en stärkt primärvård, främst i form av ökade ekonomiska resurser. För att de tänkta resultaten av omställningen ska uppnås måste målet om en stärkt primärvård bli verklighet. Primärvårdens resursandel av de totala kostnaderna måste öka. Regeringen pekar också ut en ökad ekonomisk resursandel för primärvården som ett centralt mått för utvärdering av omställningen (prop. 2019/20:164). Vi kan samtidigt konstatera att regionala beslutsfattare inte har styrt mot en ökad resursandel till primärvården. I kommunerna har kostnaderna för hälso- och sjukvård ökat men inte den totala vård- och omsorgsbudgeten, vilket kan tyda på en ambitionssänkning för att klara budgeten.
Det är viktigt att regioner och kommuner stärker primärvården med ekonomiska resurser. Beslutsfattare på flera nivåer i regioner och kommuner behöver fatta förankrade beslut som säkerställer att primärvården har tillräckliga ekonomiska resurser för sitt uppdrag och för att kunna genomföra omställningsarbetet. De ökade resurserna är en viktig förutsättning för att primärvården ska kunna leva upp till sitt lagreglerade grunduppdrag och kunna vara navet i vården. Det är också en förutsättning för en adekvat kompetensförsörjning och en god arbetsmiljö.
Regioner tillsammans med kommunerna behöver se över avtal om ansvarsöverföring och skatteväxling
I våra fallstudier och i vår enkät till MAS och MAR i kommunerna framkommer att det finns ett behov av att se över de avtal som reglerar ansvarsfördelningen inklusive skatteväxlingen för primärvård i kommunal och regional regi. En bidragande orsak är sannolikt att den medicinska och demografiska utveckling som skett de senaste åren har medfört att patienter i den kommunala hälso- och sjukvården har mer omfattande och komplexa behov. Vi vet inte om det har skett en förskjutning av ansvar, men om det skett är det viktigt att det finns rimliga förutsättningar för kommunerna att överta primärvårdsansvaret från regionerna. Vi ser därför ett behov av att regionerna tillsammans med kommunerna analyserar ansvarsfördelningen och uppdraget för primärvården för regionen respektive kommunen. Resultaten av analysen ska ligga till grund för en bedömning om det finns ett behov av att uppdatera de avtal om ansvarsöverföring och skatteväxling som finns. En del i översynen bör fokusera på om avtalen stödjer omställningens mål i allmänhet och målet om en stärkt primärvård i synnerhet.
Trots att en stor andel av de statliga medlen inom omställningen har använts för att skapa bättre förutsättningar för vårdens medarbetare, ser vi att det finns betydande arbetsmiljöproblem för personalen inom primärvården både i regioner och kommuner. Vi vet samtidigt inte vilka insatser som genomförts eller vilken effekt de har haft. Vi menar att det behövs fortsatta insatser för att förbättra arbetsmiljön i primärvården och därigenom på kort sikt bidra till kompetensförsörjningen.
Vi har tidigare rekommenderat att vårdcentralerna, regionerna och regeringen förbättrar läkarnas arbetssituation samt erbjuder stöd och hjälp till de läkare som mår dåligt på grund av sitt arbete (Vård- och omsorgsanalys 2023c). Det arbetet är viktigt och bör omfatta alla personalkategorier samt tas upp på alla nivåer – från den statliga nivån till enskilda vårdcentraler. Andra frågor som behöver belysas är att primärvården ska vara en attraktiv arbetsplats samt att det finns tillgång till personal i primärvården i landsbygden och i socioekonomiskt utsatta områden.
Regioner och kommuner har ett tydligt ansvar att skapa förutsättningar för en god arbetsmiljö. Dels behöver de säkerställa att primärvården har tillräckliga ekonomiska resurser för att fullgöra sitt uppdrag. Dels behöver de riktlinjer för listning eller it-struktur. Verksamheterna har också en viktig roll i arbetsmiljöarbetet. Vi har tidigare sett att viktiga faktorer för arbetsmiljön är en fast lista med patienter som läkaren är fast kontakt för och möjligheten att ha längre patientmöten (Vård- och omsorgsanalys 2023c).
Regeringen har ett indirekt ansvar för arbetsmiljön genom att de krav som ställs på primärvården både kan bidra till en bättre arbetsmiljö och indirekt leda till en försämrad arbetsmiljö. Statskontoret (2023) har konstaterat att om det råder personalbrist kan styrsignaler som syftar till att höja ambitionsnivån till och med riskera att försämra den befintliga verksamheten, eftersom samma knappa personval ska göra mer än tidigare. Det kan vara ett hinder för att omsätta styrningen i verksamheten. Det riskerar också att försämra arbetsmiljön och i värsta fall leda till sjukskrivningar och därmed ännu större personalbrist. Det finns också en risk att personalen inte bara ska göra mer än tidigare, utan även andra saker utan tillräcklig kompetens eller stöd. Det är relevant att regeringen tar hänsyn till det i eventuella framtida satsningar. Regeringen och SKR har under flera år slutit olika överenskommelser med tillhörande stimulansmedel, bland annat för att stärka arbetsmiljön för vårdpersonal inom primärvården. En del av överenskommelserna inom omställningen har exempelvis inkluderat att skapa goda förutsättningar för vårdens medarbetare. Regeringen har även beslutat om en förordning om statsbidrag för att främja ett hållbart arbetsliv inom vård och omsorg. Det är viktigt att den typen av satsningar utvärderas, för att se om de är de mest effektiva.
Vi har tidigare konstaterat vikten av att primärvården har en ändamålsenlig och långsiktig kompetensförsörjning med resurser som motsvarar dess uppdrag. Annars går det inte att nå omställningens mål.
Primärvården ska stå för en bred kompetens som kan tillgodose individens allra flesta vårdbehov. Den allmänmedicinska specialistkompetensen är central inom primärvården, och regeringen har beskrivit att tillgången till en fast läkare är kärnan i kontinuiteten för patienten och i primärvården (prop. 2019/20:164). Socialstyrelsen (2023a) har med utgångspunkt i det allmänmedicinska arbetssättet och förhållningssättet tagit fram ett stöd med kompetensmål för fast läkarkontakt. Vår utvärdering visar att kompetensförsörjningen vid vårdcentralerna på flera sätt går åt fel håll. Till exempel har både andelen specialistläkare i allmänmedicin och distriktssköterskor minskat. Vi ser stora skillnader mellan regionerna, men ingen region når riktvärdet om 1 100 listade invånare per fast läkarkontakt.
Vi rekommenderar att regionerna tar fram regionala planer för kompetensförsörjning och stärker arbetet med att nå riktvärdet om 1 100 listade per fast läkarkontakt. Det handlar om att ta fram strategier för hur målet ska uppnås och att aktivt planera för en adekvat kompetensförsörjning utifrån målet och att följa upp tillgången till kompetens. En viktig del i arbetet är också att hålla i den ökning av antalet ST-läkare i allmänmedicin som vi har kunnat se de senaste åren.
Vår bild är att det nationella riktvärdet om 1 100 listade patienter per specialistläkare har bidragit till att tydliggöra kompetensbehovet av läkare. Det kan vara relevant att överväga om det finns behov av liknande riktvärden eller mål även för andra yrkesgrupper inom primärvården. I synnerhet kan det vara relevant med ytterligare konkretisering av behovet av sjuksköterskor, undersköterskor samt arbets- och fysioterapeuter inom den kommunala hälso- och sjukvården.
Vi ser också att kommunerna kontinuerligt behöver arbeta med att säkerställa en adekvat kompetensförsörjning. En viktig del i det arbetet är att ha relevanta uppgifter om tillgången till och behovet av personal, så att det går att göra en adekvat planering av kompetensbehovet. Det handlar också om att ställa krav på tillgången till legitimerad personal i den kommunala hälso- och sjukvården samt tillgången till specialistsjuksköterskor och specialistundersköterskor.
Även regeringen kan skapa förutsättningar att förbättra kompetensförsörjningen genom sitt ansvar för utbildningsystemet som ger förutsättningar för att upprätthålla en god bemanning och rekrytera ny personal. Det är viktigt att regeringen även genomför insatser för att stärka förutsättningarna för att bedöma tillgången till och behovet av personal. För att kunna planera för en god kompetensförsörjning behövs tillgång till uppgifter om personal, men det saknas heltäckande information om kompetensförsörjningen i hälso- och sjukvården. Det innebär att det inte går att följa utvecklingen, vilket får konsekvenser på både nationell samt regional och kommunal nivå. Det medför att vårdens huvudmän saknar relevanta uppgifter för att planera kompetensförsörjningen samt för universitet och högskolor att dimensionera utbildningsplatser. Det är positivt att regeringen gett Socialstyrelsen i uppdrag att ta fram statistik för personaltillgången i primärvården.
4.5.4 Vi rekommenderar regeringen, regionerna och kommunerna att stärka uppföljningen av primärvården och omställningen
I många fall saknas en tydlig uppföljning av omställningen, både för ansvarsutkrävande och lärande. Vi ser att uppföljningen behöver utvecklas och lämnar därför rekommendationer inom det området.
Vi ser ett behov av förbättrade förutsättningar för uppföljning med fokus på lärande om omställningen. Uppföljningen behöver fokusera på vård- och omsorgssystemet som en sammanhängande helhet. För att kunna dra mer detaljerade slutsatser om utvecklingen av omställningen och om hela vård- och omsorgssystemets effektivitet behövs data och analyser som beskriver hela vård- och omsorgskedjan på individnivå. Det handlar exempelvis om att kunna följa hela kedjan så att ett slutenvårdsbesök går att koppla till föregående och efterföljande vård i den regionala primärvården, vård- och omsorgsinsatser inom kommunerna, och även till eventuella återinläggningar på sjukhuset.
I dag saknas det ett nationellt register för den regionala primärvården. För att säkerställa en adekvat uppföljning av primärvården behövs tillgång till data om regional primärvård på nationell nivå. Detta är ingen ny fråga och regeringen har tidigare tillsatt Utredningen om hälsodataregister, som resulterade i ett förslag till nya bestämmelser för hälsodataregister (SOU 2024:57). Vi delar utredningens bedömningar och instämmer i förslagen.
Vi ser positivt på en ökad uppgiftsinsamling från öppenvården, eftersom det ger bättre förutsättningar för att utvärdera och följa upp hälso- och sjukvården. Det är särskilt angeläget att väntetider ingår som ett mått i patientregistret. Vi ser också ett behov av att registret innehåller information om remisser och vårdpersonal, för att kunna följa kontinuiteten i vården. Samtidigt vill vi betona att tillgången till ett nationellt register för primärvården inte per automatik bidrar till ökad måluppfyllelse för omställningen, utan ger förutsättningar för lärande och ökad kunskap. Tillgången till hälsodata möjliggör en effektiv uppföljning som på sikt gynnar patienterna.
Kommunerna står för en betydande andel av primärvården och vår utvärdering tyder på att omfattningen av och kostnaderna för den kommunala hälso- och sjukvården har ökat. Det finns också uppfattningar om att resurserna är otillräckliga för att kommunerna ska kunna möta patienternas behov och axla omställningen. Samtidigt brister möjligheterna att följa upp kostnader, insatser samt patientens behov i den kommunala hälso- och sjukvården. Vi anser därför att det är angeläget att utveckla uppföljningen av den kommunala hälso- och sjukvården.
Vi rekommenderar att regeringen ger Socialstyrelsen i uppdrag att förstärka insamlingen av data för insatser i kommunal hälso- och sjukvård till att omfatta både privata och offentliga aktörer och förbättra tillförlitligheten i rapporteringen om insatser (KVÅ-koder). Utredningen om hälsodataregister har tidigare föreslagit att Socialstyrelsen får i uppdrag att utreda behovet av att samla in uppgifter av medicinsk betydelse till registret över kommunal hälso- och sjukvård. Utöver det föreslår utredningen även att privata vårdgivare ska omfattas av uppgiftsskyldigheten till registret (SOU 2024:57).
Det behövs också bättre förutsättningar att följa kostnadsutvecklingen inom den kommunala hälso- och sjukvården. Vi rekommenderar därför att regeringen ger Statistiska centralbyrån (SCB) i uppdrag att utveckla en ny modell för insamling av kostnadsdata från kommunerna som gör det möjligt att separera kommunernas kostnader för hälso- och sjukvård.
Det är också viktigt att kunna följa andelen personer i kommunerna som utför vård- och omsorgsinsatser som är utbildade undersköterskor. Det är positivt att Socialstyrelsen har i uppdrag att se över tillgången till personalstatistik för den kommunala primärvården.
Våra resultat visar att arbetet med att följa upp omställningen fortfarande är i ett inledande skede. I regioner och kommuner behöver det ske en utökad uppföljning med fokus på lärande, för att öka kunskapen om vilka insatser som är effektiva för att nå omställningens mål. De projekt och pilotverksamheter som genomförts måste utvärderas och vid framgångsrika resultat måste projekten permanentas. Redan vid uppstarten av ett projekt måste det finnas en strategi för hur goda resultat ska införas i den ordinarie verksamheten.
De flesta regioner har förutsättningar att följa den regionala primärvårdens verksamhet genom sina lokala databaser. Det är ingen enkel uppgift att utveckla relevanta mått för att följa omställningen, men vår bedömning är att flera regioner har idéer om uppföljningen som skulle kunna bidra till förbättringar om de delades och användes gemensamt. Ett ökat samarbete mellan regionerna om registerbaserad uppföljning med utgångspunkt i lokala databaser skulle kunna stärka uppföljningen av omställningen och skulle kunna vara ett viktigt komplement till Socialstyrelsens indikatorer baserade på nationella datakällor. Socialstyrelsen kan spela en viktig roll genom att ge regionerna stöd i att utveckla och fördjupa sina registerbaserade analyser kopplade till omställningen.
Uppföljningen behöver ha ett tydligt patientperspektiv och säkerställa att patienternas erfarenheter inkluderas. Vår uppföljning visar att det inte har skett någon förbättring av vården utifrån målen för omställningen ur patienternas perspektiv. Kunskap om patienternas uppfattning om och erfarenheter av primärvården är en viktig grund för personcentrering och kvalitetsutveckling, och behöver hämtas in regelbundet. Vi rekommenderar därför regioner och kommuner att hämta in underlag för att identifiera förbättringsbehov och bedriva förbättringsarbete i primärvården utifrån patienternas perspektiv. Det kan exempelvis göras genom att analysera resultaten av den nationella patientenkäten, eller ärenden till patientnämnderna, samt föra kontinuerliga dialoger med patient- och brukarråd. Det är också viktigt att genomföra enkäter för att undersöka patienternas erfarenheter av den kommunala hälso- och sjukvården.
5 Målen för omställningen
Regeringens mål för omställningen är en viktig utgångspunkt för vår utvärdering. I det här kapitlet beskriver vi de mål och de tänkta resultat för omställningen som beskrivs i de propositioner och överenskommelser som tagits fram av regeringen.

Det här är våra viktigaste resultat:
- Vi har identifierat nio specifika mål för omställningen i propositionen, där regeringen beskriver inriktningen för en god och nära vård.
- Regeringens mål återspeglas i de överenskommelser som har träffats med SKR, men målen om en stärkt primärvård och en ökad effektivitet återspeglas mindre tydligt.
- Målen för omställningen är bara delvis ändamålsenliga. De är ofta breda och inkluderar flera olika dimensioner. De är inte heller tidsatta och det saknas information om hur de ska mätas och utvärderas. Samtidigt är målen påverkbara och förankrade hos yrkesverksamma och patienterna.
5.1 Omställningen har nio mål
För att få en förståelse för vad regeringens syfte och mål är har vi gjort en analys av målen och de tänkta resultaten. Mål och tänkta resultat beskrivs framförallt i regeringens proposition Inriktning för nära och tillgänglig vård – en primärvårdsreform (prop. 2019/20:164). Överenskommelserna mellan regeringen och SKR om en god och nära vård innehåller också ett antal olika beskrivningar av mål, tänkta resultat och prioriterade områden.
Vår analys bygger på en läsning och en tematisk kodning av relevant innehåll av proposition 2019/20:164 och samtliga överenskommelser som tecknats mellan regeringen och SKR om omställningen 2019–2024. Innehållet har sedan analyserats och kategoriserats utifrån vilken typ av mål och förväntade resultat som beskrivs i underlagen. Vi har också läst propositionen med fokus på om det finns andra mål som omnämns eller om målen förtydligas ytterligare.
5.1.1 Vi har identifierat nio specifika mål för omställningen
Vi har studerat de delar av styrningen där regeringen har formulerat mål för omställningen, för att identifiera vilka mål som finns och om målen ändras i någon del av styrkedjan. Analysen av målen utgår ifrån proposition 2019/20:164. I propositionen fastställer regeringen det övergripande målet för omställningen.
”Hälso- och sjukvården bör ställa om så att primärvården är navet i vården och samspelar med annan hälso- och sjukvård och med socialtjänsten. Målet med omställningen av hälso- och sjukvården bör vara att patienten får en god, nära och samordnad vård som stärker hälsan. Målet bör också vara att patienten är delaktig utifrån sina förutsättningar och preferenser och att en effektivare användning av hälso- och sjukvårdens resurser ska kunna uppnås.”
Utöver det har regeringen i propositionen formulerat tre inriktningsmål för omställningen: ökad tillgänglighet, ökad delaktighet och ökad kontinuitet i primärvården. I vår analys har vi identifierat nio olika mål för omställningen, tabell 2. Regeringen beskriver inte hur målen förhåller sig till varandra eller om något mål är viktigare och därför bör prioriteras.
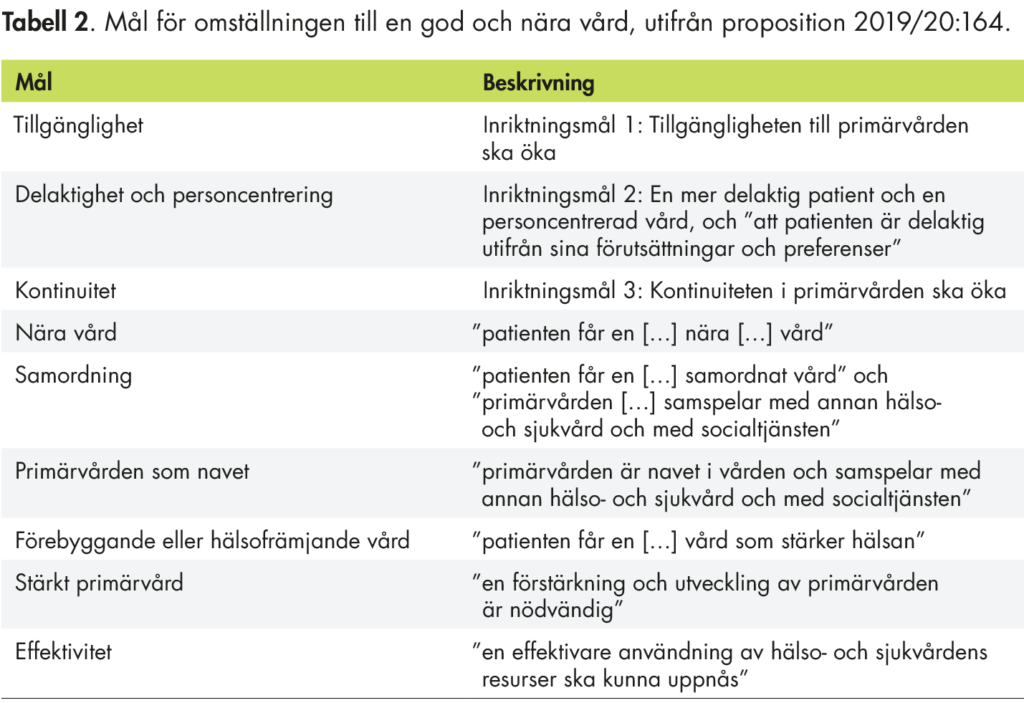
I den övergripande målformuleringen för omställningen finns också termen god vård. De aspekterna av vården beskrivs inte som mål i propositionen, det är snarare en grundförutsättning för vården enligt hälso- och sjukvårdslagen och inte något specifikt som ska uppnås med hjälp av omställningen. Vi tolkar god vård som en patientsäker vård med hög medicinsk kvalitet.
Förutsättningar för att nå målen
5.2 Målen för omställningen finns i överenskommelserna
Vi har analyserat samtliga sex överenskommelser om god och nära vård som träffats mellan regeringen och SKR 2019–2024. Vår analys har fokuserat på vilka mål som finns i överenskommelserna. Dels har vi undersökt i vilken utsträckning de mål som vi identifierade i propositionen finns i överenskommelserna, dels har vi analyserat om det finns skillnader i hur målen formuleras mellan överenskommelserna. Till sist har vi undersökt om det finns ytterligare mål som bara finns i överenskommelserna.
5.2.1 Målet om en stärkt primärvård saknas i överenskommelserna
Vi kan konstatera att alla mål som vi identifierade i propositionen, förutom målet om en stärkt primärvård, finns i överenskommelserna. Målen förekommer dock i varierande omfattning jämfört med vad som framgår av propositionen.
Målet om effektivitet nämns sällan i överenskommelserna. När det gäller målet om en stärkt primärvård står det i överenskommelserna att primärvården ska vara basen samt att den nära vården behöver vidareutvecklas. I överenskommelserna framgår också att det behöver ske en överföring av resurser för omställningen (Socialdepartementet & SKR 2022). Samtidigt beskriver regeringen att resursöverföring inte enbart handlar om finansiella medel, utan exempelvis också om kompetens, utbildning, lokaler och forskning. Vår bedömning är att den beskrivningen inte tydligt pekar ut en riktning där målet är att primärvården ska stärkas.
Några av målen beskrivs tydligare i överenskommelserna än i propositionen. Det mål som konkretiseras mest i överenskommelserna är målet om kontinuitet, genom konkreta målbeskrivningar, tidssättning och information om hur målet ska mätas. Även andra mål konkretiseras ytterligare i överenskommelserna. Till exempel beskrivs det som extra viktigt att stärka samordningen för specifika grupper. Överenskommelserna beskriver också vad regioner och kommuner ska göra relaterat till de specifika målområdena, vilket ytterligare konkretiserar målen.
5.2.2 I överenskommelserna tillkommer andra mål
Överenskommelserna innehåller specifika utvecklingsområden, se avsnitt 6.3.2. I beskrivningen av de olika utvecklingsområdena tillkommer ytterligare mål, utöver målen i propositionen, till exempel digitalisering och utveckling av mobila team. I vår analys har vi enbart fokuserat på de mål som vi har identifierat som centrala i propositionen och som även finns i överenskommelserna.
Kompetensförsörjning är förutsättning i propositionen men mål i överenskommelserna
I propositionen beskriver regeringen kompetensförsörjning som en viktig förutsättning för att kunna genomföra omställningen, men tydliga mål saknas. I överenskommelserna finns däremot flera specifika mål som är relaterade till kompetensförsörjning, exempelvis att antalet AT-platser och ST-tjänster i allmänmedicin behöver öka och att väntetiden till att påbörja AT ska bli kortare. En annan del är att förbättra karriärmöjligheterna för sjuksköterskor och öka antalet VFU-platser för sjuksköterskeutbildningen. De målen kommer från en tidigare separat överenskommelse som nu ingår i överenskommelserna om en god och nära vård. Samtidigt tolkar vi inte dessa delar som en central delar av målen för omställningen.
5.3 Regeringen utvecklar målen i proposition och överenskommelser
Utöver att peka ut vilka mål som finns för omställningen så innehåller propositionen och överenskommelserna information som medför att vi kan få ytterligare förståelse för vad de olika målen innebär och vad de är tänkta att leda till. I det här avsnittet beskriver vi målen och tänkta resultat för respektive mål baserat på den information som finns i propositionen och överenskommelserna.
5.3.1 Tillgängligheten ska öka på flera olika sätt
Tillgänglighet är det första av inriktningsmålen för omställningen och kan innebära många olika saker. Regeringen lyfter också in flera aspekter av tillgänglighet i sin beskrivning av målet. Bland annat beskrivs att ett mål är kortare väntetider och minskade köer (prop. 2019/20:164). I överenskommelserna beskriver regeringen att ökad tillgänglighet också handlar om geografisk närhet, öppettider, tillgång till digital vård och digitala lösningar för kontakter med vården (Socialdepartementet & SKL 2019). En annan dimension som lyfts fram är ett bemötande som medför att patienterna upplever sig sedda och att vården utformas så att den inte stänger ute någon (Socialdepartementet & SKL 2019). Det omfattar både fysiska anpassningar av vårdmiljön samt anpassad information och kommunikation utifrån olika patienters behov (Socialdepartementet & SKR 2020). Överenskommelserna beskriver också att vården i högre utsträckning ska möta invånarnas krav på tillgänglighet och flexibilitet genom tekniska och mobila lösningar samt snabbare tillgång till rätt vårdnivå (Socialdepartementet & SKR 2022).
5.3.2 Vården ska vara personcentrerad och patienten delaktig
Målet om en ökad delaktighet och en mer personcentrad vård är ett av inriktningsmålen för omställningen. Det handlar om att patienternas möjlighet till delaktighet och självbestämmande ska stärkas. Regeringen beskriver att den vård som erbjuds ska motsvara befolkningens behov och förväntningar samt utgå ifrån patienternas berättelser och det som är viktigt för dem. Patienternas egna resurser ska tas tillvara och stärkas och de som önskar ska ta ett större ansvar för sin hälso- och sjukvård (prop. 2019/20:164).
Målet är också att vården och omsorgen i högre utsträckning ska kunna möta patienternas behov av individuell utformning (prop. 2019/20:164). I överenskommelserna skriver regeringen att vård och omsorg behöver erbjudas på flera olika sätt för att möta olika människors behov, förutsättningar och önskemål (Socialdepartementet & SKR 2021).
När det gäller målet om ökad delaktighet för patienten finns det en tydlig hänvisning till att primärvården är i fokus för målen. Men det finns också flera beskrivningar som har ett bredare perspektiv, där vår tolkning är att den önskade förflyttningen gäller sjukvårdssystemet som helhet.
5.3.3 Ökad kontinuitet med fokus på fasta kontakter
Det finns flera olika aspekter av kontinuitet, men i målen för omställningen fokuserar regeringen framför allt på personkontinuitet. Alla invånare ska kunna välja och få tillgång till en fast läkare. Utöver det ska patienterna få en fast vårdkontakt om de vill ha det eller om det är nödvändigt för att tillgodose patienternas behov av trygghet, kontinuitet, samordning och säkerhet. Patienterna ska också få information om möjligheten till fast läkare och fast vårdkontakt. Regeringen beskriver att kontinuitet som bärande princip ska genomsyra styrning, organisation och arbetssätt i vården (prop. 2019/20:164).
När det gäller kontinuitet är regeringen tydlig med hur målen ska utvecklas. Regeringen slår fast att andelen som har fast läkare ska öka. I några av överenskommelserna finns specifika målnivåer för andelen med fast läkare i befolkningen och för andelen med fast läkare i särskilt boende för äldre (Socialdepartementet & SKR 2021, 2022, 2023).
En ökad kontinuitet ska enligt regeringen medföra effektivare arbetssätt, exempelvis genom interprofessionellt teamarbete. Det ska också bidra till en bättre arbetsmiljö och en känsla av sammanhang för vårdens medarbetare. Ur patienternas perspektiv ska ökad kontinuitet bidra till ökad delaktighet och en stärkt relation mellan patienten och läkaren, vilket ska bidra till ökad trygghet och förutsättningar för en sammanhållen planering av utredning och behandling. I förlängningen ska det leda till en minskning av patientens behov att söka vård vid vissa tillfällen eller på andra ställen i vården, exempelvis nattetid på akutmottagningen (prop. 2019/20:164).
5.3.4 Nära vård är svårt att definiera
Målet om en nära vård är inte lika tydligt definierat i propositionen och överenskommelserna som de andra målen. I propositionen skriver regeringen att det fysiska besöket i hälso- och sjukvården har varit det självklara och att vården även fortsättningsvis ska finnas fysiskt nära patienterna. Det står också att nära vård inte är en ny benämning på primärvården. Nära vård beskrivs i stället som ett förhållningssätt och innebörden ska vara att hälso- och sjukvården ges sömlöst med utgångspunkt i patientens behov och förutsättningar och att patiens hela livssituation beaktas. Syftet är en mer personcentrerad vård, där samverkan mellan regioner och kommuner är central (prop. 2019/20:164).
Eftersom målet om en nära vård är sparsamt beskrivet, har vi även undersökt hur begreppet beskrivs i de statliga utredningar som ligger till grund för omställningen. Begreppet nära vård används både i betänkandet Effektiv vård och beskrivs närmare i ett av betänkandena om god och nära vård (SOU 2016:2, 2019:29). I betänkandena beskrivs hur vården i högre utsträckning bör bedrivas utanför sjukhus, exempelvis på vårdcentraler, externt belägna specialistmottagningar, mobila team, genom digitala lösningar eller i patientens hem. Nära vård kan både innebära geografiskt nära, men kan också vara nära genom tekniska eller digitala lösningar.
I propositionen och överenskommelserna finns det inte någon tydlig beskrivning av tänkta resultat och effekter av att vården utförs nära patienten.
5.3.5 Vården ska vara samordnad mellan olika aktörer
Målet om samordning beskrivs som att vårdens struktur måste underlätta koordinering av olika vårdinsatser och aktörer utifrån patientens specifika behov (prop. 2019/20:164). Det hälsofrämjande och förebyggande arbetet samt rehabilitering och habilitering ska prioriteras inom ramen för samverkan (Socialdepartementet & SKR 2022).
Samverkan ska ske på många olika nivåer, både i primärvården i regionerna och kommunerna samt med aktörer som tandvården, socialtjänsten, skolan och elevhälsan, företagshälsovården och den specialiserade vården. Samverkan ska också ske med aktörer inom det civila samhället (Socialdepartementet & SKR 2022).
Regeringen beskriver att samverkan mellan regioner och kommuner måste stärkas för att skapa en mer sammanhållen vård och omsorg (prop. 2019/20:164). Utöver det behöver samverkan mellan psykiatrin, socialtjänsten och andra relevanta aktörer fungera mer effektivt (Socialdepartementet & SKL 2019). Regionerna ska också verka för en förbättrad samverkan mellan barnhälsovården och andra aktörer (Socialdepartementet & SKR 2020).
Resultatet av samverkan beskrivs framför allt för specifika grupper. En stärkt samverkan ska exempelvis leda till att patienter som har stora behov eller samsjuklighet inte riskerar att falla mellan stolarna. Samverkan inom barnhälsovården ska uppmärksamma och förebygga skillnader i hälsa, utveckling och uppväxtmiljö (Socialdepartementet & SKR 2020).
5.3.6 Primärvården ska vara navet i vården
Regeringen skriver att primärvården ska vara navet i vården och omsorgen, och samspela med annan specialistvård på och utanför sjukhusen, med övrig kommunal hälso- och sjukvård och med socialtjänsten. Utöver det beskriver regeringen att primärvården ska vara det naturliga förstahandsvalet för befolkningen. Primärvården ska finnas nära invånarna och kunna arbeta främjande, förebyggande och proaktivt. I propositionen förtydligas att primärvård både omfattar vård som utförs av kommuner, regioner och privata utförare (prop. 2019/20:164).
Primärvården som nav i vården ska ge förutsättningar för att möta den demografiska utvecklingen och samtidigt ha kontroll på kostnaderna för hälso- och sjukvården (prop. 2019/20:164). Effekterna av att primärvården är navet ska vara en sammanhängande första linjens vård som mer utgår ifrån personens behov och mindre från hur hälso- och sjukvården är organiserad (Socialdepartementet & SKR 2022).
5.3.7 Ökat fokus på förebyggande och hälsofrämjande vård
Som en del i målet om en förebyggande och hälsofrämjande vård beskriver regeringen att primärvården ska stärka hälsan och ha förmåga att bidra till livsstilsförändringar för att förebygga kroniska eller långvariga hälsotillstånd. Ytterligare exempel som ges är att primärvården ska ha förutsättningar att minska risken för felaktig läkemedelshantering, förebygga psykisk ohälsa och minska antalet sjukskrivningar (prop. 2019/20:164). Potentialen i det hälsofrämjande och sjukdomsförebyggande arbetet behöver tas till vara (Socialdepartementet & SKL 2019).
Regeringen beskriver att ett fokusskifte från att behandla sjukdomar till att stärka hälsan är avgörande för att samhället och sjukvården ska klara av att möta framtida hälsoutmaningar och vårdbehov i befolkningen. Regeringen menar att det är nödvändigt att förbättra hälsan genom att förebygga eller skjuta upp insjuknande i akuta eller kroniska sjukdomar och minska risken för återinsjuknande. Det ska på sikt minska belastningen på hälso- och sjukvården (prop. 2019/20:164). En förbättrad hälsa i befolkningen ska också medföra ökad tillväxt genom minskad sjukfrånvaro, ökad sysselsättning och högre produktivitet. Större fokus på förebyggande och hälsofrämjande vård ska också medföra ökad jämlikhet när det gäller hälsa (prop. 2019/20:164).
5.3.8 En stärkt primärvård är ett centralt mål i omställningen
Regeringen beskriver att framtidens hälsosystem måste ha en stark primärvård som bas för att klara de utmaningar som hälso- och sjukvården står inför (prop. 2019/20:164). Regeringen specificerar inte vidare exakt vad en stärkt primärvård innebär, men ett av de uppföljningsmått som regeringen föreslår är primärvårdens kostnadsandel i förhållande till all hälso- och sjukvård. I empiriska studier definieras stark primärvård utifrån faktorer som tillgången på allmänläkare (per invånare och som andel av den totala läkarkåren), befolkningens upplevelse av att ha kontakt med en egen allmänläkare eller motsvarande, samt primärvårdens roll som grindvakt (”gate-keeping”) gentemot annan specialistvård (Anell 2015).
En stärkt primärvård ska leda till en samhällsekonomiskt effektiv hälso- och sjukvård där tillgängliga resurser används på bäst sätt. Regeringen beskriver också att en vidareutvecklad primärvård i högre utsträckning kan tillgodose vårdbehoven hos äldre patienter med komplexa vårdbehov, vilket leder till att de inte behöver söka vård på akutmottagningar i onödan. En stärkt primärvård är enligt regeringen också associerad med lägre nivåer av undvikbar slutenvård, bättre hälsoutfall, ökad jämlikhet och långsammare ökningar av hälso- och sjukvårdens kostnader (prop. 2019/20:164).
5.3.9 Vården ska öka effektiviteten
I regeringens beskrivningar av omställningen finns mål om ökad effektivitet, det innebär enligt regeringen att vårdens resurser ska användas på bästa sätt. Regeringen beskriver också kostnadskontroll för hälso- och sjukvården med bibehållen eller ökad effektivitet. En del av effektivitetsmålet handlar om att medarbetarnas kompetens ska användas smartare (prop. 2019/20:164).
En ökad effektivitet ska enligt regeringen leda till förbättrade arbetssätt och processer, vilket ska ge avlastning för personalen. Det ska också medföra kortare väntetider i vården.
5.4 Omställningen ska leda till flera olika saker
I avsnittet ovan ger vi en bild av vad regeringen pekat ut att de specifika målen ska leda till. I det här avsnittet redogör vi i stället för vilka tänkta utfall som arbetet inom omställningen ska leda till generellt, utifrån propositionen och överenskommelserna. Vi har identifierat resultat som ska påverka patienterna, medarbetarna inom vården och sjukvårdssystemet som helhet.
5.4.1 Patienterna ska känna trygghet och förtroende för vården
Ur ett patientperspektiv ska omställningen leda till ett ökat förtroende för vården, samt en ökad trygghet och patientnöjdhet. Ett annat resultat av omställningen ska vara en ökad jämlikhet i hälsa, bland annat genom att vården ska uppmärksamma och förebygga skillnader i hälsa. Aspekter som ökad kontinuitet och delaktighet ska också stärka relationen mellan läkare och patienter. Omställningen ska också leda till att patienterna i större utsträckning kan ta ansvar för sin egen hälso- och sjukvård. Primärvården som navet ska medföra en mer samordnad vård och en ökad samverkan ska bland annat minska risken att personer med stora behov faller mellan stolarna. Till sist är ett tänkt resultat också kortare väntetider och minskade köer.
5.4.2 Omställningen ska ha en positiv effekt på arbetsmiljön
Ur verksamheternas perspektiv ska omställningen enligt regeringen leda till förbättrade arbetssätt och bättre arbetsmiljö. I förlängningen ska även mer effektiva arbetssätt och processer ge avlastning för personalen. Det är inte tydligt beskrivet vilka mekanismer som ska leda till det eller hur det ska uppnås.
5.4.3 Omställningen ska påverka hela sjukvårdssystemet
Omställningen ska framför allt påverka systemet genom förbättrad hälsa i befolkningen, bättre resursanvändning samt en förflyttning från akutsjukvården till primärvården. Ett ökat fokus på förebyggande vård ska ge bättre förutsättningar att klara framtida hälsoutmaningar och minska det framtida vårdbehovet i befolkningen. På sikt ska det leda till en minskad belastning på hälso- och sjukvårdssystemet. Det ska också bidra till minskad sjukfrånvaro och ökad sysselsättning.
Till sist är ett tänkt resultat av omställningen att behovet att söka vård på en akutmottagning och antalet sjukhusvistelser ska minska. Exempelvis ska patienter med komplexa vårdbehov få den vård de behöver i en utvecklad primärvård och därmed inte behöva söka vård på akuten. Omställningen ska också leda till ett förändrat vårdsökarmönster för patienterna. En ökad tillgänglighet i primärvården ska medföra en ökad sannolikhet att patienterna i första hand vänder sig dit, i stället för att ta kontakt med akutmottagningen.
5.5 Målen är bara delvis ändamålsenliga
I det här avsnittet diskuterar vi om målens formulering och inriktning gör dem ändamålsenliga, utifrån vår tidigare kunskap om statlig styrning genom riktade statsbidrag. Vår analys visar att målen bara delvis är ändamålsenliga. Exempelvis är de inte tydligt definierade och information om hur de ska mätas saknas. Samtidigt är de relevanta och har stöd bland yrkesverksamma och patienterna.
5.5.1 Analysen utgår ifrån ett ramverk
Vi har tagit fram ett ramverk som kan användas för att analysera om mål inom statliga satsningar genom överenskommelser är ändamålsenliga samt styr individer och verksamheter i rätt riktning. Bland annat behöver individen eller gruppen som berörs av målet ha en viss kontroll över resultaten, så att målet går att påverka (Locke & Latham 2006). För att mål ska vara ändamålsenliga har vi i våra tidigare analyser också identifierat att de bör vara tydligt definierade, tidsatta, mätbara, relevanta och realistiska (Vård- och omsorgsanalys 2022b). Kriterierna återkommer även helt eller delvis i andra ramverk för att analysera mål och indikatorer (Campbell, Braspenning, Hutchinson & Marshall 2002; Doran 1981; Socialstyrelsen 2020a). Vi har analyserat målen som vi har identifierat i propositionen och överenskommelserna utifrån detta ramverk. I tabell 3 sammanfattar vi resultaten av vår analys.

5.5.2 Målen är inte tydligt definierande
För att mål ska kunna bidra till förändringar bör de vara tydligt definierade för de verksamheter eller individer som berörs. Vi har i tidigare granskningar av statliga satsningar visat att många mål är för otydliga för att det ska vara möjligt att uttala sig om måluppfyllelse (Vård- och omsorgsanalys 2022b).
Det är i de flesta fall otydligt vad målen för omställningen innebär konkret och hur de ska mätas eller utvärderas. Även om regeringen ger flera exempel på vad målen kan innebära och vad de ska leda till är flera av målen breda och inkluderar flera olika dimensioner. Det handlar exempelvis om vilken aspekt av tillgänglighet som ska öka, vad nära vård innebär samt om vården ska fokusera på primär- eller sekundärprevention. Det medför att målen bara delvis är tydligt definierade och kan innebära olika saker för olika organisationer och i olika situationer.
Målens otydlighet riskerar att skapa en otydlighet i styrningen och vad som ska uppnås med omställningen. I förlängningen bidrar alltså avsaknaden av tydligt definierade mål till ett otydligt genomslag av omställningen, samt svårigheter att följa omställningen och utvärdera måluppfyllelsen.
5.5.3 Tidsplan för när målen ska vara uppnådda saknas
Ett mål måste vara tidsatt för att måluppfyllelsen ska gå att följa upp. Målen som beskrivs i överenskommelser är inte tidsatta. Det innebär att det saknas en beskrivning av när målen förväntas vara uppnådda, eller när det ska gå att utläsa ett visst resultat.
Ett undantag är att målen om kontinuitet, som fokuserat på tillgången till fast läkare och fast vårdkontakt, delvis har varit tidsatta. I överenskommelserna för 2021 och 2022 fanns information om när målen skulle vara uppnådda (Socialdepartementet & SKR 2021, 2022). I överenskommelsen för 2023 saknas en ny sluttid för måluppfyllelsen (Socialdepartementet & SKR 2023). I överenskommelsen för 2024 togs de specifika målen om andelen med fast läkare bort (Socialdepartementet & SKR 2024).
I utredningen Samordnad utveckling för god och nära vård finns en målbild för omställningen med en tidsplan fram till 2027 (SOU 2019:29). Den tidsplanen har inte översatts till en tydlig tidsram som kan relateras till en tänkt måluppfyllelse.
5.5.4 Information om hur målen ska mätas saknas
Tillgång till data och indikatorer är en förutsättning för att reformer och statliga satsningar ska gå att följa upp. I överenskommelserna saknas generellt information om hur målen ska mätas.
Vår bedömning är att flera av målen är mätbara, och det finns även befintlig statistik som går att använda för att utvärdera måluppfyllelsen. För en del av målen är det samtidigt svårt att uttala sig om mätbarheten, eftersom det saknas en tydlig bild av vad det tänkta resultatet är. Därmed är det svårt att veta vad som är ett relevant mått, exempelvis vad som avses med ökad tillgänglighet eftersom det kan innebära många olika saker, eller vad en nära vård ska leda till. Bristen på nationella data för primärvården försvårar dock uppföljningen. Socialstyrelsen har ett uppdrag att ta fram indikatorer och centrala mått som ska spegla utvecklingen till en god och nära vård. Det är ett första steg på vägen för att kunna följa omställningen. Indikatorerna är också baserade på Socialstyrelsens egna register och ger därmed ett begränsat stöd till regionerna om hur de kan använda sina egna databaser för att följa upp omställningen.
5.5.5 Målen saknar koppling till det tänkta resultatet
För att mål på ett effektivt sätt ska bidra till en önskad förändring, krävs att målet är relevant för den förändring som ska uppnås. Målet behöver ha en tydlig koppling till insatsens tänkta effekt och det behöver finnas en identifierad mekanism som ska bidra till måluppfyllelse. När det gäller styrning genom statsbidrag behöver målen också vara förankrade hos mottagarna av de ekonomiska medlen, så att det finns en förståelse och vilja att agera utifrån målens intentioner.
Svårt att uttala sig om kopplingen mellan målet och det tänkta resultatet
Vår genomgång visar både att det finns stöd i befintlig kunskap för att målen kan påverka de tänkta resultaten och att stödet ibland saknas. Vi har inte gjort den typ av omfattande genomgång som skulle krävas för att fullt ut kunna kartlägga om målen har förutsättningar att leda till de tänkta resultaten.
I vissa fall finns en känd koppling mellan målen och de tänkta resultaten. Exempelvis beskrivs målet om delaktighet leda till att fler patienter följer behandlingsrekommendationer. Vi har tidigare konstaterat att patienter som är involverade i sin egen vård i större utsträckning följer behandlingsråd, vilket bidrar till en mer effektiv hälso- och sjukvård (Vård- och omsorgsanalys 2018). Att primärvården ska vara navet och det naturliga förstahandsvalet för patienterna skulle kunna relateras till den etiska plattformen och att vården ska vara kostnadseffektiv. Kostnadsbesparande effektiviseringar kan till viss del uppnås via horisontell prioritering, genom att i ökad utsträckning fördela resurser mellan olika vårdformer så att befolkningens samlade behov kan mötas på lägsta effektiva omhändertagandenivå (Leon-principen) (Vård- och omsorgsanalys 2024c).
I andra fall behövs mer kunskap om hur stark kopplingen är mellan insatsen och den tänkta effekten. När det gäller målet om en samordnad vård beskrivs exempelvis en stärkt samverkan mellan regioner och kommuner som en viktig insats. Samtidigt har vi konstaterat att det behövs fortsatta uppföljningar för att kunna dra några slutsatser om ifall förbättrad samverkan leder till en förbättrad samordning ur ett patient- och brukarperspektiv (Vård- och omsorgsanalys 2020).
I vissa fall är det svårt att bedöma om målet kan förväntas leda till tänkta resultat, eftersom det inte är tillräckligt tydligt vad resultatet ska vara. Samtidigt har det arbete som genomförts inom de utredningar som föregick omställningen identifierat de aspekter som ingår i omställningen som relevanta för att nå de tänka resultaten, se exempelvis (SOU 2016:2, SOU 2019:29).
Målen är förankrade bland yrkesverksamma och patienter
I vårt tidigare arbete inom omställningen har vi konstaterat att målen är förankrade i verksamheterna (Vård- och omsorgsanalys 2021d, 2023b). Både patienterna och de yrkesverksamma menar att målen möter flera av de problem som de har identifierat inom hälso- och sjukvården. Samtidigt finns det även problemområden som målen inte tar upp. Det handlar i stor utsträckning om grundförutsättningarna för primärvården i form av ekonomi och tillgång till personal.
Flera av målen riskerar att urholka lagstiftningen
Vi kan konstatera att samtliga mål är förankrade i lagstiftningen, och bedömer därför att de har relevans. Det är samtidigt centralt att reflektera över hur målen i omställningen relaterar till lagstiftningen. Flera av målen relaterar till befintliga lagkrav, i synnerhet till krav som finns i patientlagen. Det handlar exempelvis om krav på tillgänglighet, delaktighet, samordning samt kontinuitet och tillgång till fast läkare. Det innebär att flera av målen för omställningen redan är sådant som regioner och kommuner ska uppfylla eller arbeta med.
Samtidigt som vi kan konstatera att lagkraven finns, uppfyller regioner och kommuner ofta inte lagens krav, exempelvis vårdgarantin eller tillgången till fast läkarkontakt. Det har vi beskrivit i flera tidigare rapporter, se exempelvis (Vård- och omsorgsanalys 2021a). Att sätta upp mål som redan är lagkrav riskerar att urholka de skyldigheter som följer av lagen (SOU 2024:43).
5.5.6 Orealistiskt att målen uppnås utan ökade resurser
Mål behöver sättas i relation till de tillgängliga resurserna och ha en realistisk tidsram. Det saknas en tidsplan för när målen ska vara uppnådda, vilket gör det svårt att bedöma om målen är realistiska. Det finns samtidigt mycket som pekar på att det saknas nödvändiga resurser för att primärvården ska kunna nå målen. Därmed är målen inte realistiska.
Målen som finns i överenskommelserna men även de lagändringar som genomförts inom omställningen, i synnerhet det lagstadgade grunduppdraget, har bidragit till ambitionshöjningar i primärvården. Primärvården har fått ett allt större ansvar och fler uppgifter. Vår bedömning är att grunduppdraget i kombination med omställningens mål medför att primärvården ska ta ett större ansvar för bland annat samordning och förebyggande insatser för befintliga patienter. Därefter ska primärvården även ta ett större ansvar för nya patientgrupper som tidigare vårdats i specialiserad vård.
Vi har tidigare konstaterat att primärvården har bristande förutsättningar både när det gäller ekonomiska resurser och personal (Vård- och omsorgsanalys 2021d, 2023b). Det medför att vårdcentralerna har svårt att klara den regionala primärvårdens grunduppdrag (Vård- och omsorgsanalys 2023b). De bristande förutsättningarna försämrar möjligheterna att arbeta med målen och i förlängningen att nå de tänkta resultaten.
Historiskt sett har det varit svårt att omfördela resurser till primärvården från andra delar av systemet. Styrningen av omställningen ger inte heller stöd i hur resurserna ska prioriteras i systemet och vad som ska prioriteras bort när nya uppgifter tillkommer. Det tar även många år att utbilda en specialistläkare i allmänmedicin. Det innebär att det finns ett tidsmässigt glapp där primärvårdens uppdrag har utökats utan att det finns tillgängliga resurser i form av allmänläkare som kan utföra arbetsuppgifterna.
5.5.7 Målen är påverkbara men förutsättningar måste finnas
För att ett mål ska vara ändamålsenligt ska individen eller gruppen som berörs av målet kunna påverka utfallet. Det handlar om åtgärder som aktörerna inom vården kan styra över, det vill säga befolkningen, de yrkesverksamma och den politiska nivån.
Målen för omställningen är i stor utsträckning påverkbara, de som berörs av målet har i teorin möjlighet att påverka utfallet. Den politiska nivån kan exempelvis bidra med att tydliggöra horisontella prioriteringar och besluta om en ekonomiskt stärkt primärvård. De enskilda vårdcentralerna kan styra över hur de arbetar med kontinuitet och samordning av vården, exempelvis genom schemaläggning och etablering av samordningsstrukturer. De yrkesverksamma har en central roll i att göra patienterna delaktiga och vården personcentrerad, eftersom det målet i stor utsträckning relaterar till det enskilda patientmötet, men även i att säkerställa en samordnad vård.
En viktig faktor för om målen ska kunna uppnås är verksamheternas förutsättningar, exempelvis tillräckligt med personal (Statskontoret 2023). Som vi konstaterat ovan finns det brister i förutsättningarna för att målen ska kunna uppnås. Det medför att även om målen är påverkbara i teorin är de inte alltid det i praktiken.
6 Statlig styrning av omställningen
I det här kapitlet beskriver vi den statliga styrningen av omställningen. Det omfattar en genomgång av vilka styrmedel som regeringen använt sig av och en analys av i vilken utsträckning styrmedlen omfattar omställningens mål, med fokus på överenskommelserna mellan regeringen och SKR.

Det här är våra viktigaste resultat:
- Regeringen har genomfört ett antal lagändringar inom omställningen. Lagändringarna stödjer i stor utsträckning målen och handlar bland annat om att förtydliga primärvårdens uppdrag, men även om att skapa bättre förutsättningar för kontinuitet och att öka tillgängligheten.
- Regeringen har använt överenskommelser och stimulansmedel till regioner och kommuner som en del i att nå omställningens mål. Styrningen genom överenskommelserna återspeglar målen, men gör det i olika omfattning. Framför allt saknas målet om en stärkt primärvård.
- Flera myndigheter har fått uppdrag att följa omställningen på olika sätt. Socialstyrelsen är en viktig aktör som både ska stödja regioners och kommuners arbete och som tar fram kunskapsstöd och riktlinjer som relaterar till omställningen.
6.1 Staten styr genom lagar, mål och riktlinjer
Det finns flera olika styrmedel som staten kan använda sig av i styrningen av regioner och kommuner. Vissa styrmedel är tvingande medan andra är frivilliga, vilket ibland beskrivs som hård och mjuk styrning. De traditionella styrmedlen är lagstiftning, ekonomiska styrmedel, tillsyn samt mål- och resultatstyrning. Utöver det finns det även möjlighet till mjukare styrning som syftar till att förändra beteenden exempelvis genom ökad kunskap eller gemensamma mål, eller genom att tillsätta en nationell samordnare (Riksrevisionen 2017). I vår analys av den statliga styrningen undersöker vi vilka styrmedel som har använts i den statliga styrningen av omställningen, samt vilka av omställningens mål som styrningen riktar sig mot. I analysen fokuserar vi på följande styrmedel:
- Reglerande styrning genom lagändringar, med utgångspunkt i de fyra propositionerna som relaterar till omställningen (prop. 2017/18:83, prop. 2019/20:164, prop. 2021/22:72, prop. 2021/22:260).
- Ekonomisk styrning genom tilldelning av statsbidrag i överenskommelserna mellan regeringen och SKR. Vi har särskilt undersökt om det finns krav på hur medlen ska användas eller redovisas, eller krav på insatser som regionerna ska genomföra för att få ta del av medlen.
- Kunskapsstyrning genom kunskapsunderlag som tagits fram av statliga myndigheter inom uppdrag relaterade till omställningen.
- Uppföljning och tillsyn genom en beskrivning av de generella och specifika krav på uppföljning som finns i överenskommelserna, samt de uppföljningsuppdrag som regeringen gett till myndigheter.
6.2 Flera lagändringar har skett inom omställningen
Fyra propositioner med tillhörande lagändringar kan kopplas till omställningen till en god och nära vård (prop. 2017/18:83, prop. 2019/20:164, prop. 2021/22:72, prop. 2021/22:260). Förslagen i propositionerna utgår ifrån förslag från utredningen Samordnad utveckling för god och nära vård. Vissa av förslagen (prop. 2021/22:72) har sitt ursprung i utredningen Styrning för en mer jämlik vård (SOU 2019:42). Ändringar har genomförts i både i HSL och patientlagen. Figur 7 är en tidslinje över betänkandena inom utredningen Samordnad utveckling för god och nära vård, samt propositionerna inom omställningen.
Figur 7. Betänkanden från utredningen om Samordnad utveckling för god och nära vård och efterföljande propositioner.
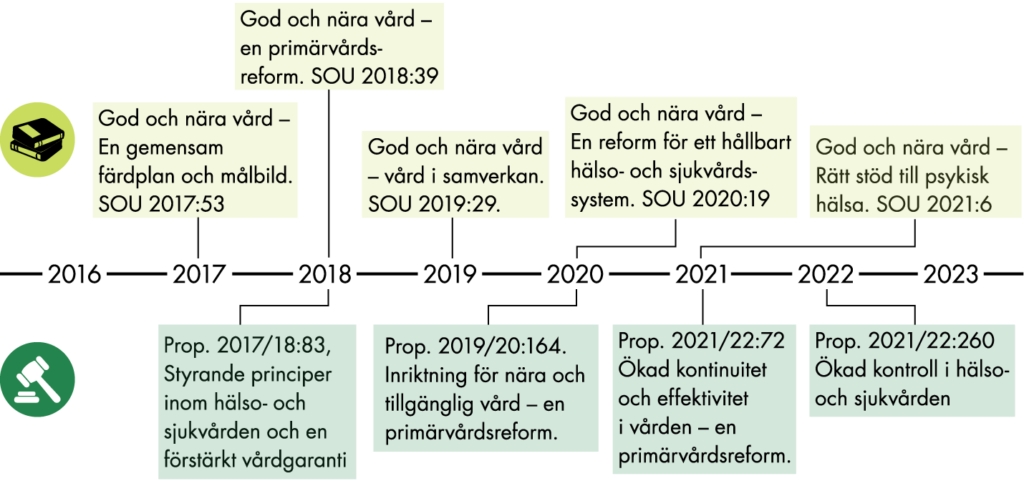
Sammanfattningsvis innebär den förändrade lagstiftningen en tydligare reglering för flera av omställningens målområden. Det lagreglerade grunduppdraget för primärvården har inneburit att primärvårdens ansvar som första linjens sjukvård har förtydligats. Primärvården har fått ett tydligare ansvar för hälsofrämjande insatser och rehabilitering. Grunduppdraget tydliggör också primärvårdens ansvar för att koordinera och samordna patienternas vård.
Viss lagändring har inneburit tydligare krav på att patienter ska ha tillgång till geografiskt nära vård. Även den förändrade möjligheten till geografiskt differentierade vårdval stärker regionernas möjligheter att organisera vården nära patienten utifrån lokala förutsättningar.
När det gäller inriktningsmålen för omställningen har inga tydliga förändringar av regleringen inom målområdena delaktighet och kontinuitet gjorts. Målet om tillgänglighet har dock adresserats i och med den professionsneutrala vårdgarantin. Kraven på tillgänglighet och kontinuitet har fått en tydligare koppling till vårdcentralen, genom att skyldigheterna att följa vårdgarantin och erbjuda fast läkarkontakt enligt nuvarande reglering gäller den vårdcentral där patienten är listad.
6.2.1 Styrande principer för vården och en stärkt vårdgaranti
Den första propositionen inom omställningen presenterades för riksdagen 2018 och fokuserar på att vården ska utföras nära befolkningen och på att stärka vårdgarantin (prop. 2017/18:83). Regeringen beskrev propositionen som ett första steg i en avsedd omstrukturering av hälso- och sjukvården där primärvården ska vara den tydliga basen och första linjen i hälso- och sjukvården. Propositionen utgår ifrån det första delbetänkandet om god och nära vård (SOU 2017:53). Lagändringarna trädde i kraft den 1 januari 2019.
Bestämmelse att vården ska utföras nära befolkningen
I propositionen föreslår regeringen en ny bestämmelse i HSL om att regionerna ska organisera vården så att den ges nära befolkningen (7 kap. 2 a § HSL). Regeringen förtydligar att lagändringen innebär att vårdcentraler och liknande verksamheter ska finnas geografiskt nära befolkningen. Regionerna ska också sträva efter att öka sin användning av teknik, exempelvis olika distanslösningar. I propositionen framgår också att regionerna får göra avsteg från geografisk närhet om det är motiverat av kvalitets- eller effektivitetsskäl. Till exempel kan det finnas behov av att samla kompetens eller utrustning på ett och samma ställe.
Enligt regeringen är lagändringen en markering att inriktningen för vårdens utveckling ska vara ett skifte från ett sjukhustungt system till en förstärkt första linjens hälso- och sjukvård. Det ska vara ett tydligt steg för att ställa om till en god och nära vård med utgångspunkt i patientens behov (prop. 2017/18:83).
Stärkt professionsneutral vårdgaranti för att öka tillgängligheten
För att förtydliga kraven och öka tillgängligheten i primärvården genomfördes en ändring av vårdgarantin i 9 kap. 1 § HSL och 2 kap. 3 § patientlagen. Innan ändringen var kravet att patienten skulle få träffa en läkare inom en viss tid. Lagen var formulerad som en besöksgaranti. I och med ändringen ska patienten få en medicinsk bedömning av en läkare eller annan legitimerad hälso- och sjukvårdspersonal utifrån sitt vårdbehov. Bedömningen kan både göras fysiskt och på distans genom tekniska lösningar. Vårdgarantin blev därmed professionsneutral och styr inte mot läkarbesök. Det blev också ett skifte från en besöksgaranti till en bedömningsgaranti.
Lagändringen syftade till att vårdens kompetenser ska kunna användas på ett ändamålsenligt sätt för att möta patienternas behov och därmed öka tillgängligheten i vården. Det skulle i förlängningen skapa bättre förutsättningar för vård på rätt vårdnivå och leda till en avlastning för akutsjukvården och den öppna specialistvården. Skiftet från en besöks- till bedömningsgaranti gav också möjlighet att förmedla vård på fler sätt än genom fysiska besök på vårdcentralen (prop. 2017/18:83).
6.2.2 Inriktningen för en nära och tillgänglig vård – en primärvårdsreform
Den andra propositionen överlämnades till riksdagen 2020 (prop. 2019/20:164). I propositionen beskriver regeringen inriktningen samt centrala förutsättningar för omställningen. Regeringen lämnar lagförslag som ska förtydliga primärvårdens roll och uppdrag. Förslagen utgår ifrån det andra delbetänkandet av utredningen Samordnad utveckling för god och nära vård (SOU 2018:39). Lagändringarna trädde i kraft den 1 juli 2021.
Ny definition av primärvården utan koppling till sjukhuset
Definitionen av primärvård i 2 kap. 6 § HSL ändras genom att kopplingen till sjukhus togs bort. Tidigare var en central avgränsning för primärvårdens uppdrag att insatserna inte kräver sjukhusets resurser. I och med lagändringen tydliggörs att primärvården ska ansvara för att åtgärder som medicinsk bedömning, behandling, omvårdnad, förebyggande arbete och rehabilitering som inte kräver särskilda medicinska eller tekniska resurser eller någon annan särskild kompetens.
Ändringen ska enligt regeringen återspegla en omstrukturering av vården från ett sjukhustungt system. Det ska också vara tydligt att gränsdragningen mellan primärvård och annan specialiserad vård inte ska vara kopplad till sjukhusbyggnaden. Genom att ordet ”grundläggande” togs bort i bestämmelsen tydliggjordes även att primärvårdens uppdrag inte är begränsat till enkla, okomplicerade insatser, utan att den delen av hälso- och sjukvården också ansvarar för att ge mer kvalificerad vård (prop. 2019/20:164).
Regeringen bedömer att ändringarna i paragrafen inte innebär att gränsdragningen mellan primärvård och övrig hälso- och sjukvård förändras, eftersom gränsen även enligt tidigare reglering avgjordes av om vårdbehovet krävde insatser av en specialist i allmänmedicin eller motsvarande eller av en annan specialistläkare (prop. 2019/20:164).
Reglering av primärvårdens grunduppdrag
För att uppnå en likvärdig vård över landet, samt att förtydliga vad som förväntas av primärvården och de grundläggande krav som är nödvändiga att uppfylla för att fullgöra ett sådant grunduppdrag, infördes en ny bestämmelse i 13 a kap. 1 § HSL (prop. 2019/20:164). Regeringen uttrycker även en förväntan om att det lagreglerade grunduppdraget ska bidra till en ökad enhetlighet i primärvårdens organisering. Enligt bestämmelsen ska regioner och kommuner inom ramen för verksamhet som utgör primärvård särskilt
- tillhandahålla de hälso- och sjukvårdstjänster som krävs för att tillgodose vanligt förekommande vårdbehov,
- se till att vården är lätt tillgänglig,
- tillhandahålla förebyggande insatser utifrån såväl befolkningens behov som patientens individuella behov och förutsättningar,
- samordna olika insatser för patienten i de fall det är mest ändamålsenligt att samordningen sker inom primärvården, och
- möjliggöra medverkan vid genomförande av forskningsarbete.
Genom utformningen av bestämmelsen avgränsas grunduppdraget att bara avse sådan verksamhet som omfattas av definitionen av primärvård. Ett förtydligande av primärvårdens uppdrag och ansvarsfördelning ska bidra till ett ökat förtroende för primärvården bland befolkningen. Det ska också underlätta samverkan mellan vården och omsorgen.
6.2.3 Ökad kontinuitet och effektivitet i vården
Den tredje propositionen inom omställningen presenterades i slutet av 2021 (prop. 2021/22:72). I propositionen fokuserar regeringen på förutsättningarna för att vårdcentralen ska nå kontinuitetsmålen. Förslagen utgår ifrån det andra delbetänkandet av utredningen Samordnad utveckling för god och nära vård, men även ifrån förslag frånutredningen Styrning för en mer jämlik vård (SOU 2019:42). Lagändringarna trädde i kraft den 1 juli 2022.
Förtydligande av listning av patienter på vårdcentralen
En central del av lagändringarna handlade om reglering av villkoren och förutsättningarna för listning. Ändringarna genomfördes i 3 kap. 2 § patientlagen och i 7 kap. 3 a–3 c §§ HSL.
Inom den regionala primärvården är det obligatoriskt med vårdvalssystem där patienten kan välja vårdgivare. Tidigare kunde patienten välja och byta vårdgivare utan begränsningar, vilket gav vårdgivaren sämre förutsättningar för långsiktighet, planering och kontinuitet. Lagändringen i 7 kap. 3 a § HSL förtydligar att patientens val av vårdgivare sker genom listning och att patienten enbart får vara listad hos en vårdgivare i taget. Dessutom anges i 7 kap. 3 b § att omlistning högst får ske två gånger under ett år. Utöver det förtydligar lagändringarna att regionen ska tillhandahålla ett elektroniskt system för listning av patienter, en så kallad listningstjänst. I 7 kap. 3 c § HSL förtydligas att vårdgivaren kan få möjlighet att begränsa hur många patienter som kan vara listade på vårdcentralen. En listningsbegränsning ska alltid ske i dialog mellan vårdcentralen och regionen i rollen som huvudman.
I patientlagen har det sedan tidigare funnits krav på att patienter ska få en fast läkarkontakt i primärvården. Med den här lagändringen förtydligas att patienten ska få tillgång till en fast läkarkontakt där patienten är listad.
En lagändring rör vårdgarantin, där regeringen föreslår att den bara ska gälla om patienten är listad hos vårdgivaren (9 kap. 1 § HSL). Tidigare kunde vårdgarantin inom den regionala primärvården tolkas som att alla vårdgivare i en region borde ha en beredskap för att uppfylla vårdgarantin för alla personer i regionen. Lagändringen tydliggör att ansvaret bara gäller för de patienter som är listade på vårdcentralen både för vårdgivaren och för patienten.
Regeringen beskriver lagändringarna som ett led i att åtgärda brister i kontinuiteten och i förlängningen få en mer behovsbaserad, personcentrerad och effektiv vård. Möjligheten att begränsa antalet listade ska ge vårdgivare i primärvården bättre förutsättningar för att kunna styra över uppdragets omfattning samt erbjuda en god arbetsmiljö och en säker och tillgänglig vård för patienterna.
Möjlighet att dela upp den regionala primärvården i geografiska områden
En annan lagändring handlar om att regionerna får möjlighet att dela upp regionen i flera delområden med separata vårdvalssystem (7 kap. 3 § HSL). Enligt regeringen ska regionerna kunna använda möjligheten för att komplettera befintligt vårdvalssystem och kunna erbjuda bättre ekonomiska villkor och förutsättningar till vårdgivare i områden där det finns brister i utbudet av primärvård. Exempelvis ska det kunna vara ett sätt att stimulera vårdgivare att etablera sig i glesbefolkade eller socioekonomiskt utsatta delar av regionen.
6.2.4 Förtydligat ansvar för rehabilitering för primärvården
Den fjärde propositionen som relaterar till omställningen presenterades i juni 2022 (prop. 2021/22:260). Propositionen lämnar i huvudsak olika förslag för att stärka kontrollen i hälso- och sjukvården, men ett förslag grundar sig också på det andra delbetänkandet av utredningen Samordnad utveckling för god och nära vård (SOU 2018:39). Lagändringarna trädde i kraft den 1 januari 2024.
Rehabilitering sker både inom primärvården och den övriga vården, och därför fanns ett behov av att tydliggöra primärvårdens ansvar i grunduppdraget. I 13 a kap. 1 § HSL anges därför att primärvården ansvarar för den rehabilitering som av kvalitets- eller effektivitetsskäl inte kräver särskilda medicinska eller tekniska resurser, eller annan särskild kompetens. I och med lagändringen förtydligas att regioner och kommuner ska tillhandahålla rehabiliterande insatser inom ramen för primärvårdsuppdraget. Det tydliggörs också att primärvårdens ansvar för rehabilitering avgränsas på samma sätt som andra åtgärder inom hälso- och sjukvården.
6.3 Omställningen omfattar sex överenskommelser
6.3.1 Regeringen har fördelat över 31 miljarder i statsbidrag
Mellan 2019 och 2024 har regeringen träffat sex överenskommelser med SKR inom omställningen. Varje överenskommelse har haft tillhörande statsbidrag som delats ut till regioner, kommuner och SKR. Totalt har regeringen fram till och med 2024 fördelat omkring 31,5 miljarder kronor i statsbidrag för omställningen, se tabell 4. Merparten av medlen har fördelats till regionerna. Utöver de medel som redovisas i tabellen har regeringen också avsatt specifika medel för utvecklingen av en nära vård i glesbygd, se avsitt 11.3.
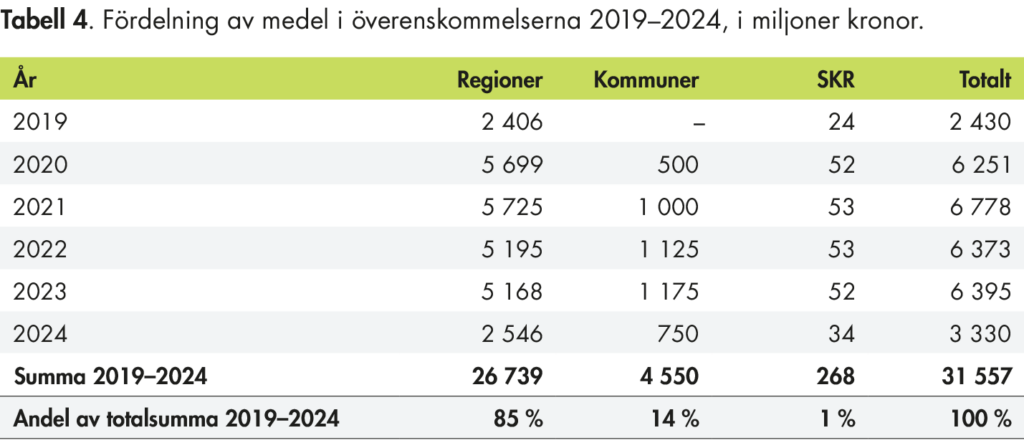
I överenskommelserna står det att regioner och kommuner ska uppfylla vissa grundläggande krav för att få ta del av medlen. Det handlar framför allt om insatser som regioner och kommuner ska göra och vilken inriktning som arbetet inom omställningen ska ha. Vilka insatser som ska genomföras och vilka mål som kraven gäller varierar mellan åren.
6.3.2 Överenskommelserna har specifika utvecklingsområden
I överenskommelserna beskrivs specifika utvecklingsområden, som tydliggör områden där kommuner och regioner förväntas genomföra insatser. Vilka utvecklingsområden som tas upp inom varje överenskommelse varierar. I överenskommelsen för 2024 tillkom fyra nya utvecklingsområden, vilket gör att den skiljer sig mest från de tidigare överenskommelserna. I figur 8 visas de olika utvecklingsområdena för överenskommelserna.
Figur 8. Utvecklingsområden i överenskommelserna om en god och nära vård, 2019–2024.
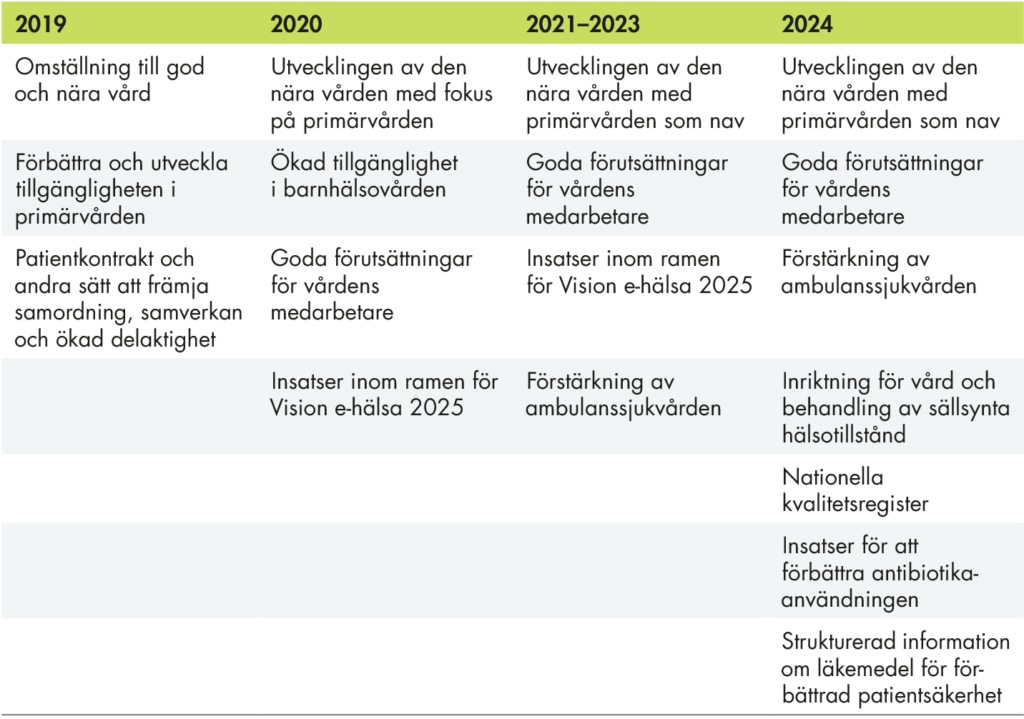
Utvecklingsområdenas relation till målen är otydlig
Det är inte tydligt om utvecklingsområdena ska förstås som en del av omställningen. Vissa av utvecklingsområdena var tidigare enskilda överenskommelser, exempelvis området Goda förutsättningar för vårdens medarbetare. Även Vision e-hälsa är ett arbete som sträcker sig utanför omställningen och omfattar många andra insatser. Det är inte heller tydligt hur de olika utvecklingsområdena relaterar till de mål som regeringen har satt upp för omställningen.
6.3.3 Överenskommelserna ska följas upp
I överenskommelserna betonar regeringen vikten av uppföljning och att parterna är överens om att insatserna i överenskommelserna ska följas upp och analyseras. Regionerna ska redovisa de insatser som de genomför och hur de använder medlen inom överenskommelsen. Utöver den mer övergripande uppföljningen av genomförda insatser pekar överenskommelserna även ut specifika områden där regioner och kommuner ska redogöra för sina insatser. Det är samtidigt inte tydligt vem som ska ta emot regionernas redovisning. Formuleringarna varierar något mellan åren, men handlar i huvudsak om
- att redovisa en ändamålsenlig och effektiv resurssättning av primärvården,
- hur samverkan mellan regioner och kommuner utvecklas,
- hur regioner och kommuner arbetar för att minska den undvikbara slutenvården.
Sedan 2019 har Socialstyrelsen årligen följt upp hur arbetet med omställningen utvecklas. Uppföljningen har sin utgångspunkt i de insatser som regioner och kommuner genomför utifrån överenskommelserna. Det innebär bland annat att myndigheten varje år samlar in data från regioner och kommuner, via regionala samverkans- och stödstrukturer (RSS).
I överenskommelserna framgår att regioner och kommuner ska redovisa vilka insatser de genomfört, uppnådda resultat, samt användningen av medel. Mellan 2020 och 2022 var det SKR som tillsammans med Socialdepartementet tog fram frågor som låg till grund för regioners och kommuners rapportering till Socialstyrelsen (Socialdepartementet & SKR 2020, 2021, 2022). Sedan 2023 är det Socialstyrelsen som ansvarar för att ta fram frågor för uppföljning (Socialdepartementet & SKR 2023).
6.3.4 Överenskommelserna tar upp målen i olika omfattning
Vi har undersökt i vilken utsträckning de olika målen tas upp i överenskommelserna. Det gäller dels om det finns krav på hur regionerna ska använda medlen för insatser som gäller de specifika målen, dels om det finns krav på uppföljning som relaterar till de specifika målen. Analysen bygger på vår tolkning av omställningens mål. Vår analys visar att det bara finns krav på användning av medel eller krav på uppföljning i överenskommelserna för en del av målen, figur 9.
Figur 9. Översikt av hur de olika målen tas upp i överenskommelserna.
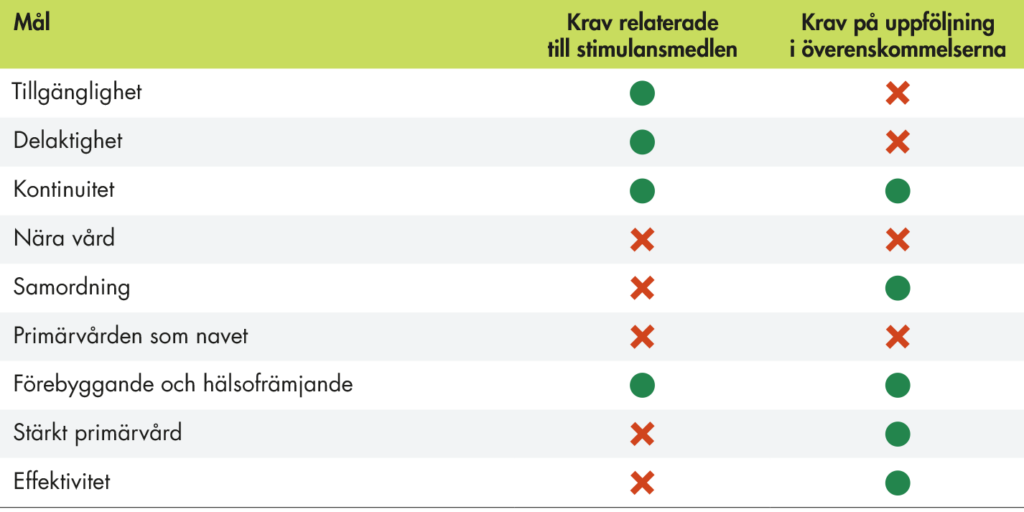
Insatser som relaterar till tillgänglighet är generellt beskrivna
Överenskommelserna ger flera exempel på insatser som regionerna kan genomföra för att öka tillgängligheten, exempelvis erbjuda fler kontaktvägar eller arbeta med mobila team. I överenskommelsen för 2019 framkommer att regionerna ska genomföra insatser för att utveckla arbetssätt för att stödja den nya vårdgarantin för att få ta del av medlen (Socialdepartementet & SKL 2019). Regionerna ska också rapportera alla besök i den regionala primärvården i den nationella väntetidsdatabasen. I de senare överenskommelserna framgår att regionerna ska göra insatser som stärker tillgängligheten för att få ta del av medlen, men vad regionerna ska genomföra för insatser är mer generellt beskrivet. Exempelvis kan medlen användas för att förbättra tillgängligheten för vuxna med psykiska besvär (Socialdepartementet & SKR 2020). Ett annat exempel är att regionerna särskilt ska beakta utvecklingen av tillgängligheten i glest befolkade och socioekonomiskt utsatta områden (Socialdepartementet & SKR 2021, 2022, 2023, 2024). Det finns inte krav på att regioner eller kommuner ska redovisa specifika insatser eller det generella arbetet för ökad tillgänglighet.
Dokumenterade överenskommelser i fokus för att öka delaktigheten
I överenskommelserna framgår att regionerna ska fortsätta att utveckla arbetet med personcentrerade arbetssätt. Det omfattar bland annat att införa dokumenterade överenskommelser, eller patientkontrakt som de kallades i överenskommelserna för 2019–2023. I överenskommelsen för 2019 står det att regionerna ska fortsätta utveckla arbetet med att få en personcentrerad vård för att få ta del av medlen (Socialdepartementet & SKL 2019). I de senare överenskommelserna framgår att regionerna ska utveckla arbetet med dokumenterade överenskommelser för att få ta del av medlen. Det finns inga uttalade krav på uppföljning när det gäller insatser med fokus på delaktighet.
Målet om kontinuitet förtydligas
I överenskommelserna framgår att andelen patienter som har fast läkare ska öka. I överenskommelserna för 2021–2023 finns specifika målnivåer för andelen med fast läkare. Det framgår också att regionerna ska arbeta med utvecklingen av fast vårdkontakt och fast läkare genom tydliga uppdrag utifrån de lokala behoven. Det finns krav på att regionerna ska använda medlen för att stärka arbetet med fast läkare.
I överenskommelserna för 2021–2023 framgår att regionerna, i samråd med kommunerna, ska ta fram handlingsplaner för hur de ska uppnå målen om fast läkare. Handlingsplanerna ska skickas till Socialstyrelsen. Det står också att regionerna ska säkerställa att patienterna får information om vem som är deras fasta kontakt, och att det i så hög utsträckning som möjligt ska ske via 1177.
Nära vård handlar bland annat om att tillgängliggöra vård
I överenskommelserna framgår bland annat att regionerna behöver organisera vården så att fler kompetenser kan vara tillgängliga för de som bor långt ifrån ett sjukhus. Exempelvis genom att patienten ska kunna få en konsultation med en annan specialistkompetens än allmänmedicin tillsammans med personal i primärvården.
Ett av utvecklingsområdena i överenskommelserna är Utvecklingen av den nära vården med primärvården som nav med tillhörande specifika medel. Det finns inget krav att regionerna ska redovisa medel eller genomföra vissa insatser som syftar till att öka närheten i vården för att få ta del av medlen. Det finns inte heller krav på att regionerna ska redovisa hur de arbetar med att stärka utvecklingen mot målet om att vården ska ges nära patienterna.
SIP ska stärka samordningen
I överenskommelserna finns flera skrivningar om samordning. Bland annat beskrivs att regioner och kommuner behöver skapa en ändamålsenlig organisation inklusive adekvata verksamhetsstöd och tillräckliga ekonomiska resurser för att samverkan ska fungera. I överenskommelserna står också att en samordnad individuell plan (SIP) är en nyckelfaktor för en sammanhållen vård.
Det finns inga krav på att regionerna ska redovisa specifika insatser inom samordning för att få ta del av medlen, eller att medlen ska användas till specifika insatser. I överenskommelserna för 2021–2024 framgår dock att regioner och kommuner ska beskriva sin utveckling av samverkan. Samtidigt är det otydligt vem som ska ta emot redovisningen.
Målet om primärvården som navet är otydligt
I överenskommelserna framgår att primärvården ska vara navet, men det är inte preciserat vilka insatser som regionerna ska genomföra eller redovisa för att nå målet.
Förebyggande och hälsofrämjande vård ingår delvis
I överenskommelsen för 2024 framgår det att regionerna ska genomföra insatser för att förebygga kroniska eller långvariga hälsotillstånd och utveckla det hälsofrämjande arbetet för att få ta del av medlen. Utöver det finns det inga krav på att regionerna ska genomföra specifika insatser. I överenskommelserna finns dock flera exempel på insatser som hälsosamtal, eller hembesöksprogam inom barnhälsovården.
I överenskommelserna för 2021–2024 framgår att regionerna ska redogöra för genomförda och planerade insatser som syftar till att minska den undvikbara slutenvården. Framför allt gäller det för personer med kroniska sjukdomar och för dem med stora och varaktiga funktionsnedsättningar som riskerar återkommande vistelser på sjukhus. Det är samtidigt otydligt vem som ska ta emot redogörelserna.
Regionerna ska redovisa en ändamålsenlig resurssättning
I överenskommelserna framgår att hälso- och sjukvården måste ha en stark primärvård som bas, men det framgår inte tydligt i beskrivningarna att primärvården behöver stärkas. Det finns inga krav på att en viss andel av medlen ska användas för att stärka primärvården resursmässigt. I överenskommelserna för 2020–2024 framgår dock att regionerna ska redovisa hur de säkerställer en ändamålsenlig resurssättning av primärvården.
Effektivitet ingår indirekt genom andra mål
Målet om effektivitet tas indirekt upp i överenskommelserna som ett tänkt resultat av andra målområden, exempelvis förebyggande och hälsofrämjande vård. Det finns inte beskrivningar av specifika insatser för att öka effektiviteten. I överenskommelserna för 2021–2024 framgår att regionerna ska redovisa hur de arbetar för en effektiv resurssättning av primärvården.
6.4 Styrning sker genom flera olika kunskapsunderlag
Statliga myndigheter ansvarar för en rad olika kunskapsstöd och föreskrifter riktade till regioner och kommuner. Föreskrifter är bindande, medan rekommendationer i kunskapsstöden är frivilliga att följa. Det finns flera kunskapsunderlag som relaterar till omställningens målområden.
6.4.1 Många kunskapsunderlag relaterar till omställningen
Eftersom omställningens mål är många och i flera fall ligger nära centrala målområden för hälso- och sjukvården i stort, finns det väldigt många kunskapsunderlag som kan relateras till omställningen. Socialstyrelsen har ett uppdrag att främja, stödja och följa upp omställningen (Socialdepartementet 2023c). I det stödjande arbetet ingår exempelvis att ta fram olika typer av kunskapsstöd. I vår analys av den statliga styrningen har vi därför avgränsat vårt urval till de kunskapsunderlag som Socialstyrelsen har valt att lyfta fram på sin webbsida med kunskapsstöd relaterade till god och nära vård (Socialstyrelsen 2024b).
Socialstyrelsen ska enligt sitt uppdrag utforma stöden med utgångspunkt i de behov som myndigheten identifierar i dialog med huvudmän, verksamheter, företrädare för de yrkesverksamma samt patienter och brukare. De ska även utgå ifrån sin egen analys av arbetet inom omställningen. Insatserna ska leda till att målen för omställningen uppnås. Vår genomgång av underlagen gjordes i januari 2025.
Socialstyrelsen lyfter fram olika typer av underlag på sin webbsida om god och nära vård – både nationella riktlinjer och meddelandeblad, men även andra former av stödmaterial som diskussionsunderlag och planeringsverktyg. Socialstyrelsen har publicerat underlag på sju olika teman:
- digitala lösningar
- fast läkarkontakt
- främja hälsa och förebygga ohälsa
- hälso- och sjukvård i hemmet – personcentrerad vård och rehabilitering
- nationellt hälsoprogram för barn och unga
- psykisk ohälsa – målbild för vårdcentraler
- uppföljning av omställningen till god och nära vård.
På webbsidan om god och nära vård hänvisar Socialstyrelsen till Kunskapsguiden, där det också finns en specifik sida om god och nära vård med information om ett tjugotal olika teman som relaterar till omställningen. Kunskapsguiden är en webbplats som administreras av Socialstyrelsen och som samlar kunskapsunderlag från myndigheter och andra aktörer. Via Kunskapsguiden kan man också hitta utbildningar som kan användas som stöd i omställningen kopplat till olika teman. Utbildningarna finns publicerade på Socialstyrelsens utbildningsportal. Vi har inte gjort någon ytterligare granskning av de underlag som är publicerade på webbsidan.
6.4.2 Flera regeringsuppdrag berör arbetet med nationell listningstjänst
I samband med att skyldigheten att tillhandahålla en elektronisk listningstjänst infördes i 7 kap. 3 a § HSL gav regeringen två myndigheter uppdrag på området. Våren 2022 fick E-hälsomyndigheten i uppdrag att kartlägga, analysera och ge förslag på hur en nationell listningstjänst för vårdval i primärvården ska kunna inrättas i statlig regi. E-hälsomyndigheten (2023) gör bedömningen att det skulle vara möjligt och att de kan ha en central roll i arbetet. Socialstyrelsen fick i uppdrag att ta fram föreskrifter om hur listningstjänsten ska utformas och vilken information som ska ges till patienter. Socialstyrelsens föreskrifter och allmänna råd (HSLF-FS 2023:26) om listningstjänst för vårdval och vårdval på annat sätt började gälla den 1 januari 2024.
6.5 Flera myndigheter har fått uppföljningsuppdrag
Kontroll och tillsyn är ytterligare ett styrmedel som kan användas inom hälso- och sjukvården. Syftet med tillsynen är att säkerställa att regler och lagar efterlevs, samt till att ge medborgare insyn i de verksamheter som granskas (Statskontoret 2020a). I prop. 2019/20:164, s. 43, skriver regeringen:
”Det är centralt för omställningen till en mer nära vård att utvecklingen kan följas upp. Det är viktigt för att på sikt kunna se effekterna av omställningen för patienterna, för tillgängligheten, delaktigheten, kontinuiteten och hälso- och sjukvårdens resursanvändning.”
Det handlar om att kunna följa kvalitet, medicinska resultat, kostnader och resultat av omstruktureringar av vården. På regional nivå och verksamhetsnivå finns det ett behov av stärkta förutsättningar för att driva verksamhets- och kvalitetsutveckling med stöd av uppföljning (prop. 2019/20:164).
För att stärka uppföljningen och kontrollen av omställningens genomförande har regeringen delat ut en rad myndighetsuppdrag med fokus på uppföljning och tillsyn. Regeringen låter i stor utsträckning ansvariga myndigheter självständigt utforma sin uppföljning utifrån omställningens mål. I propositionen beskriver regeringen fyra indikatorer som de anser är centrala för att följa omställningen:
- Befolkningens förtroende för hälso- och sjukvården
- Oplanerade återinskrivningar inom 30 dagar
- Andel (procent) utfärdade specialistbevis i allmänmedicin av totalt antal utfärdade specialistbevis
- Kostnadsandel (procent) i det som definieras som regionernas primärvård i relation till samtlig hälso- och sjukvård i regionen.
6.5.1 Socialstyrelsen stödjer och följer upp omställningen
Som vi tidigare beskrivit har Socialstyrelsen sedan 2019 i uppdrag att följa upp och analysera arbetet med omställningen, med utgångspunkt i de insatser som regioner och kommuner genomför utifrån överenskommelserna. Socialstyrelsen har även andra uppdrag inom omställningen, se exempelvis (Socialdepartementet 2019c, 2020b).
Socialstyrelsen följer omställningen med hjälp av ett antal indikatorer. De har haft ett uppdrag att presentera centrala mått och kärnindikatorer för att följa omställningen (Socialdepartementet 2019b, 2020b). Inom detta uppdrag har Socialstyrelsen dels kartlagt indikatorer som är relevanta att följa utifrån omställningens mål, dels publicerat indikatorlistor och profildiagram där regioner och kommuner själva kan följa resultatet för utvalda indikatorer.
I juni 2023 fick Socialstyrelsen ytterligare ett uppdrag att följa omställningen (Socialdepartementet 2023c). De ska göra ett urval av de tidigare framtagna indikatorerna och kontinuerligt presentera resultaten för dem. I analysen och presentationen av resultaten ska de tydliggöra relationen mellan indikatorerna och de fastslagna målen. I dag är urvalet av indikatorer tillgängliga i ett visualiseringsverktyg. Uppdraget ska pågå till 2027.
6.5.2 IVO ska bedriva tillsyn som främjar omställningen
IVO är den myndighet som ska utöva tillsyn över hälso- och sjukvården. IVO fick inledningsvis regeringens uppdrag att föreslå hur tillsynen på området god och nära vård kan förstärkas (IVO 2019). Uppdraget slutrapporterades 2019. Därefter har de fått två tillsynsuppdrag som ska bidra till omställningen (Socialdepartementet 2021c, 2023b). Det första uppdraget sträckte sig från 2021 till 2023 och syftade till att bidra till att utvecklingen till en god och nära vård skedde på ett patientsäkert sätt utifrån ett patient- och systemperspektiv. Inför 2024 fick IVO i uppdrag att analysera hur deras tillsyn bör utformas för att på ett ändamålsenligt sätt främja omställningen och förebygga patientsäkerhetsrisker i samband med omställningen.
6.5.3 Vårt uppdrag är en del av uppföljningen
Som vi beskriver i inledningen av den här rapporten är vårt uppdrag att utvärdera omställningen (Socialdepartementet 2020c). Vi ska ha en konstruktiv ansats i våra utvärderingar, vilket innebär att arbetet ska bidra till lärande och till att skapa förutsättningar för utveckling. På så sätt kan resultaten av vår utvärdering av omställningen också betraktas som en del i kunskapsstyrningen.
7 Regional styrning av omställningen
Vi har gjort en analys av vilket genomslag som omställningen har fått i den regionala styrningen av primärvården. Analysen fokuserar på om omställningen lett till konkreta förändringar av den formella styrningen i regionerna.

Det här är våra viktigaste resultat:
- Omställningen har på en övergripande nivå fått genomslag i de flesta regioners budgetar och årsredovisningar. Flera regioner har satt upp mål eller visioner om en god och nära vård, men inte konkretiserat vad det innebär i praktiken.
- En majoritet av regionerna uppger att uppdraget till primärvården har förändrats till följd av omställningen. Flera regioner beskriver minskad detaljstyrning och ökat handlingsutrymme för vårdgivarna som ett led i att anpassa styrningen till omställningen.
- Det finns en stor variation i hur regionerna organiserar sin primärvård och vad som ingår i vårdcentralernas uppdrag. I mer än hälften av regionerna ansvarar vårdcentralerna för huvuddelen av primärvårdens större verksamhetsområden, men primärvård bedrivs också i form av kompletterande vårdval och i andra verksamheter.
7.1 Regionerna fattar beslut om vårdens styrning
Regionerna har det övergripande ansvaret för att erbjuda hälso- och sjukvård till sin befolkning. De måste följa ramar från riksdag och regering men har rätt att bestämma hur behovet av vård ska tillgodoses. Det är därför centralt att studera hur regionerna har omsatt målen för omställningen och agerat på den statliga styrningen.
Vi har analyserat hur omställningen påverkat den övergripande regionala styrningen i regionerna. Vi har också kartlagt hur regionerna organiserar och styr sin primärvård och analyserat hur de beskriver att de förändrat sin styrning. Till sist har vi undersökt den regionala tillämpningen av lagändringar som genomförts inom omställningen. Vår analys av den regionala styrningen innehåller följande delar:
- Omställningens påverkan på regionernas övergripande målsättningar och prioriteringar genom en analys av budget och årsredovisning
- Analys av hur regionerna beskriver att omställningen har påverkat styrningen av vårdcentraler med fokus på uppdrag, ersättning och uppföljning
- Kartläggning av hur regionerna organiserar primärvården med utgångspunkt i förfrågningsunderlag och enkätundersökningar till regionerna
- Fördjupad kartläggning av vårdcentralernas ansvar för vård vid psykisk ohälsa
- Fördjupad kartläggning av hur vårdcentralernas ansvar för läkarmedverkan regleras
- Undersökning av i vilken utsträckning regionerna tillämpar möjligheten till geografiskt avgränsade vårdval
- Kartläggning av hur regionerna har tillämpat de nya lagkraven som rör listning av patienter.
Våra resultat är baserade på flera olika datakällor, bland annat förfrågningsunderlag, budget och årsredovisning. Vi har också använt oss av två enkätundersökningar: dels SKR:s enkät till regionerna om primärvårdens organisering, dels Socialstyrelsens enkät till regionerna om arbetet med omställningen. Mer information om underlagen finns i bilaga 1 och 2.
7.2 Visst genomslag i budget och årsredovisningar
Varje år sammanfattas och beslutas den övergripande inriktningen för regionens verksamheter i en regionbudget. Utfallet av budgeten följs sedan upp i regionens årsredovisning. Vi har genomfört en analys av regionernas budgetar och årsredovisningar, för att se om omställningen har fått något genomslag i den övergripande styrningen i regionerna.
7.2.1 Omställningen beskrivs i flera fall som ett prioriterat område
Näst intill alla regioner nämner på något sätt omställningen i styrdokumenten. Flera regioner har satt upp breda mål eller visioner om en god och nära vård, men inte konkretiserat vad ett sådant mål innebär i praktiken. Det är därmed inte alltid tydligt vad målet med omställningen är i regionerna.
”Inom omställningen till nära vård pågår ett intensivt arbete på flera fronter. Exempelvis gällande patientkontrakt med fast vårdkontakt. Vi ska alltid ha patienten i centrum – vi samlar oss kring dig.”
Budget 2024 med flerårsplan 2025–2026, Region Kronoberg, s. 17
”Pågående utveckling gentemot en God och nära vård behöver fortsätta, med förstärkning av den primära vården, utvecklade arbets- och förhållningssätt, fortsatt digitaliseringsutveckling och förstärkt samverkan, både internt mellan specialiserad- och primärvård och även med kommuner, andra myndigheter och aktörer.”
Årsredovisning 2022, Region Västernorrland, s. 22–23
Det tydligaste genomslaget av omställningen går att se i regionernas skrivelser om prioriterade områden och specificeringar av indikatorer som relaterar till omställningen. Ökad tillgänglighet är ett område som en majoritet av regionerna formulerar minst en aktivitet kring. Bland annat genom ökat uppfyllande av vårdgarantin, digitalisering eller förändrade ersättningsmodeller. En majoritet av regionerna nämner även förbättrad samverkan som prioriterat, exempelvis med kommunal hälso- och sjukvård, specialiserad vård samt socialtjänst.
Det är också vanligt att regionerna specificerar indikatorer och aktiviteter på områden som relaterar till omställningens mål, utan att de tydligt uttalar att det är en del av omställningen. Det tyder på att omställningens mål är prioriterade i regionerna, men att prioriteringen inte nödvändigtvis är en följd av omställningen. Dessutom har områdena i omställningen varit aktuella inom hälso- och sjukvården länge. Även om delar av den regionala styrningen i dag pekar på målen för omställningen, vet vi inte om målen har tillkommit i syfte att stärka arbetet med omställningen eller om de under längre tid prioriterats i regionerna.
Det faktum att vi inte kan säkerställa en förändring sedan omställningen inleddes gör inte återspeglingen av omställningens mål i den regionala styrningen mindre relevant. Samtidigt påverkar det i vilken utsträckning vi kan se en ändring i styrningen relaterat till omställningen. Eftersom vi inte studerat styrdokumenten över flera år går det inte att uttala sig om förändring över tid.
7.2.2 Uppföljning och indikatorer beskrivs i årsredovisningar
Omfattningen av regionernas generella uppföljning varierar. De flesta regioner följer upp utvecklingen för specifika indikatorer och bedömer måluppfyllelse utifrån dem. I nästan alla regioner finns det en koppling till omställningen i den generella uppföljningen. Exempelvis genom att vissa uppsatta mål relaterar till omställningens mål, som ökad tillgänglighet och mer hälsofrämjande arbete. I sina årsredovisningar följer flera regioner även upp genomförda satsningar och aktiviteter som relaterar till omställningen.
Trots att flera regioner följer upp mål som relaterar till omställningen är det få regioner som redogör för måluppfyllelsen för omställningen som helhet. Några få regioner har dock specificerat indikatorer som uttalat är en del av omställningen och följer upp dem. Flera regioner har även specificerat samma indikatorer, fast definierat dem som att de mäter måluppfyllelsen för mål utanför omställningen. Samma indikatorer används alltså av olika regioner för att mäta graden av måluppfyllelse för olika mål både inom och utanför omställningen.
7.3 Viss påverkan på uppdrag och ersättningsmodeller
I det här avsnittet undersöker vi om styrningen av vårdvalen för vårdcentraler har förändrats i och med omställningen. Vi fokuserar på tre delar av styrningen: uppdraget, ersättningsmodellen och uppföljningen. Vi utgår ifrån regionernas egna beskrivningar av hur styrningen har förändrats, utifrån enkätunderlag från Socialstyrelsen och SKR. I vissa fall skiljer sig svaren mellan de olika enkäterna åt. I första hand använder vi Socialstyrelsens enkät i vår analys.
7.3.1 Regionerna beskriver att de har förändrat sin styrning
Regionerna har möjlighet att påverka vårdgivarnas arbete genom hur uppdraget formuleras i förfrågningsunderlagen, exempelvis genom krav på vilken typ av vård de är skyldiga att erbjuda sina listade patienter. Vi har analyserat hur regionerna själva beskriver att styrningen av primärvårdens uppdrag har förändrats till följd av omställningen.
En majoritet av regionerna uppger att uppdraget till primärvården har ändrats. I Socialstyrelsens enkät svarar 16 regioner att de gjort förändringar av primärvårdsuppdraget för att ställa om till en god och nära vård, figur 10.
Figur 10. Förändringar i primärvårdens uppdrag till följd av omställningen.
Har regionen gjort några formella förändringar av primärvårdsuppdraget i syfte att ställa om till en god och nära vård sedan arbetet med omställningen inleddes 2019?
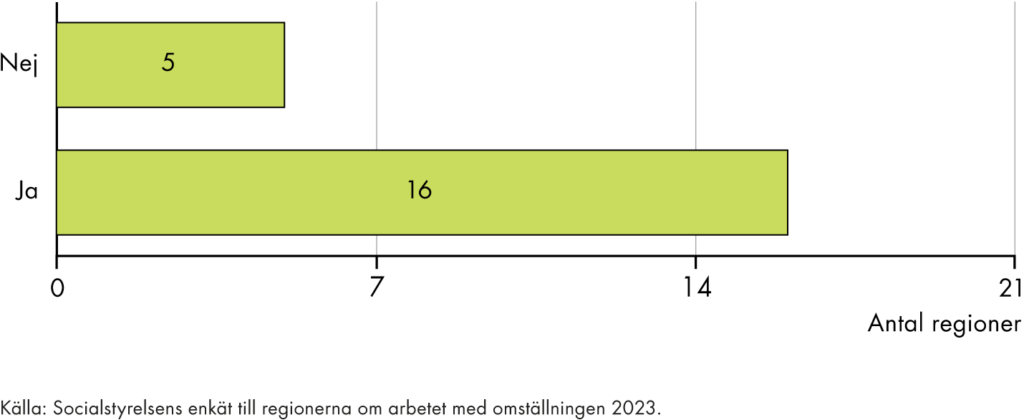
I SKR:s enkät svarar 14 av 18 regioner att de gjort en genomgång av förfrågningsunderlaget för vårdcentraler, för att säkerställa att det stödjer omställningen. Totalt 12 av regionerna uppgav att de gjort förändringar på grund av omställningen.
Sammantaget beskriver merparten av regionerna att omställningen har påverkat styrningen av primärvården. Vi ser dock att svaren från regionerna i vissa fall skiljer sig åt mellan de olika datakällorna. Det finns flera tänkbara förklaringar till det. Enkätfrågorna är inte identiskt formulerade och kan tolkas olika och enkäterna kan ha besvarats av olika personer i regionerna.
Självrapporterade data innebär begränsningar i vår analys
En begränsning i underlagen är att de bygger på självrapporterade beskrivningar av hur regionerna förändrat sin styrning. Vi har inte haft möjlighet att göra en egen analys av hur förfrågningsunderlagen förändrats över tid och hur det påverkat verksamheten. I enkätsvaren från regionerna saknar vi också information om hur omfattande förändringarna är samt vilka konsekvenser den förändrade styrningen har fått. Det innebär att det finns en osäkerhet i analysen.
Socialstyrelsen har gjort en jämförelse av sex regioners förfrågningsunderlag mellan 2018/2019 och 2023. Deras analys visar inte på någon större förändring mellan åren, vilket är ett tecken på ett begränsat genomslag av omställningen i primärvårdens styrning genom förfrågningsunderlag. Jämförelsen fokuserade särskilt på centrala begrepp för omställningen som tillgänglighet och kontinuitet (Socialstyrelsen 2023g).
Beskrivningarna av förändringar är övergripande
Flera av de regioner som anger att primärvårdsuppdraget ändrats i sina svar till Socialstyrelsen beskriver förändringarna på en mycket övergripande nivå. Det handlar exempelvis om att uppdraget till primärvården har förstärkts eller att uppdraget har anpassats efter de lagändringar som genomförts. Det är svårt att bedöma hur konkreta krav i uppdraget till primärvården förändras utifrån regionernas enkätsvar.
”Begreppet Nära vård och dess bärande principer har lyfts in i förfrågningsunderlaget”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Västerbotten
”Uppdraget har omformulerats i enlighet med den lagstiftade förändringen där formuleringen att primärvården ska vara navet har skrivits in och diskuterats.”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Gotland
Ett gemensamt tema som återkommer är att förändringarna av primärvårdsuppdraget har inneburit en minskad detaljstyrning och att vårdgivarna fått ett ökat handlingsutrymme.
”Detaljeringsgraden i uppdraget har minskat för att ge större utrymme för utförare att utforma verksamheten”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Gotland
”Generellt har också graden av detaljstyrning av vissa delar i uppdragen minskat, med syftet att möjliggöra för anpassningar utifrån lokala förutsättningar och personcentrering och på så sätt främja en jämlik vård.”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Västmanland
Flera regioner uppger även att de breddat primärvårdsuppdraget genom att inkludera flera verksamhetsområden i vårdcentralernas grunduppdrag, exempelvis psykisk hälsa för barn och unga. Ett annat exempel är att regionerna förtydligat vissa krav som ställs på vårdgivarna, som tydligare ansvar för samverkan med kommunerna.
Region Kalmar beskriver ett förändrat primärvårdsuppdrag
Region Kalmar är den region som tydligast beskriver att de förändrat uppdraget i primärvården i form av att de infört ”ett helt nytt hälsovalsuppdrag utifrån Nära vård”. Uppdraget specificeras inte närmare i enkätsvaren, men arbetet med att förändra vårdvalet för vårdcentraler (Hälsoval Kalmar Län) i Region Kalmar beskrivs mer utförligt på SKR:s webbplats som ett konkret exempel på förändrad styrning mot en nära vård. Enligt beskrivningen har Region Kalmar sett över hela vårdvalets utformning och i den nya versionen utgått från primärvårdens roll som samordnande aktör. Det innebär bland annat att alla hälsocentraler i regionen har i uppdrag att arbeta enligt principer och mål för en nära vård. Regionen har också tagit fram en ny prioriteringsmodell för vårdcentralerna för att ge ”en ökad kvalitet samtidigt som resurserna kan användas mer riktat och effektivt”. Regionen följer sedan upp vårdcentralernas arbete utifrån en dialogbaserad uppföljning som ska ge stöd till vårdcentralerna att förändra arbetssätt eller prioriteringar vid behov (SKR 2024b).
Kraven på hälsofrämjande åtgärder har i några fall förtydligats
I Socialstyrelsens enkät ser vi att två regioner beskriver att primärvårdens uppdrag förändrats genom att kraven på olika typer av hälsofrämjande åtgärder har förtydligats i förfrågningsunderlagen. En region beskriver att vårdcentralernas närområdesansvar har utökats, vilket innebär att de ska genomföra insatser för att förbättra folkhälsan inom sitt geografiska närområde. Krav på hälsosamtal ska också ha införts från 2020, med ett breddinförande i regionen från 2022. En annan region beskriver liknande förändringar i hälsovalsuppdraget, med krav på att alla vårdcentraler från 2023 ska erbjuda hälsosamtal till alla 40-åringar.
I SKR:s enkät finns en närliggande fråga där regionerna ska ta ställning till om förändringen av det lagreglerade grunduppdraget för primärvården att tillhandahålla förebyggande insatser har fått genomslag i styrningen. Här svarar åtta regioner ja. Det är dock inte helt tydligt vilka typer av förändringar det lett till. Ett fåtal regioner beskriver konkreta förändringar, till exempel har två regioner infört riktade hälsosamtal. Återigen ser vi samtidigt tecken på att våra dataunderlag inte helt stämmer överens, vilket innebär viss osäkerhet i vår tolkning.
7.3.2 De flesta regioner har justerat ersättningsmodellerna
Regionerna kan styra genom den ekonomiska ersättning som vårdgivaren får. Vi har analyserat hur regionerna beskriver att primärvårdens ersättningsmodeller har förändrats till följd av omställningen. En tydlig majoritet av regionerna, 17 regioner, uppger att de förändrat ersättningsmodellen för att ställa om till en god och nära vård, se figur 11.
Figur 11. Förändringar av ersättningsmodeller i primärvården till följd av omställningen.
Har regionen genomfört några ändringar av ersättningsmodellen till primärvården för att ställa om till en god och nära vård sedan arbetet med omställningen inleddes 2019?
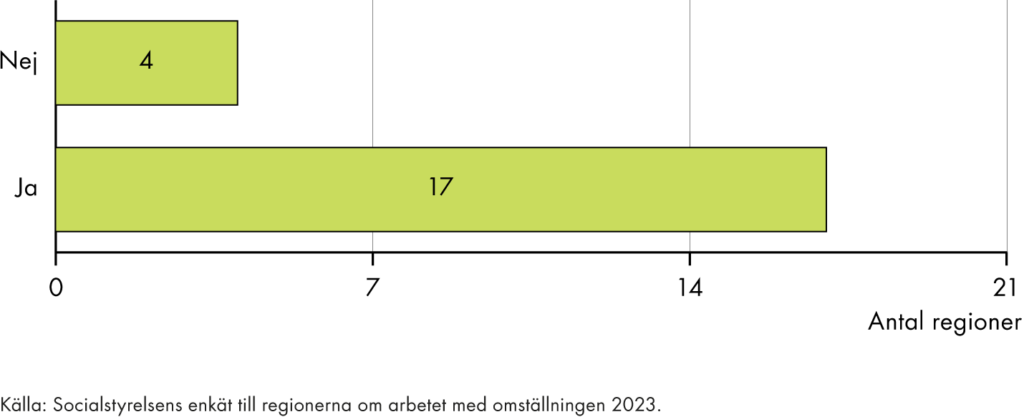
I SKR:s enkät svarar 10 av 18 regioner ja på motsvarande fråga. För 6 regioner skiljer sig svaren åt mellan de olika enkäterna. Det finns flera tänkbara förklaringar till det, men det tyder på att svaret inte är självklart och att frågan kan vara svårtolkad för regionerna.
Ökad andel kapiteringsersättning beskrivs som tillitsbaserad ersättning
Utifrån regionernas beskrivningar av hur ersättningsmodellerna har förändrats är det tydligaste temat att flera anger att man höjt andelen kapiteringsersättning. I flera fall beskrivs det som en form av tillitsbaserad styrning som syftar till att öka vårdgivarnas handlingsutrymme och förutsägbarheten i den ekonomiska styrningen.
”Fattat beslut om att ta bort besöksersättning för läkare och sköterskor från 2024 och omfördela ersättningen till kapitering, i syfte att ge ökad ekonomisk förutsägbarhet och att stödja vårdcentralens möjligheter att anpassa patientkontakterna efter behov.”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Västmanland
Ytterligare ett framträdande tema är att flera regioner infört en ökad andel behovsjusterad ersättning. En region skriver exempelvis att de omfördelat ersättningen, så att den blivit cirka 18 procent högre till åldersgruppen 75 år och äldre. Ett annat exempel är en ökad ersättning i relation till listade patienters vårdbehov.
Ökad ersättning för läkarmedverkan och hälsofrämjande arbete
Flera regioner beskriver också att de ökat ersättningen för särskilda delar av primärvårdsuppdraget. Det handlar bland annat om en ökad ersättning för vårdcentralernas läkarmedverkan på särskilda boenden samt i ordinärt boende. En region beskriver att de också ökat ersättningen för läkarmedverkan på LSS-boenden och korttidsboenden.
Förändringar av ersättningsmodellen specifikt kopplat till det förebyggande och hälsofrämjande arbetet förekommer också. Exempelvis ökad ersättning för hälsosamtal. Vi ser också exempel på ökad ersättning kopplat till kontinuitet, som ersättning för fast läkare.
7.3.3 Nästan alla regioner har ändrat sin avtalsuppföljning
Regionerna kan också styra genom sin uppföljning. Vi har analyserat regionernas beskrivningar av hur de ändrat sin uppföljning av avtalen i primärvården till följd av omställningen. I Socialstyrelsens enkät uppger 19 regioner att de har ändrat sin uppföljning av avtalen i primärvården för att ställa om till en god och nära vård, se figur 12.
Figur 12. Förändringar av uppföljningen till följd av omställningen.
Har regionen genomfört några förändringar av hur vårdvalet för primärvård följs upp för att ställa om till en god och nära vård sedan arbetet med omställningen inleddes 2019?
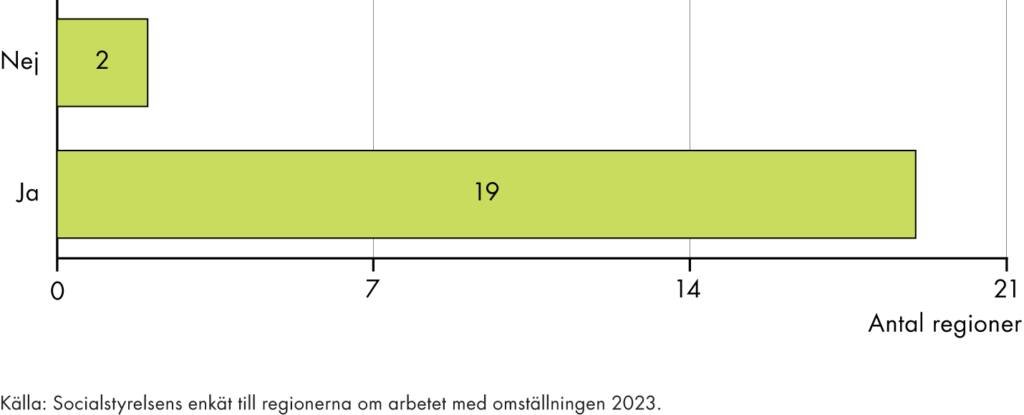
Även om en stor majoritet av regionerna förändrat sin uppföljning, är det svårt att bedöma i vilken omfattning uppföljningen har förändrats, samt vilka konsekvenser den ändrade uppföljningen fått. Regionernas beskrivningar är mer generella och det finns en stor variation i vilka exempel som regionerna lyfter fram.
Flera regioner beskriver sin uppföljning som dialogbaserad, med syfte att stimulera och stödja utveckling och förbättringsarbete. Vad en dialogbaserad uppföljning innebär mer specifikt är dock svårt att avgöra. Vi ser många exempel på att den dialogbaserade uppföljningen beskrivs som ett verktyg för lärande och färre på att den ska vara mer kontrollerande när det gäller vårdgivarens efterlevnad av avtalskraven.
Indikatorer är ett viktigt stöd för uppföljningen
De flesta regioner beskriver att de använder indikatorer och regionala dataunderlag till stöd för sin uppföljning. I fem regioner anges primärvårdsregistret Primärvårdskvalitet som en viktig förstärkning av uppföljningsarbetet.
”Sedan år 2021 kravställs att samtliga vårdcentraler ska rapportera till Primärvårdskvalitet […] indikatorerna kommer att vara viktiga som underlag för lokalt kvalitets- och förbättringsarbete på verksamhetsnivå, men också för dialog med vårdcentralerna ur ett uppföljningsperspektiv.”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Stockholm
Andra målområden som är vanliga i regionernas beskrivningar av sin uppföljning är hur olika vårdcentraler lever upp till kraven på kontinuitet och tillgång till fasta läkare. Även de andra inriktningsmålen för omställningen, exempelvis tillgänglighet och delaktighet, återkommer i beskrivningar av regionernas uppföljning. Ett antal regioner nämner också en stärkt uppföljning av det hälsofrämjande arbetet.
7.4 Regionernas organisering av primärvården varierar
Det finns inga tydliga beskrivningar av hur regionerna ska förändra sin organisering och styrning av primärvården i beskrivningen av omställningen (prop. 2019/20:164; SOU 2018:39). Regeringen har dock uttryckt en förväntan om att det lagreglerade grunduppdraget för primärvården ska bidra till en ökad enhetlighet när det gäller hur primärvården är organiserad (prop. 2019/20:164). Det är önskvärt eftersom en alltför stor variation kan vara ett tecken på en ojämlik tillgång till primärvård.
Det finns också andra faktorer som påverkar styrningen av vårdvalet i primärvården utöver omställningen. Vi kan inte säkert veta i vilken utsträckning nuvarande organisering är en effekt av omställningen, och vad som är en effekt av en mer övergripande utveckling som pågått sedan vårdvalet i primärvården infördes (Lindgren 2014; SKR 2022b).
7.4.1 Hur vården är organiserad kan påverka patienterna
En stor variation i hur primärvården är organiserad innebär risker för en ojämlik tillgång till primärvård över landet, samt en otydlighet för invånarna när det gäller val av vårdgivare och vad man kan förvänta sig av primärvården (prop. 2019/20:164).
Hur uppdrag fördelas på olika vårdgivare, påverkar patienternas möjligheter att hitta rätt vård utifrån sina behov. Ett vårdlandskap med flera olika vårdgivare kan innebära att patienter måste besöka och kommunicera med flera vårdgivare. Ytterligare en utmaning är att patienterna själva måste ta reda på och förstå vilken vårdgivare som ansvarar för vad, för att kunna söka vård på rätt ställe.
Det kan vara en fördel att vårdcentralen är grunden i primärvården. Exempelvis kan det vara enklare för patienter när samma vårdgivare kan erbjuda olika typer av vård. Det kan också vara enklare att samverka runt en patient om ansvariga för olika insatser finns inom samma verksamhet. Samtidigt är det inte alltid ändamålsenligt att en vårdgivare ska kunna tillgodose alla behov. Ibland behöver vissa uppdrag koncentreras till färre vårdgivare av kvalitets- och effektivitetsskäl. Det kan till exempel handla om vård vid sjukdomar som är ovanliga där det kan vara svårt att upprätthålla tillräcklig kompetens om samtliga vårdcentraler ska ge sådan vård. I vissa regioner kan det också vara brist på vissa yrkesgrupper och därför kan det vara mer ändamålsenligt att koncentrera vissa vårdområden till färre verksamheter.
7.4.2 Vi utgår ifrån SKR:s kartläggning av primärvårdens organisering
Vår kartläggning utgår ifrån SKR:s nationella enkät till regionerna om primärvårdens organisering. I enkäten fick regionerna ta ställning till hur en lång rad verksamhetsområden inom primärvården är organiserade i regionen. Vi har valt att fokusera vår analys på de delar av enkäten som beskriver hur regionerna organiserar följande verksamhetsområden:
- allmänmedicinsk verksamhet
- psykisk ohälsa/psykosocial verksamhet
- rehabilitering
- barnhälsovård (BVC)
- mödrahälsovård (MVC)
- läkarmedverkan på kommunala boendeenheter.
SKR:s enkät om primärvårdens organisering innehöll också frågor om geografiskt avgränsade vårdval, samt om hur styrningen av primärvården förändrats till följd av omställningen. Enkäten genomfördes under våren 2024 och besvarades av regionföreträdare med kunskap om avtalsfrågor. Samtliga regioner har kommit in med underlag.
I bilaga 2 finns en tabell som sammanfattar vår kartläggning. Tabellen innehåller information om verksamheten ingår i vårdcentralernas uppdrag, alternativt om verksamheten drivs som ett kompletterande vårdval på primärvårdsnivå eller drivs i egen regi.
Det finns många andra faktorer utöver omställningen som kan påverka styrningen av vårdvalet i primärvården. Vi kan inte säkert veta i vilken utsträckning nuvarande organisering och styrning har påverkats av omställningens mål och vad som är en effekt av en mer övergripande utveckling av exempelvis ersättningsmodeller som pågått sedan vårdvalet i primärvården infördes (Lindgren 2014; SKR 2022b).
Nationellt aktiva digitala vårdgivare är inte i fokus för vår analys
Vi har tidigare belyst hur patientlagens bestämmelser om valfrihet har bidragit till framväxten av digitala vårdgivare som verkar nationellt. Det möjliggörs genom att de digitala vårdgivarna etablerat sig som underleverantörer till fysiska vårdcentraler i vissa regioner. Det möjliggör att patienter från alla regioner kan söka vård hos de digitala vårdgivarna. Parallellt kan de också vara listade på en vårdcentral i hemregionen. Vår kartläggning av primärvårdens organisering berör inte hur de nationella digitala aktörernas verksamhet regleras.
Nya organisationer i primärvården ligger utanför vår analys
Vissa regioner inför nya vårdorganisationer vid sidan om vårdcentralernas uppdrag. Vår kartläggning fångar inte alla sådana initiativ, utan utgår från vad regionerna rapporterat i SKR:s enkät. Ett exempel på en ny typ av vårdorganisation finns i Region Uppsala, där regionen i samverkan med länets kommuner har infört Vårdcentrum. Det är verksamheter som ska fungera som ett nav för primärvården i ett område, samt kunna bedriva mer avancerad vård (Vengberg, Moberg, Lindhagen & Winblad 2024). Under hösten 2024 har Region Skåne också beslutat om en ny vårdgivarstruktur, så kallade nära vård-enheter, som ska kunna ta emot patienter som behöver akut men inte specialiserad vård (Dagens medicin 2024).
7.4.3 Vårdcentralerna har en central roll i primärvården
Vår kartläggning av hur regionerna organiserar sin primärvård visar både på likheter och skillnader mellan regionerna. Vi kan se att mer än hälften av regionerna har valt att organisera stora delar av primärvårdens uppdrag genom ett omhändertagande på vårdcentraler, som en del av vårdval vårdcentral. I åtta regioner ingår samtliga verksamhetsområden som vi har inkluderat i vår analys i vårdcentralernas uppdrag. Det kan både ingå i vårdcentralernas grunduppdrag eller i obligatoriska tilläggsuppdrag. Ett fåtal regioner har valt att organisera delar av primärvårdens uppdrag i form av fristående vårdval, där uppdraget är frikopplat från vårdcentralernas uppdrag.
Allmänmedicinsk verksamhet och psykisk ohälsa ingår i vårdcentralernas uppdrag
Alla regioner svarar att ansvaret för att bedriva allmänmedicinsk verksamhet ingår i vårdcentralernas grunduppdrag. En majoritet av regionerna uppger också att vård vid psykisk ohälsa ingår i vårdcentralernas grunduppdrag. En region har organiserat det breda omhändertagandet av psykisk ohälsa på primärvårdsnivå som ett separat vårdval, vilket ställer krav på att vårdgivarna har samarbetsavtal med de vårdcentraler där patienterna är listade. En annan region har upprättat ett specifikt kompletterande vårdval som enbart gäller psykoterapeutisk behandling på primärvårdsnivå, där ansvaret för exempelvis läkarbedömning ligger på den vårdcentral där patienterna är listade.
Rehabilitering ingår i vårdcentralernas uppdrag i de flesta regioner
Totalt 16 regioner svarar att rehabilitering ingår i vårdcentralernas grunduppdrag. Flera regioner anger dock att rehabilitering är ett brett verksamhetsområde och att ansvaret för olika typer av rehabilitering kan vara mer komplext än vad kategoriseringen i enkäten tillåter. I två regioner har man valt att inrätta fristående vårdval för rehabilitering på primärvårdsnivå.
Få regioner verkar ha förändrat sin organisering av rehabilitering i primärvården i närtid. En fråga i SKR:s kartläggning handlade om ifall förtydligandet av primärvårdens ansvar för rehabilitering i HSL har påverkat regionens styrning. En majoritet av regionerna svarade att ingen förändring har skett. Några regioner beskrev att ansvaret för rehabilitering sedan tidigare har ingått i vårdcentralernas grunduppdrag och att förtydligandet i HSL inte lett till några tydliga förändringar.
Barnhälsovården ingår i de flesta fall i vårdcentralernas uppdrag
För 16 regioner ingår ansvaret för barnhälsovård (BVC) i vårdcentralernas uppdrag. Det sker antingen som en del av vårdcentralernas grunduppdrag (13 regioner) eller som ett frivilligt tilläggsuppdrag för de vårdcentraler som vill bedriva sådan verksamhet (3 regioner). Frivilliga tilläggsuppdrag innebär att alla vårdcentraler inte har identiska verksamheter, vilket betyder att en familj som har behov av barnhälsovård behöver lista sitt barn vid en vårdcentral som valt att bedriva sådan verksamhet. Två regioner har valt att upprätta separata vårdval för barnhälsovården. Tre regioner driver barnhälsovård i verksamheter i egen regi, där uppdraget är helt fristående från vårdcentralernas verksamhet.
Mödrahälsovård ingår oftast inte i vårdcentralernas uppdrag
Mödrahälsovård ingår oftast inte i vårdcentralernas uppdrag. I nio regioner drivs mödrahälsovård i verksamheter utanför primärvården, exempelvis som en del av kvinnoklinikernas verksamhet inom den specialiserade vården. I en region drivs mödrahälsovård i form av primärvårdsverksamhet i egen regi. I sju regioner ingår mödravården i vårdcentralernas grunduppdrag och i en region är det ett frivilligt tilläggsuppdrag. Det innebär att patienter som har behov av mödravård behöver söka sig till de vårdcentraler som har det uppdraget. Tre regioner har valt att organisera mödrahälsovården som ett fristående kompletterande vårdval.
7.4.4 Kompletterande vårdval har olika innehåll och skiljer sig åt
Vi har kartlagt förekomsten av kompletterande vårdval på primärvårdsnivå. Elva regioner har inga kompletterande vårdval i primärvården. I resterande tio regioner har man däremot valt att dela upp primärvårdsuppdraget i flera separata vårdvalsuppdrag. De verksamhetsområden som är vanliga att organisera i separata vårdval är ofta mer avgränsade och specialiserade, som medicinsk fotvård, grundläggande hörselrehabilitering och vaccinationer. Även mer breda uppdrag förekommer som separata vårdval i ett fåtal regioner, som mödrahälsovård, rehabilitering på primärvårdsnivå och fysioterapi.
Antalet kompletterande vårdval varierar stort mellan regioner. Skåne och Uppsala är de regioner som tillsammans med Stockholm har flest vårdval på primärvårdsnivå. Den region som har flest vårdval inom primärvården är Stockholm, tio stycken.
I de regioner som inte har några kompletterande vårdval i primärvården så ingår motsvarande verksamhetsområden i de flesta fall i vårdcentralernas grunduppdrag. Det förekommer dock att vårdval kombineras med uppdrag i egen regi. Exempelvis har en region kompletterande vårdval, men har valt att organisera sin rehabiliteringsverksamhet och barnhälsovården i egen regi. I den regionen ingår därmed inte dessa uppdrag i vårdcentralernas ansvar.
7.5 Vård till vuxna med psykisk ohälsa ingår i uppdraget
Primärvårdens roll för personer med psykisk ohälsa lyfts fram som viktig av utredningen Samordnad utveckling för god och nära vård (SOU 2021:6). Socialstyrelsen (2024c) har även förtydligat att vårdcentralerna har en central roll i omhändertagandet av barn, unga, vuxna och äldre med mild till måttlig psykisk ohälsa i sin nationella målbild för vårdcentralernas omhändertagande av psykisk ohälsa. Vi har därför gjort en fördjupad kartläggning av vårdcentralernas uppdrag för patienter med psykisk ohälsa. Analysen utgår ifrån underlag från tolv regioner som valts ut för att få en god geografisk spridning. Vi har sökt efter information som beskriver vårdcentralens ansvar för patienter med psykisk ohälsa och även undersökt om det finns några åldersmässiga avgränsningar.
7.5.1 Vårdcentralernas ansvar för vård vid psykisk ohälsa är tydligt
I elva av tolv förfrågningsunderlag framgår det att det ingår i vårdcentralens uppdrag att ta hand om psykisk ohälsa, i alla fall för vuxna. Vanliga beskrivningar av uppdraget är att vårdcentralen har ansvar för patienter med psykisk ohälsa, eller att vårdcentralen ska vara första linjens hälso- och sjukvård för psykisk ohälsa. Vissa förfrågningsunderlag är mer detaljerade och exemplifierar vilka vårdbehov som är vårdcentralens ansvar eller vilka åtgärder som ingår. I ett av förfrågningsunderlagen nämns inte patienter med psykisk ohälsa uttryckligen. I stället används en bredare formulering som anger att vårdcentralen är ansvarig för åtgärder ”utan avgränsningar när det gäller sjukdomar, ålder eller patientgrupper”, där även psykisk ohälsa bör ingå.
7.5.2 Barn och unga ingår i flera fall inte i vårdcentralens uppdrag
I fem av tolv regioner ingår det enligt förfrågningsunderlagen inte i vårdcentralens uppdrag att ansvara för barn och unga med psykisk ohälsa. Barn och unga är i stället hänvisade till att söka vård i andra vårdformer. I vissa förfrågningsunderlag finns en hänvisning till andra vårdgivare, men i flera förfrågningsunderlag saknas det.
Vi kan utifrån hänvisningarna se att det ibland handlar om olika former av första linje-verksamheter som drivs av regionerna. I vissa fall tycks det också finnas ett nära samarbete mellan det som beskrivs som första linje-verksamheter och barn- och ungdomspsykiatrin i regionen. Det är svårt att få en helhetsbild av hur omhändertagandet av de här patienterna organiseras och finansieras. Därmed vet vi inte om patientgruppen får vård på primärvårdsnivå, eller om det är en mer integrerad del av den specialiserade barn- och ungdomspsykiatrin. Vi har inte heller information om hur många mottagningarna är och hur geografiskt tillgängliga de är i respektive region.
7.5.3 Regionerna har olika strategier för vård av psykisk ohälsa
Skillnader i hur regionerna organiserar vården av psykisk ohälsa på primärvårdsnivå framgår också av regionernas rapportering av omställningsarbetet till Socialstyrelsen. Flera regioner nämner att de gjort förändringar i styrningen av primärvårdens uppdrag för psykisk ohälsa. Vissa regioner har stärkt kraven på omhändertagande av psykisk ohälsa, exempelvis genom tydligare krav på olika behandlingsinsatser eller tillgång till psykosociala team. En region beskriver hur de, i linje med omställningen, valt att lägga omhändertagandet av psykisk ohälsa i ett eget vårdval. Det framgår dock inte varför ett separat vårdval för psykisk hälsa antas leda till ett bättre omhändertagande än om ansvaret hade legat på regionens vårdcentraler.
Även när det gäller barn och unga med psykisk ohälsa beskriver regionerna olika strategier. En region har sedan 2022 en ny organisation för första linjens barn- och ungdomspsykiatri, som innebär att ansvaret avgränsats från vårdcentralernas uppdrag. Två regioner beskriver motsatt strategi, där de i stället breddat vårdcentralernas uppdrag om omhändertagandet av psykisk hälsa för barn och unga.
7.6 Vårdcentralernas ansvar för läkarmedverkan varierar
Patienter med stora behov av sjukvård har i många fall insatser från flera olika aktörer, vilket ställer krav på att flera aktörer kan samverka. Samverkan omfattar exempelvis de läkarinsatser i kommunala boendeformer som regionerna ansvarar för. Eftersom en stärkt samverkan mellan regioner och kommuner är ett mål för omställningen, har vi gjort en fördjupad kartläggning av hur tydligt vårdcentralernas ansvar för läkarmedverkan beskrivs i förfrågningsunderlagen för följande kommunala boendeformer:
- särskilt boende för äldre
- hemsjukvård i ordinärt boende
- LSS-boende
- korttidsboende.
Vår kartläggning bygger på förfrågningsunderlagen i åtta regioner och regionernas svar på SKR:s enkät. Regionerna har valts ut för att få en god geografisk spridning och en variation i befolkningsmängden.
Utöver skrivelser om läkarmedverkan i sina förfrågningsunderlag finns även lagkrav på att regioner och kommuner ska ha ett grundläggande avtal om läkarmedverkan. Alla regioner och kommuner har någon form av sådant avtal. Utredningen Stärkt medicinsk kompetens i kommunal hälso- och sjukvård (SOU 2024:72) visar dock på att avtalens innehåll varierar stort och att många av avtalen är förhållandevis gamla. 10 av 21 avtal är äldre än fem år. Vi har inte haft möjlighet att gå igenom dessa avtal inom ramen för vår fördjupning.
7.6.1 Läkarmedverkan ingår i vårdcentralernas uppdrag
I SKR:s enkät fick regionerna svara på hur ansvaret för läkarmedverkan i kommunala boendeenheter är organiserat. En majoritet av regionerna angav att läkarmedverkan ingår i vårdcentralernas grunduppdrag. I vissa fall är det ett obligatoriskt tilläggsuppdrag som innebär att vårdcentralen är ansvarig när behov av läkarmedverkan finns. I två regioner är läkarmedverkan definierat som ett frivilligt tilläggsuppdrag och de vårdcentraler som vill kan ansöka om att få uppdraget.
Region Stockholm har valt en annan väg och upprättat ett fristående vårdval för läkarmedverkan i särskilda boenden för äldre. I det vårdvalet ingår inte ansvar för läkarmedverkan i andra kommunala boendeformer. Ansvaret för exempelvis läkarmedverkan i så kallad basal hemsjukvård är en del av uppdraget i vårdvalet för vårdcentraler.
7.6.2 Ansvaret för olika boendeformer beskrivs olika tydligt
Det framgår tydligt i förfrågningsunderlagen att det ingår i vårdcentralernas uppdrag att ansvara för läkarmedverkan vid särskilda boenden för äldre och i hemsjukvården. Ansvaret för läkarmedverkan vid korttidsboenden är också tydligt beskrivet i de allra flesta förfrågningsunderlag. I en region är ansvaret för läkare i specifika boendeformer dock inte tydliggjort, i stället nämns att vårdcentralen ansvarar för läkarmedverkan för de listade patienter som har insatser i kommunal hälso- och sjukvård.
Vårdcentralens ansvar för läkarmedverkan vid LSS-boenden är mer otydligt. Den boendeformen nämns enbart i tre av åtta förfrågningsunderlag. I fyra regioner omnämns LSS-boenden inte alls och i en region kan boendeformen antas ingå i ansvaret för patienter med insatser inom den kommunala hälso- och sjukvården.
En möjlig förklaring till att relativt få förfrågningsunderlag nämner ansvaret för läkarmedverkan vid LSS-boenden, är att man tänkt att ansvaret ingår i det bredare begreppet särskilda boenden när underlagen inte specificerar att det gäller särskilda boenden för äldre. Vi menar dock att ansvaret för LSS-boenden kan framstå som otydligt för vårdcentralerna, eftersom begreppet särskilda boenden i många fall används med hänvisning till särskilda boenden för äldre.
7.6.3 Områdesansvar och ansvar för listade patienter styr
Läkarmedverkan regleras olika i regionerna. Geografiskt områdesansvar och ansvar för vårdcentralens listade patienter är sätt att reglera ansvaret för läkarmedverkan.
För särskilda boenden för äldre och korttidsboenden är det vanligast att ansvaret för läkarmedverkan styrs av ett geografiskt områdesansvar. Det innebär att en viss vårdcentral är ansvarig för att bistå med läkare till samtliga patienter som bor på boenden som ligger i ett visst geografiskt område. När det gäller ansvar för läkarmedverkan i hemsjukvård är det vanligaste att vårdcentralens ansvar omfattar de listade patienter som har beviljats hemsjukvård.
Principerna som styr ansvaret för läkarmedverkan kan få stora praktiska konsekvenser för vårdcentralerna. När vårdcentralerna ansvarar för läkarmedverkan för sina listade patienter behöver vårdcentralen känna till om patienter beviljas insatser i hemsjukvården eller flyttar till ett särskilt boende för äldre. Från kommunens perspektiv innebär läkarmedverkan utifrån ett listningsansvar att en och samma kommunala organisation kan behöva samverka med läkare från många olika vårdcentraler. Den utmaningen är större i områden med fler vårdcentraler. I de fall där ansvaret för läkarmedverkan styrs av ett geografiskt områdesansvar har vårdcentralerna sannolikt bättre möjligheter att förutse och planera sin medverkan.
Liknande observationer har gjorts i utredningen Stärkt medicinsk kompetens i kommunal hälso- och sjukvård (SOU 2024:72), som beskriver att kommunernas samverkan med vårdcentraler och läkare kan försvåras när ansvaret för läkarmedverkan hänger ihop med var den boende är listad. Exempelvis lyfter utredningen att det i praktiken kan innebära att varje patient på ett kommunalt boende får läkarmedverkan tillgodosedd av var sin vårdcentral, vilket innebär ett stort samordnande ansvar med många kontaktpunkter för personalen.
Stor variation i hur regioner fördelar ansvaret för läkarmedverkan
Flera regioner använder olika principer för att fördela ansvaret för läkarmedverkan i olika kommunala boendeformer inom samma region. Andra regioner har samma princip för samtliga kommunala boendeformer. I flera förfrågningsunderlag nämns också att lokala överenskommelser kan tecknas för de vårdcentraler som ansvarar för läkarmedverkan. Det ger möjlighet att frångå de generella principer för ansvarsfördelning för läkarmedverkan som beskrivs i förfrågningsunderlagen.
Exempel på hur olika regioner fördelar ansvaret för läkarmedverkan
Västra Götalandsregionen har valt att fördela ansvaret för läkarmedverkan i samtliga kommunala boendeformer utifrån ett områdesansvar, om parterna inte själva kommer överens om en annan ansvarsfördelning. Region Skåne och Region Halland har valt att fördela ansvaret för läkarmedverkan i både särskilda boenden för äldre och hemsjukvården enligt listningsprincipen. Det innebär att vårdcentralen ansvarar för läkarmedverkan för alla listade patienter som bor i särskilt boende för äldre eller får hemsjukvårdsinsatser. Region Västmanland har i stället valt att låta ansvaret för läkarmedverkan i hemsjukvården följa patientens val av vårdcentral, samtidigt som vårdcentralen ansvarar för läkarmedverkan vid särskilda boenden för äldre utifrån ett geografiskt områdesansvar
7.6.4 Flera regioner uppmanar till omlistning
Flera av de regioner där ansvaret för läkarmedverkan avgörs av ett geografiskt områdesansvar uttrycker i sina förfrågningsunderlag att de boende i kommunala boendeenheter ska uppmanas att lista sig på den vårdcentral som har ansvaret för läkarmedverkan vid boendet. Orsaken bakom uppmaningen framgår inte alltid, men en region motiverar det med att det förbättrar förutsättningarna för kontinuitet. Samtidigt förekommer också skrivelser om att personens fria val av vårdcentral ska respekteras.
I de flesta fall är det dock oklart vad dessa uppmaningar innebär i praktiken. Till exempel är det oklart vilken vårdgivare som får ansvaret för läkarmedverkan när en boende väljer att inte lista om sig på den vårdcentral som har ett geografiskt områdesansvar. I en region framgår det dock tydligt att patientens val av vårdcentral är överordnat det geografiska områdesansvaret.
7.7 Ingen region har geografiskt avgränsade vårdval
Genom en lagändring (7 kap. 3 § HSL) har regionerna fått möjlighet att dela upp vårdvalet i flera geografiskt avgränsade vårdval. Ändringen syftar till att kunna erbjuda bättre ekonomiska förutsättningar för vårdgivare i områden där etableringen är låg, exempelvis i glesbefolkade områden. Vi har undersökt om regionerna använder geografiskt avgränsade vårdval genom SKR:s enkät. Vi har också analyserat regionernas svar på Socialstyrelsens enkät. Regionerna fick beskriva insatser för att utveckla primärvården i landsbygd samt förändringar av ersättningsmodellerna. Flera svar berör justeringar kopplat till vårdgivarens geografiska läge.
SKR:s enkätundersökning tillsammans med kompletterande mejlkontakt med regionerna visar att det i dagsläget inte är någon region som tillämpar geografiskt avgränsade vårdval i primärvården. Fyra regioner överväger dock att införa geografiskt avgränsade vårdval och utreder frågan.
7.7.1 Fem regioner har ändrat ersättningsmodellerna som stöd för landsbygden
Även om ingen region tillämpar geografiskt avgränsade vårdval kan vi se att flera regioner gjort andra justeringar i vårdvalet för att skapa bättre förutsättningar för vårdcentraler i landsbygd. På Socialstyrelsens enkätfråga som rör förändringar i ersättningsmodellen är det fem regioner som ger exempel på förstärkt ersättning för vårdcentraler med specifika geografiska egenskaper. Det kan exempelvis handla om att vårdcentraler som ligger långt ifrån tätorterna får mer ersättning, eller att lokalisering i landsbygd ger högre vikt vid beräkning av den totala ersättningen. Olika typer av särskilda ersättningar till vårdcentraler i landsbygd beskrivs också som den viktigaste insatsen för att utveckla primärvården i landsbygden. Flera regioner beskriver även ett tydligt behov av att ge stöd till vårdcentraler i landsbygd och försöker anpassa sin styrning på olika sätt.
Utvecklingen mot att skapa bättre ekonomiska förutsättningar för vårdgivare i landsbygd går inte enbart att tillskriva omställningen. Det är något vi sett i våra tidigare kartläggningar av primärvården i landsbygden och som förekommit långt innan arbetet med omställningen började ta form (Kullberg, Blomqvist & Winblad 2018; Vård- och omsorgsanalys 2021c).
7.8 De nya listningsbestämmelserna har fått genomslag
Flera av de lagändringar som genomförts som en del av omställningen handlar om villkoren för listning på vårdcentral, se avsnitt 6.2.3. Vi har undersökt om de förändrade reglerna har fått genomslag i regionernas förfrågningsunderlag för vårdcentraler. Vi har också undersökt i vilken utsträckning regionerna tillhandahåller elektroniska listningstjänster för primärvården.
7.8.1 Förändrade listningsregler syns i förfrågningsunderlag
I samtliga förfrågningsunderlag finns det ett särskilt avsnitt som beskriver listningssystemet och dess bestämmelser. I de flesta regioner innehåller texten information om att en invånare kan byta vårdcentral genom att lista om sig maximalt två gånger per år, om det inte finns särskilda skäl. Alla regioner beskriver också att regionen får besluta att begränsa antalet patienter som får vara listade hos en vårdgivare. Hur möjligheten till listningsbegränsning beskrivs skiljer sig samtidigt åt mellan olika regioner. Vi har svårt att uttala oss om hur skrivningar om listningsbegränsning påverkar verksamheterna i praktiken.
Flera regioner uppger att en listningsbegränsning är tidsbegränsad, ofta till tre månader, trots att en sådan tidsgräns inte nämns i HSL. Utöver det skriver två regioner uttryckligen i sina förfrågningsunderlag att man kommer att ha en restriktiv inställning till listningsbegränsningar. Det kan exempelvis handla om att begäran bara beviljas av särskilda skäl, som allvarliga arbetsmiljöproblem. Samtidigt är det fler regioner som uttrycker en mer generös hållning till frågan om listningsbegräsning. Flera regioner nämner att en begäran om listningstak bara får avslås om det finns särskilda skäl enligt HSL 7 kap. 3c §.
7.8.2 Arbete med elektroniska listningssystem har gått framåt
Genom funktionen ”Hitta vård” på 1177.se kan patienter få information om var man kan lista sig, och få ytterligare information på respektive vårdcentrals informationssida. Nästan alla regioner är i dag anslutna till en elektronisk listningstjänst via 1177.se. De få regioner som inte är anslutna har påbörjat processen att ansluta sig (Vård- och omsorgsanalys 2024e).
Vilken information som ska finnas tillgänglig för patienten framgår av Socialstyrelsens föreskrifter (HSLF-FS 2023:26). Vi kan konstatera att föreskrifterna följs i den utsträckning informationen går att visa. Sedan juni 2024 finns exempelvis vårdcentralens genomsnittliga väntetider och omdömen från nationell patientenkät (NPE). Det pågår även ett utvecklingsprojekt för att standardisera information om tillgången till legitimerad personal (Vård- och omsorgsanalys 2024e).
8 Primärvårdens resurstilldelning
De statliga utredningar som ligger till grund för omställningen understryker att det finns ett behov av resursöverföring från sjukhusvården till primärvården. Det skulle innebära en omfördelning av sjukvårdsbudgeten i regionerna, men också en förstärkning i form av kompetens- och kunskapsöverföring, se exempelvis (SOU 2016:2, SOU 2018:39). Regeringen slår också fast att hälso- och sjukvården behöver en stark primärvård som bas, och ett mål för omställningen är en stärkt primärvård. Vi har undersökt om det skett någon resursförflyttning till primärvården genom att analysera SCB:s hälsoräkenskaper för regioner och kommuner, samt regionernas budgetar och egna beskrivningar av omställningsarbetet.

Det här är våra viktigaste resultat:
- Primärvårdens andel av regionernas totala kostnader visar inte på några tydliga förflyttningar. Under de senaste åren har andelen bara ökat marginellt.
- Få regioner har beslutat om konkreta mål för hur stor andel av de totala ekonomiska resurserna som ska gå till primärvården, men en tredjedel av regionerna har fattat beslut om en ökad resursandel.
- De flesta regioner har genomfört andra insatser än att tillföra ekonomiska resurser för att skapa en effektiv resurssättning av primärvården, men det är oklart i vilken utsträckning det upplevs som en resursförstärkning av verksamheterna.
- Det saknas faktiska siffror på kostnaderna för den hälso- och sjukvård som kommunerna utför. Men utifrån schablonberäkningar uppskattar vi att kommunerna står för en tredjedel av primärvårdens samlade kostnader.
8.1 Få regioner har beslutat om konkret ökade resurser
Regionerna har finansieringsansvar och regional beskattningsrätt och bestämmer hur resurserna ska fördelas. För att få ytterligare kunskap om hur stor del av regionernas ekonomiska resurser som går till primärvården har vi gått igenom hur regionerna beskriver resurstilldelningen i sina budgetar. Vi har också analyserat regionernas rapportering av omställningsarbetet till Socialstyrelsen.
8.1.1 Få regioner nämner ökade resurser till primärvården
Få regioner specificerar i budgeten för 2023 eller 2024 att de planerar att fördela en ökad andel av budgeten till primärvården. Regionerna redogör i stället för särskilda ekonomiska satsningar på primärvården som planeras det kommande året på en övergripande nivå. Flera regioner anger även att deras ambition är att primärvårdens andel av budgeten ska öka, men det tydliggörs inte inom vilken tidshorisont eller vad det innebär konkret. Bara en region tydliggör med vilken andel primärvårdens budget ska öka jämfört med året innan.
”Primärvården är navet i hälso- och sjukvården och är ett särskilt prioriterat område. De stora behoven inom primärvården och nödvändigheten av en omställning av sjukvården till en mer nära och tillgänglig vård, God och Nära vård, pågår och kommer att fortsatt vara i fokus. Därför innehåller budgeten 50 miljoner kronor i förstärkningar under mandatperioden inom primärvården, för att minska antalet listade patienter per läkare samt en satsning mot gruppen äldre sjuka”.
Regionplan 2024–2026, Region Västernorrland, s. 3
”Vår avsikt är att primärvårdens andel i budgeten ska öka. Därför behöver en genomlysning göras för att identifiera hur varje vårdcentral utifrån sina förutsättningar kan utvecklas och stärkas för att bli attraktiva arbetsplatser.”
Regionplan och budget 2024 med flerårsplan 2024–2026, Region Värmland, s. 4
”För att primärvården ska kunna utgöra navet i hälso- och sjukvården behöver en målbild och strategi tas fram för att successivt öka ansvaret och omfattningen på vårdcentralernas uppdrag och därmed andel av hälso- och sjukvårdsbudgeten som riktas till primärvården.”
Regionplan och budget 2024–2026, Region Västmanland, s. 11
8.1.2 Få beslut om målnivåer eller ökad resurstilldelning
Socialstyrelsens enkät till regionerna om omställningsarbetet innehöll tre frågor om resursallokering till primärvården. Regionernas svar på frågorna sammanfattas i figur 13. Regionerna fick också lämna kompletterande beskrivningar till sina svar.
Figur 13. Regionernas svar på frågor om resursallokeringen till primärvården har förändrats på grund av omställningen.
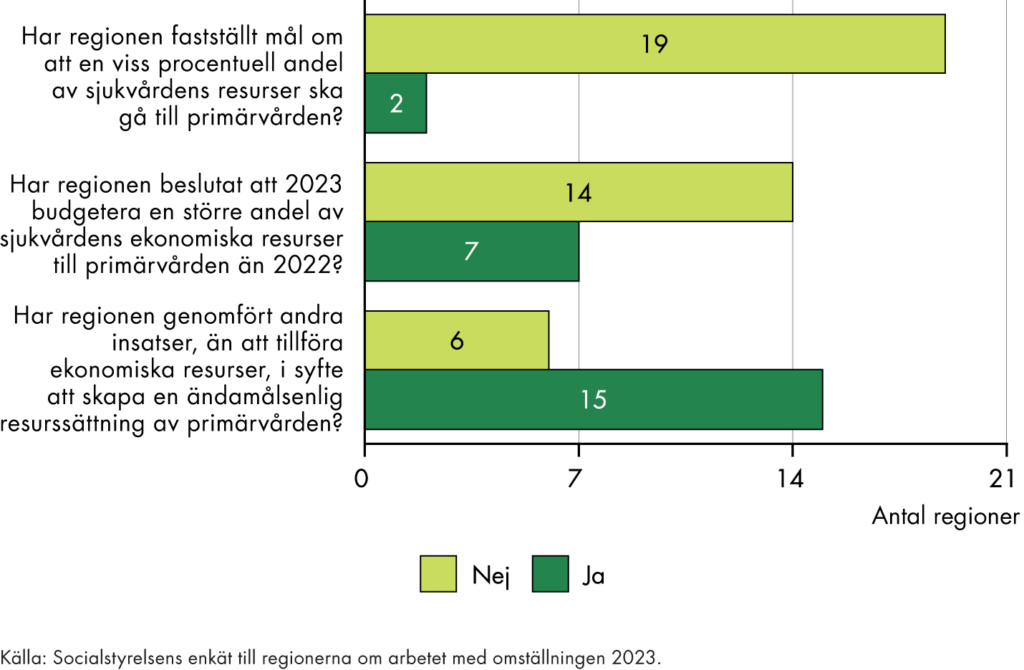
I Socialstyrelsens enkät svarar två regioner att de har fastställt mål om att en viss procentandel av hälso- och sjukvårdens resurser ska gå till primärvården. Båda regionerna anger att målet är att 25 procent av resurserna ska gå till primärvården 2030. Sju regioner svarar att de under 2023 har beslutat att budgetera en större andel av hälso- och sjukvårdens ekonomiska resurser till primärvården, jämfört med år 2022. Det framgår inte hur mycket större andel det rör sig om eller hur stora medel som i praktiken ska flyttas till primärvården.
Fyra regioner svarar nej på samtliga frågor, vilket innebär att de inte gjort något för att stärka primärvårdens resurssättning. Samtidigt beskriver de i budgeten att de planerar att skjuta till medel till primärvården. Även om Socialstyrelsens enkätsvar och vår budgetanalys inte är direkt jämförbara källor, väcker skillnaderna frågor om beslutsläget i regionen. Vår analys tyder på att det kan finnas oklarheter i viljeriktningen i vissa regioner, vilket i sin tur kan påverka i vilken utsträckning man kommer att genomföra resursförflyttningar.
8.1.3 Vi saknar kunskap om hur vårdgivare upplevt andra satsningar
Regionerna har även fått beskriva om de har genomfört andra insatser än att tillföra ekonomiska resurser för att skapa en ändamålsenlig och effektiv resurssättning av primärvården. Totalt 15 regioner uppger att de genomfört andra insatser. Många av satsningarna kan ha en stärkande funktion, men det är inte självklart i vilken utsträckning de leder till en mer effektiv resurssättning. Det är också svårt att avgöra i vilken utsträckning vårdgivare inom primärvården upplever att det inneburit en mer ändamålsenlig resurssättning av deras verksamhet.
Flera regioner beskriver införandet av olika typer av digitala hjälpmedel och plattformar för att stärka primärvården, framför allt 1177. Några regioner nämner även satsningar på mer effektiva journal- eller informationssystem. Flera regioner redovisar också satsningar för att öka personalens kompetens genom satsningar på kompetensöverföring mellan specialistvård och primärvård, exempelvis genom konsultation.
”Inom omställningen till God och nära vård ingår resursöverföring till primärvården i form av kompetensöverföring, ökad konsultation, teamarbete och utveckling av nya vårdformer.”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Gävleborg
”Team som i dag utgår från specialistvården kommer inkluderas och stärka primärvården genom anslagsfinansiering vilket kommer bidra till ytterligare betydande resurssättning av primärvården.”
Rapportering till Socialstyrelsen om arbetet med omställningen 2023, Region Skåne
8.2 Marginell ökning av hälso- och sjukvårdskostnaderna
Vi har också undersökt utvecklingen av kostnader i regionernas primärvård. Vi har utgått ifrån SKR:s ekonomistatistik som samlas in av SCB. Regionernas kostnader för hälso- och sjukvård låg stabilt mellan 2016 och 2022, med undantag för pandemiåret 2020 när kostnaderna sjönk något. År 2023 ökade regionernas kostnader kraftigt som en följd av bland annat hög inflation, stigande räntekostnader och stora prisökningar inom välfärdens verksamheter. Även fördelningen av kostnader mellan olika verksamhetsområden inom hälso- och sjukvården har varit stabil över tid, se figur 14. Mellan 2016–2023 fördelade sig kostnaderna relativt konstant mellan primärvård, specialiserad psykiatrisk vård, specialiserad somatisk vård och övrig hälso- och sjukvård. Primärvårdens andel av regionernas hälso- och sjukvårdskostnader ökade med cirka en procentenhet under perioden 2016–2023, men mellan 2022 och 2023 minskade primärvårdens andel av kostnaderna med 0,4 procentenheter (SKR 2024a).
Figur 14. Kostnad per invånare i regionernas hälso- och sjukvård 2016–2023, exklusive läkemedel, uppdelat per verksamhetsområde.
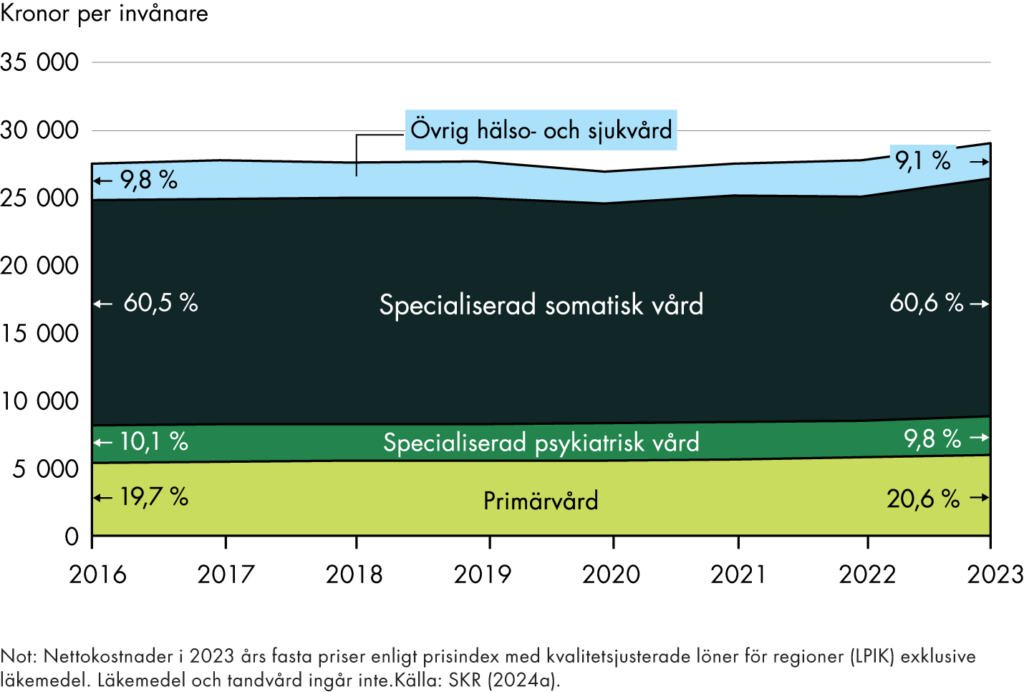
Den största andelen av regionernas kostnader för primärvården består av allmänläkarvård, se figur 15. Därefter kommer sjuksköterskevård och fysioterapi och arbetsterapi. Sedan 2016 har det bara skett små förändringar i hur kostnaderna inom primärvården fördelar sig på olika kategorier. Den största förändringen är att sjuksköterskevård har ökat sin andel av kostnaderna med 3 procentenheter från 14 procent 2016 till 17 procent 2023.
Figur 15. Fördelning av regionernas primärvård inom olika verksamhetsområden 2023, nettokostnader. Läkemedel ingår inte.
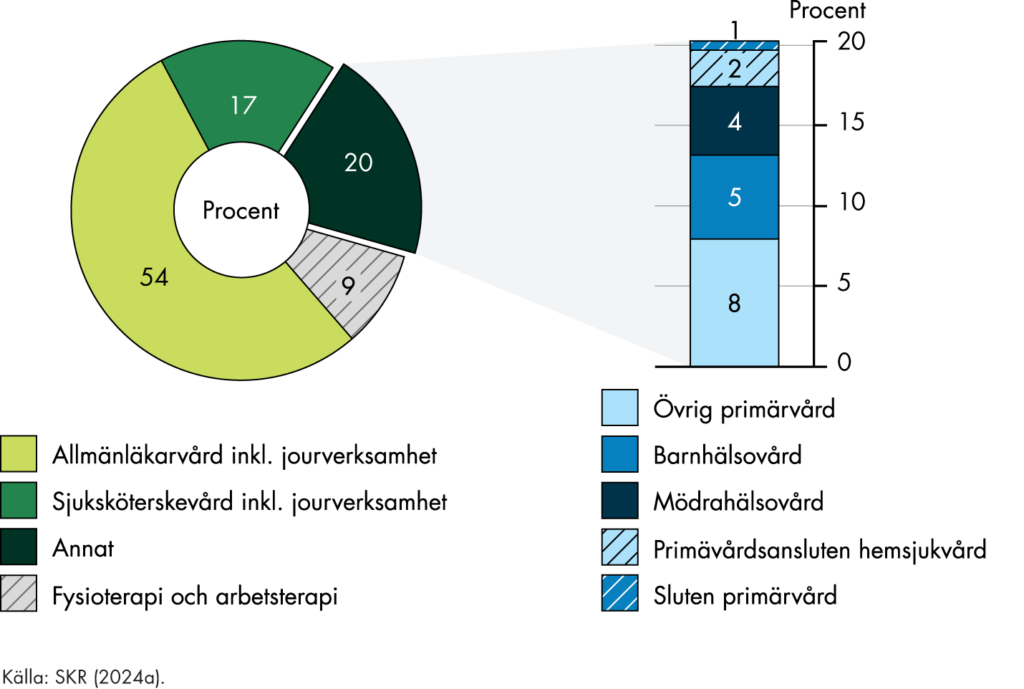
8.3 Kommunerna står för en tredjedel av kostnaderna
För att kunna följa omställningens effekter på den kommunala hälso- och sjukvården och eventuella prioriteringar som görs på grund av att de medicinska behoven ökar är det viktigt att kunna följa utvecklingen av kommunernas hälso- och sjukvårdskostnader.
Det finns i dag inga faktiska siffror på kostnaderna för den hälso- och sjukvård som kommunerna utför enligt hälso- och sjukvårdslagen. I stället uppskattar SCB andelen hälso- och sjukvård med hjälp av schabloner. Enligt schablonberäkningen var kommunernas kostnader för hälso- och sjukvård 32 miljarder kronor år 2022 (i 2023 års prisnivå). De regionala kostnaderna för primärvården samma år uppgick till drygt 61 miljarder kronor. Det innebär att den kommunala hälso- och sjukvården står för en tredjedel av primärvårdens samlade kostnader. Tabell 5 visar kommunernas kostnader för hälso- och sjukvård mellan 2016 och 2022.

Vi har tidigare konstaterat att den kommunala hälso- och sjukvården utgör en allt större andel av kommunens vård- och omsorgskostnader (Vård- och omsorgsanalys 2021d, 2024c). Samtidigt har den totala budgeten inte ökat, vilket kan vara ett tecken på att insatser inom omsorgen prioriteras ner till förmån för hälso- och sjukvård. Det innebär i praktiken en ambitionssänkning. Vi ser exempelvis att alltmer kvalificerade hälso- och sjukvårdsinsatser utförs av kommunerna. Parallellt med den utvecklingen har andelen äldre i särskilt boende minskat något. Vi kan också se att andelen personer som får stöd i omsorgen minskar, men att det ges mer insatser per person. Dessutom har andelen äldre med hemtjänst minskat, vilket bland annat kan förklaras av att tjänsterna utförs på andra sätt. Andra skäl kan vara att fler får hjälp av närstående eller väljer att inte ansöka om hjälp, alternativt får avslag när det gäller små och tidiga insatser (Socialstyrelsen 2021b). Sammantaget kan det tyda på en förskjutning av kostnaderna från omsorg till hälso- och sjukvård.
9 Andra styrsignaler som påverkar omställningen
I det här kapitlet beskriver vi andra komponenter av styrningen som har betydelse för omställningen. Det handlar bland annat om hur patienter involverats i styrningen och hur det obligatoriska vårdvalet i den regionala primärvården påverkar förutsättningarna för omställningen. Vi redogör också för SKR:s arbete inom omställningen.

Det här är våra viktigaste resultat:
- SKR har en central roll i omställningen. De är med och utformar överenskommelserna och har tagit fram egna mål för omställningen som bara delvis överlappar med regeringens mål. De genomför även stödjande insatser till regioner och kommuner och har tagit fram en egen modell för uppföljning.
- Vårdvalet i primärvården kan både stödja omställningen och vara ett hinder. Det tydliggör behovet av mer kunskap om hur vårdvalssystemet påverkar omställningen och om det finns alternativa organisationsformer som är mer ändamålsenliga.
- Patientmedverkan i styrningen av omställningen har förekommit i viss utsträckning. Hälften av de representanter för patient- och brukarorganisationer som svarat på vår enkät säger att de inte vet eller inte har bjudits in till samverkan om omställningen.
9.1 SKR har en central roll i omställningen
Ytterligare en aktör i styrningen av svensk hälso- och sjukvård är SKR. SKR har inte någon formell roll i styrkedjan, utan är kommuners och regioners arbetsgivar- och intresseorganisation. I praktiken är dock SKR en aktör som regeringen, och i viss mån statliga myndigheter, indirekt styr genom (Statskontoret 2023). SKR har en central roll i utformningen av överenskommelserna med regeringen och har även en roll att stödja regioner och kommuner i arbetet med omställningen. Därför är det relevant att beskriva deras roll i omställningen.
Som grund för vår analys har vi analyserat samtliga rapporter som SKR lämnat till Socialdepartementet 2021–2023, där SKR beskriver sitt arbete med omställningen inom ramen för de överenskommelser som gjorts. Vi har också studerat rapporter och annan skriftlig information om arbetet med omställningen som SKR publicerat på sin webbplats. En lista över hel- och delårsrapporterna finns i bilaga 3.
9.1.1 SKR är med och utformar överenskommelserna
Både vetenskapliga studier (Feltenius & Wide 2025) och statliga utredningar (SOU 2024:43) visar att SKR spelar en central roll i utformandet av de överenskommelser de tecknar med regeringen. SKR är med och skriver vissa delar av överenskommelserna, vilket innebär att SKR i praktiken har ett stort inflytande över detaljerna i överenskommelserna och vad som behöver uppnås för att få ta del av statsbidragen. Regeringen är dessutom beroende av att SKR accepterar överenskommelserna.
Användningen av överenskommelser som medel för samverkan mellan regeringen och kommunsektorn har ökat över en längre tid (Riksrevisionen 2017; SOU 2024:43). Utredningen Statens samverkan med kommunsektorn drar dock slutsatsen att överenskommelser mellan staten och SKR inte är en lämplig form av samverkan, särskilt när de innebär att statliga medel utbetalas till eller via SKR. Utredningen har också lyft fram att överenskommelserna kan få en normerande roll i relation till lagstiftning, vilket kan ge upphov till oklarheter. SKR:s roll i överenskommelser med regeringen bedöms som oklar, eftersom det kan tolkas som att SKR företräder och förhandlar åt både sig själv, regeringen samt kommuner och regioner på samma gång. Dessa roller bedöms kunna vara svårförenliga i överenskommelserna, eftersom de både ska förmedla och förankra ett statligt perspektiv hos sina medlemmar och samtidigt bevaka sina medlemmars olika intressen och få medel till sin egen organisation. Utredningen menar att den roll som SKR kommit att få i offentlig verksamhet, bland annat genom överenskommelser, är myndighetsliknande och skapar behov av transparens. Möjligheterna till insyn och ansvarsutkrävande är dock begränsade, eftersom SKR juridiskt är att betrakta som en ideell förening och därmed gäller inte offentlighetsprincipen (SOU 2024:43).
SKR:s roll i omställningen förtydligas i överenskommelserna
I överenskommelserna om en god och nära vård beskrivs vad SKR själva ansvarar för att göra inom omställningen. SKR har sedan 2019 tilldelats totalt 268 miljoner kronor, för att stödja arbetet med omställningen. SKR:s roll och ansvar är närmare beskrivet i respektive överenskommelse. I överenskommelserna framgår också att överenskommelserna ska följas upp och enligt överenskommelserna för 2019–2022 är det SKR tillsammans med Socialdepartementet som ska utforma de frågor som uppföljningen utgår ifrån. SKR har alltså både en betydande roll i att utforma innehållet i överenskommelserna och vad regioner och kommuner ska uppnå samt att styra uppföljningen.
9.1.2 SKR har identifierat egna mål för omställningen
Inom ramen för sitt arbete med en nära vård har SKR definierat en egen målbild samt ett antal ”förflyttningar” som ska uppnås. I den uppföljning av regioners och kommuners insatser som SKR själva gör är utgångspunkten de mål som SKR satt upp. Målen eller förflyttningarna framgår av tabell 6.
Det är tydligt att personcentrering och delaktighet är centralt i SKR:s vision för vad omställningen innebär. Samtliga fyra mål relaterar till de områdena. Utöver det beskrivs också ökad samordning och ett ökat fokus på förebyggande insatser. Hur SKR beskriver omställningen stämmer alltså bara delvis överens med de mål för omställningen som finns i proposition 2019/20:164. Bilden av omställningen stämmer inte heller helt överens med de mål och tänkta resultat som finns i överenskommelserna. Målbilden återkommer på flera ställen i SKR:s eget arbete och i delårsberättelsen för 2022 skriver SKR att:
”De riktningsförändringar som SKR formulerade häromåret har fått ett starkt fäste och präglar både SKR:s arbete och stora delar av det arbete som sker ute i länen.”
Delrapport av överenskommelsen, God och nära vård 2022, s. 1, SKR (2022a)
SKR ger uttryck för att den bild de har av omställningen på ett tydligare sätt måste omhändertas både av nationella beslutsfattare och av andra aktörer på nationell nivå, vilket de beskriver i flera av sina årsrapporter som de lämnar till Socialdepartementet.
”Den kraft som finns i de fyra fokusförflyttningarna och de värden som nära vård-omställningen handlar om måste också bäras och synas av andra nationella aktörer och statliga beslutsfattare. Det är avgörande att företrädare från regeringen i både ord och handling pratar Nära vård, och att omställningen har ett långsiktigt finansiellt stöd.”
SKR:s rapport God och nära vård 2023, s. 3, SKR (2023e)
9.1.3 SKR genomför stödjande insatser till regioner och kommuner
En del i SKR:s arbete är att stödja regioner och kommuner att uppnå omställningens mål. Från överenskommelserna framgår att SKR bland annat ska stödja utvecklingen av den regionala och lokala styrningen av hälso- och sjukvården. Tabell 7 visar de insatser som SKR ska genomföra enligt överenskommelserna.

Vi har inte förutsättningar att utvärdera SKR:s stöd till regioner och kommuner. Därför vet vi inte vilken effekt det har haft och om arbetet motsvarar regioners och kommuners behov. Vi kan samtidigt konstatera att de insatser som SKR beskriver i sina rapporter till departementet i relativt stor utsträckning verkar motsvara de insatser de enligt överenskommelserna ska genomföra. Vi kan konstatera att det är en stor tonvikt vid insatser som handlar om delaktighet och personcentrering. Två andra mål som återspeglas i insatserna är samordning och en förebyggande vård. Mål om en ökad effektivitet och en stärkt primärvård förekommer inte alls bland de insatser som SKR ska genomföra och inte heller bland de insatser som de har rapporterat till departementet. När det gäller SKR:s uppdrag att ta fram metoder för att kunna följa upp resursutnyttjande och ekonomisk bärkraft i omställningen har vi inte hittat någon redovisning av det arbetet, exempelvis i form av en rapport.
Många av SKR:s stödjande insatser har fokus på ledning och styrning, och riktar sig till personer på den strategiska nivån. Det handlar i stor utsträckning om att etablera och stödja olika nätverk som arbetar med frågor som är centrala för omställningen. Exempelvis samordnar SKR flera nätverk för kunskapsutbyte och samverkan med bland annat regionrepresentanter (SOU 2024:43). Flera av nätverken relaterar till omställningen, exempelvis Mötesforum Nära Vård som samlar samordningsfunktioner för omställningen i regioner och kommuner (SKR 2023a).
En annan del är att ta fram och sprida kunskap. Det omfattar både att ta fram kunskapsunderlag och rapporter som belyser olika frågor och teman, men också att sprida praktiska exempel på arbetssätt och möjliggöra erfarenhetsutbyte mellan olika regioner och kommuner. SKR erbjuder också något som de kallar coachingstöd för att införa fem olika arbetssätt som relaterar till olika teman, vilket finns beskrivet på deras webbplats (SKR 2024c). Arbetssätten är
- proaktiv vård för sköra äldre
- samordnad vård för barn
- samverkan mellan primärvård och specialiserad vård
- styrning av vårdvalet mot en nära vård
- kontinuitet och teamarbete i primärvården.
Vi har genom SKR:s beskrivningar av projektet på webben inte tagit del av någon information som beskriver på vilket sätt de olika exemplen har valts ut. Det gäller både vilken kunskap som finns om vad de olika metoderna leder till och i vilken utsträckning de utvalda insatserna svarar mot de behov som regioner och kommuner har. Vår bedömning är att de insatser som genomförs inte på ett tydligt sätt relaterar till alla mål för omställningen, utan är inriktade på enskilda mål eller målgrupper.
9.1.4 SKR:s kommunikation om uppföljning har skiftat
I överenskommelserna från 2021 och framåt framgår att SKR ska lämna en delårs- och en årsrapport till Socialdepartementet. Rapporterna ska beskriva arbetet inom omställningen utifrån kraven i överenskommelserna. De första årsberättelserna har ett stort fokus på uppföljning och indikatorer för att mäta utvecklingen av omställningen. SKR publicerade exempelvis ett antal indikatorer som de valt ut för att följa omställningen på Vården i siffror. Redan i årsrapporten för 2022 börjar man dock frångå indikatorerna.
”SKR kan konstatera att flera av de valda indikatorerna är trögrörliga, och att det är svårt att fånga effekterna genom de valda indikatorerna. Det var också något som SKR var medveten om när indikatorerna togs fram. Dessvärre visar detta att de sätt vi i dag följer vårdens resultat, inte fångar omställningen till nära vård på ett bra sätt.”
Överenskommelsen God och nära vård 2022, s. 5, SKR (2022c)
I årsrapporten för 2023 går man ännu längre och konstaterar:
”Skiftet till Nära vård innebär att även uppföljningen av vården och omsorgen behöver ställas om. I dag domineras hälso- och sjukvårdens uppföljning av produktionslogiken, och det som följs upp utgår i stor utsträckning från diagnos, verksamhet och organisation.”
SKR:s rapport God och nära vård 2023, s. 7, SKR (2023e)
”Arbetet med att hitta indikatorer som är hjälpsamma för att följa och accelerera omställningen till Nära vård är en utmaning, då det vi i dag mäter inte fångar de nya arbetssätten. De sexton indikatorer som SKR sedan tidigare har valt ut som grund för att följa omställningen till Nära vård har under året reviderats. En uppdaterad rapport kommer att presenteras under våren 2024 på Vården i siffror.”
SKR:s rapport God och nära vård 2023, s. 8, SKR (2023e)
9.2 Obligatoriskt vårdval i primärvården påverkar omställningen
Omställningen är en satsning som på många sätt berör regionernas styrning av primärvården, ett område som påverkas av det lagreglerade obligatoriska vårdvalet i primärvården. Regionernas möjlighet att organisera och styra sin primärvård påverkar förutsättningarna att nå målen för omställningen. Vi har därför sammanställt ett antal exempel på vårdvalets påverkan på arbetet med omställningen. Vi har också analyserat hur de statliga utredningar som ligger till grund för omställningen resonerat om vårdvalets roll i relation till omställningen.
9.2.1 Utredningar och regeringen diskuterar vårdvalets roll
Redan de bakomliggande utredningarna som föregick omställningen diskuterade vårdvalets betydelse för en tänkt strukturomvandling mot en stärkt primärvård. Vikten av en ändamålsenlig organisering av primärvården lyftes tydligt fram i betänkandet Effektiv vård (SOU 2016:2). Utredningen framhåller att primärvårdens roll kommer att variera beroende på olika patientgruppers behov. Det ställer olika krav på vårdens organisering och styrning.
Utredningen föreslår en tydlig uppdelning mellan allmän och riktad primärvård, vilket styrningsmässigt skulle hanteras på olika sätt. Den allmänna primärvårdenen motsvarar vårdcentralernas uppdrag att omhänderta den breda befolkningens behov av primärvård, och skulle motsvara det befintliga vårdvalssystemet för vårdcentraler. Den riktade primärvården däremot inkluderar mer resurskrävande insatser för äldre patienter med omfattande behov. Den riktade primärvården föreslås undantas från vårdvalssystemet och i stället organiseras i regionernas egen regi i samverkan mellan regioner och kommuner. Förslaget öppnar också för möjligheten, för de regioner och kommuner som är överens, att organisera även den riktade primärvården i ett separat vårdval.
I utredningen Samordnad utveckling för god och nära vård bedömde man dock att förslaget inte var ändamålsenligt och gick därför inte vidare med att utreda fler former för primärvårdens organisering utöver vårdvalet (SOU 2018:39). I stället menar utredningen att det egna förslaget om ett förtydligat grunduppdrag för primärvården och dess utökade ansvar för samordning är tillräckligt för att möta behoven hos grupper med mer omfattande behov. De föreslår också att grunduppdraget tydligare ska knytas till vårdvalet för vårdcentraler, för att förtydliga vårdcentralernas särställning. Samtidigt berör förslagen inte hur regionerna styr primärvården. I stället framhålls att det centrala är att tjänsterna kommer patienterna till del, inte exakt hur det sker. Så länge det finns ett vårdval i primärvården, är det upp till respektive region att avgöra hur primärvården ska organiseras utöver det (SOU 2018:39).
Regeringen gick inte vidare med förslaget om att knyta primärvårdens grunduppdrag till vårdvalet för vårdcentraler i HSL (prop. 2019/20:164) och har inte på annat sätt ändrat de grundläggande bestämmelserna för vårdvalet i primärvården. Regeringen menar att en ökad enhetlighet i hur regionernas primärvård är organiserad är önskvärd, och bedömer att det går att uppnå med ett lagreglerat grunduppdrag. Därför ser man inget behov av att tydligare reglera innehållet i vårdvalet för vårdcentraler. Regeringen har dock synliggjort vårdcentralernas roll i relation till andra vårdgivare inom primärvården, genom att knyta patientens möjlighet till en fast läkare och tillgång till vård genom vårdgarantin, till den vårdcentral där patienten är listad (prop. 2021/22:72). Även om det kanske inte var lagstiftarens primära intentioner, innebär det att vårdgivarnas skyldigheter enligt lag när det gäller vårdgaranti och fast läkarkontakt är tydligare i de regioner som har förlagt merparten av primärvårdsuppdraget i vårdvalet för vårdcentraler. Jämfört med om primärvårdsuppdraget är uppdelat i flera olika vårdval. Om det exempelvis finns ett separat vårdval för primärvårdsrehabilitering så har inte vårdgivarna en lika tydlig skyldighet att tillgodose kraven på vårdgaranti och fast läkarkontakt, eftersom de skyldigheterna är tydligt knutna till den vårdgivare där patienten är listad, vilket syftar på vårdcentralen (9 kap. HSL; 6 kap. PL).
Även om betänkandet Effektiv vård (SOU 2016:2) tydliggjorde vikten av att primärvårdens organisering utforskas vidare, så har lite gjorts som vägleder regionerna i hur de bör organisera och styra sin primärvård, mer än att regeringen har uttryckt en önskan om en ökad enlighet i styrningen över landet (prop. 2019/20:164).
9.2.2 Vårdvalet påverkar flera målområden för omställningen
Vi har i våra tidigare kartläggningar sett att valfrihetssystem kan ha positiva effekter på tillgänglighet, men att den ökade tillgängligheten främst tycks gynna grupper med relativt lättare hälsoproblem. Vi har också sett att ökad valfrihet kan vara positivt för enskilda patienter men samtidigt försämra möjligheterna till planering och samordning av vården, se exempelvis (Vård- och omsorgsanalys 2021a).
Vår kunskap om vårdvalssystemets generella konsekvenser tyder på att vårdvalet i primärvården både kan stödja omställningen och vara ett hinder. Inriktningsmålet om en ökad tillgänglighet främjas sannolikt av en vårdvalsmodell, men det finns tecken på att den ökade tillgängligheten främst gynnar personer med mindre omfattande behov och en stark socioekonomisk profil. Det finns också tecken på att förutsättningarna för samverkan försämras. Vårdgivarnas förutsättningar för att planera vården verkar också bli sämre, och ansvariga på huvudmannanivå upplever begränsningar i sin förmåga att styra och följa upp vården som bedrivs på vårdgivarnivå. Det tydliggör behovet av mer kunskap om hur vårdvalssystemet påverkar omställningen och om det finns alternativa organisationsformer som är mer ändamålsenliga.
9.2.3 Vårdvalets påverkan på omställningen är synlig i vår uppföljning
I våra intervjuer med chefer på vårdcentraler framkommer att patienters möjlighet att välja vårdgivare kan innebära utmaningar för vårdens kontinuitet och samordning (Vård- och omsorgsanalys 2023b). Ett exempel är patienter som ofta och återkommande byter vårdgivare, vilket gör att möjligheten till ett långsiktigt effektivt omhändertagande och etablering av goda samverkanskontakter blir sämre. Intervjuer med verksamhetsföreträdare i region och kommun beskriver också hur vårdvalets fria etableringsrätt och avtalskonstruktion påverkar samverkan. Flera exempel rör utmaningarna att kombinera kommunernas geografiska områdesansvar och vårdcentralernas listningsbaserade ansvar. Listning styr i många fall vårdcentralernas ansvar för läkarmedverkan. Kommunföreträdare beskriver att samverkan är utmanande i områden där många vårdcentraler etablerat sig på liten yta. Det innebär att kommunernas sjukvårdspersonal behöver samverka med många olika vårdcentraler beroende på var patienterna är listade. Liknande utmaningar har också lyfts fram av vårdcentraler.
Även vårdcentralernas ansvar för befolkningsinriktade hälsofrämjande insatser påverkas enligt våra intervjuer av det listningsbaserade patientansvaret. Det beror på att det förebyggande arbete i många fall utgår från det närliggande lokalsamhället, där personerna man når fram till kan vara listade på andra vårdcentraler och ansvaret för uppföljning blir mer komplicerat.
Strukturerna för samverkan kan variera beroende på regiform
Ytterligare en utmaning som framkommer i våra resultat är skillnaderna mellan vilka forum som finns för samverkan när det gäller privata och offentligt drivna vårdcentraler (Vård- och omsorgsanalys 2023b). Enligt intervjuerna är vårdcentraler som drivs i regional regi på olika sätt representerade i de länsgemensamma samverkansstrukturerna och har bättre tillgång till information från regionens centrala ledning. Privata vårdcentraler är inte representerade i samma utsträckning vilket försämrar förutsättningarna för samverkan på vårdgivarnivå. Företrädare för den specialiserade vården har också lyft fram utmaningar som rör samverkan som går att knyta till hur väl regionerna lyckas med att ställa tydliga krav på samverkan i sina förfrågningsunderlag i vårdvalet.
Samma villkor för alla vårdgivare kan hindra utveckling
Vi ser också tecken på att vårdvalet kan vara ett hinder för regionerna, när det gäller att pröva och införa nya arbetsformer (Vård- och omsorgsanalys 2023b). Verksamhetsföreträdare som vi intervjuat beskriver att det kan vara utmanande att få till konkreta beslut om nya uppdrag eller arbetsformer för vårdcentraler, vilket kan vara ett viktigt verktyg för att driva arbetet med omställningen framåt. Att det är utmanande att införa nya uppdrag för vårdcentraler kan bero på att sådana initiativ begränsas av krav i lagen (2008:962) om valfrihetssystem på att villkoren ska vara lika för alla vårdgivare. Det innebär att om nya uppdrag eller verksamheter ska prövas på vårdcentraler behöver förfrågningsunderlagen för samtliga vårdcentraler som ingår i vårdvalet revideras. Det kan både vara resurskrävande att verkställa och inte alltid önskvärt att alla vårdcentraler inför det nya arbetssättet.
9.3 Patientmedverkan i styrningen av omställningen
Ökad delaktighet är ett av omställningens tre inriktningsmål. Det kan innebära delaktighet i utvecklingen av vården, utöver delaktighet i det egna vårdmötet (SOU 2020:19). Patienters delaktighet på både verksamhetsnivå och strategisk nivå lyfts fram som en framgångsfaktor för att nå omställningens mål (Socialdepartementet & SKR 2022, 2023; SOU 2020:19).
9.3.1 Vi undersöker patientmedverkan genom en enkät
Vi har undersökt patientrepresentanters upplevelse av att vara delaktiga i styrningen av omställningen. Vår analys bygger på en enkät som genomfördes i samband med arbetet med vårt PM En för alla (Vård- och omsorgsanalys 2024a).Enkäten besvarades av patientrepresentanter i brukarråd, funktionshinderråd och råd till universitetssjukhus.
Hur regionerna har organiserat patientmedverkan varierar, och vi har inte genomfört någon heltäckande kartläggning av vilken patientmedverkan som genomförs. Vi har ingen uppgift om hur många personer som totalt deltar i de olika samverkansformerna och därmed kan vi inte beräkna svarsfrekvenser. Svaren som redovisas ska därför i första hand ses som representativa för de svarande, och inte för patienter eller regioner och verksamheter generellt. Samtidigt var urvalet brett, och resultaten kan troligtvis också ge en bild av liknande former för patientmedverkan i regionernas regi. Frågan om patientmedverkan i arbetet med omställningen besvarades av tre av fem tillfrågade grupper: patientrepresentanter i brukarråd, funktionshinderråd och råd till universitetssjukhus. Totalt svarade 144 personer.
9.3.2 Patientmedverkan förekommer men oklart i vilken omfattning
Det är svårt att få en helhetsbild av patientmedverkan utifrån enkäten. Strax över hälften av de som svarade, 51 procent, svarar att de har bjudits in till samverkan om omställningen. Omkring en femtedel, 23 procent, anger att de inte har bjudits in till sådan samverkan. En lika stor andel, 23 procent, svarar att de inte vet om de har bjudits in. När en relativt stor andel svarar att de inte vet, tyder det på att det finns en osäkerhet om samverkan som rör omställningen. Samtidigt vet vi inte om personerna representerar organisationer som primärt är i fokus för omställningen. Därmed är det svårt att tolka om de borde ha bjudits in till samverkan eller inte.
De som svarade på enkäten fick möjlighet att utveckla sina svar i fritext, vilket 40 respondenter, 28 procent, gjorde. Den sammantagna bilden från fritextsvaren är också att erfarenheter av samverkan varierar. I knappt hälften av svaren beskriver den som svarat att hen antingen inte vet om hen bjudits in till samverkan, eller att den samverkan som förekommit varit bristfällig. Lika många fritextsvar ger i stället exempel på samverkan om omställningen som vi tycker verkar fungera.
”Information, vet inte om jag kan hålla med om att det är en samverkan.”
”Patient- och brukarrepresentanter finns med i länsgemensam ledning där regionen och kommunen samverkar.”
9.3.3 Samverkan sker på olika sätt
Flera av de som svarat på enkäten beskriver olika typer av samverkan med företrädare för regionen. Det handlar exempelvis om att de deltagit i olika typer av diskussionsgrupper och diskussionsforum samt att patientföreträdarna haft möjlighet att ge synpunkter till regionen.
”Inbjudna företrädare från regionen har besökt rådet och där vi haft möjlighet att diskutera frågan, även ge våra synpunkter och inställning.”
Några få av de som svarat ger exempel på mer kontinuerlig samverkan i form av representation av patientföreträdare i grupper för samverkan. Exempelvis skriver en person att patient- och brukarrepresentanter finns med i den länsgemensamma ledningen, där regionen och kommunerna samverkar. En annan person berättar om ett lärande nätverk med funktionsrättsrörelsen inom omställningen. Ett fåtal av de som svarat på enkäten beskriver att deras organisation deltagit i utvecklingsdagar eller seminarier som handlat om omställningen.
9.3.4 Flera är osäkra eller menar att samverkan varit bristfällig
Några deltagare svarar att den samverkan som de har bjudits in till har brustit på olika sätt. Det kan exempelvis handla om att samverkan inte varit tillräckligt frekvent, att patientföreträdarna inte inkluderats tidigt nog i processen och att patientrepresentanterna bara fått ta del av information snarare än att inkluderas i en dialog.
”Inte i tid, utan som vanligt efter att en styrgrupp tillsats, som vi inte är representerade i, och ’frågorna’ redan är satta. Som man frågar får man svar.”
10 Prioriteringar inom omställningen
Vi har gett Prioriteringscentrum i uppdrag att analysera hur omställningen förhåller sig till prioriteringar. Analysen har utgångspunkt i de tre inriktningsmålen för omställningen. I det här kapitlet presenterar vi några av de centrala resultaten från analysen.

Det här är våra viktigaste resultat:
- Resurser som används för att uppnå målen för omställningen skulle också kunna användas för andra insatser; det finns därmed alternativkostnader. Det ger ett behov av att överväga vilka grupper som i första hand bör få ökad tillgänglighet, delaktighet och kontinuitet. Ökad tillgänglighet, delaktighet och kontinuitet bör i första hand ges till grupper som prioriterats högt enligt de etiska principerna.
- Insatser till följd av omställningen kan innebära en kostnad för verksamheten men en kostnadsbesparing på systemnivå. Det kan därför finnas en motsättning mellan verksamheten och systemet i hur insatser prioriteras.
- Om det inte sker en tydlig prioritering av insatser, kan högt prioriterade patientgrupper ställas mot lågt prioriterade. Insatser för att öka tillgängligheten, delaktigheten och kontinuiteten för vissa patientgrupper skulle kunna få en undanträngningseffekt eller försämra för högre prioriterade grupper.
- Balansen mellan tillgänglighet, delaktighet och kontinuitet kräver prioriteringsanalyser och tydliga riktlinjer på alla nivåer inom hälso- och sjukvårdssystemet. Beslutsfattare måste väga patientperspektivet mot systemperspektivet, och göra avvägningar för att säkerställa att vården är jämlik, effektiv och personcentrerad.
10.1 Prioriteringsperspektivet på centrala faktorer för omställningen
I proposition 2019/20:164 och i bakomliggande betänkanden beskrivs att primärvården ska vara navet i vården. Det kan tolkas som att annan verksamhet som en konsekvens ska få lägre prioritet. Omställningen innehåller även flera mål som skulle kunna medföra målkonflikter, exempelvis mellan tillgänglighet och kontinuitet. Prioriteringscentrum utvecklar förståelsen för hur inriktningsmålen ska prioriteras med fokus på prioriteringar mellan patientgrupper. Analysen inriktar sig på hur prioriteringarna relaterar till omställningen inom den regionala primärvården. Samtidigt gör Prioriteringscentrum bedömningen att analysen även kan vara relevant för den kommunala primärvården, eftersom det rör sig om mer principiella resonemang. Det kan dock krävas vissa justeringar, eftersom förutsättningarna delvis ser olika ut. Vi presenterar analysen i sin helhet i Nära vård och horisontella prioriteringar, Analys av centrala faktorer för nära vård ur ett prioriteringsperspektiv, PM 2025:4 (Vård- och omsorgsanalys 2025a).
10.1.1 Analysen utgår ifrån den etiska plattformen
Den parlamentariska utredningen Hälso- och sjukvårdens prioriteringar publicerade sitt slutbetänkande 1995. Utredningen föreslog tre etiska principer för att vägleda fördelningen av hälso- och sjukvårdens resurser, det som brukar kallas en etisk plattform (SOU 1995:5). De principerna har därefter inkluderats i hälso- och sjukvårdslagen. Den etiska plattformen är utgångspunkt i analysen av omställningen ur ett prioriteringsperspektiv. Den etiska plattformen för prioriteringar består av tre principer:
- Människovärdesprincipen. Alla människor har lika värde och samma rätt oberoende av personliga egenskaper och funktion i samhället.
- Behovs-solidaritetsprincipen. Resurser bör fördelas efter behov.
- Kostnadseffektivitetsprincipen. Vid val mellan olika verksamheter eller åtgärder bör man sträva efter en rimlig relation mellan kostnader och effekter, mätt i förbättrad hälsa eller förhöjd livskvalitet.
10.2 Omställningen kräver prioriteringar
För att skapa en tolkningsram för analysen har Prioriteringscentrum utgått ifrån inriktningsmålen för omställningen och analyserat hur de skulle förhålla sig till den etiska plattformen för prioritering. Därefter har de gjort en tolkning av målen ur ett prioriteringsperspektiv med hjälp av sin tolkningsram. Utöver inriktningsmålen berör analysen även jämlik vård och förebyggande insatser relaterat till prioriteringar.
10.2.1 Insatser för att uppnå målen innebär alternativkostnader
All resursanvändning har alternativkostnader; det som man väljer att inte lägga resurser på är vår alternativkostnad. Alternativkostnaden representerar värdet på den bästa möjliga användningen av resurser som väljs bort. Eftersom resurser inte är oändliga finns det en alternativkostnad förknippat med allt. Det medför att insatser för att uppnå målen för omställningen på verksamhetsnivå innebär en kostnad. Det påverkar i sin tur prioriteringen inom verksamheten. Prioriteringen gäller dels vilka patienter som ska prioriteras, dels om resurserna borde användas för helt andra åtgärder som kan vara ännu högre prioriterade. Det medför att undanträngning bara kan uppkomma om mindre behov tränger undan större behov. För att minska risken för undanträngning krävs prioriteringar, det vill säga att störst behov går först.
Om insatserna får stora konsekvenser för den enskilda verksamheten är det rimligt att verksamheten får en utökad resursram för att hantera dem. Det kan antingen ske genom nya resurser eller omprioriteringar från andra delar av vården, även om insatserna på sikt kan vara kostnadsbesparande. Resursramen ska samtidigt ställas i relation till vilka resurser som kan sparas inom andra delar av vården som en konsekvens av insatserna.
10.2.2 Patienter med störst behov bör prioriteras högst
Ökad tillgänglighet, delaktighet och kontinuitet bör i första hand ges till grupper som prioriterats högt enligt de etiska principerna. Det omfattar grupper med stora behov, där behov definieras som svårighetsgrad och patientnytta av en insats. Kostnaden för insatsen vägs också in och bör vara rimlig i förhållande till patientnyttan. Lägre kostnadseffektivitet, det vill säga högre kostnad i relation till nytta, accepteras vid svårare tillstånd. För personer med särskilda behov kan extra insatser behövas för att jämlik vård ska kunna uppnås.
Tillgänglighet och delaktighet kan variera utifrån olika behov, det vill säga vara större vid svåra tillstånd och vid insatser med stor nytta. När det gäller kontinuitet kan det inte erbjudas bara vid vissa sjukdomstillstånd och åtgärder som patienten behöver, utan det måste ges över tid vid patientens alla sjukvårdskontakter med olika behov.
Om det inte sker en tydlig prioritering enligt den etiska plattformen kan en potentiell målkonflikt inom omställningen aktualiseras. Det handlar om att högt prioriterade patientgrupper ställs mot lågt prioriterade. Insatser för att öka tillgängligheten, kontinuiteten och delaktigheten för vissa patientgrupper skulle kunna få en undanträngningseffekt eller försämra för högre prioriterade grupper. Framför allt ökar risken om man gör insatser riktade mot inriktningsmålen för patienter med lågt prioriterade behov och insatserna inte är kostnadsbesparande för systemet.
10.2.3 Inriktningsmålen medför behov av prioriteringar
Prioriteringscentrums analys visar att de olika inriktningsmålen innebär olika behov av prioriteringar och att det kan finnas målkonflikter relaterat till den etiska plattformen.
Ett inriktningsmål för omställningen är ökad tillgänglighet. Ökad tillgänglighet innebär en alternativkostnad, och därför behöver det tydliggöras vilka patientgrupper som i första hand ska få förbättrad tillgänglighet. Ökad tillgänglighet kan innebära mer tillgänglighet till de med störst behov. En förbättrad tillgänglighet i primärvården kan också vara ett sätt att styra patienter från sjukhusens akutmottagningar. En målkonflikt kan uppstå mellan att erbjuda tillgänglighet till de med störst behov jämfört med att använda tillgänglighet som ett medel att styra vårdsökande.
Det andra inriktningsmålet är ökad delaktighet. Delaktighet beskrivs som patientens möjlighet att dels påverka vårdens innehåll, dels att få egenvård (prop. 2019/20:164). Det kan finnas en målkonflikt mellan att öka delaktigheten och att säkerställa jämlik vård för alla. Det beror på att alla patienter inte har samma förutsättningar att vara delaktiga. Exempelvis sker egenvård på eget ansvar och kräver förmåga och vilja. Ur ett samhällsperspektiv kan mer egenvård leda till minskade kostnader. Vid mindre behov, och lindrigare tillstånd, är i regel egenvården enklare för patienten och dessutom lägre prioriterad. Därför kan vården ställa högre krav på egenvård vid mindre behov.
Det tredje inriktningsmålet är kontinuitet. Fast läkare och fast vårdkontakt ska erbjudas till dem som behöver – men också till dem som vill. Enligt de prioriteringsetiska principerna bör de med störst behov få bäst kontinuitet. Samtidigt är kraven på kostnadseffektivitet störst för dem med minst behov, det vill säga insatser till grupper med lägre behov behöver i större utsträckning vara kostnadseffektiva, medan man kan acceptera en något lägre kostnadseffektivitet för insatser till grupper med stora behov. Det innebär en potentiell konflikt mellan patienternas och systemets perspektiv på vilka grupper som bör få högst kontinuitet. En patient med mindre behov kanske själv önskar att få tillgång till en fast läkare och därmed prioriteras framför en patient med större behov som kanske inte utrycker det behovet. För kontinuitet gäller också att patienten alltid behöver få det. Det vill säga att patienten har kontinuitet i sin relation oavsett vad behovet handlar om, och inte enbart för vissa tillstånd och åtgärder. Det finns också en målkonflikt mellan tillgänglighet och kontinuitet, eftersom krav på snabb tillgänglighet till vård kan innebära att patienter träffar olika vårdgivare vid varje besök. Det omvända blir också en målkonflikt om god kontinuitet innebär att man får vänta på att träffa rätt vårdpersonal.
10.2.4 Prioriteringar behövs för att säkerställa en jämlik vård
Analysen visar att det finns ett behov av prioriteringar för att säkerställa en jämlik vård. Jämlik vård handlar bland annat om att få jämlika förutsättningar att tillägna sig vård. Socioekonomisk bakgrund, kön, ålder, etnicitet eller bostadsort ska inte påverka möjligheten att få vård. Samtidigt påverkas patienters möjligheter att få tillgång till och dra nytta av vården av en rad faktorer, till exempel geografi och sociala faktorer som utbildningsnivå och inkomst.
Analysen pekar på utmaningarna med att skapa geografisk jämlikhet exempelvis på grund av skillnader i avstånd och tillgång till ekonomiska resurser och personal. Det är utmanande att säkerställa att resurser fördelas på ett sätt som också tar hänsyn till underprivilegierade grupper. Enligt den etiska plattformen bör mer resurser läggas på att främja hälsa ju större behoven är. För att åstadkomma jämlikhet kan det finnas behov av kompensatoriska åtgärder som blir mer motiverade ju större behov det handlar om. I praktiken måste vården också se till hela individens hälsa, och inte bara enstaka definierade åtgärder för specifika tillstånd.
10.2.5 Förebyggande insatser och prioriteringar
Trots att förebyggande insatser kan spara resurser långsiktigt kan vinsterna i form av minskad sjuklighet och dödlighet inte tillgodogöras förrän i framtiden. De är dessutom ofta svåra att över huvud taget hämta hem för primärvården. Därför behövs en prioritering av patienter här och nu, där de med stora behov i första hand får förebyggande insatser i primärvården. Insatserna bör därför särskilt riktas mot de grupper som har sämst hälsa och vården kan behöva extra resurser för patienter med funktionsvariationer för att säkerställa en likvärdig vård.
En ytterligare aspekt på förebyggande insatser är att de måste balanseras mot risken att behandla för många i onödan. Det skulle kunna medföra biverkningar och onödig resursförbrukning. Vid utvärderingar av insatser där tidig behandling kunde ha förhindrat sjukdom missas ofta att många med tidiga symtom aldrig utvecklar någon sjukdom.
10.3 Omställningen kan innebära en rad målkonflikter
I analysen diskuterar Prioriteringscentrum ett antal potentiella målkonflikter inom omställningen. En del av uppdraget handlade även om att undersöka vilka målkonflikter som regeringen ser i sin beskrivning av omställningen.
10.3.1 Omställningen innehåller flera generella målkonflikter
Totalt har Prioriteringscentrum identifierat fem generella målkonflikter i sin analys. De gör bedömningen att det är målkonflikter som inte bara är teoretiska, utan mycket väl kan aktualiseras. Målkonflikterna är:
- patientperspektivet i relation till systemperspektivet
- geografisk centralisering i relation till geografisk närhet
- efterfrågan i relation till behov
- jämlik vård i relation till valfrihet
- tillgänglighet i relation till kontinuitet.
En potentiell målkonflikt är att patientperspektivet ställs mot systemperspektivet. En konflikt kan uppstå mellan prioriteringsetiska principer relaterat till behov och principer om kostnadseffektivitet i stort. Enligt den etiska plattformen bör patienter med stora behov få mer resurser, och i linje med det bör ökad tillgänglighet, delaktighet och kontinuitet prioriteras till de patienterna. Ur ett systemperspektiv kan det samtidigt vara motiverat att förbättra dessa aspekter även för patienter med mindre behov, även om det i en enskild verksamhet kanske inte upplevs vara i linje med den etiska plattformen. Det förutsätter samtidigt att insatserna till lägre prioriterade behov leder till en mer kostnadseffektiv användning av resurser på lång sikt. Det går inte att både prioritera dem med störst behov inom en verksamhet och samtidigt ge vårdinsatser vid lägre behov för att det är kostnadsbesparande. Alla insatser innebär en kostnad för verksamheten och kräver därmed prioriteringar. Exempelvis kan en vårdcentral inte öka tillgängligheten till digitala besök för patienter med lättare besvär utan en utökad resursram och personaltillgång. Utan mer resurser måste tiderna tas från andra patienter på vårdcentralen, som kanske bör vara högre prioriterade. Samtidigt kan den ökade tillgängligheten potentiellt avlasta akuten och därmed vara bättre ur ett systemperspektiv även om det innebär en kostnad och behov av prioritering i den enskilda verksamheten.
Ytterligare en potentiell målkonflikt är att geografisk centralisering ur samhällsekonomiska skäl står i konflikt med större geografisk närhet. Det är förknippat med en hög kostnad som kanske inte kan motiveras att erbjuda vård i glesbygd. Om vårdcentraler inte etableras i glesbygdsområden försämrar det samtidigt tillgängligheten för de patienter som bor där.
Det kan också finnas en konflikt mellan efterfrågan och behov. Exempelvis kan vården få svårt att välja mellan att erbjuda kontinuitet även vid små behov och att reservera kontinuitet för de med stora behov om resurserna inte räcker till. Det krävs exempelvis ett visst antal läkare på en vårdcentral för att kunna erbjuda patienterna möjlighet att träffa samma läkare utan alltför lång väntetid. Om patienten vill träffa sin läkare även för mer lindriga behov, blir den läkaren inte tillgänglig för andra patienter som har större behov, eftersom antalet läkare är begränsat.
En annan potentiell målkonflikt är att jämlik vård ställs mot valfrihet. Olika vårdcentraler kan göra olika prioriteringar utifrån sina resurser. Det skulle kunna innebära att personer med vissa behov får en insats på en vårdcentral men inte på en annan. Vilken vård patienten får tillgång till beror på vilken vårdcentral man har valt. Det kan till exempel gälla kontinuitet för olika patientgrupper. På vårdcentraler med god bemanning kan kontinuitet och andra insatser erbjudas de flesta patienter, medan andra vårdcentraler inte kan erbjuda kontinuitet ens till patienter med mycket stora vårdbehov. Personer som inte har förmåga eller geografisk möjlighet att byta vårdcentral riskerar därmed att få sämre vård.
Till sist kan även tillgänglighet ställas mot kontinuitet. Det handlar om att möjligheten till att snabbt få kontakt med vården ställs mot möjligheten att få träffa den man brukar träffa som kanske inte har möjlighet till en besökstid direkt. Det aktualiseras exempelvis om det inte finns tillräckligt med läkare. Det innebär att patienten kan behöva vänta relativt länge för att få träffa sin läkare, speciellt om besvären inte är akuta. En rimlig tillgänglighet som inte riskerar patientsäkerheten och utfallet för patienten är inte alltid förenligt med att patienten får träffa sin vanliga läkare.
10.3.2 Regeringen tydliggör inte målkonflikter och prioriteringar
Även om det finns ett antal olika målkonflikter inom omställningen, ger regeringen få uttalade exempel på målkonflikter. I stället beskriver regeringen att ökad tillgänglighet, kontinuitet och delaktighet i stort kommer leda till ökad jämlikhet och ett förbättrat förebyggande arbete med bättre hälsa och ökad effektivitet i vården. De målkonflikter som nämns gäller tillgänglighet i relation till kontinuitet och ökad tillgänglighet genom geografiskt nära vård i relation till behov av centralisering av kostnadsskäl. Regeringen beskriver dock att insatser ska ske med hänsyn till den etiska plattformen, vilket skulle kunna vara en hänvisning till att det behöver ske prioriteringar.
10.3.3 Motsättningar mellan verksamheten och systemet
Det kan finnas en motsättning mellan verksamheten och systemet i relation till hur insatser prioriteras. I vissa fall sparas resurser inom hälso- och sjukvården eller andra samhällssektorer om primärvården erbjuder ökad tillgänglighet, delaktighet, kontinuitet och förebyggande insatser till vissa grupper. Insatserna kan alltså vara motiverade ur ett systemperspektiv, eftersom det innebär en mer kostnadseffektiv användning av resurserna i stort. I vissa fall är insatserna till och med kostnadsbesparande. Därför kan det finnas skäl att erbjuda det även till grupper med lägre prioritet. Kostnadsbesparingen tillfaller samtidigt ofta en annan del av hälso- och sjukvården eller samhället, och ibland även vid en annan tidpunkt än när insatsen ges.
10.4 Prioriteringar är en del av styrningen
Beslut om prioriteringar eller beslut som har konsekvenser för prioriteringar fattas på alla nivåer i systemet. En del av Prioriteringscentrums arbete fokuserade på att undersöka vilken vägledning som regioner och kommuner får när det gäller prioriteringar i relation till omställningens mål. Analysen bygger på regeringens proposition 2019/20:164 samt överenskommelserna inom omställningen.
10.4.1 Styrningen ger ingen vägledning för prioriteringar
På den nationella nivån fattas besluten av riksdag och regering samt i form av riktlinjer från nationella myndigheter och rekommendationer från nationella kunskapsstyrningsfunktioner. På den regionala nivån fattas besluten i politiska församlingar samt på förvaltningsnivå av ledning och tjänstepersoner. I verksamheterna fattas besluten på den enskilda vårdcentralen eller motsvarande, från chefsnivå till det enskilda vårdmötet.
Analysen visar att prioriteringar tas upp i mycket begränsad utsträckning i regeringens beskrivning av omställningen. Underlagen ger enbart generell vägledning i frågorna om horisontella och vertikala prioriteringar, genom att vid upprepade tillfällen hänvisa till att omställningen ska ske på ett sätt som är i linje med behovsbaserad vård och den etiska plattformen. Det ges dock relativt liten vägledning om vad det innebär i detalj, framför allt vilka avvägningar mellan olika behov och behovsgrupper som omställningen aktualiserar.
Vertikala prioriteringar avser prioriteringar inom ett sjukdoms- eller diagnosområde. I underlagen nämns egentligen inga sådana prioriteringar. I stället lyfter underlagen snarare fram breda patientgrupper som barn och ungdomar, äldre, personer med komplexa vårdbehov och personer med psykisk ohälsa. Åtgärderna som tas upp är inte heller specificerade utom i ett par exempel, framför allt när det gäller förebyggande arbete. I primärvården är dessutom verksamheten så bred att prioriteringarna som görs till största delen är horisontella.
Regeringen nämner att arbetet mot ökad tillgänglighet, delaktighet och kontinuitet ska utgå från behov, det vill säga att de som har stora behov ska få insatserna i större utsträckning. Men underlagen specificerar inte vilka grupper som kan prioriteras lägre om resurserna inte räcker till allt.
11 Insatser inom omställningen i regioner och kommuner
I det här kapitlet gör vi några nerslag i hur regioner och kommuner har omsatt styrningen i praktiken. Vi har också undersökt hur regionerna har använt statsbidragen inom överenskommelserna. Resultaten bygger på fallstudier som vi har genomfört i tre län och regionernas redovisning av medlen till Kammarkollegiet. Vi sammanfattar också Socialstyrelsens uppföljning av regionernas insatser. Utöver det redogör vi för en specifik satsning på omställningen i glesbygd.

Det här är våra viktigaste resultat:
- Arbete med omställningen pågår i regioner och kommuner, men det är främst olika projekt och avgränsade insatser som genomförs. Socialstyrelsens kartläggning visar dock att fler insatser har breddinförts under 2023.
- Flera av insatserna syftar till att förbättra samverkan mellan regioner och kommuner. Det hälsofrämjande och förebyggande arbetet har i många fall prioriterats.
- Det är otydligt för verksamheterna vilket genomslag omställningen har fått och uppföljningen av omställningen är i en uppstartsfas. Trots det upplever flera att omställningen har bidragit till förbättrad samverkan och större fokus på patienterna.
- Regeringen har genomfört en specifik satsning på omställningen till god och nära vård i glesbygd. Det specifika projektet ligger nära målen för omställningen som helhet.
- Det är svårt att följa hur regionerna har använt stimulansmedlen inom överenskommelserna mer än på en väldigt övergripande nivå. För drygt en tredjedel av medlen kan vi inte avgöra vilken typ av insatser eller verksamhet som medlen har gått till.
- Störst andel av medlen har gått till insatser för att skapa goda förutsättningar för vårdens medarbetare och utveckla den nära vården. Det är också enligt överenskommelserna.
11.1 Flera insatser genomförs men fokus varierar
Socialstyrelsen har följt hur omställningen har utvecklats 2020–2023 med utgångspunkt i de insatser som regioner och kommuner rapporterat. Arbetet med uppföljningarna har utgått ifrån överenskommelserna för respektive år. I det här avsnittet sammanfattar vi resultaten från Socialstyrelsens uppföljning av omställningen. Syftet är att få en bild av de insatser som regioner och kommuner genomfört.
11.1.1 Regioner och kommuner redovisar sina insatser
Varje år har regionerna rapporterat in sina insatser till Socialstyrelsen. Kommunerna rapporterar sina insatser samlat per län genom de regionala samverkans- och stödstrukturerna, RSS. Vi har gått igenom rapporteringarna för 2021, 2022 och 2023. Mallen för rapporteringen samt övrigt underlag som ligger till grund för Socialstyrelsens analyser skiljer sig dock delvis åt för de tre åren.
Underlag till Socialstyrelsens rapportering 2021–2023
2021: Redovisningarna utgår ifrån SKR:s och Regeringskansliets struktur för redovisning. Flera regioner har även kompletterat redovisningen med handlingsplaner för sitt arbete med kontinuitet och patientkontrakt.
2022: Redovisningarna utgår ifrån SKR:s och Regeringskansliets struktur för redovisning. En fördjupad analys har genomförts i sex län: Dalarna, Jönköping, Jämtland, Norrbotten, Skåne och Västmanland.
2023: Redovisningarna utgår ifrån Socialstyrelsens struktur för redovisning. En fördjupad undersökning har genomförts med fokus på samverkan mellan region och kommun i tre län: Kalmar, Stockholm och Värmland.
Källa: (Socialstyrelsen 2022c, 2023g, 2024g).
Från rapporteringen beskriver Socialstyrelsen vanliga insatser i regioner och kommuner, och kompletterar med exempel på mindre vanliga insatser för att visa på variationen. Redovisningarna ger dock inte en fullständig bild av regionernas och kommunernas insatser. Det beror på att regionerna och kommunerna själva har valt vilka delar av omställningsarbetet de lyfter fram i sin rapportering (Socialstyrelsen 2022c, 2023g, 2024g). Under pandemiåret 2020 genomfördes ingen uppföljning av insatserna. Regeringen konstaterar att de inte har en heltäckande bild av arbetet med omställningen under året, men konstaterar att det ändå skett en positiv utveckling av den nära vården (Socialdepartementet & SKR 2021).
11.1.2 Utveckling av organisation och styrning av omställningen
Regionerna och kommunerna har arbetat på olika sätt för att utveckla sin organisering och styrning av omställningen. Många uppger att de har inrättat särskilda tjänster för arbete med omställningen, exempelvis processledare (Socialstyrelsen 2022c). Alltfler regioner och kommuner har tagit fram länsgemensamma planer för omställningen. Hälften av länen hade en beslutad handlingsplan 2022, och året efter hade nästan alla län en beslutad handlingsplan (Socialstyrelsen 2023g, 2024g).
Samtidigt finns det få exempel på genomslag som inneburit formella förändringar i styrningen av primärvården, det vill säga konkreta ändringar i uppdrag till vårdgivare eller en förändrad resursfördelning i budget. Få insatser rör exempelvis förändringar av primärvårdens ersättningssystem. Socialstyrelsens genomgång av sex regioners förfrågningsunderlag visar även på få förändringar i primärvårdens uppdrag mellan 2018/2019 och 2023 (Socialstyrelsen 2023g). I Socialstyrelsens uppföljning av insatserna för 2023 uppger dock en majoritet av regionerna att de genomfört förändringar av primärvårdsuppdraget och ersättningsmodellen (Socialstyrelsen 2024g). Regionernas insatser har i stället ofta bedrivits i projektform, exempelvis genom pilotstudier. I redovisningen för 2023 uppger en majoritet av regionerna att de breddinfört insatser som tidigare bedrevs som mindre projekt (Socialstyrelsen 2024g).
Redovisningen tyder också på att det sker en ökad uppföljning av omställningsarbetet. För 2023 uppger cirka hälften av regionerna och RSS-organisationerna att de genomfört övergripande utvärderingar eller uppföljningar av arbetet med omställningen. I flera län har regioner och kommuner gemensamt tagit fram indikatorer för att följa omställningen (Socialstyrelsen 2024g). Det här kan vi jämföra med rapporteringen för 2022, när arbetet med uppföljning uppgavs vara i ett tidigt skede (Socialstyrelsen 2023g).
11.1.3 Samverkan och samordning centralt för genomförda insatser
Regionerna och kommunerna redovisar många insatser för att förbättra samverkan mellan olika aktörer. Exempelvis redovisar många regioner att de arbetar med mobila team och hemsjukvårdsteam (Socialstyrelsen 2022c, 2023g). Flera beskriver också att de utvecklat olika typer av strukturer för samverkan (Socialstyrelsen 2023g). Många svarar även att de har utsedda personer med specifikt ansvar för samordningen mellan regioner och kommuner, ofta en samordningssjuksköterska eller vårdkoordinator (Socialstyrelsen 2024g). Flera regioner och kommuner uppger att de har breddinfört samverkansinsatser som tidigare bedrivits i projektform (Socialstyrelsen 2024g). I vissa fall framkommer även att samverkan mellan kommun och region förbättrats (Socialstyrelsen 2023g).
11.1.4 Hälsofrämjande och förebyggande arbete har prioriterats
Enligt Socialstyrelsen beskrivs det hälsofrämjande och förebyggande arbetet som prioriterat av många regioner och kommuner. Exempelvis beskriver en majoritet av regionerna att de på olika sätt har förstärkt sitt arbete med hälsosamtal, och flera har, eller planerar att inrätta, levnadsvanemottagningar (Socialstyrelsen 2023g, 2024g). Samtidigt visar vår egen genomgång av Socialstyrelsens enkät att det bara är två regioner som rapporterar om att kraven på hälsosamtal har förändrats i vårdcentralernas förfrågningsunderlag. Några regioner har anställt rehabiliteringskoordinatorer i primärvården (Socialstyrelsen 2022c). Kartläggningen av regionernas förfrågningsunderlag visar dock ingen tydlig förändring över tid när det gäller vårdcentralernas arbete med rehabilitering (Socialstyrelsen 2023g).
Flera kommuner uppger att de satsat på förebyggande insatser, exempelvis att förebygga fallskador (Socialstyrelsen 2022c). Många redovisningar beskriver hälsofrämjande och förebyggande arbete i samverkan mellan kommuner, regioner, myndigheter och organisationer (Socialstyrelsen 2022c).
11.1.5 Arbete med kontinuitet och delaktighet i många regioner
När det gäller arbetet med kontinuitet anger regionerna framför allt att de arbetat med att utveckla tillgången till fast läkare på olika sätt. Några regioner har förändrat ersättningsmodellen till vårdcentraler för att öka incitamenten till fast läkare (Socialstyrelsen 2022c, 2023g). Flera regioner arbetar även med att göra uppgifter om fast läkare tillgängliga via 1177 (Socialstyrelsen 2024g). En majoritet av regionerna svarar att de beslutat om insatser med anledning av Socialstyrelsens riktvärde om 1 100 patienter per specialist i primärvården (Socialstyrelsen 2024g).
Näst intill alla regioner har genomfört försök med patientkontrakt, som bytt namn till dokumenterad överenskommelse, eller motsvarande för att öka delaktigheten. Nästan alla regioner svarar även att de använder SIP som huvudsakligt planeringsinstrument (Socialstyrelsen 2024g).
Olika former av digitala lösningar ingår ofta i de insatser som regioner och kommuner redovisar för att uppnå omställningens mål om tillgänglighet, delaktighet och personcentrering, exempelvis distans- och egenmonitorering, videobesök och digital vårdplanering. Regioner och kommuner rapporterar kontinuerligt att de oftare använder digitala tjänster (Socialstyrelsen 2022c, 2023g, 2024g). Samtidigt konstaterar Socialstyrelsen att pandemin troligen påskyndande den digitala utvecklingen. Därför är det svårt att dra slutsatser om omställningens påverkan på området (Socialstyrelsen 2022c).
11.1.6 Många insatser stärker kompetensförsörjningen
Regionerna anger att de genomfört en bredd av insatser för att förbättra arbetsmiljön och hälsan hos sin personal. Gemensamt för alla regioner är arbete för att säkerställa att medarbetares kompetens används på rätt sätt exempelvis genom kompetensväxling (Socialstyrelsen 2022c). Regionerna rapporterar även insatser för att minska beroendet av hyrpersonal (Socialstyrelsen 2022c, 2023g). Många regioner och kommuner uppger även att de initierat eller förstärkt arbetet med att skapa förutsättningar för verksamhetsförlagd utbildning (VFU) samt för legitimerad personal att vidareutbilda sig (Socialstyrelsen 2024g).
11.2 Fördjupad kartläggning av omställningen i tre län
För att få en fördjupad bild av hur regioner och kommuner arbetar med omställningen har vi genomfört fallstudier i tre län. I det här avsnittet presenterar vi resultaten.
11.2.1 Vi upprepar våra tidigare fallstudier
Under våren 2022 inom ramen för vårt arbete med delrapporten Ordnat för omställning? genomförde vi fallstudier i tre län. Syftet var att få kunskap om vad omställningen innebär i praktiken och hur man arbetade med omställningen. I arbetet med den här rapporten har vi återupprepat fallstudierna men i något mindre omfattning.
I de fallstudier som vi genomförde under 2022 intervjuade vi företrädare för olika verksamhetsområden inom regioner och kommuner i tre län; Kronobergs län, Västra Götalands län och Västernorrlands län. Länen valdes för att få en god geografisk spridning över landet, en varierad sammansättning av exempelvis storstads- och glesbygdsområden, och variation i resurserna som länen lägger på primärvård. Utifrån innehållet i våra intervjuer bedömer vi att intervjupersonerna sammantaget har en god förståelse för arbetet med omställningen i både regioner och kommuner i de tre länen.
I arbetet med den här rapporten har vi tagit en förnyad kontakt med de personer som vi tidigare intervjuade för att få information om det aktuella arbetet med omställningen. Den här gången svarade företrädarna skriftligt på ett antal frågor i maj 2024. Totalt fick vi svar från 15 personer som är verksamma på central nivå i region och kommun i de tre länen: medicinskt ansvariga sjuksköterskor i kommuner samt chefer på vårdcentraler och verksamheter inom kommunal hälso- och sjukvård. I de tidigare fallstudierna intervjuade vi även verksamhetschefer inom internmedicin och geriatrik på något av de största sjukhusen i länen, men de hade på grund av tidsbrist inte möjlighet att delta den här gången. Eftersom våra frågor byggde vidare på tidigare intervjuer kontaktade vi inte ytterligare intervjupersoner från den specialiserade vården. Vi har inte tagit del av andra underlag relaterade till omställningen från länen, utan studien baseras på de svar som företrädarna gett. Se bilaga 4 för en förteckning över deltagarna.
11.2.2 Övergripande strategier och projekt fortfarande i fokus
En del i våra uppdaterade fallstudier syftar till att få mer kunskap om hur regioner och kommuner arbetar med omställningen just nu. Våra tidigare fallstudier visade att omställningen vid det tillfället var i ett inledande skede och fokus var på strategiarbete och samverkan mellan regioner och kommuner (Vård- och omsorgsanalys 2023b). Resultaten av våra uppdaterade fallstudier tyder också på att mycket arbete sker på den strategiska nivån. I verksamheterna verkar det främst vara projekt eller avgränsade insatser som pågår. Våra studier ger samtidigt inte en komplett bild av hela omställningsarbetet i regionerna och kommunerna.
De som svarat på våra frågor och arbetar på förvaltningsnivå beskriver hur det strategiska arbetet har fördjupats. Det kan exempelvis handla om att strategiska planer för genomförandet av omställningen uppdateras och utvecklas. En del av arbetet består också av att förankra arbetet i den politiska ledningen.
”Det pågår en rad utvecklingsarbeten i olika former. Kontinuerligt förbättringsarbete samt mer riktat kopplat till nära vård i form av piloter, projekt och processer med olika tidsram. Samtliga målgrupper omfattas, barn och unga, vuxna samt äldre. Vissa utvecklings- och omställningsarbeten sker lokalt i en organisation eller i samverkan med utgångspunkt i kommun/region. I länet, gemensamt för kommun och region, leds, samordnas och förankras samverkansarbetet med utgångspunkt i socialtjänst, skola samt hälso- och sjukvård. I samverkansstrukturen ingår tjänstepersoner och politiskt förtroendevalda.”
”Jag tycker generellt att vi kommit igång med omställningen, till skillnad mot när vi träffades sist. MEN vi kan behöva göra större penseldrag för att få till en riktigt förflyttning och frågan är om politik och tjänstemän är redo för den?”
Företrädare från verksamheterna beskriver i sin tur olika projekt eller avgränsade insatser inom omställningen. Det handlar om konkreta aktiviteter utifrån flera av omställningens mål, exempelvis olika former av hälsofrämjande och förebyggande insatser men också för att vården ska vara geografiskt närmre patienten. Olika former av digitalisering beskrivs också som en viktig del i omställningsarbetet.
Exempel på insatser som genomförs i regioner och kommuner
Förebyggande och hälsofrämjande vård
En del av omställningsarbetet utgörs av olika förebyggande och hälsofrämjande insatser. Några exempel är hälsosamtal, träningsgrupper och digitala stöd för att kunna erbjuda förebyggande insatser utifrån individens förutsättningar. I ett län verkar man för att etablera ett kunskapscentrum för levnadsvanor. Ytterligare ett exempel är att tydliggöra primärvårdens uppdrag att erbjuda hälsofrämjande och sjukdomsförebyggande insatser.
Nära vård
Flera aktiviteter syftar till att flytta vården geografiskt närmare patienterna. Exempelvis genom att flytta vård till vårdcentralen, som röntgenundersökningar, och en tydlig kanal för bildremisser från vårdcentralen till hudkliniken. Ytterligare ett exempel är etableringen av samhällsrum, som är ett gemensamt servicecenter mellan regionen och kommunen för att öka samhällsservicen i glesbygd. Där kan patienten bland annat ta prover och genomföra digitala vårdmöten i stället för att resa till närmaste vårdcentral. Andra exempel som framkommer är egenmonitorering, exempelvis för patienter med astma. Någon beskriver också att de arbetar med en översikt av vilken vård som kan utföras i hemmet i stället för på sjukhusen och med att införa närsjukvårdsteam.
Samverkan
Olika former av ökad samverkan beskrivs som en del av omställningsarbetet. Det kan bland annat vara att identifiera gemensamma arbetssätt och förbättringsområden samt öka kontakten mellan de yrkesverksamma och huvudmännen. Exempel på det är tydligare kontaktvägar mellan olika läkare samt en digital plattform för att underlätta samverkan och kunskapsutbyte mellan regioner och kommuner. Det handlar också om en tydligare samverkan mellan kommunerna och vårdcentralerna, för att kunna ge patienterna vård i hemmet.
Tillgänglighet
Ett fåtal exempel berör insatser för en ökad tillgänglighet med fokus på kontaktvägar till vården. Det omfattar insatser för att öka patienternas möjligheter att själva boka, omboka och avboka möten. En annan insats är en digital plattform som kan användas för chatt med patienterna.
11.2.3 Omställningen upplevs bidra till förbättrad samverkan
I våra tidigare fallstudier beskrev företrädarna att de hade börjat planera för uppföljning, men att arbete kvarstår (Vård- och omsorgsanalys 2023b). I våra upprepade studier ställde vi frågor om det upplevda genomslaget och den faktiska uppföljningen av omställningen.
Samverkan beskrivs som en viktig del i omställningen
När vi frågade om genomslaget av omställningen var det flera som svarade att de upplevde att arbetet hade medfört en förbättrad samverkan. Det handlar om en ökad dialog inom den egna verksamheten, men även med andra verksamheter. Det har medfört en ökad förståelse för hur andra arbetar samt bidragit till gemensamma prioriteringar och samsyn om tänkbara lösningar.
”Förbättrat och ökat samverkans- och dialogklimat. Ökad förståelse för personcentrerade arbetssätt över organisationsgränser med stöd av förändrade arbetssätt nationellt och länet med goda effekter för våra invånare OCH personal (kompetensväxling, minskad stress, mer direkt kontakt över professionsgränser etc.).”
”Gemensamt arbete med sluten vården och den regionala primärvården finns där diskussioner om gemensamma strategier förs. Förståelsen för varandras utmaningar har ökat. Samsyn i förvaltningen är stor där frågor hanteras gemensamt i ledningen.”
Ökat fokus på patientens behov
Några av företrädarna beskrev att omställningen medfört att patienter och befolkningen tydligare hamnat i fokus i verksamheterna. Det beskrivs både som ett ökat fokus på patientens behov i stället för organisatoriska frågor, samt en ökad delaktighet för patienterna. Några av företrädarna beskriver också att omställningen har medfört arbetssätt som de upplever har förbättrat arbetsmiljön och avlastat personalen.
”Vi är i uppstarten/början av flera omställningsarbeten så slutresultat har vi inte men vi ser att samverkansprojekten har lett till en ökad förståelse för varandras verksamhet och ett fokus på patient och medborgare i stället för på sin egen verksamhet. Att göra det bästa för medborgaren blir i fokus.”
Vissa företrädare såg inga tydliga effekter av omställningen totalt sett, men i vissa fall kunde man se effekter av enskilda aktiviteter. En av företrädarna beskriver också att det är svårt att hitta relevanta indikatorer som fångar omställningsarbetet på organisations- och verksamhetsnivå.
”Det kan dock konstateras att det är svårt att se effekter av förändringar i utfall av indikatorerna, och det är heller inte rimligt att ha stora förväntningar på stor förändring under det första året efter beslut om reviderad strategi och med ny politisk organisation. En aspekt är att mätning behöver ske över en längre tid. Än så länge syns ingen märkbar förändring i andel av öppenvården som utförs i primärvården. Det finns ännu inte heller tydliga tecken på att arbetssättet ’digitalt först, fysiskt när det behövs’ har fått riktigt genomslag.”
Uppföljningsarbetet är fortfarande i en uppstartsfas
Flera av de som svarat på våra frågor lyfter fram uppföljning som en viktig del i arbetet med omställningen, både som en framgångsfaktor för att nå resultat och som en viktig del i att öka kunskapen om olika arbetssätt. Våra resultat visar samtidigt att arbetet med uppföljningen på många håll fortfarande är i en uppstartsfas.
”Nja, inte uppföljning på aggregerad nivå (länsnivå). Däremot uppföljning av enskilda satsningar som projekt, piloter eller specifika förändringsaktiviteter. Exempelvis hur en utbildning, lärseminarium etc. bidrar till målbilden/nationella omställningen. Årliga verksamhetsrapporter av/från länets stödverksamhet.”
Uppföljningsarbetet verkar i många fall handla om att identifiera vad som ska följas upp, både i termer av mål och utvalda mått. Några av företrädarna beskriver också att det skulle vara relevant med en tydligare nationell styrning av uppföljningen och vilka indikatorer som är relevanta att följa. I ett av länen är det tydligt att uppföljningen ska presenteras för den politiska ledningen och kunna användas som en del i styrningen och för att genomföra handlingsplanen för omställningen. Även om den breda uppföljningen ännu saknas, följs enskilda projekt och initiativ upp.
11.2.4 Samverkan och tydlig styrning är framgångsfaktorer
Det finns många faktorer som kan påverka hur framgångsrikt omställningsarbetet är. I fallstudierna frågade vi vad man upplevde som framgångsfaktorer för omställningsarbetet.
Strukturer för samverkan beskriver flera som en viktig förutsättning för omställningsarbetet. Det handlar både om samverkan över huvudmanna- och verksamhetsgränser. På samma sätt beskrivs också avsaknaden av samverkan som ett hinder för omställningen. En tydlig förankring av omställningsarbetet beskrivs också som en viktig framgångsfaktor. Det handlar både om en förankring på verksamhetsnivå, bland första linjens chefer och i den politiska ledningen. Flera av företrädarna beskriver att det är viktigt att omställningen inte är ett eget projekt som löper parallellt, utan är en del i den ordinarie verksamheten och integrerad i den övergripande styrningen av hälso- och sjukvården.
Ytterligare framgångsfaktorer är att det finns ett tydligt engagemang för omställningen bland medarbetare och att initiativ från enskilda medarbetare och verksamheter tas tillvara och omsätts i styrningen. På samma sätt som vi såg i våra tidigare fallstudier beskriver företrädarna att det är viktigt att verksamheterna förstår varför omställningsarbetet genomförs, men också hur målen ska omsättas i praktiken.
Några beskriver att brist på engagemang och förändringsvilja i verksamheterna kan hindra omställningen. De beskriver också att vården som regel är en organisation där förändringar tar tid och där det kan finnas en generell ovilja till förändring.
De betonar också vikten av kompetens i förändringsledning men att den ibland saknas i verksamheterna. Arbetet kan också försvåras av att omställningen medför förändrade arbetssätt i flera verksamheter, vilket kräver andra sätt att arbeta med verksamhetsutveckling.
11.2.5 Flera potentiella hinder för omställningsarbetet
Vi frågade också om hinder för omställningsarbetet. Våra resultat är samstämmiga med de från våra tidigare fallstudier (Vård- och omsorgsanalys 2023b).
Knappa ekonomiska resurser och lite tid till förändringsarbete
Bristen på resurser upplever flera är ett betydande hinder för omställningsarbetet. Det handlar både om brist på ekonomiska resurser och för lite personal. Några av företrädarna belyser behovet av förändringar och förankring i hela hälso- och sjukvårdssystemet, vilket också medför behov av en helhetssyn och i vissa fall en omfördelning av resurser mellan verksamheter.
”Resurser både ekonomiska och kompetensmässiga. Vi hade gärna sett fler specialister utlokaliserade till vårdcentraler någon gång i månaden. Vi hade sett att fler undersökningar görs på vårdcentralen. Det som inte känns bra är när berörd verksamhet inte är med i processen utan får färdiga beslut som vi upplever inte har gjorts risk- och konsekvensanalys utifrån förutsättningarna som finns och vad som behöver tillskjutas/förändras. Det har under flera år pågått en förskjutning till att mer uppgifter hanteras inom primärvården, men delaktighet i dessa processer samt resurstillskjutningen har varit obefintliga.”
Flera av företrädarna beskriver att det är utmanande att hitta en balans mellan förändrings- och utvecklingsarbete och den dagliga driften. Det måste finnas utrymme i det dagliga arbetet för att kunna få till utveckling, men samtidigt får inte förändringsarbetet tränga undan det ordinarie arbetet. Flera beskriver också att utveckling tar tid.
”Hinder som har identifierats är av både strukturell och kulturell karaktär. Det råder en generell tröghet i systemet att genomföra utvecklingsinitiativ av olika slag, vilket sannolikt beror på både hierarkiska strukturer och en hårt ansträngd verksamhet m.m. Stöd till utveckling och förändring behöver också ställas om och bli bättre synkroniserat för att det ska vara möjligt för verksamheten att lyckas med omställningen. Allt stöd (HR, ekonomi, kunskapsstyrning och verksamhetsutveckling) behöver ha omställningen som utgångspunkt för verksamheten.”
”Tid, förmåga att prioritera långsiktigt utvecklingsarbete före här och nu/akuta åtgärder i sena skeden i hårt pressade verksamheter.”
Otydliga mål och styrning
I likhet med vad vi såg i våra tidigare fallstudier beskriver flera att målen inte är tillräckligt tydliga och att verksamheten saknar förståelse för dem. Det kan också handla om att verksamheterna inte har involverats i arbetet med omställningen, eller att de inte har ett tydligt patient- eller medborgarfokus. Några beskriver att det kan vara svårt att bryta ner de övergripande målen för omställningen till konkreta aktiviteter i verksamheterna. Bristande uppföljning och kontinuerlig kommunikation om hur arbetet med omställningen fortgår beskriver flera som hinder.
Samverkan behöver fungera i alla led
Samtidigt som flera upplever att samverkan har förbättrats finns det också hinder som kvarstår. Samverkan försvåras av att det är olika huvudmän och ofta många aktörer som ska samverka. Några av företrädarna beskriver att samverkan fungerar bra mellan vårdcentralen och kommunen, respektive kommunen och den specialiserade vården, men inte när alla tre aktörerna behöver vara involverade. I våra tidigare fallstudier efterfrågade många starkare strukturer för samverkan mellan vårdcentralerna och den specialiserade vården (Vård- och omsorgsanalys 2023b). Ett hinder för att få samverkan att fungera kan vara olika uppdrag och tider för verksamheterna. Några företrädare beskriver exempelvis att vårdcentraler eller specialistteam som utgår från sjukhuset är tillgängliga under dagtid på vardagar, men kommunens ansvar sträcker sig över kvällar, nätter och helger. Några beskriver också att de upplever en förskjutning av uppgifter från region till kommun.
”Samsyn i omställningen behöver öka där alla tre parter (slutenvården, regional primärvård och kommunen) tillsammans behöver planera, värdera och genomföra gemensamt arbete för en lyckad omställning. Omställningen behöver bygga på att alla parter ser ansvaret i en verksamhet som ska fungera 24 timmar, 7 dagar i veckan, alla årets dagar.”
”Det pratas mycket om Nära vård men det saknas konkreta åtgärder och mycket vill man gärna ’lägga i knät’ på kommunens sjuksköterskor.”
Medan några av de mindre kommunerna beskriver att deras mindre storlek underlättar samverkan, beskriver de större att storleken är ett hinder. Några beskriver också att olika kommuner har olika förutsättningar och att de arbetar med omställningen på olika sätt, vilket försvårar. Men samtidigt kan det ge flexibilitet, och beslut kan fattas närmare de som berörs.
11.3 Specifik satsning på omställningen i glesbygd
De demografiska utmaningarna i landsbygden gör att det finns ett särskilt behov att stödja arbetet med omställningen där (Socialdepartementet 2019a). Sedan 2019 har regeringen finansierat projektet Samordnad utveckling för god och nära vård i glesbygdsperspektiv. Syftet med projektet är att skapa arbetssätt som är anpassade efter landsbygdens specifika förhållanden för att säkerställa en god och nära vård (Socialdepartementet & Landsbygds- och infrastrukturdepartementet 2023). I det här avsnittet beskriver vi projektet och vilka insatser som har genomförts. Våra resultat är baserade på rapporteringar till Socialdepartementet 2020 och 2021 samt till Kammarkollegiet 2024.
11.3.1 Projekt för god och nära vård i glesbygd
Projektet samordnas av Norra sjukvårdsregionförbundet (NRF), som är ett samverkansorgan i norra sjukvårdsregionen, för att tillvarata och utveckla gemensamma intressen inom hälso- och sjukvård. NRF har tagit emot och fördelat det finansiella stödet sedan 2019 (Socialdepartementet 2023a).
Projektet har finansierats separat vid sidan om de riktade statsbidragen som betalats ut inom överenskommelserna om en god och nära vård. Regeringen har beviljat NRF 70 miljoner kronor mellan 2019 och 2024, se tabell 8.

Projektet består av femton kommuner och fyra regioner i norra Sverige: Region Jämtland Härjedalen, Region Norrbotten, Region Västerbotten och Region Västernorrland. Regionerna har delats upp i fyra modellområden som består av en region och mellan två och sju kommuner. Varje modellområde har en gemensam styrgrupp som fastställt en gemensam målbild liksom en projektledare. Projektet har genomförts i två faser med delvis olika, men i hög grad överlappande mål och fokusområden. Vi redogör för projektet i sin helhet.
11.3.2 Många olika aktiviteter har genomförts
Regionerna och kommunerna har genomfört en rad olika aktiviteter inom projektet. Beskrivningarna av aktiviteterna är dock i flera fall övergripande och generella, och vi vet därför inte vad de innebär mer konkret.
Flera insatser handlar om att etablera och sprida information om projektet. Bland annat har gemensamma seminarium, uppstartsmöten och studiebesök genomförts (Norra sjukvårdsregionförbundet 2022; Socialdepartementet 2020a). Ett arbete med att sprida kunskap och erfarenheter från projektet nationellt pågår (Kammarkollegiet 2024). Man har också påbörjat en komplettering till arbetet med Socialstyrelsens indikatorer för omställningen med fokus på särskilda indikatorer som speglar utvecklingen i glesbygd (Socialdepartementet 2021a).
Ett antal aktiviteter inom projektet rör digitalisering samt utveckling av digitala hjälpmedel och arbetssätt för att skapa en nära vård i glesbygd. Till exempel har man satsat på hemmonitorering av personer med kronisk sjukdom (Socialdepartementet 2020a). I alla fyra modellområden finns det exempel på initiativ för digitala läkarkontakter mellan hälsocentraler och ordinärt boende eller särskilda boenden (Kammarkollegiet 2024).
Flera satsningar rör förbättrad samverkan, bland annat mellan regioner och kommuner. En gemensam planering för primärvården mellan kommuner och regioner i alla fyra modellområden har påbörjats. Det finns också exempel på gemensamma utförarorganisationer mellan kommuner och regioner. Ett exempel är Kalix kommun som har infört gemensam hemrehabilitering med regionen (Kammarkollegiet 2024; Norra sjukvårdsregionförbundet 2022). En annan insats är en satsning på SIP via video vid utskrivning från sjukhus (Socialdepartementet 2020a). För att utveckla samarbetet har man även tagit fram en ny rekryteringsmodell för de fyra modellområdena (Kammarkollegiet 2024).
Några aktiviteter syftar till att fördjupa dialogen och samskapandet med medborgarna. Bland annat försöker man hitta former för dialog mellan politiker från regioner och kommuner, befolkningen och yrkesverksamma (Socialdepartementet 2021b). Ett pilotprojekt om samskapande har genomförts under flera år och spridits till flera kommuner i Västernorrland och Jämtland (Kammarkollegiet 2024). Projektet innebär att invånare får träffa tjänstepersoner och politiker från region och kommun och ha dialog, som ett sätt att möjliggöra för befolkningen att påverka och delta i utformandet av vården (Norra sjukvårdsregionförbundet 2022).
Det finns ingen utvärdering eller övrig uppföljning av projektet, och vi kan därför inte uttala oss om projektets genomslag eller måluppfyllelse. NRF ska dock redovisa arbetet dels genom ekonomiska rapporter till Kammarkollegiet och Socialdepartementet, dels genom att redovisa resultatet till Socialdepartementet (2019a, 2022a, 2023a, 2024a). Utöver det har NRF löpande redogjort för pågående och genomförda aktiviteter på sin webbplats.
11.3.3 Aktiviteterna ligger nära målen för omställningen
Aktiviteterna som har genomförts inom ramen för projektet relaterar i hög grad till omställningens mål i stort. Vissa mål är dock mer framträdande än andra. Flera aktiviteter ska exempelvis förbättra samverkan, i synnerhet mellan regioner och kommuner. Aktiviteterna som genomförts med syftet att öka samskapandet med medborgarna kopplar tydligt till omställningens inriktningsmål om mer delaktiga patienter och en personcentrerad vård. Ett antal aktiviteter relaterar även tydligt till omställningens mål om en nära vård, exempelvis flera av de satsningar som gjorts på digitala vård- och läkarkontakter.
Av de nio målen för omställningen är det två mål som, enligt vår tolkning, inte tydligt kopplar till de aktiviteter som NRF redogör för. Det är målet om en stärkt primärvård och målet om ökad effektivitet.
11.4 Svårt att följa hur regionerna använt statsbidragen
Ekonomisk styrning i form av riktade statsbidrag är en del av den statliga styrningen av omställningen. I överenskommelserna framgår till viss del hur medlen ska användas och att användningen av medlen ska följas upp. Varje år ska regionerna lämna en redovisning till Kammarkollegiet, och vi har tagit del av redovisningarna för 2020–2022. Vår analys begränsar sig till regionernas användning av medel, mot bakgrund av att de har fått merparten av de riktade statsbidragen.
11.4.1 Regionerna har fått statsbidrag inom överenskommelserna
I överenskommelserna finns ett antal utvecklingsområden, och det framgår hur stor del av de totala medlen som ska användas inom respektive utvecklingsområde. Inom en del av utvecklingsområdena finns även specifika delområden som tilldelas medel. Exempelvis inom utvecklingsområdet Goda förutsättningar för vårdens medarbetare får regionerna specifika medel för insatser för utbildning för specialistsjuksköterskor. I tabell 9 redovisar vi fördelningen av medel till regionerna för de olika utvecklingsområdena i överenskommelserna för 2020–2022.
11.4.2 Vi följer regionernas redovisningar av medlen
I överenskommelserna framgår att regionerna ska lämna in en ekonomisk redovisning över hur medlen använts till Kammarkollegiet. Redovisningen ska omfatta verksamheter eller aktiviteter samt information om kostnader, där större kostnadsposter ska specificeras. De exakta kraven för redovisningen har dock varierat över åren. Enligt överenskommelsen för 2024 ska regionerna redovisa hur de har använt medlen till Socialstyrelsen, men det finns inget krav på redovisning till Kammarkollegiet (Socialdepartementet & SKR 2024).
Kammarkollegiet har en mall för redovisning av bidrag. Mallen är generell för alla statsbidrag, det vill säga inte specifikt anpassad med rubriker som passar för omställningen och de krav som finns där. De flesta regionerna har använt mallens kostnadskategorier i sin redovisning. Utöver det har de kompletterat med egna kostnadsposter.
Vi har undersökt hur medlen har använts på olika sätt. Dels har vi gjort en egen tematisk analys av kostnadsposterna, den ger en övergripande bild över hur regionerna har använt medlen. Dels har vi försökt matcha kostnadsposterna mot de utvecklingsområden som finns i överenskommelserna. I tabell 10 visar vi de kategorier vi har använt oss av i analysen. Vi identifierade nio övergripande kostnadskategorier. Kategorierna matchar till viss del de fem utvecklingsområdena som finns i överenskommelserna.

11.4.3 Redovisningen ger bara en övergripande bild
När vi tagit del av regionernas redovisningar kan vi konstatera att det finns stora skillnader i hur regionerna redovisar medlen. Framför allt finns skillnader i detaljeringsgrad i redovisningen. Generellt är den låg.
Det är relativt enkelt att dela in kostnadsposterna i övergripande kategorier, även om några kostnadsposter inte går att kategorisera. Den övergripande kategoriseringen ger dock inte en tydlig bild av vilka insatser som regionerna har använt pengarna till. För att få en fördjupad bild har vi därför försökt att identifiera underkategorier. För omkring en tredjedel av de redovisade insatserna, mellan 34–45 procent för respektive år, har vi inte tillräckligt med information för att kunna identifiera en underkategori. Som exempel visar vår sammanställning att regionerna använt omkring 7,6 miljarder kronor för utvecklingsområdet Goda förutsättningar för vårdens medarbetare och 4,4 miljarder kronor för Utveckling av nära vård. Av de medlen saknar vi ytterligare information om hur omkring 3 respektive 2,2 miljarder kronor har använts. Omkring 2 procent av de redovisade medlen, 265 miljoner kronor, är övriga kostnader. Det handlar framför allt om indirekta kostnader och kostnader där regionerna själva enbart angett ”övrigt” i redovisningarna.
Samtidigt är det otydligt vad kravet på redovisning av större kostnadsposter innebär, och därmed om regionerna uppfyller kraven på redovisning av medel. Vår bild är att det inte sker någon djupare uppföljning av hur regionerna har använt medlen, varken av Socialstyrelsen eller Kammarkollegiet.
Regionerna ska redovisa hur de använder medlen till Socialstyrelsen
I alla överenskommelser framgår att regionerna ska redovisa hur de använder medlen till Socialstyrelsen. Redovisningen bygger samtidigt på de frågor som Socialstyrelsen ställer till regionerna – om de inte ställer frågor om hur medlen använts får de inte den informationen. I Socialstyrelsens analyser av regionernas insatser inom omställningen finns ingen sammanställning av hur regionerna har använt medlen. När vi har tagit del av de frågor som regionerna ska svara på inom ramen för uppföljningen av överenskommelserna, har vi inte heller kunnat se några frågor om det. Så här skriver Socialstyrelsen (2023g):
”Socialstyrelsens uppdrag handlar inte om att följa upp hur regioner och kommuner har använt de bidrag som staten, via Kammarkollegiet, tilldelat dem inom ramen för överenskommelsen om god och nära vård. Det är inte heller möjligt att följa hur statsbidragen har använts utifrån regioner och kommuners redovisningar till Socialstyrelsen.”
Socialstyrelsen, Uppföljningen av omställningen till en mer nära vård 2022, Utvecklingen i regioner och kommuner, s. 15
11.4.4 Mest pengar har gått till bättre förutsättningar för medarbetarna
Vår analys av medlen utifrån de övergripande kategorierna visar att den största delen har använts för insatser som syftar till att skapa bättre förutsättningar för vårdens medarbetare, se figur 16. Därefter följer insatser som syftar till att utveckla den nära vården.
Figur 16. Användning av tilldelade medel inom överenskommelserna 2020–2022.
Störst andel, drygt hälften, av de totala medlen 2020–2022 har använts för att på olika sätt förbättra förutsättningarna för vårdens medarbetare inom kategorin Goda förutsättningar för vårdens medarbetare, figur 17.
Figur 17. Användning av medel inom kategorin Goda förutsättningar för vårdens medarbetare.
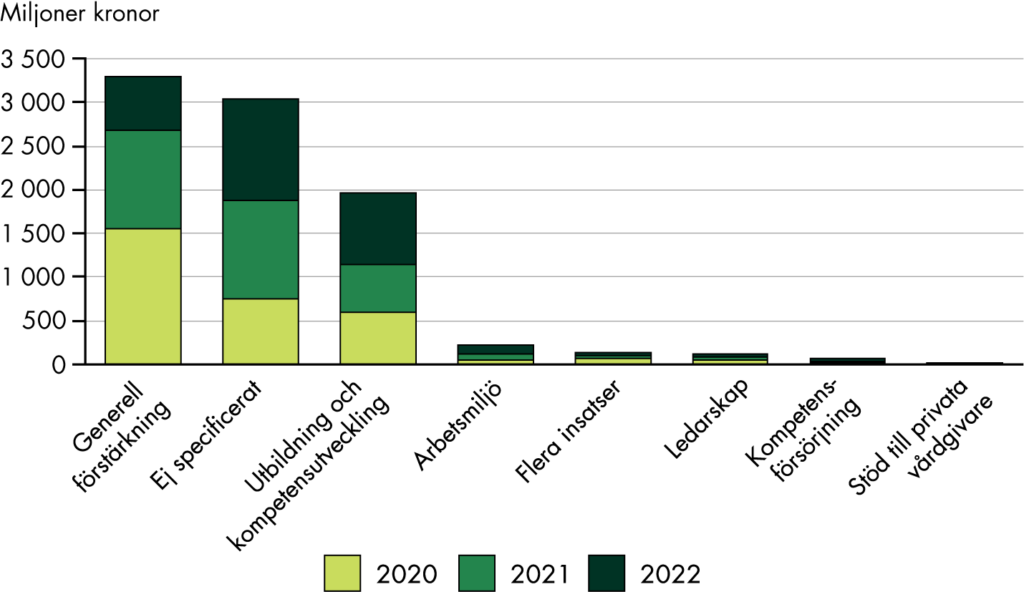
Flera regioner har enbart angett ”goda förutsättningar för medarbetare” i redovisningen. Det går därför inte att urskilja vilken typ av insatser som regionerna har genomfört. En relativt stor andel av medlen redovisas också som generell förstärkning av vården. Kostnadsposter som går att urskilja är utbildningsinsatser som AT- och ST-utbildning för läkare, samt karriärtjänster för sjuksköterskor. Regionerna redovisar också kostnader för en ökad bemanning och höjda löner för personalen. Bara en liten del av kostnaderna är redovisade som specifika insatser för att förbättra arbetsmiljön.
Den näst största kategorin är Utveckling av den nära vården, se figur 18. Omkring 27 procent av de totala medlen 2020–2022 har redovisats i den kategorin.
Figur 18. Användning av medel i kategorin Utveckling av den nära vården.
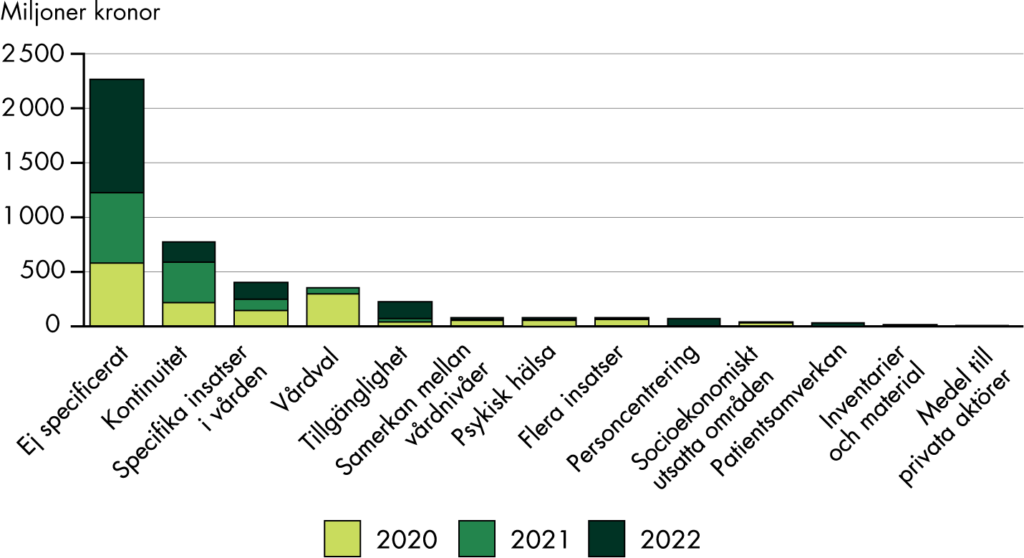
Även här har regionerna i stor utsträckning enbart angett ”utveckling av nära vård” i redovisningen. Det medför att vi inte kan säga något om den specifika användningen av medlen. En del av regionerna har redovisat kostnader för arbetet med fast läkarkontakt och fast vårdkontakt. Utöver det har regionerna också redovisat kostnader för olika specifika insatser i vården. Det handlar framför allt om insatser för att göra vården mer tillgänglig och flytta vården närmre patienterna, insatserna omfattar både primärvård och annan specialiserad vård. Några exempel är mobila team och specifika mottagningar som äldremottagning eller specialistteam för hjärtsvikt, diabetes eller KOL/astma. En del av medlen har också använts för att kunna hålla vårdplatser öppna.
Olika kostnader relaterade till kategorin Digitalisering står för omkring 9 procent av de totalt redovisade medlen 2020–2022, se figur 19. Den största kostnadsposten är framtidens vårdinformationssystem. Därefter har regionerna använt medlen för att stärka den digitala säkerheten. Regionerna har även använt medlen för att utveckla sina system och bekosta inköp av system och utrustning. Det är värt att notera att det är en jämförelsevis lägre andel av medlen där vi inte kan avgöra hur de använts. I överenskommelserna från 2020 var utveckling av 1177 och medel till SKR relaterat till den utvecklingen och utpekat som en specifik insats, vilket avspeglas i redovisningen av kostnaderna.
Figur 19. Användning av medel i kategorin Digitalisering.
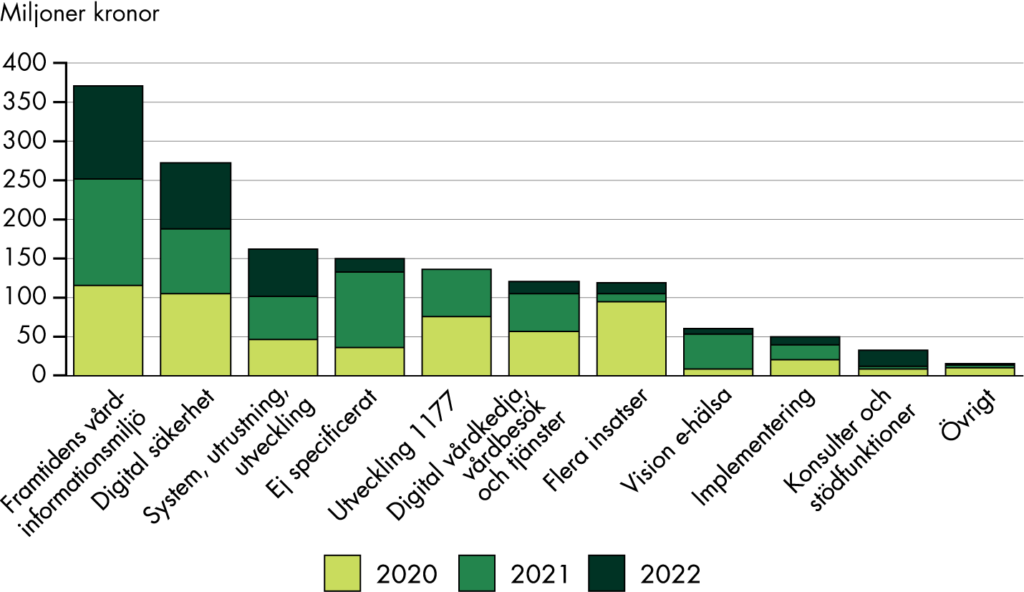
Kategorin Stöd för omställningen omfattar kostnader för olika former av strategiarbete, exempelvis kostnader för att ta fram en målbild för omställningen, men även kostnader för projektledare eller projektkontor. Omkring 5 procent av medlen, 815 miljoner kronor, relaterar till den typen av aktiviteter. Cirka 117 miljoner kronor har redovisats som konsultkostnader. I vissa fall har regionerna även använt medel för att utreda en specifik fråga som relaterar till omställningen, där utredningar om bestämmelser och avgränsningar för hemsjukvård är ett exempel.
11.4.5 Redovisningen av medel relaterar till utvecklingsområdena
Vi har försökt matcha de redovisade kostnaderna mot utvecklingsområdena i överenskommelserna. Resultaten visar att regionerna bara delvis verkar ha använt medlen enligt fördelningen i överenskommelserna, figur 20. De har framför allt redovisat lägre kostnader jämfört med tilldelade medel för området Utveckling av den nära vården med fokus på primärvården, och högre kostnader för området Insatser inom ramen för Vision e-hälsa. Samtidigt har vi kategoriserat alla kostnader som relaterar till digitalisering i den kategorin, trots att beskrivningen i överenskommelserna är smalare. För omkring en miljard kronor av de tilldelade medlen kan vi utifrån redovisningen inte relatera kostnadsposterna till något av utvecklingsområdena.
Figur 20. Fördelning av redovisade och tilldelade medel utifrån utvecklingsområden i överenskommelserna.
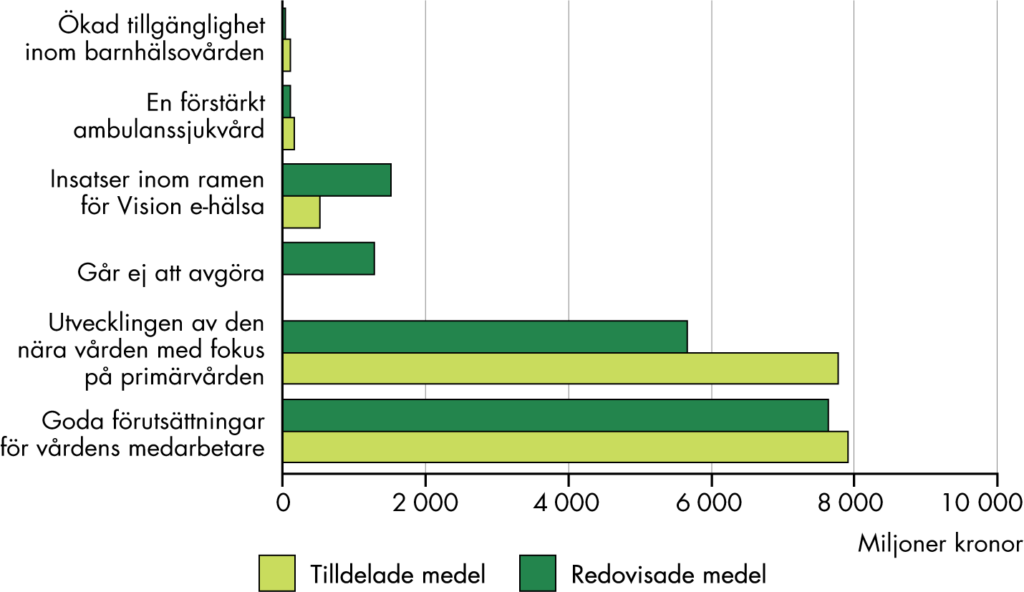
11.4.6 Insatserna i överenskommelserna stämmer inte överens med hur medlen har använts
I överenskommelserna finns exempel på specifika insatser som regionerna bör eller ska göra för att få ta del av medlen. Om regionerna har genomfört insatserna går inte att följa utifrån redovisningen av kostnaderna, eftersom den är på en för övergripande nivå. Det är inte heller någon som följer upp om regionerna genomfört de insatser som de enligt överenskommelserna ska göra och relaterar det till tilldelningen av medel.
Vi har jämfört Socialstyrelsens sammanställning av regionernas insatser och vår analys av hur regionerna har använt medlen. Det vore rimligt att redovisningen av kostnaderna och genomförda insatser i stort sett är samstämmiga. Trots det visar jämförelsen att regionernas redovisade insatser inte fullt ut motsvaras i redovisningen av kostnader. Exempelvis förekommer flera insatser i Socialstyrelsens underlag som inte återspeglas i kostnadsredovisningen.
Det är svårt att avgöra vad skillnaderna mellan redovisningen till Socialstyrelsen och Kammarkollegiet beror på. En uppenbar orsak är att redovisningen av kostnaderna i många fall inte är tillräckligt detaljerad. En annan delförklaring är att vissa åtgärder inte är förknippade med kostnader på ett tydligt sätt, exempelvis insatser för ökad samordning. Vissa mer konkreta insatser är lättare att följa både i redovisningen till Socialstyrelsen och Kammarkollegiet. Det handlar exempelvis om kostnader för utbildning eller olika former av digitalisering, som inköp av ett specifikt system.
11.4.7 Regionrevisorerna ser brister i återrapporteringen
Vi har tagit del av revisionsrapporter från tio regioner. I några av rapporterna kommenterar revisionerna hanteringen och redovisningen av statsbidragen i omställningen. Genomgången av revisionsrapporterna stärker bilden av att det inte finns tydliga rutiner för hur regionerna ska använda och rapportera medlen inom omställningen. Regionrevisorerna beskriver att statsbidragen i vissa fall verkar bli ett generellt bidrag till verksamheterna och inte ett tillskott för att kunna driva utvecklingen mot målen i överenskommelserna eller propositionen.
”Många av bidragen som erhålls har funnits under flera år och verksamheten har bra kontroll över hur bidragen ska användas och hur genomförd verksamhet återrapporteras. Verksamhetsansvariga har dock inte alltid kontroll över hur ekonomin hanteras och hur återrapporteringen sker till den centrala ekonomienheten. Detta sköts av controllers eller ekonomer. Man hänvisar också i flera fall till att det är samordnaren som har kontroll över hur projekten hanteras och hur det ekonomiska utfallet ser ut.”
(KPMG 2022b), Granskning av riktade statsbidrag, Region Dalarna, s. 7
”Vår sammanfattande bedömning är att regionstyrelsen och hälso- och sjukvårdsnämnden inte har en säkerställt en tillräcklig styrning och kontroll över riktade statsbidrag. […] Det finns inte dokumenterade anvisningar/rutiner för bokföring av riktade statsbidrag.”
(Region Jämtland Härjedalen 2022), Granskning av riktade statsbidrag, Region Jämtland Härjedalen, s. 3
”För det riktade statsbidraget God och nära vård – en omställning i hälso- och sjukvården med fokus på primärvården utgör det en del av hälso- och sjukvårdsnämndens budget, utan att särskiljas från den övriga budgeten. Det kan därtill ske politiska satsningar som inte finansieras genom statsbidrag.”
(PWC 2023c), Granskning av omställning till nära vård, Region Örebro län, s. 9
12 Kompetensförsörjning i regioner och kommuner
En förutsättning för att hälso- och sjukvården ska fungera väl är tillgång till rätt kompetens (prop. 2019/20:164). I vårt uppdrag ska vi särskilt följa utvecklingen av kompetensförsörjningen inom primärvården. I det här kapitlet redogör vi för hur tillgången till personal ser ut, samt för några aspekter som har betydelse för förutsättningarna att bemanna verksamheterna.

Det här är våra viktigaste resultat:
- Flera undersökningar bekräftar våra tidigare slutsatser att kompetensförsörjningen är en utmaning och arbetsmiljön i många fall är pressad.
- För att nå målet om 1 100 invånare per specialistläkare behöver antalet läkare öka kraftigt. Regionerna arbetar på olika sätt för att nå det målet. Omställningen kan ge upphov till ändrade kompetensbehov, både i form av förstärkning av befintliga yrkesgrupper samt nya roller och kompetenser.
- Det finns många orsaker till svårigheterna att bemanna vården, exempelvis otillräckliga ekonomiska resurser och konkurrens om personal. Arbetsmiljön gör det också svårt att behålla personal och att attrahera unga till vårdyrken.
- Kartläggningen av utvecklingen av kompetensförsörjningen begränsas av att det inte finns tillgänglig statistik för personal i primärvården, vilket gör det svårt att ha en ändamålsenlig planering av kompetensbehovet.
12.1 Kompetensförsörjning är en förutsättning för omställningen
Regeringen beskriver att en förutsättning för att primärvården ska kunna vara navet i vården är en ändamålsenlig kompetensförsörjning. Det innebär att vårdpersonalens kompetens behöver användas mer ändamålsenligt och att regioner och kommuner behöver förbättra arbetsmiljön och villkoren för vårdens medarbetare (prop. 2019/20:164).
12.1.1 Stärkt kompetensförsörjning är ett mål i överenskommelserna
En förbättrad kompetensförsörjning är en del i målet om en stärkt primärvård. I överenskommelserna är ett specifikt utvecklingsområde Goda förutsättningar för vårdens medarbetare. I överenskommelserna finns även flera mål som är relaterade till kompetensförsörjning. Några exempel är att säkerställa en ändamålsenlig bemanning, att utveckla förutsättningarna på arbetsplatsen och att utbilda vårdens framtida medarbetare. I överenskommelserna står det tydligt beskrivet att det behövs fler AT-tjänster och att tiden från utbildning till legitimation behöver kortas. Det står också att antalet ST-tjänster i allmänmedicin behöver öka.
Överenskommelserna beskriver även vad regioner och kommuner ska göra, bland annat stärka tillgången till flera yrkesgrupper. De ska även säkerställa tillräckligt med tid och kompetens för utvecklingsarbete och att ta fram karriärsutvecklingsmodeller. Andra insatser som kommuner och regioner ska genomföra syftar till att kunna utbilda fler personer och inkluderar bland annat aktiviteter som att skapa fler lärandemiljöer och utforma utbildningsplatser. Regionerna ska också stärka det strategiska arbetet med dimensionering av läkarnas AT- och ST-tjänstgöring.
12.1.2 Specifika medel för att stärka kompetensförsörjningen
Totalt mellan 2020 och 2023 har regeringen avsatt omkring 10,6 miljarder kronor inom utvecklingsområdet Goda förutsättningar för vårdens medarbetare i överenskommelserna (Socialdepartementet & SKR 2020, 2021, 2022, 2023). Av dessa medel ska 1,7 miljarder kronor gå till vidareutbildning för sjuksköterskor och 0,4 miljarder kronor till utvecklings- och karriärmöjligheter för specialistsjuksköterskor. I överenskommelsen för 2023 avsattes också 0,25 miljarder kronor för en satsning på verksamhetsförlagd utbildning. I överenskommelsen för 2024 är det inte angivet hur stor del av medlen som ska gå till det utvecklingsområdet (Socialdepartementet & SKR 2024).
12.2 Kompetensförsörjningen är fortfarande utmanande
I vår rapport Ordnat för omställning? (Vård- och omsorgsanalys 2023b) kartlade vi tillgången till och behovet av personal på vårdcentralerna. Sedan dess har ett antal rapporter med fokus på kompetensförsörjning publicerats. I det här avsnittet redogör vi för hur tillgången till personal inom primärvården ser ut. Sammanställningen bygger på underlag från Nationella vårdkompetensrådet, Socialstyrelsen, Myndigheten för arbetsmiljökunskap samt från yrkes- och fackförbund.
12.2.1 Svårt att rekrytera flera av kompetenserna på vårdcentralen
Det är svårt att få en helhetsbild över kompetensförsörjningen i primärvården. Det finns ingen nationell statistik, och olika undersökningar har olika metoder för att uppskatta tillgången till och behovet av personal. Det medför att siffrorna ofta inte är direkt jämförbara. Alla undersökningar pekar dock åt samma håll – det är brist på personal.
Vilka kompetenser som finns på en vårdcentral beror till stor del på hur uppdraget är utformat, men också på geografiska förutsättningar, demografiska skillnader, ekonomiska förutsättningar och politiska prioriteringar (Socialstyrelsen 2024f). Kompetensmixen på vårdcentralerna har förändrats över tid. Det har blivit allt vanligare med andra yrkeskategorier än läkare och sjuksköterskor, och personalen har ofta olika utbildningsbakgrund (Vård- och omsorgsanalys 2023b).
I vårt tidigare arbete såg vi att det fanns färre specialistläkare och ST-läkare i allmänmedicin 2022 än 2017 i förhållande till antalet listade patienter. Även om många upplever en brist på sjuksköterskor, ökade de inom primärvården 2010–2020. Samtidigt har antalet distriktssköterskor minskat med cirka 5 procent 2019–2020. Antalet psykologer i primärvården har också ökat med cirka 60 procent sedan 2010 (Socialstyrelsen 2023c).
Det är viktigt att komma ihåg att utmaningar med kompetensförsörjning inte är unikt för Sverige, utan aktuella i både våra grannländer och övriga delar av världen. På samma sätt som i Sverige har exempelvis Norge, Danmark och Finland en hög andel praktiserande läkare och sjuksköterskor per 1 000 invånare i en internationell jämförelse. Trots det upplever samtliga länder utmaningar med kompetensförsörjning och bemanning, i synnerhet inom primärvården (Vård- och omsorgsanalys 2024d). Den demografiska utvecklingen väntas försvåra situationen ytterligare (OECD 2023).
12.2.2 Målet om 1 100 invånare per specialistläkare
Socialstyrelsen (2022a) har tagit fram ett nationellt riktvärde om 1 100 invånare som en specialistläkare i primärvården ska vara fast kontakt för. Det saknas i dag läkare för att nå det målet (Socialstyrelsen 2023c, 2023d; Vård- och omsorgsanalys 2023b). Efterfrågan på allmänläkare överstiger tillgången i hela landet, i synnerhet i glesbygd och socioekonomiskt utsatta områden.
I arbetet med att följa regionernas arbete inom omställningen har Socialstyrelsen (2024g) undersökt om regionerna genomfört insatser med anledning av riktvärdet för fast läkarkontakt. 17 regioner genomför någon insats, men typen av insats och tidshorisonten för arbetet varierar. Flera regioner beskriver att de arbetar med att ta fram samlade handlingsplaner för att skapa bättre förutsättningar att utbilda, rekrytera och behålla specialister i allmänmedicin, inklusive utökade möjligheter till ST-tjänstgöring (Socialstyrelsen 2024g).
Sveriges läkarförbund (2024) har gjort en kartläggning av regionernas arbete för att nå riktvärdet. Kartläggningen visar att tre regioner har beslutat om riktvärdet för fast läkarkontakt och samtidigt även beslutat om handlingsplaner för att nå målet. Tio regioner har beslutat om att sträva mot riktvärdet.
Andelen specialister i allmänmedicin är i stort sett oförändrad
Regeringen beskriver att ett centralt mått för att följa omställningen är andelen utfärdade specialistbevis i allmänmedicin (prop. 2019/20:164). Det har inte skett någon stor ökning, utan andelen varierade mellan 20 och 23 procent 2016–2023, figur 21. Även om andelen specialister är relativt konstant har antalet specialister i allmänmedicin ökat något. Det ska dock sättas i relation till att antalet läkare även ökat.
Figur 21. Andel utfärdade specialistbevis i allmänmedicin av totalt antal specialistbevis per år, 2016–2023.
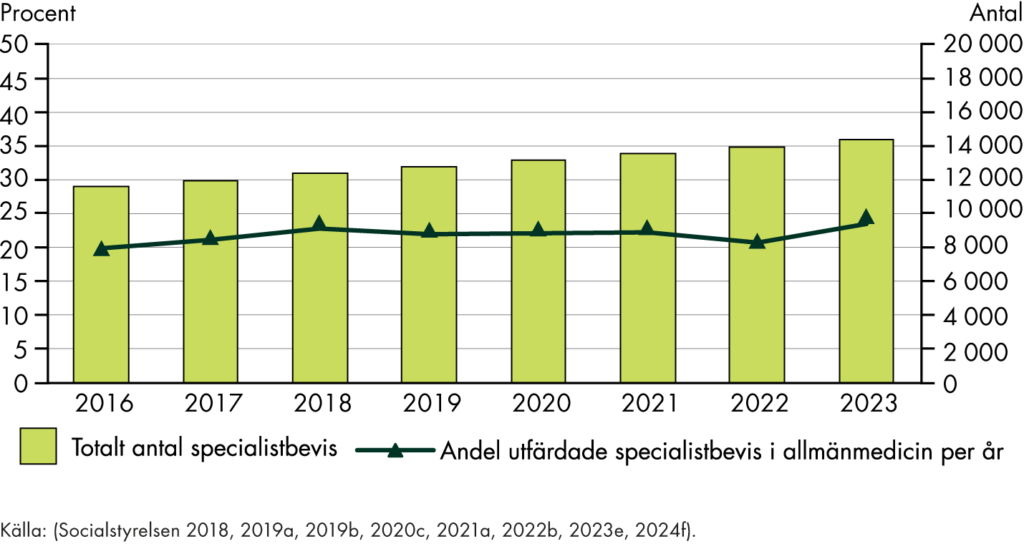
I överenskommelserna om en god och nära vård skriver regeringen och SKR att det är viktigt att korta tiden från utbildning till legitimation. Vissa aktörer beskriver att det inte råder brist på legitimerade läkare, utan snarare en brist på AT-platser (Socialstyrelsen 2024d). Den genomsnittliga väntetiden till att få börja AT-tjänstgöring var 2023 drygt 10 månader (Sveriges yngre läkares förening 2024). Det är en liten minskning jämfört med året innan.
12.2.3 Även svårt att rekrytera personal i kommunerna
En svårighet när det gäller personalstatistik för den kommunala primärvården är att det oftast inte går att särskilja hälso- och sjukvård från omsorg. Flera kommuner har också svårt att uppskatta sitt samlade kompetensbehov utifrån beslutad budget (Nationella vårdkompetensrådet 2024). Flera undersökningar visar ändå på liknande resultat, att det är bristen på sjuksköterskor som är den största utmaningen för kommunerna även om vissa kommuner också har svårt att rekrytera fysio- och arbetsterapeuter (Nationella vårdkompetensrådet 2024; Socialstyrelsen 2024d).
Svårigheten att rekrytera sjuksköterskor till kommunernas hälso- och sjukvård håller i sig från tidigare år och kan påverkas av att det finns ett ökat antal patienter med omvårdnadsbehov som också har behov av personal med medicinsk kompetens (Socialstyrelsen 2024d). Den legitimerade personalen inom den kommunala hälso- och sjukvården har ofta en konsultativ roll, medan annan omsorgspersonal utför själva insatserna (Nationella vårdkompetensrådet 2024). Ofta är bemanningen så begränsad att den legitimerade personalen inte har tid att utföra vårdinsatser själva eller följa upp den delegerade vården i den omfattning som behövs (SOU 2022:41).
I relation till befolkningsmängden minskade den legitimerade personalen i kommunerna 2015–2020. Under samma period ökade kostnaderna för den kommunala hälso- och sjukvården. Det kan vara ett tecken på att olegitimerad personal oftare utför hälso- och sjukvårdsuppgifter på delegation. Samtidigt kan en minskning av legitimerad personal medföra en ökning av hyrpersonal som inte ingår i personalstatistiken (Socialstyrelsen 2023g).
12.2.4 Omställningen beskrivs öka kompetensbehovet
Omställningen kan öka behovet av personal. Nya arbetssätt kan medföra att andra kompetenser behövs eller att befintliga kompetenser används på ett nytt sätt. Det kan exempelvis handla om logopeder, dietister, psykologer, farmaceuter och kuratorer (Nationella vårdkompetensrådet 2024). En förflyttning där allt fler patienter vårdas i hemmet kan också ge upphov till andra kompetensbehov, exempelvis att arbetsterapeuter får en mer framträdande roll (Socialstyrelsen 2024d).
Samtidigt som insatser pågår för att förflytta vård från sjukhus till patientens hem eller till primärvården har det inte skett en tydlig förflyttning av personal från den specialiserade vården (Socialstyrelsen 2024e). En kartläggning från Socialstyrelsen (2024d) visar att majoriteten av den legitimerade hälso- och sjukvårdspersonalen arbetar inom den specialiserade vården. Vårdtiden inom den specialiserade vården har samtidigt minskat sedan 2013, vilket har medfört att eftervård och omvårdnad i större utsträckning sker i patientens hem. Det kräver att det finns medicinsk kompetens och ett större utbud av omvårdnadstjänster i kommunens verksamhet.
Regionrevisorerna: Stärk kompetensförsörjningen
Vi har tagit del av regionrevisorernas granskningar av omställningen, se kapitel 16. Revisorernas arbete fokuserar dels på om det gjorts någon bedömning av hur omställningen påverkar regionens kompetensbehov i primärvården, dels på hur regionen planerar för en tillräcklig kompetensförsörjning framåt. I sex av sju granskningar bedömer revisorerna att det inte finns en tillräcklig kompetensförsörjning och att det saknas en plan för hur det ska säkerställas framåt.
I tre av de tio granskade regionerna lämnar regionrevisorerna rekommendationer om att stärka kompetensförsörjningen i primärvården. Rekommendationerna uppmanar på olika sätt regionstyrelser och ansvariga nämnder att dels bedöma hur kompetensbehovet påverkas av omställningen, dels vidta åtgärder för att säkerställa tillgången till personal med rätt kompetens framåt. Bland annat behöver man göra behovsbedömningar och kartlägga tillgången till personal med specifikt fokus på specialistläkare i allmänmedicin.
12.3 Kompetensbristen har många orsaker
Kompetensförsörjningen påverkas av flera faktorer. I det här avsnittet redogör vi för några faktorer som har betydelse för en adekvat bemanning.
12.3.1 Brist på statistik gör det svårt att bedöma kompetensbehovet
Vi har tidigare konstaterat att det saknas heltäckande data om kompetensförsörjningen i hälso- och sjukvården, vilket innebär att det är svårt att beskriva utvecklingen. En annan konsekvens är att vårdens huvudmän saknar uppgifter för att planera kompetensförsörjningen (Vård- och omsorgsanalys 2023b). Nationella vårdkompetensrådet (2024) beskriver att det saknas krav på processer för att planera resurser och kompetensbehov. Utöver det behövs ofta en djupare genomlysning av verksamheten än vad som sker i dag, för att kunna bedöma kompetensbehovet. Rådet menar att det i princip är omöjligt att ha en hållbar planering av personaltillgången under nuvarande förhållanden. Otydligheterna när det gäller personaltillgången medför också att det är svårt att dimensionera utbildningar vid universitet och högskolor utifrån arbetsmarknadens behov.
Socialstyrelsen har fått i uppdrag av regeringen att ta fram statistik om hälso- och sjukvårdspersonal inom primärvården med fokus på personal som arbetar med psykisk ohälsa. Uppdraget ska redovisas under våren 2026 (Socialdepartementet 2022b).
12.3.2 Konkurrens om personal mellan region och kommun
Socialstyrelsen (2023g) bedömer att kompetensförsörjningen påverkar de praktiska möjligheterna att öka primärvårdens resurser och därmed att nå målet om en stärkt primärvård. Många verksamhetsföreträdare beskriver att det är en hög arbetsbelastning och stora rekryteringsbehov och att problemen i praktiken blivit större. Socialstyrelsens kartläggning visar också att regioner och kommuner delvis konkurrerar om samma personal. När antalet sysselsatta med legitimation har ökat i regionernas primärvård i ett visst län har samtidigt antalet minskat i länets kommuner. Det kan tyda på att en resursförstärkning i form av mer personal i en del av primärvården kan försämra tillgången i en annan del av primärvården.
12.3.3 Högre risk för ohälsa och sjukskrivning i sämre arbetsmiljö
Arbetsmiljön i primärvården är ansträngd. Flera yrkesgrupper är högriskyrken för sjukskrivning till följd av psykiatriska diagnoser, och både specialistläkare och ST-läkare i allmänmedicin har fler sjukdagar än läkare och ST-läkare i andra sektorer i hälso- och sjukvården (Försäkringskassan 2020; Socialstyrelsen & Nationella vårdkompetensrådet 2022; Vård- och omsorgsanalys 2023b). Vi har tidigare visat att läkare inom primärvården känner sig mycket stressade, flera upplever symtom på utmattning och många överväger att byta arbete (Vård- och omsorgsanalys 2023c). Det är i linje med en kartläggning från 2023 som visar att tre av tio läkare, sjuksköterskor och undersköterskor inom den kommunala och regionala vården har symtom på stressrelaterad ohälsa (Myndigheten för arbetsmiljökunskap 2023). Enligt en sammanställning (Facken i välfärden 2024) har personal inom kommuner och regioner högst sjukskrivningstal och risk för framtida sjukskrivningar. Även en nyligen genomförd undersökning bland fysioterapeuter visar att de inte hinner med sina arbetsuppgifter och att det är vanligt med etisk stress (Fysioterapeuterna 2024).
12.3.4 Många överväger att lämna yrket och hälso- och sjukvården
Brister i arbetsmiljön medför att personalen söker sig ifrån hälso- och sjukvården (Fysioterapeuterna 2024; Myndigheten för arbetsmiljökunskap 2023; Nationella vårdkompetensrådet 2024). Det varierar i vilken utsträckning olika yrkeskategorier arbetar i sin yrkesroll, och andelen minskar ju längre tid man har haft sin legitimation. Många läkare inom primärvården arbetar deltid på grund av brister i arbetsmiljön, vilket kan vara ett tecken på att de inom några år lämnar yrket helt (Socialstyrelsen 2024d). Fysioterapeuterna (2024) beskriver en hårt pressad arbetssituation, där många överväger att byta arbetsplats eller arbeta på bemanningsföretag.
Skälet till att lämna sin yrkesroll kan också påverkas av karriär- och utvecklingsmöjligheter, möjligheten att använda sitt yrkeskunnande i andra yrkesroller, utbildningens längd samt anställnings- och arbetsvillkor (Nationella vårdkompetensrådet 2024). Nationella vårdkompetensrådet (2024) menar att det är oroande om personal som vill jobba kvar ändå väljer att lämna yrket och att det behövs mer kunskap om varför hälso- och sjukvårdspersonal väljer att lämna yrket.
12.3.5 Förslag på insatser för att förbättra kompetensförsörjningen
Regeringen har tillsatt flera uppdrag som ska generera förslag på hur kompetensförsörjningen kan stärkas. Uppdragen har främst gått till Nationella vårdkompetensrådet som både tagit fram en nationell plan för hälso- och sjukvårdens kompetensförsörjning och förslag som ska stärka medarbetarna och säkra den framtida kompetensförsörjningen inom primärvården (Nationella vårdkompetensrådet 2024; Socialstyrelsen & Nationella vårdkompetensrådet 2022). Förslagen riktar sig både till regeringen, vårdens huvudmän samt universitet och högskolor, och är i stort sett samstämmiga.
Flera av förslagen fokuserar på att förbättra den organisatoriska och sociala arbetsmiljön. Andra förslag rör utbildning och forskning vid universitet och högskolor (Nationella vårdkompetensrådet 2024). För att stärka kompetensförsörjningen i primärvården menar rådet att de digitala grundförutsättningarna behöver stärkas. Exempelvis genom att etablera välfungerande digitala arbetssätt och att digitala verktyg utformas utifrån verksamhetens behov. Det omfattar också att undanröja tekniska och juridiska hinder för att digitala verktyg och arbetssätt ska kunna användas fullt ut (Socialstyrelsen & Nationella vårdkompetensrådet 2022).
Ytterligare ett förslag för att stärka kompetensförsörjningen i primärvården är att tillsätta en nationell samordnare för att stärka regionernas arbete med att nå riktvärdet om 1 100 invånare per specialistläkare i primärvården (Socialstyrelsen & Nationella vårdkompetensrådet 2022). Regeringen behöver också avsätta medel för att öka antalet ST-tjänster i allmänmedicin, för att på lång sikt öka antalet specialister (Socialstyrelsen & Nationella vårdkompetensrådet 2022). Anställda inom primärvården bör också ha utrymme att söka forskningsmedel och tid för att forska (Socialstyrelsen & Nationella vårdkompetensrådet 2022).
Särskilda utmaningar i kommunal hälso- och sjukvård har utretts
Utredningen Stärkt medicinsk kompetens i kommunal hälso- och sjukvård (SOU 2024:72) har haft i uppdrag att lämna förslag som kan skapa bättre förutsättningar för personal- och kompetensförsörjningen i den kommunala hälso- och sjukvården. Enligt utredningen behöver de förslag som läggs fram vara i linje med omställningen och ta hänsyn till att de framtida behoven är störst inom primärvården.
Ett av förslagen är inriktat på att förbättra arbetssituationen för läkarna i primärvården. Resterande förslag syftar till att på olika sätt göra det mer attraktivt för legitimerade yrkesgrupper att arbeta inom den kommunala hälso- och sjukvården. Förslagen överlappar delvis med de förslag som Nationella vårdkompetensrådet tagit fram (Nationella vårdkompetensrådet 2024; Socialstyrelsen & Nationella vårdkompetensrådet 2022). Bland annat föreslår utredningen att förslaget att tillsätta en nationell samordnare för att nå riktvärdet om 1 100 invånare per specialistläkare i allmänmedicin ska genomföras. Utredningen föreslår också att regeringen ska ge Socialstyrelsen i uppdrag att utveckla en nationell ledarskapsutbildning riktad till chefer inom den kommunala hälso- och sjukvården, samt avsätta särskilda medel till kommuner för vidareutbildning av specialistsjuksköterskor i kommunal hälso- och sjukvård.
13 Omställningen i den kommunala hälso- och sjukvården
Kommunalt finansierad hälso- och sjukvård är huvudsakligen vård som ges på primärvårdsnivå. Enligt regeringen har den kommunala hälso- och sjukvården en nyckelroll i omställningen. Ett ökat fokus på den kommunala hälso- och sjukvården samt samverkan mellan regioner och kommuner är därför centralt för att uppnå en god och nära vård (prop. 2019/20:164). I det här kapitlet redogör vi för centrala aspekter av omställningen i den kommunala hälso- och sjukvården. Resultaten är baserade på en enkätundersökning till medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR) i kommunerna som vi genomförde våren 2024. Vi har även genomfört kompletterande intervjuer med MAS och MAR som är anställda hos privata vårdgivare.

Det här är våra viktigaste resultat:
- Fler patienter har behov av insatser inom den kommunala hälso- och sjukvården och insatsernas komplexitet har ökat de senaste 5–10 åren. Samtidigt framstår ansvarsfördelningen mellan regioner och kommuner som otydlig. De som svarat på enkäten upplever en ansvarsförskjutning från regionerna till kommunerna.
- Kommunernas samverkan med vårdcentralerna fungerar generellt sett bättre än samverkan med annan specialiserad vård. Samverkan upplevs också fungera förhållandevis bra för personer i särskilt boende för äldre och i hemsjukvården, men sämre för personer som bor på LSS-boende och socialpsykiatriskt boende.
- För att nå målen för omställningen behövs en ökad samsyn mellan regioner och kommuner om vad omställningen innebär. Den kommunala och framför allt den regionala primärvården behöver också få mer personal och ekonomiska resurser. Kommunerna behöver också till viss del ändra sina arbetssätt, exempelvis genom ökat fokus på förebyggande arbete och digitalisering.
- MAS och MAR som är anställda hos privata vårdgivare delar i stor utsträckning de synpunkter som framkommit i enkäten som var riktad till MAS och MAR i kommunerna.
13.1 Enkät med fokus på kommunal hälso- och sjukvård
För att belysa kommunernas roll i omställningen har vi genomfört en enkät till MAS och MAR i samtliga kommuner. Enkäten har fokuserat på den kommunala hälso- och sjukvården. Syftet var att öka kunskapen om hur de uppfattar omställningen och hur de ser på den kommunala hälso- och sjukvårdens uppdrag. I enkäten ställde vi frågor om förutsättningarna och utvecklingen inom centrala områden för omställningen. Svaren är baserade på de bedömningar som MAS och MAR gör utifrån deras uppdrag och roll.
13.1.1 Kommunerna står för omkring 40 procent av primärvården
Kommunerna står för omkring 40 procent av all den primärvård som ges till befolkningen varje år (Vård- och omsorgsanalys 2021d). Den primärvård som bedrivs i kommunal regi kallas ofta kommunal hälso- och sjukvård. Kommunerna är skyldiga att erbjuda sjukvårdsinsatser på primärvårdsnivå i kommunala boendeformer som särskilt boende för äldre, LSS-boenden och socialpsykiatriska boenden (12 kap. 1 § HSL).
Regionerna är ansvariga för sjukvårdsinsatser i hemmet, men får överlåta ansvaret till kommunerna efter överenskommelse. Kommunerna ersätts för det genom skatteväxling. Kommunernas ansvar är också begränsat till insatser inom primärvården. Det är alltid regionens ansvar att tillhandahålla läkarresurser i samverkan med kommunen (16 kap. 1 § HSL).
Sedan 2014 har kommunerna i alla län på olika sätt ingått överenskommelser med regionerna om att ta över ansvaret för hälso- och sjukvårdsinsatser till fler grupper. Vilka insatser som omfattas skiljer sig åt mellan olika kommuner och regleras i specifika avtal mellan kommuner och regioner. Ett undantag är också Stockholms län där ansvaret för sjukvård i hemmet fortfarande ligger på regionen, förutom i Norrtälje kommun.
Hur den kommunala sjukvården är organiserad varierar stort över landet. Många kommuner utför stora delar av den kommunala hälso- och sjukvården i egen regi, men det förekommer också att kommunerna upphandlar hela eller delar av det kommunala sjukvårdsansvaret, genom LOU eller valfrihetssystem (SKR 2023c).
13.1.2 Varje kommun måste ha minst en MAS
Enligt 11 kap. 4 § HSL ska det finnas minst en MAS i varje kommun. Enligt 4 kap. 6 § hälso- och sjukvårdsförordningen (2017:80) ska MAS ansvara för att patienter i kommunal hälso- och sjukvård får en säker och ändamålsenlig vård av god kvalitet inom kommunens ansvarsområde. MAS ansvarar också för att patienter får den sjukvård som läkare ordinerat, för journalföring och för att det finns rutiner för läkemedelshantering. Om rehabiliterande insatser är dominerande inom ett verksamhetsområde, får en fysioterapeut eller en arbetsterapeut överta de uppgifter som är ålagda MAS. Det kallas medicinskt ansvarig för rehabilitering (11 kap. 4 § HSL).
MAS och MAR har ett övergripande medicinskt ansvar för den sjukvård som bedrivs i kommunerna, men har däremot inte ansvar för verksamheterna som utför arbetet. Det är i stället verksamhetschefen som har ansvar att leda, planera och kontrollera att den enskilda verksamheten lever upp till kravet på god vård enligt 4 kap. 2 § HSL.
13.1.3 MAS och MAR i de flesta kommuner har svarat
Vi har identifierat MAS och MAR i kommunerna som en relevant målgrupp för att få mer kunskap om den kommunala hälso- och sjukvården och omställningen till en god och nära vård. Vi gjorde ett enkätutskick till samtliga kommuners MAS- och MAR-funktion under april och maj 2024. Vi uppmuntrade MAS och MAR att besvara enkäten gemensamt, men de fick själva bedöma vilka som skulle vara med och svara. Vi var också tydliga med att vi önskade ett svar per kommun.
Vi fick svar från 253 kommuner, vilket motsvarar en svarsfrekvens på 87 procent. Totalt fanns det 308 MAS och 140 MAR i de kommuner som svarat på enkäten. Vi noterar att andelen kommuner som har minst en MAR anställd verkar ha ökat jämfört med tidigare kartläggningar. Våra resultat visar att det finns en MAR i 129 kommuner, vilket motsvarar 51 procent av vårt urval. Exempelvis hade bara 60 av 290 kommuner, 21 procent, en anställd MAR 2017 (SOU 2018:39). I nästan alla kommuner som svarat på enkäten, 98 procent, har den som är MAS varit med och svarat och i drygt hälften, 53 procent, har även den som är MAR deltagit. MAR har besvarat enkäten i de 2 procent av kommunerna där MAS inte deltog. I 11 procent av kommunerna har även andra yrkesgrupper varit med och svarat, exempelvis verksamhetschefer, enhetschefer och strateger. I bilaga 5 finns mer information om enkäten och svarsfrekvenser.
13.1.4 Vi har intervjuat MAS och MAR hos privata vårdgivare
I många kommuner finns privata vårdgivare som på olika sätt ansvarar för hälso- och sjukvårdsinsatser. Det kan exempelvis vara privata vårdgivare som driver särskilda boenden för äldre, LSS- eller socialpsykiatriska boenden. Många privata vårdgivare har egna MAS- och MAR-funktioner. Vissa kommuner ställer också krav på att det ska finnas en MAS, och ibland även en MAR, på vårdgivarnivå. Som ett komplement till vår enkät har vi gjort intervjuer med MAS och MAR som är anställda hos privata vårdgivare. Intervjupersonerna rekryterades via Riksföreningen MAS och MAR. Totalt intervjuades sex personer, se bilaga 6.
Vi har inte haft möjlighet att nå MAS och MAR på vårdgivarnivå med vår enkät. Det beror framför allt på att det inte finns någon förteckning över vård- och omsorgsbolag som ansvarar för kommunala hälso- och sjukvårdsinsatser och vilka som har en MAS eller MAR.
13.2 Kommunala vården har förändrats
Vi har tidigare sett en kostnadsökning inom den kommunala hälso- och sjukvården, och en tänkbar förklaring skulle kunna vara att kommunerna ger vård till fler personer med komplexa vårdbehov (Vård- och omsorgsanalys 2021d). Samtidigt finns begränsade möjligheter att följa utvecklingen av antalet patienter och insatser i kommunal hälso- och sjukvård. I enkäten har vi därför ställt frågor om ifall den kommunala hälso- och sjukvården har förändrats de senaste 5–10 åren. Vi har också ställt frågor om MAS och MAR tycker att det är tydligt vilka insatser och åtgärder som ingår i kommunernas sjukvårdsansvar.
13.2.1 Otydlig ansvarsfördelning mellan kommuner och regioner
Våra resultat visar att MAS och MAR själva upplever sitt uppdrag som tydligt, men att det uppstår otydligheter i ansvarsfördelningen gentemot regionen. De flesta, 80 procent, svarar att det är tydligt vilka sjukvårdsinsatser och åtgärder som ingår i den kommunala hälso- och sjukvården. I storstadskommunerna upplever dock en lägre andel, 63 procent, att uppdraget är tydligt.
Många utvecklar sina svar i fritext. Vissa beskriver att det finns otydligheter i vilka insatser som den kommunala hälso- och sjukvården förväntas göra och att det saknas en tydlig definition av den kommunala primärvårdens uppdrag. Andra menar att det är tydligt vad som ingår i uppdraget och att otydligheterna uppstår i samverkan med regionen. Det handlar framför allt om att regionerna och kommunerna har olika syn på ansvarsfördelningen och på vilka insatser som kan utföras inom primärvården respektive specialistvården. Vissa beskriver att regionerna inte har en tillräcklig förståelse för kommunal verksamhet. Några nämner även att kommunernas hälso- och sjukvårdsansvar för patienter på LSS- och socialpsykiatriska boenden behöver förtydligas.
”Definitionen är primärvårdsnivå, men ingenstans finns det beskrivet var gränsen för specialiserad sjukvård går. Gränsen förflyttas konstant beroende på vad slutenvården har för resurser, orelaterat till patientsäkerheten.”
”Hälso- och sjukvårdsuppdraget ter sig tydligt för kommunen men vi märker mer och mer att regionen tolkar kommunens uppdrag annorlunda än kommunen (hemsjukvårdsavtalet). Regionen har inte förståelse för vad som är primärvårdsnivå och avancerad sjukvård.”
13.2.2 Fler behöver insatser i kommunal hälso- och sjukvård
Resultaten visar också att fler patienter får vård inom den kommunala hälso- och sjukvården, och att insatsernas komplexitet har ökat. I enkäten frågade vi om antalet patienter, vårdbehovet och insatsernas komplexitet har förändrats de senaste 5–10 åren. De allra flesta, 73 procent, svarade att antalet patienter som behöver insatser från den kommunala hälso- och sjukvården har ökat. Ungefär en fjärdedel svarade att antalet är oförändrat. Ingen svarade att antalet minskar.
I fritextsvaren beskriver några att antalet patienter inte ökat, men att patienterna har mer komplexa vårdbehov. De ökade behoven beskriver de som en konsekvens av kortare vårdförlopp inom slutenvården. Andra beskriver att det tillkommit nya patientgrupper, exempelvis yngre personer som har behov av mer avancerad vård. Totalt är det 98 procent som beskriver att vårdbehoven respektive insatsernas komplexitet har ökat.
I fritextsvaren beskriver flera också att de upplever en ansvarsförskjutning från regionerna till kommunerna. Det medför i sin tur en förflyttning av insatser till den kommunala hälso- och sjukvården. Vissa upplever också att omställningen används som ett skäl för regionen att överlämna fler patienter till den kommunala hälso- och sjukvården.
”Patienter som kommunens hälso- och sjukvård arbetar med har mer komplexa behov. Allt större påtryckningar från regionen att kommunen ska ta emot patienter som kräver mer specialistkompetens. Kortare vårdtider på sjukhus och utskrivningarna sker allt snabbare utan att det säkerställts en trygg hemgång.”
”Alltmer komplexa och specialiserade insatser utförs inom kommunal hälso- och sjukvård. Regionens specialistvård vill ofta att den kommunala hälso- och sjukvården ska utföra specialiserade insatser trots att det endast är skatteväxlat primärvårdsinsatser.”
Lagen (2017:612) om samverkan vid utskrivning från sluten hälso- och sjukvård pekas i fritextsvaren också ut som en bidragande orsak till att fler patienter med komplexa behov får insatser i den kommunala hälso- och sjukvården. Lagen trädde i kraft den 1 januari 2018 och syftade till att korta vårdtiderna och frigöra vårdplatser (Vård- och omsorgsanalys 2020).
13.3 Stora skillnader i upplevelsen av samverkan
Vi har undersökt hur MAS och MAR upplever att samverkan med olika aktörer inom hälso- och sjukvården och omsorgen fungerar. Vi har även frågat hur de upplever samverkan för olika patientgrupper.
13.3.1 Samverkan fungerar bäst med vårdcentralerna
Våra resultat visar att det finns skillnader i hur samverkan fungerar mellan olika delar av vården. Samverkan med vårdcentralerna anser MAS och MAR fungerar bäst, medan samverkan med psykiatrin har störst brister, figur 22. Samverkan verkar generellt fungera sämre i storstadskommuner, förutom när det gäller den psykiatriska vården där vi inte ser några större skillnader mellan kommuntyper.
Figur 22. Andel som svarat på frågan om hur samverkan med vårdcentraler fungerar.
Hur fungerar samverkan mellan den kommunala hälso- och sjukvården och följande aktörer?
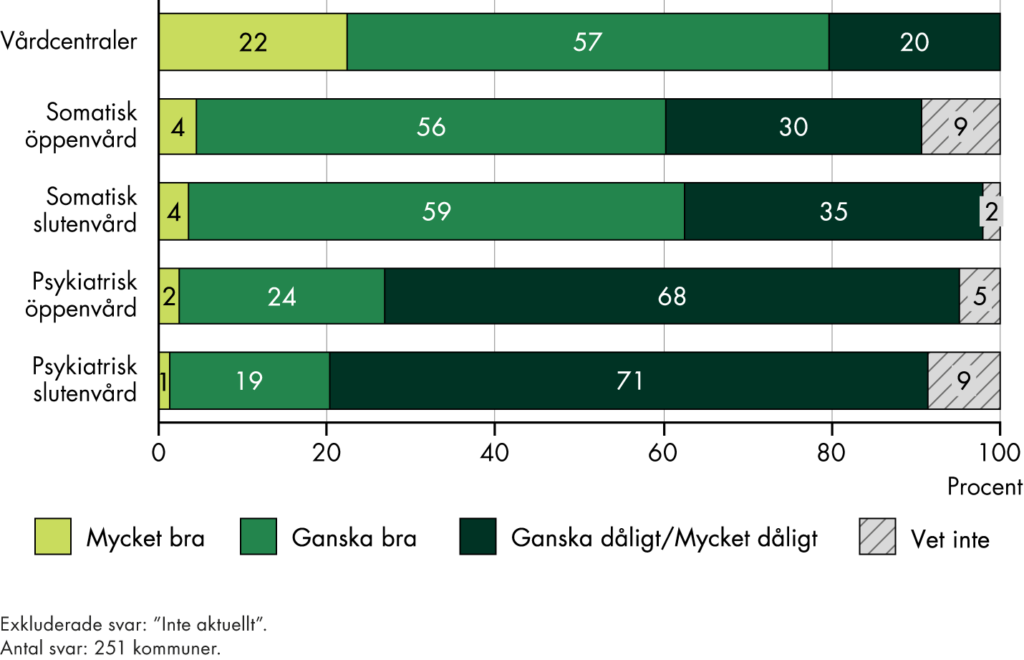
13.3.2 Samverkan fungerar sämre vid utskrivning från psykiatrin
Vi har undersökt hur samverkan fungerar vid utskrivning av patienter från slutenvården. Samverkan tycks fungera sämre vid utskrivning från psykiatrin än den somatiska vården. En klar majoritet, 69 procent, svarar att samverkan vid utskrivning från somatisk slutenvård fungerar bra. Vi ser ett sämre resultat när det gäller den psykiatriska vården. Bara 29 procent svarar att samverkan om patienter som skrivs ut från den psykiatriska slutenvården fungerar bra. Återigen ser vi att samverkan fungerar sämre i storstadskommuner. För den psykiatriska vården är dock de geografiska skillnaderna mindre. När de som svarat på enkäten utvecklar sina svar i fritext förtydligar de bland annat att samverkan fungerar olika bra beroende på vilken aktör de samverkar med, och kan vara personberoende. De beskriver också att det finns en utmaning i att behöva samverka med flera aktörer.
”Vi har flera husläkarmottagningar, vissa fungerar riktigt bra, vissa fungerar väldigt dåligt.”
”Svårt med generella svar. Svårt att gradera då det finns flera vårdcentraler och samverkan fungerar olika bra med dessa. Detsamma gäller den öppna specialistvården samt psykiatrin. Men min sammanfattande bedömning gällande samverkan är som ovan.”
En del nämner svårigheter att samverka med psykiatrin. Det beror bland annat på att det är svårt att få kontakt och hitta gemensamma samarbetsformer. I vissa fall beskrivs sekretessregler som ett hinder för samverkan. Några nämner att samarbetet har blivit bättre, men att det fortfarande finns en del att göra.
”Psykiatrin har samverkan aldrig fungerat med under de snart 10 år jag arbetat som MAS. Det är som om de inte anser sig tillhöra övrig hälso- och sjukvård utan har sina egna rutiner och riktlinjer som de inte behöver delge övriga samarbetspartners.”
”Det är många gånger svårt att få den hjälp som behövs av den psykiatriska slutenvården när det kommer till patienter som är för svåra att hantera i den kommunala vården.”
13.3.3 Samverkan fungerar olika bra för olika patientgrupper
Vi har också frågat hur samverkan fungerar för olika patientgrupper. Även här varierar resultaten. Samverkan verkar fungera bäst för personer som bor på särskilt boende för äldre, och betydligt sämre för personer på LSS-boenden och socialpsykiatriska boenden, se figur 23.
Figur 23. Andel kommuner som svarar på frågan hur samverkan mellan kommunal hälso- och sjukvård och andra vårdgivare fungerar.
Hur fungerar samverkan mellan den kommunala hälso- och sjukvården och andra vårdgivare när det gäller följande patientgrupper?
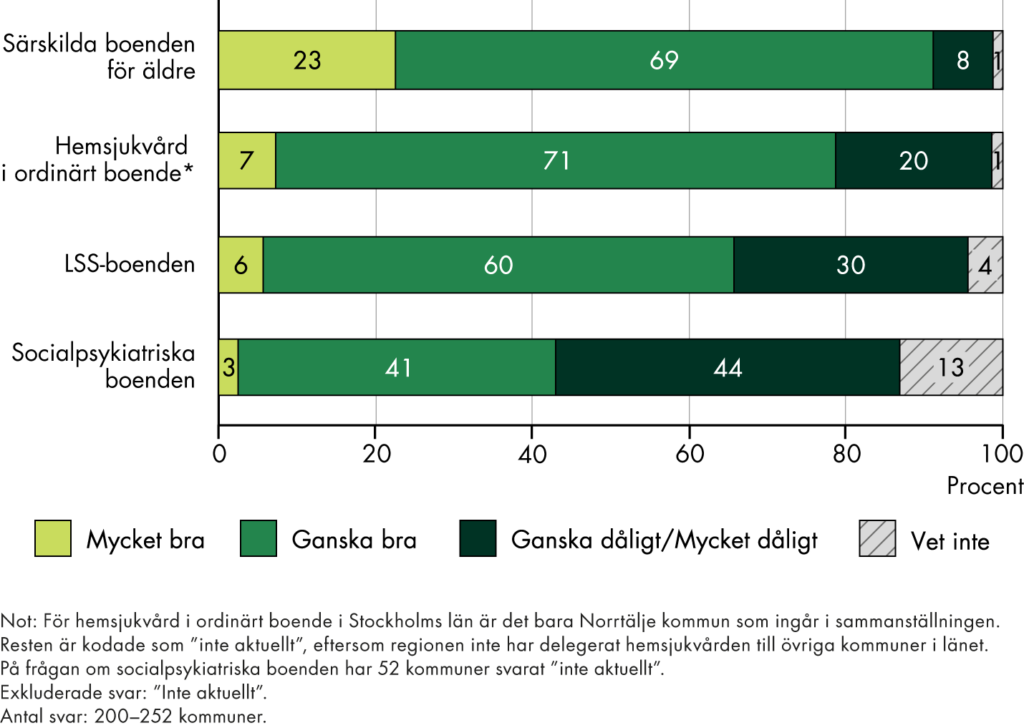
Samverkan om personer i hemsjukvården verkar fungera något sämre i storstadskommuner. Observera att enbart Norrtälje kommun från Stockholms län är med i sammanställningen. När det gäller samverkan om personer på LSS-boenden svarar 43 procent av storstadskommunerna att samverkan fungerar bra. Motsvarande resultat för blandade kommuner och landsbygdskommuner är 64 procent och 72 procent.
Det framkommer i fritextsvaren att skillnaderna i samverkan för olika patientgrupper främst beror på otydlig ansvarsfördelning. Ansvarsfördelningen är tydligast för patienterna på särskilda boenden för äldre, följt av patienterna inom hemsjukvården. De som svarat på enkäten beskriver också att vårdbehoven kan variera mellan olika personer, framför allt på LSS-boenden och socialpsykiatriska boenden. Personer i de boendeformerna kan behöva insatser från både somatisk och psykiatrisk vård, vilket medför att samverkan blir mer komplex. I praktiken är det ofta upp till personen själv att söka vård.
”Ansvar för läkarmedverkan utifrån LSS och socialpsykiatrin behöver förtydligas, samverkan med de som har komplexa behov behöver förtydligas. Mycket ansvar läggs på den kommunala primärvårdens sjuksköterska.”
”Mer utmanande med patienter inom LSS och socialpsykiatrin. Delvis på grund av att det kommunala uppdraget enbart innefattar sjuksköterskor och inte rehab. Men också eftersom samverkan med den psykiatriska slutenvården brister.”
13.4 Kontinuitet och läkarmedverkan fungerar olika bra
Patienter som har behov av det ska enligt lag få en fast läkarkontakt på sin vårdcentral. Samtidigt har patienter som vårdas inom den kommunala hälso- och sjukvården inte alltid möjlighet att söka vård på vårdcentralen. I de fallen behöver de läkare som ger stöd till den kommunala hälso- och sjukvården också fungera som fasta läkare och tillgodose patienternas behov av kontinuitet (SOU 2018:39).
I vår undersökning fick MAS och MAR svara på frågor om hur de upplever att läkarmedverkan fungerar, och i vilken utsträckning läkarna kan tillgodose behoven av kontinuitet. I de flesta regioner ingår det i vårdcentralernas ansvar att tillgodose kommunernas behov av läkarmedverkan, med hjälp av de läkare som bemannar vårdcentralernas verksamhet.
13.4.1 Generellt tillgodoser regionerna kommunens behov av läkare
Regionerna tillgodoser i huvudsak kommunernas behov av läkare, men det finns skillnader mellan olika patientgrupper. Sammantaget svarar de flesta, 79 procent, att regionerna kan tillgodose behovet av läkare inom den kommunala hälso- och sjukvården. Läkarmedverkan framstår som mest välfungerande för personer på särskilda boenden för äldre, se figur 24. Återigen ser vi ett sämre resultat för personer på socialpsykiatriska boenden. Andelen som svarat ”vet inte” är förhållandevis stort för den patientgruppen, vilket tyder på en osäkerhet om hur behovet av läkarmedverkan tillgodoses för gruppen.
Figur 24. Andel som svarat på frågan om hur bra eller dåligt regionen tillgodoser behovet av kontinuitet, riket.
Hur bra eller dåligt anser du/ni att regionerna tillgodoser behovet av läkarmedverkan, när det gäller följande patientgrupper?
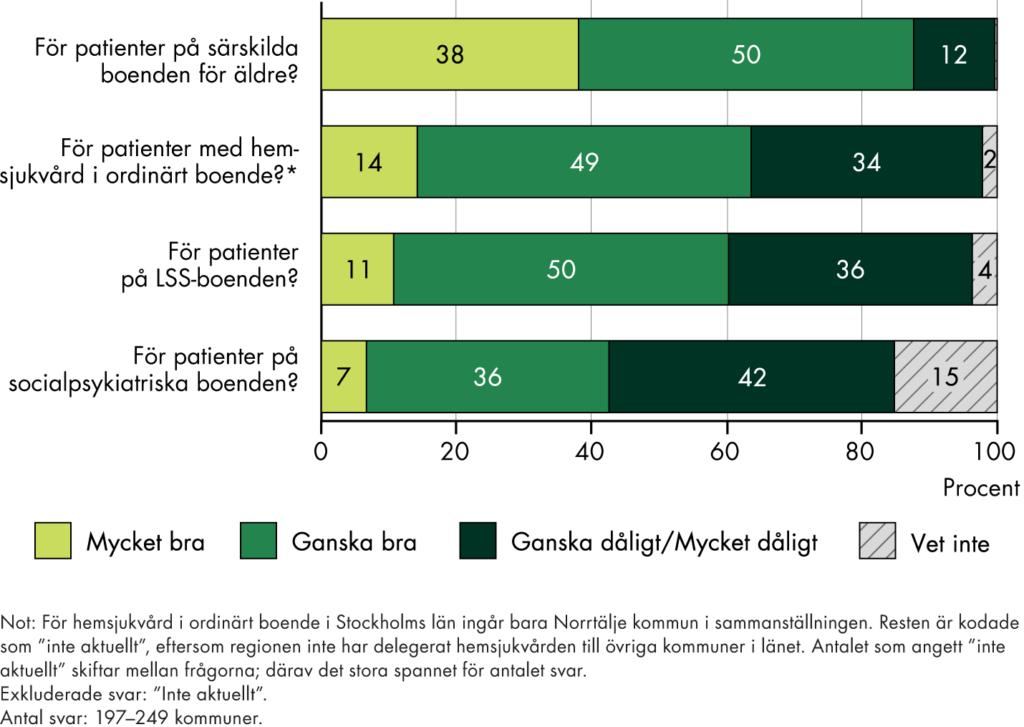
De som svarat på enkäten beskriver i sina fritextsvar att variationer i hur läkarmedverkan fungerar bland annat beror på vilken vårdcentral som står för läkarmedverkan och vilken tid på dygnet läkarmedverkan efterfrågas. Det kan också bero på engagemang och kompetens hos den enskilda läkaren. Flera av de som svarat på enkäten upplever att regionerna inte har tillräckligt med personal eller övriga resurser för att tillgodose behovet av läkarmedverkan. Det finns för få läkare och läkarna har inte tillräckligt med tid. Det leder till bristande kontinuitet och till att läkarna ibland gör bedömningar via telefon i stället för fysiska besök.
”Regionen har haft svårt med att tillsätta läkare. Det kan innebära störningar i kontinuiteten i och med att det är olika läkare som samverkar från vecka till vecka”.
”Mycket telefonbedömningar görs när det i stället hade varit mer befogat att komma ut till patienterna”.
Socialstyrelsen genomför årliga enkätundersökningar riktade till personer som är 65 år och äldre och bor på särskilda boenden för äldre. De får frågor om hur de upplever tillgången till sjuksköterskor och läkare. I undersökningen 2024 svarar hälften av patienterna att det är mycket lätt att få träffa en läkare vid behov, vilket är en marginell ökning jämfört med 2022 när 45 procent svarade det.
Läkarmedverkan i särskilda boenden för äldre i Region Stockholm
Region Stockholm skiljer sig från andra regioner i landet när det gäller hur läkarmedverkan i kommunala boendeformer är organiserad. Regionen har valt att inrätta ett separat vårdval för läkarmedverkan i särskilda boenden för äldre. Uppdraget är definierat som ett separat vårdval och består av ett avgränsat uppdrag helt separerat från vårdcentralernas ansvarsområde. I resten av landet är ansvaret för att bistå med läkare i särskilda boenden för äldre en del av uppdraget till vårdcentralerna.
Utifrån de fritextsvar som kommit från kommuner i Stockholms län kan vi se flera exempel på att MAS och MAR menar att läkarmedverkan på särskilda boenden för äldre fungerar bra tack vare de läkarorganisationer som endast är ansvariga för läkarmedverkan på särskilda boenden.
”Inom särskilda boenden för äldre fungerar det mycket bra tack vare de så kallade läkarorganisationer som finns i Region Stockholm.”
”I Stockholm har vi vårdval med läkarorganisationer, vilket är ett mycket bra och avgörande avtal för att bibehålla kontinuitet för läkarinsatser.”
Flera av de MAS som är verksamma hos privata vårdgivare som vi har intervjuat beskriver att den här avtalsformen har resulterat i att de läkare som bistår de särskilda boendena är väldigt väl insatta i målgruppens problem och har hög tillgänglighet utifrån de särskilda boendenas behov. MAS beskriver att den här avtalsformen gör det lättare att upprätthålla en god kontinuitet i läkarkontakterna, i och med att uppdraget är mer fokuserat, till skillnad mot när läkarmedverkan ska tillgodoses av läkare på vårdcentralerna som också behöver hantera sin egen mottagningsverksamhet parallellt.
13.4.2 Kontinuiteten tillgodoses i varierande grad för olika patienter
Våra resultat visar att patienternas behov av kontinuitet tillgodoses i olika utsträckning, beroende på vilken patientgrupp MAS och MAR utgår ifrån. På samma sätt som tidigare ser vi ett bättre resultat för särskilda boenden för äldre, och sämst resultat för personer på socialpsykiatriska boenden, se figur 25. Det är värt att notera att det är fler som svarar att de inte vet när det gäller patienter på LSS-boenden och socialpsykiatriska boenden. Behovet av kontinuitet för specifika patientgrupper tillgodoses i olika utsträckning i olika delar av landet. Resultaten varierar över landet och vi hittar inga tydliga mönster för hur väl läkarkontinuiteten tillgodoses i olika geografiska områden.
Figur 25. Andel som svarat på frågan om hur bra eller dåligt regionen tillgodoser behovet av kontinuitet, riket.
Hur bra eller dåligt anser du/ni att de läkare som regionen avsätter kan tillgodose patienternas behov av kontinuitet, när det gäller följande patientgrupper?
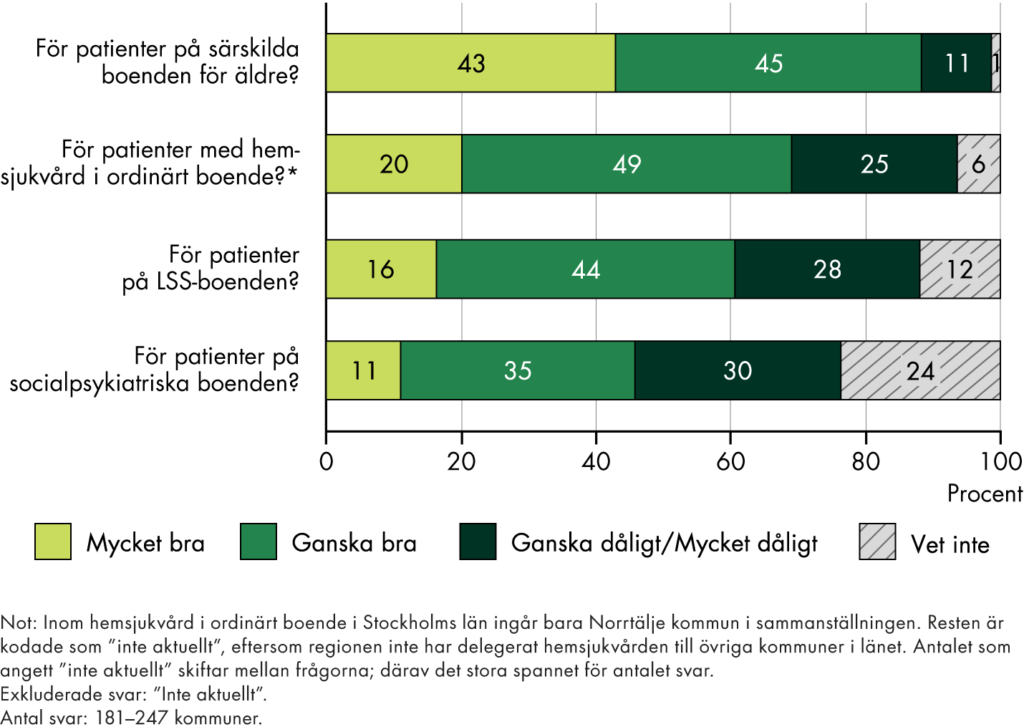
13.5 Insatser för att stärka hälsan prioriteras ner
Omställningen innebär bland annat att hälso- och sjukvården ska arbeta för att stärka hälsan och förebygga fysisk och psykisk ohälsa. Sedan den 1 januari 2024 har också ansvaret för rehabilitering förtydligats i primärvårdens grunduppdrag (13 a kap. 1 § HSL). I vår enkät till MAS och MAR i kommunerna ställde vi frågor om försättningarna för det hälsofrämjande och förebyggande arbetet samt arbetet med rehabilitering.
Totalt svarar 67 procent att det finns bra förutsättningar att arbeta med rehabilitering. En något lägre andel, 48 procent, svarar att det finns bra förutsättningar att arbeta förebyggande. En förhållandevis låg andel, 40 procent, svarar att det finns bra förutsättningar för att jobba hälsofrämjande. De MAS och MAR som representerar storstadskommuner upplever i högre utsträckning att det finns bra förutsättningar för det hälsofrämjande och förebyggande arbetet.
Skillnaderna är störst mellan olika kommuntyper när det gäller det hälsofrämjande arbetet, där 58 procent i storstadskommunerna svarar att det finns bra förutsättningar jämfört med 32 procent i de blandade kommunerna och 44 procent i landsbygdskommunerna. Även när det gäller förutsättningar för det rehabiliterande arbetet ser vi skillnader mellan kommuntyper. Men här framstår i stället förutsättningarna som något bättre i landsbygdskommuner.
I figur 26 redovisar vi hur kommunerna har svarat på frågorna om rehabilitering, förebyggande och hälsofrämjande, där vi exkluderat två kommuner som svarat ”vet inte” på de här frågorna.
Figur 26. Andel kommuner som skattar förutsättningarna för att arbeta med rehabilitering, förbyggande och hälsofrämjande insatser.
Vilka förutsättningar har den kommunala hälso- och sjukvården i din/er kommun?
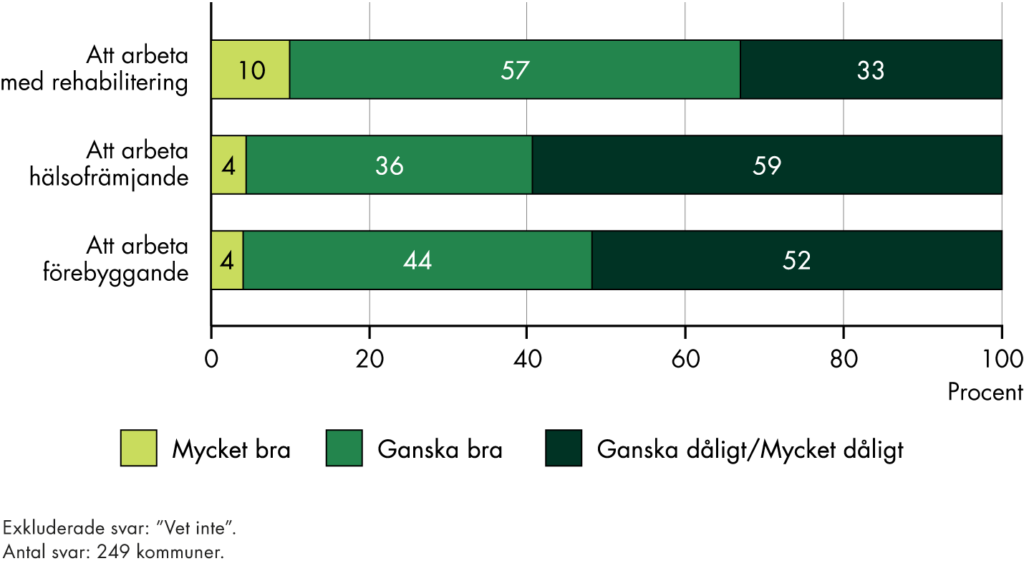
Flera av de som kommenterat sina svar i fritext beskriver att det finns utmaningar att genomföra hälsofrämjande, förebyggande och rehabiliterande insatser samt att de insatserna oftast nedprioriteras. Från en del svar framkommer samtidigt att man prioriterar bland dessa arbetssätt, exempelvis att man väljer att jobba mer med rehabilitering än med förebyggande arbete. Vissa beskriver att de både har minskat de förebyggande insatserna och kompetenshöjningen relaterat till det förebyggande arbetet. Det betyder att utvecklingen går i motsatt riktning i förhållande till målen.
Orsakerna till minskningen är många. Två viktiga orsaker är ett större vårdbehov och brist på ekonomiska resurser. En annan är kompetensförsörjningen, där det dels saknas personal, exempelvis fysioterapeuter och arbetsterapeuter, dels behövs mer kunskap om förebyggande och hälsofrämjande arbete bland befintlig personal.
”Blir ofta akutinsatser eller insatser efter händelser i stället för att hinna jobba förebyggande och hälsofrämjande.”
13.6 Behov av mer personal och ökad kompetens
Vi ställde en fråga om hur MAS och MAR i kommunerna upplever tillgången till kompetens och vilka yrkesgrupper som skulle behövas inom den kommunala hälso- och sjukvården. Även om det är verksamhetscheferna som ansvarar för bemanning och rekrytering ville vi fånga MAS och MAR:s perspektiv. Enligt dem är det framför allt tillgången till undersköterskor och sjuksköterskor som behöver stärkas, se figur 27.
Figur 27. Andel kommuner som bedömer att tillgången till specifika yrkesgrupper behöver stärkas.
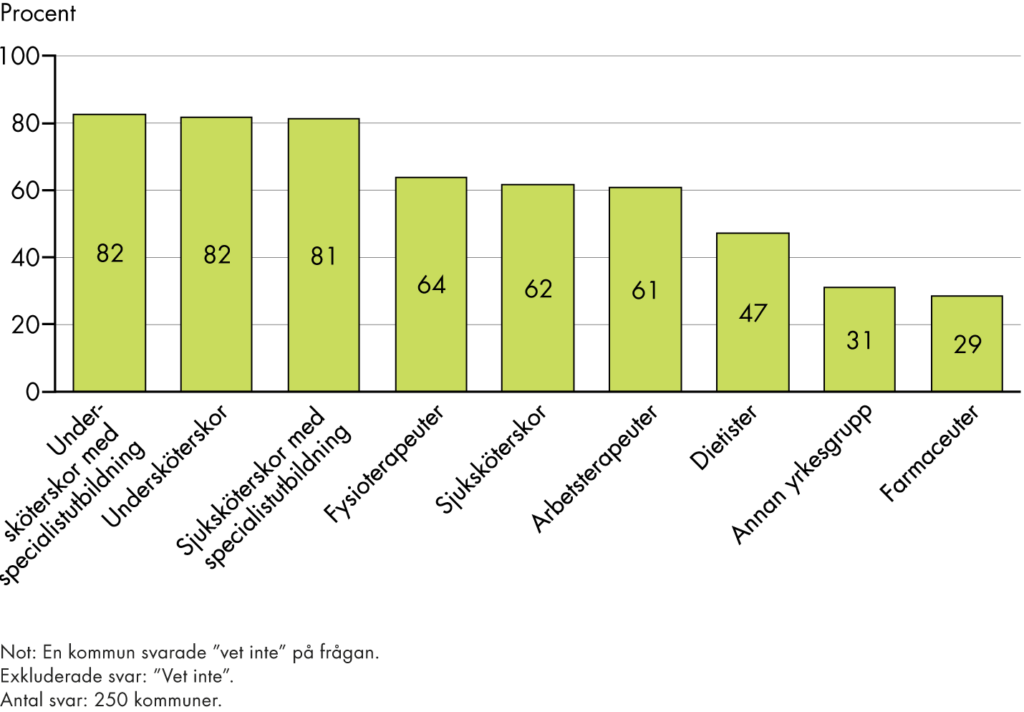
De som svarade ”annan yrkesgrupp” i enkäten fick möjlighet att ytterligare specificera sitt svar. Det handlade framför allt om kuratorer, logopeder och en stärkt tillgång till läkare. En del nämner även specialistutbildade fysioterapeuter och arbetsterapeuter, exempelvis med inriktning mot patienter med demens.
En del av de som besvarat enkäten beskriver i fritextsvar att tillgången till kompetens varierar mellan verksamheter, exempelvis kan tillgången vara god i hemsjukvården och på särskilda boenden för äldre, men sämre i LSS- eller socialpsykiatriska boenden. Flera beskriver också att det både finns ett behov av att anställa mer personal och fler yrkesgrupper samt höja kompetensen bland befintlig personal. Att behovet av personal ökar beror på det ökade vårdbehovet bland kommunernas patienter. Vissa beskriver även att det ökade anställningsbehovet är kopplat till omställningen. Några beskriver också specifikt att tillgången till fysioterapeuter, arbetsterapeuter, dietister och farmaceuter behöver stärkas. Det skulle kunna avlasta undersköterskor och sjuksköterskor. Yrkesgrupperna skulle också kunna ha en viktig roll i det förebyggande arbetet.
En del av de som svarat på enkäten beskriver i sina kompletterande fritextsvar att det är svårt att rekrytera rätt personal. Utmaningarna verkar gälla samtliga yrkesgrupper även om många anser att specialistutbildade undersköterskor är särskilt svåra att rekrytera. Flera upplever också att det har blivit svårare att få tag på erfaren personal. Vissa nämner specifikt att man oftast får tag på nyexaminerade sjuksköterskor, personer som inte behärskar språket och personer som stannar på sin tjänst under en kortare period.
13.6.1 Geografiska skillnader i vilka yrkesgrupper som behövs
Vi ser vissa geografiska skillnader i vilka yrkesgrupper som MAS och MAR upplever att de behöver. Det är framför allt svaren från storstadskommunerna som sticker ut. De svarar i lägre utsträckning att de behöver fler undersköterskor och sjuksköterskor med specialistutbildning. Det tyder på att tillgången till dessa yrkesgrupper är större i storstadskommunerna.
Samtidigt efterfrågar storstadskommunerna oftare dietister och farmaceuter än övriga kommuntyper. Det är dock oklart hur mycket det beror på den regionala vårdens organisering.
13.7 Behov av utveckling för att nå omställningens mål
Vi frågade MAS och MAR om vilka utvecklingsinsatser som de anser är viktiga för att den kommunala hälso- och sjukvården ska nå målen för omställningen. Frågan var öppen och möjliggjorde därmed för MAS och MAR att skriva fritt vad de anser är viktigt.
13.7.1 Behov av mer samsyn och engagemang för omställningen
Relativt många svar handlar om att det behövs en samsyn på omställningen mellan regioner och kommuner. I samsynen ingår dels ansvarsfördelning, dels engagemang och drivkraft i omställningsarbetet. Flera önskar också en ökad förståelse från de regionala verksamheterna för den kommunala hälso- och sjukvårdens förutsättningar. Många beskriver att avtalen med regionerna är centrala för omställningen och att de behöver förnyas eller förtydligas. En del beskriver att kommunerna är drivande i omställningen, medan den regionala primärvården är mer passiv och inte ställer om i samma takt.
”I vår region så upplever jag att bilden av Nära vård är att kommunens personal ska utföra all vård som är utanför sjukhuset utan att på något sätt få stöd i den vården.”
”Vi börjar väl kunna ana en struktur, men det är långt i från klart. Och om jag ska generalisera finns en föreställning om att om hälso- och sjukvård ska bedrivas i hemmet så ska det göras av kommunen – men det är ganska orimligt att tro att kommunen ska kunna upprätthålla kompetens inom alla specialiteter. Kommunal primärvård har inte monopol på vård i patienternas hem, det kan andra vårdnivåer också bedriva.”
”Att den regionala primärvården tar sitt ansvar och är delaktiga. Just nu driver kommunala primärvården de flesta frågorna.”
Det är tydligt att en del av de som svarat på enkäten upplever att regionerna behöver ta ett större ansvar. I vissa fall menar man att regionerna inte lever upp till det ansvar de har. Andra skriver att förhållandet mellan den kommunala hälso- och sjukvården och regionens hälso- och sjukvård behöver bli mer jämlikt. Vissa upplever att kommunerna är i underläge gentemot regionerna. Många nämner att de upplever en övervältring av patienter och ansvar och att regionerna styr det. Flera beskriver att det vore värdefullt med en tydligare gränsdragning mellan regionernas och kommunernas primärvård, samt mellan kommunerna och regionernas specialiserade vård. Ibland nämner man specifikt att specialistvårdens ansvar behöver förtydligas, framför allt i hur de ska stötta både den regionala och kommunala primärvården med annan specialistkompetens.
Några av de som svarat på enkäten beskriver en önskan om samfinansierade och gemensamma verksamheter, där kommuner och regioner tillsammans driver vårdverksamhet. Vissa efterfrågar en tydligare statlig styrning, exempelvis nationella direktiv i hur man ska ställa om till god och nära vård och var gränsen mellan kommunal och regional primärvård går.
Avtal om hemsjukvård mellan regioner och kommuner behöver uppdateras
Vi har gjort en genomgång av de avtal som reglerar hemsjukvården mellan regioner och kommuner, ofta benämnda ”avtal om övertagande av hemsjukvård”. Vi hittade sådana avtal för 18 regioner. För 8 regioner uppdaterades avtalen för över tio år sedan. Exempelvis uppdaterades Region Kalmar läns Avtal om övertagande av hälso- och sjukvårdsinsatser i ordinärt boende mellan landstinget och kommunerna i Kalmar län senast 2007. Även om kartläggningen av när avtalen senast uppdaterades inte är heltäckande, tyder den på att det i en betydande andel av regionerna tycks finnas behov av att se över och uppdatera de avtal som reglerar ansvarsfördelningen för hemsjukvård mellan regioner och kommuner. Det är i linje med det behov av uppdaterade avtal som MAS och MAR uttrycker i enkäten.
13.7.2 Samverkan är en viktig förutsättning som behöver förbättras
Många beskriver att samverkan är en viktig förutsättning för omställningen. En del beskriver att samverkan generellt behöver förbättras och möjliggöras, medan andra ser ett behov av utvecklad samverkan mellan specifika delar av vården. Det vanligaste är att man önskar en bättre samverkan mellan de kommunala verksamheterna och den regionala hälso- och sjukvården. Andra betonar att samverkan med annan specialiserad vård behöver utvecklas.
”Öka samverkan med primärvård och region, ett måste inför omställningen då det resulterar i en sömlös vård till patienten.”
”Att även slutenvården ska vara tillgänglig och lätt att samarbeta med och kunna delta i planeringen kring patienter som har komplexa behov och behov av hjälp från många olika aktörer. Att inte jobba i stuprör.”
13.7.3 Förutsättningarna för primärvården behöver stärkas
Kompetensförsörjningen beskrivs som ett viktigt utvecklingsområde för att nå omställningens mål. Tillgången till personal behöver öka och kompetensen behöver stärkas. Det handlar dels om språkkunskaper och kunskap om dokumentation, dels om att de grundläggande omvårdnadskunskaperna och personalens förmåga att göra bedömningar av patienters hälsotillstånd behöver stärkas. Många av de som svarat på enkäten beskriver också att tillgången till läkare är viktig och att regionerna behöver bli bättre på att tillgodose kommunernas behov. En del skriver att ledningen behöver utvecklas, exempelvis att cheferna i kommunerna behöver vara insatta i hälso- och sjukvårdsfrågor och vara drivande i omställningen.
”Vård och omsorgspersonalens kunskapsnivå behöver höjas. En låg grundnivå, exempelvis hur man bedömer vårdtagare vid försämring, specifika omvårdnadsinsatser, rehabiliterande arbetssätt. Sjuksköterskorna behöver även de öka sin kompetens framför allt inom psykiatri och för att möta dem med komplexa vårdbehov i hemmet, exempelvis trackpatienter, både för egen del samt för att kunna handleda vård- och omsorgspersonalen.”
”Fler sjuksköterskor måste anställas på obekväm arbetstid”.
Flera beskriver ökade ekonomiska resurser som en förutsättning för att lyckas med omställningen. En del beskriver att både den kommunala och regionala primärvården behöver få utökade resurser. Andra lyfter framför allt ett behov inom den regionala primärvården. Det behöver ske en resursförflyttning från annan specialiserad vård till primärvården.
”Kommunen får större uppdrag utan att få ekonomisk kompensation. Det gör att det blir svårt för kommunen att klara både det nuvarande uppdraget och det utökade uppdraget.”
”Regionens primärvård behöver få ytterligare resurser för att fullt ut få bättre förutsättningar att ta sin del. Om de har bra förutsättningar och även vi, kan vi uppnå ännu bättre gemensam primärvård för patienterna.”
13.7.4 Ändrade arbetssätt avgörande för att nå omställningens mål
Flera av de som svarat på enkäten beskriver ändrade arbetssätt som centralt för att nå omställningens mål. Det omfattar exempelvis ett ökat fokus på förebyggande och hälsofrämjande arbete, ökad personcentrering och kontinuitet.
De som svarat på enkäten beskriver att man måste prioritera det förebyggande och hälsofrämjande arbetet. Vissa beskriver att man behöver involvera fler verksamheter inom kommunerna i arbetet, till exempel skolan. Det förebyggande och hälsofrämjande arbetet kan vara ett sätt att frigöra resurser.
”Utökat uppdrag för till exempel folkhälsostrateger med fokus bland annat på preventivt arbete i låga åldrar. Barn och unga behöver ökad kunskap och strategier kring vad faktisk hälsa och ohälsa är.”
Andra skriver även att det viktigt att arbeta med personcentrering och att göra patienter och anhöriga delaktiga i vården. Några skriver att man behöver bli bättre på att arbeta med egenvård och att stödja patienter i det.
”Personcentrerat förhållningsätt, implementera personcentrerat arbetssätt för att öka delaktigheten från patient och närstående.”
Några lyfter också vikten av kontinuitet, exempelvis genom att patienter får tillgång till fast vårdkontakt och fast läkare i den regionala primärvården. Det kan även handla om informationskontinuitet, att viktig information om patienter finns tillgänglig för personal som behöver den.
”Öka och säkerställa kontinuiteten för patient och medarbetare med fasta vårdkontakter, fast läkare samt fast omsorgspersonal som bildat teamet runt patienten och utveckla teamarbetet med/kring patienten för alla målgrupper (äldre, personer med psykisk hälsa samt barn och unga) Öka teamets samverkan med mobila specialiserade team via digitala eller fysiska möten i hemmet.”
13.7.5 Digitalisering ses som ett viktigt utvecklingsområde
Många beskriver att digitala lösningar är viktigt för att arbeta mot omställningens mål. Det kan till exempel vara digitala verktyg som journalsystem eller som effektiviserar administrationen. Någon nämner även att AI kan vara ett digitalt verktyg som kan spela en viktig roll i omställningen.
En viktig aspekt av digitalisering innebär att få tillgång till information. En del ser gärna att kommunerna får använda samma system som regionerna. Det handlar oftast om samma journalsystem, men det kan även vara gemensamma plattformar för råd och stöd och andra digitala verktyg. Det framkommer att vissa yrkesgrupper i kommunen kan ha tillgång till regionens system, medan andra inte har det. Några nämner att lagen om sammanhållen vård- och omsorgsdokumentation, som ska ta bort juridiska hinder för att dela information mellan olika huvudmän och vårdgivare, inte har fått genomslag än. Orsaken till det är enligt flera att regioner och kommuner fortfarande behöver införa system som kan kommunicera och interagera med varandra.
13.8 MAS och MAR hos privata vårdgivare ger en liknande bild
Vi ser att många av de exempel vi möter i intervjuerna med MAS och MAR som är anställda hos privata vårdgivare liknar de erfarenheter som framkommer i enkäten till kommunernas MAS och MAR. I det här avsnittet sammanfattar vi de intervjuer som vi gjort med MAS och MAR på vårdgivarnivå.
13.8.1 Uppdraget är tydligt men i praktiken sker en ansvarsglidning
Uppdraget för den kommunala hälso- och sjukvården innebär att gränsdragningar och gråzoner uppstår i den praktiska vardagen. Ibland uppstår gråzonerna mellan kommunen och regionernas primärvård och ibland mot annan specialiserad vård. En uppfattning hos samtliga intervjupersoner är att allt fler insatser överförs till kommunernas personal, och i synnerhet sjuksköterskorna, även om det inte är primärvårdsinsatser och kommunens ansvar. Det är också vanligt att kommunerna åläggs uppgifter från den specialiserade vården som verksamhetsföreträdare i kommunen anser är för riskabla eller för avancerade. Det kan exempelvis handla om att hantera avancerad medicinsk apparatur i hemmet. Flera av intervjupersonerna efterfrågar tydligare riktlinjer för gränsdragningen för olika insatser.
Intervjupersonerna är överens om att patienternas behov är mer omfattande och komplexa än för några år sedan. Ett exempel är att personer som beviljas plats på särskilda boenden för äldre är sjukare. Det innebär att behoven av relativt avancerade sjukvårdsinsatser har ökat. En annan grupp som lyfts fram är personer med plats i LSS-boenden. De har ofta flera somatiska sjukdomar och funktionsnedsättningar, samtidigt som det också ofta finns allvarlig psykisk ohälsa och beroendeproblematik. Vissa har också rättspsykiatriska domar som aktualiserar säkerhetsfrågor.
13.8.2 God samverkan är nyckeln till omställningen
Flera intervjupersoner beskriver att en god samverkan med regionerna är centralt för att kommunerna ska klara sitt åtagande. På samma sätt som vi såg i enkäten varierar samverkan mellan aktörer och för olika patientgrupper.
Ett område som beskrivs fungera särskilt dåligt är samverkan med specialistpsykiatrin. Upplevelsen är att resurserna är ansträngda och att de psykiatriska verksamheterna i många fall håller ifrån sig ansvaret för patienter som finns i kommunala boendeformer tills det blir ett akut läge och aktuellt med psykiatrisk tvångsvård. Flera intervjupersoner beskriver också att vårdcentralernas läkare har väldigt begränsad förmåga att ta sig an dessa patienter och att patienternas behov bedöms ligga utanför vårdcentralernas uppdrag.
I vissa fall påverkas samverkan av att det är en privat aktör som utför vården. Exempelvis har privata vårdgivare inte alltid tillgång till regioners och kommuners informationssystem, som de system som används vid utskrivning. Det medför att den information som den privata verksamheten har om patientens vårdbehov är bristfällig. Ytterligare ett exempel är att MAS och MAR på vårdgivarnivå inte blir inbjudna till samverkansforum, där olika typer av regionföreträdare deltar. Intervjuerna ger också exempel på när patienters möjlighet att belägga information med sekretess kan försvåra det medicinska omhändertagandet. Det kan exempelvis handla om att personer inte berättar att de genomgår vissa behandlingar samtidigt som kommunens sjuksköterskor har det medicinska ansvaret i patientens hem. Det skapar en känsla av otrygghet och kan allvarligt försämra möjligheterna att göra korrekta medicinska bedömningar och vara en patientsäkerhetsrisk.
13.8.3 Läkarmedverkan fungerar bra när ansvaret är tydligt definierat
Intervjupersonerna beskriver att regionens ansvar för läkarmedverkan fungerar väl om vårdcentralernas uppdrag är tydligt och det framgår vilka boendeformer som ingår. Flera intervjupersoner beskriver att det i många regioner, och för många patientgrupper, är alltför otydligt vad som vårdcentralernas läkare förväntas göra. I många fall är det också oklart om det är ett geografiskt områdesansvar eller listning av patienten som reglerar vilka patienter vårdcentralerna ansvarar för. Det innebär att det är svårt att få hembesök av primärvårdsläkare i vissa boendeformer. I stället hänvisas patienterna till att själva söka vård på vårdcentralen, även om många har en begränsad förmåga att söka vård på en vårdcentral. På samma sätt som i enkäten beskrivs läkarmedverkan fungera sämst för patienter som bor på LSS- eller socialpsykiatriska boenden.
13.8.4 Stora behov av kunnig omsorgspersonal
När det gäller kompetensförsörjning beskriver intervjupersonerna framförallt ett behov av erfaren omsorgspersonal. Det är särskilt viktigt eftersom personalen i stor utsträckning arbetar självständigt. Sjukskötersketätheten behöver också öka på grund av patienternas alltmer komplexa vårdbehov.
Tillgång till kunniga undersköterskor eller undersköterskor med specialistkompetens beskrivs också som en nyckelfaktor för att det dagliga arbetet. Det möjliggör en patientsäker delegering av sjukvårdsinsatser från kommunens sjuksköterskor. Ett prioriterat område är att stärka omsorgspersonalens kompetens, och i vissa fall även språkliga färdigheter. Flera intervjupersoner beskriver också vikten av att det finns medicinsk kompetens på verksamhetschefsnivå.
13.8.5 Lokala styrningen behöver anpassas till omställningen
I våra intervjuer ställde vi frågor om hur arbetet med omställningen går och vilka utvecklingsinsatser som behövs för att man ska nå målen. Svaren bekräftar våra andra resultat: Det pågår arbete men ofta på en övergripande nivå och det behövs mer resurser för att nå omställningens mål. Flera intervjupersoner beskriver att det pågår initiativ och projekt i verksamheterna, men att de inte kan se några stora förändringar ännu. Samtidigt tycker flera intervjupersoner att omställningen satt patienter och brukares perspektiv i ett tydligare fokus. Det finns ett behov av att konkretisera omställningen och bryta ner den i delmål för att få till en förändring. Den lokala styrningen i regioner och kommuner behöver tydligare anpassas för att stödja omställningens mål. Flera intervjupersoner påtalar behovet av att arbetet med samverkan måste vara tydligt ekonomiskt ersatt.
Flera intervjupersoner påtalar också att de avtal som reglerar överföringen av ansvar och skatteväxling från regioner till kommuner behöver ses över, vilket även framkommer i enkäten. En intervjuperson beskriver att den sjukvård som kunde bedrivas i hemmet vid tiden för ädelreformen är väsensskild från den sjukvård som kan beskrivas i hemmet i dag, men att avtalen inte har följt med den utvecklingen. Flera intervjupersoner betonar också att resursöverföringen till primärvården hittills inte varit tillräcklig och att mer resurser behövs för att bygga ut primärvården och olika former av mellanvårdsverksamheter, för att omställningens syfte ska kunna bli verklighet.
13.9 Våra tidigare undersökningar stärker våra resultat
De resultat som framkommer från vår enkät som riktades till kommunernas MAS och MAR bekräftas till stor del av tidigare undersökningar som vi genomfört inom ramen för andra projekt. I det här avsnittet sätter vi resultaten från MAS- och MAR-enkäten i relation till resultaten från våra tidigare undersökningar.
13.9.1 Vårdcentralerna: Enklare att samverka med kommunala hälso- och sjukvården
I vår rapport Ordnat för omställning? genomförde vi en enkät till chefer vid landets samtliga vårdcentraler. Cheferna delar bilden att det är enklare att få till samverkan med kommunerna än internt i regionen. Resultaten visar att de flesta upplevde att samverkan fungerar bättre med särskilda boenden för äldre och kommunal hemsjukvård och sämre med den specialiserade vården, socialtjänsten och elevhälsan. Cheferna beskriver att det främsta hindret för en god samverkan är otydligheter i roller och ansvar (Vård- och omsorgsanalys 2023b).
Vi undersökte även förutsättningarna för det förebyggande arbetet. Resultaten pekade på stora regionala skillnader i vilka förutsättningar som vårdcentralerna har. Bedömningen från cheferna på vårdcentralerna var att det framför allt saknas ekonomiska förutsättningar, personal och kompetens för att kunna arbeta förebyggande. En del av dem framhåller att det är viktigt att arbeta förebyggande, men att de behövt prioritera bort det (Vård- och omsorgsanalys 2023b).
13.9.2 Kommunföreträdare bekräftar MAS och MAR:s erfarenheter
I vår rapport Redo för framtiden? genomförde vi enkätundersökningar till chefer för social- och omsorgsförvaltningen i varje kommun. Enkäten fokuserade på att kartlägga förutsättningarna för att kunna möta framtida vårdbehov. Flera av svaren är relevanta för arbetet med omställningen. Den bild som cheferna i kommunerna ger är i stor utsträckning samstämmig med resultaten från vår enkät till MAS och MAR.
En vanlig uppfattning bland kommunföreträdarna var att allt fler insatser skjuts över till kommunerna. Förskjutningen sker inte minst från den specialiserade slutenvården, som skriver ut patienter till den kommunala hälso- och sjukvården tidigare. Kommunerna åläggs även uppgifter från den specialiserade vården, och verksamhetscheferna uppfattar det som alltför riskabelt och avancerat med tanke på kommunernas mediciniska resurser. I rapporten kunde vi inte se att det har skett en ökning av personalresurser som motsvarar det utökade ansvaret. I stället kunde vi se tecken på att det har skett en ambitionssänkning av det offentliga åtagandet inom äldreomsorgen, där trösklarna för att få beviljade omsorgsinsatser har höjts.
De flesta som svarade på enkäten beskrev att samverkan mellan kommuner och regioner behöver bli bättre och att kunskapen om, och förståelsen för, varandras processer behöver stärkas. På så sätt kan man identifiera möjligheter till samordning och undvika förskjutning av ansvar. Många kommunföreträdare beskriver också att den regionala primärvården alltför ofta är osynliga i samverkansforum. Det finns också oklarheter i det geografiska områdesansvaret och listningsansvaret, vilket gör det svårt att få till hembesök från läkare i andra boendeformer än särskilda boenden för äldre.
Företrädare för kommunerna som svarat på enkäten upplever i stor utsträckning att regionerna inte tillsätter tillräckligt med personal och övriga resurser för att tillgodose behovet av läkarmedverkan. Till exempel nämner man att den regionala primärvården är alltför osynlig i hemsjukvården. Flera beskriver också att det är väldigt viktigt att regionerna tillgodoser kommunernas behov av läkarresurser, eftersom det påverkar kommunernas möjligheter att kunna uppfylla sina åtaganden.
14 Patienters erfarenheter av vården
I det här kapitlet presenterar vi patienternas och befolkningens upplevelser av vården i relation till målen för omställningen. Resultaten är baserade på ett antal enkätundersökningar som vi har genomfört 2014–2024.

Det här är våra viktigaste resultat:
- Patienterna anser att tillgängligheten, delaktigheten och kontinuiteten i vården sammantaget inte har blivit bättre.
- De allra flesta skulle i första hand vända sig till vårdcentralen om de behövde vård, men tillgänglighet, kontinuitet och samordning måste förbättras om primärvården ska kunna vara navet i vården.
- Många saknar fortfarande en fast kontakt i vården. De med fasta kontakter har genomgående bättre erfarenheter av vården, jämfört med personer utan en fast kontakt.
- Vi ser ingen förbättring när det gäller upplevelsen av samordning i vården, men fler patienter får individuella planer och de flesta upplever att planen oftast har varit till hjälp.
- Patienterna har större förtroende för den specialiserade vården än för primärvården. Förtroendet skiljer sig också mellan olika grupper, där personer med självskattad dålig hälsa har lägre förtroende för vårdcentralen.
- Erfarenheterna av vården skiljer sig mellan olika grupper, och de med sämre hälsa har genomgående sämre erfarenheter av vården än andra. I vissa frågor tycks utvecklingen ha varit mer positiv för patienter med större vårdbehov än för befolkningen i stort.
14.1 Vi har följt patienternas upplevelser i tio år
Våra analyser och slutsatser utgår från en webbenkätundersökning från 2024, där vi frågade patienter om deras erfarenheter av vården. Vi har också jämfört resultaten med motsvarande undersökningar 2020, 2016 och 2014. Vi utgår från att omställningen ur ett nationellt perspektiv startade 2018, men vi undersöker också om resultaten skiljer sig från utvecklingen längre bak i tiden. I det här avsnittet beskriver vi våra enkätundersökningar och de som svarat på enkäten.
14.1.1 Våra resultat utgår från flera enkätundersökningar
Undersökningen 2024 genomfördes i samarbete med Origo Group AB och riktades till slumpmässigt rekryterade personer som ingår i en webbpanel. I analyserna har vi även använt oss av resultat från en enkät om erfarenheter av vården och omsorgen som vi skickade till vår egen befolkningspanel. Vi använder den datakällan för att komplettera och kvalitetssäkra våra resultat och de båda datakällorna återger ofta liknande resultat. Datainsamlingen för den här enkätundersökningen genomfördes under samma period som webbenkätundersökningen. Resultaten jämförs mot de undersökningar som genomfördes på motsvarande sätt 2020, 2016 och 2014 (Vård- och omsorgsanalys 2021d). Enkäterna besvarades av cirka 9 500 patienter respektive år.
Vi har även använt kompletterande datakällor och enkätresultat som tar hänsyn till patienters erfarenheter av vården: International Health Policy survey (IHP) riktade till den äldre befolkningen (65+), resultat från hälso- och sjukvårdsbarometern samt uppgifter från patientregistret och läkemedelsregistret. Vi listar de datakällor som vi använt oss av för att undersöka patientperspektivet i figur 28.
Figur 28. Datakällor som vi använder för att kartlägga patienternas och befolkningens perspektiv.
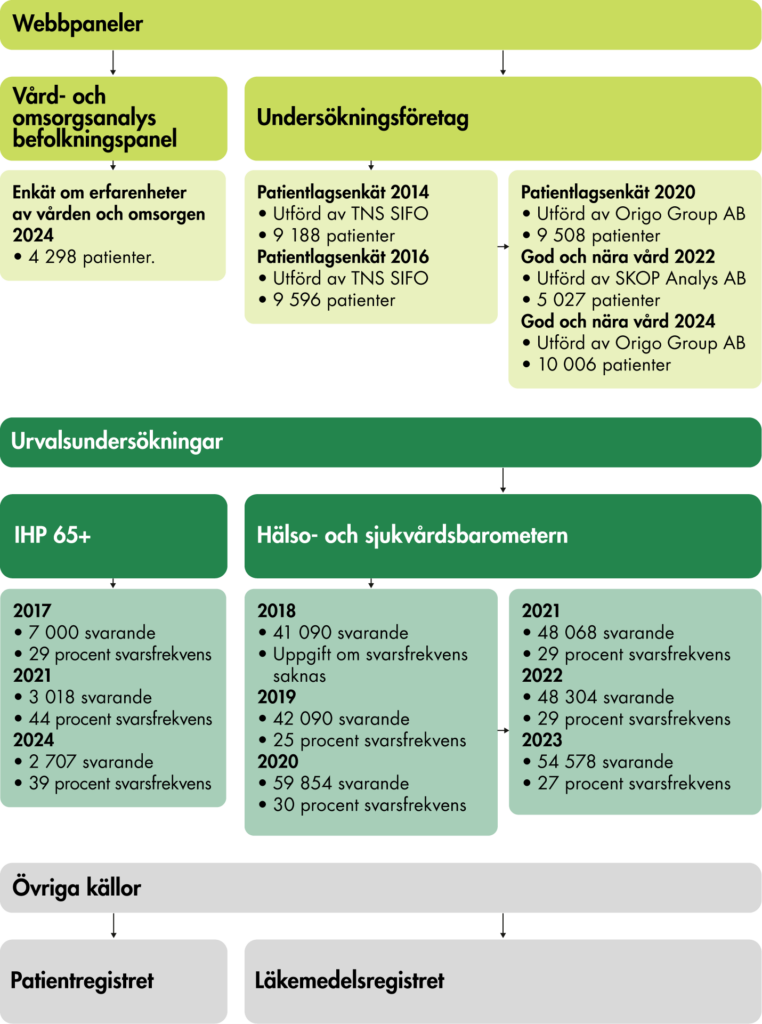
14.1.2 Enkätundersökningar har både styrkor och svagheter
Det finns både för- och nackdelar med enkätundersökningar som är viktiga att beakta när vi tolkar resultaten. Enkäter är ett bra och flexibelt sätt att undersöka hur patienter och befolkningen i stort upplever vården. Det är även i vissa fall det enda sättet att samla in information, eftersom det till stora delar saknas register som har relevanta uppgifter om exempelvis delaktighet och samordning. Nackdelarna är att svaren är subjektiva och det gör att resultaten kan vara svåra att bedöma. Svarsfrekvenserna för enkätundersökningar har generellt minskat över tid, och vissa grupper är mindre benägna att svara. Det kan påverka resultatens representativitet.
Våra tidsserier består av tvärsnittsstudier från olika kommersiella paneler som vi har upphandlat genom åren. En tydlig nackdel är att vi vet ganska lite om hur dessa paneler är sammansatta, det vill säga hur väl de representerar befolkningen. Det är viktigt att ha med sig i tolkningen av resultaten att de olika panelernas sammansättning kan se annorlunda ut över tid och i jämförelse mot andra paneler. Vi kan inte heller uttala oss om svarsfrekvenser eller deltagarfrekvenser för de kommersiella panelerna, eftersom de har bortfall i flera steg både i rekryteringen och i datainsamlingsfasen. Trots nackdelarna bedömer vi att de kommersiella panelerna är tillräckligt tillförlitliga för att ge oss en bra indikation på hur patienters upplevelser av vården har utvecklats över tid.
Pandemin har troligen påverkat både sammansättningen av respondenter och hur de har upplevt vården, framför allt under 2020 och 2022. Många avstod från att söka vård under pandemin på grund av smittspridningen, vilket troligen har inneburit att vi fångat personer som haft större vårdbehov. Vi vet även att hälso- och sjukvården i efterhand har varit tvungna att beta av de vårdköer som tillkommit på grund av uppskjuten vård.
14.2 Primärvården är en central del i vården för patienterna
Omställningen handlar om att primärvården ska vara basen och navet i vården dit patienterna vänder sig i första hand. Vi har undersökt hur väl omställningens intentioner avspeglas i patienternas erfarenheter och upplevelser. Vi har också undersökt patienternas förtroende för primärvården.
14.2.1 De flesta har besökt vårdcentralen de senaste 12 månaderna
Eftersom urvalet i vår enkät består av patienter som någon gång under det senaste året har varit i kontakt med hälso- och sjukvården, har alla svarande någon form av vårdkonsumtion. Det absolut vanligaste är att ha besökt vårdcentralen. Figur 29 visar hur patienternas olika vårdbesök i olika delar av vården överlappar, där vi har delat in patienterna i tre huvudgrupper:
- A är patienter som gjort fysiska eller digitala besök på en vårdcentral.
- B är patienter som besökt en jourmottagning, närakut eller akutmottagning.
- C är patienter som besökt en mottagning för annan specialiserad öppenvård eller vårdats inom slutenvården på sjukhus.
Nästan alla, 97 procent, svarar att de besökt en vårdcentral, antingen fysiskt eller digitalt, minst en gång de senaste 12 månaderna. Över hälften, 57 procent, har också besökt mottagningar för annan specialiserad öppenvård eller vårdats inom slutenvården. Slutligen ser vi att nästan hälften, 45 procent, av patienterna har besökt en jourmottagning, närakut eller akutmottagning.
Figur 29. Andel patienter som svarar att de besökt respektive vårdnivå under de senaste 12 månaderna.
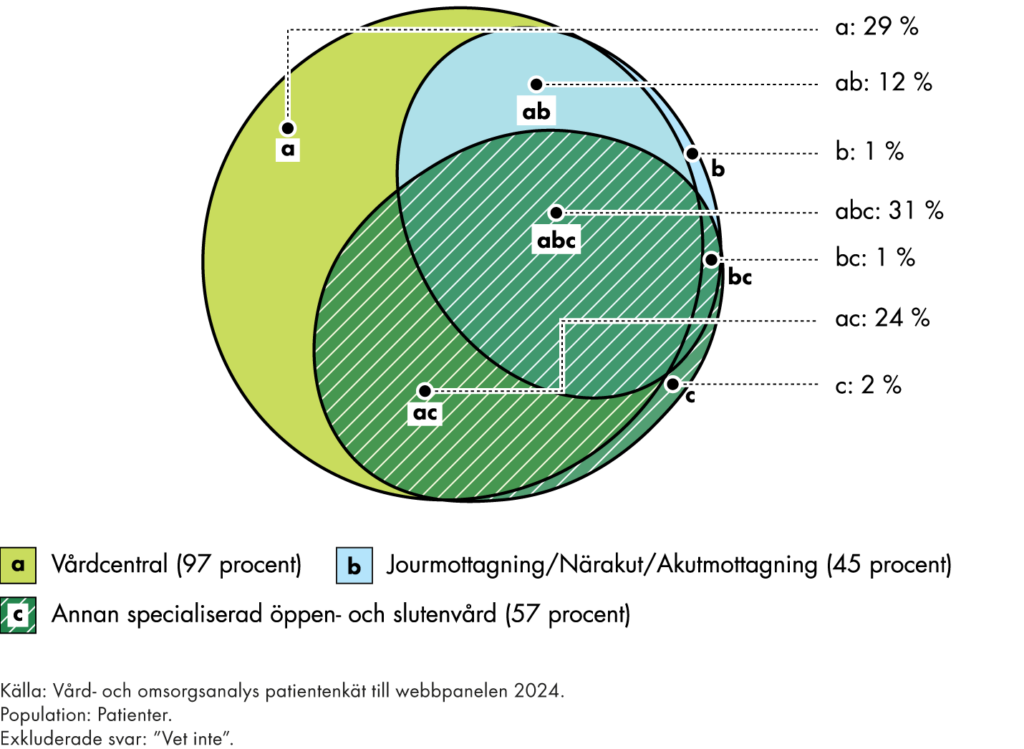
14.2.2 De flesta skulle vända sig till primärvården i första hand
Resultaten av vår enkät visar att de flesta ser vårdcentralen som den första instansen i vården, se figur 30. Tre fjärdedelar av patienterna svarar att de skulle vända sig till primärvården om de har ett nytt eller försämrat hälsoproblem som inte är akut. En dryg tiondel svarar att de i första hand skulle vända sig till en digital vårdgivare.
Figur 30. Svarsfördelning bland patienter som svarat på frågan om vart de skulle vända sig om de har ett nytt eller försämrat hälsoproblem, fördelat på kön.
Vart skulle du i första hand vända dig om du har ett nytt eller försämrat hälsoproblem som inte är akut?
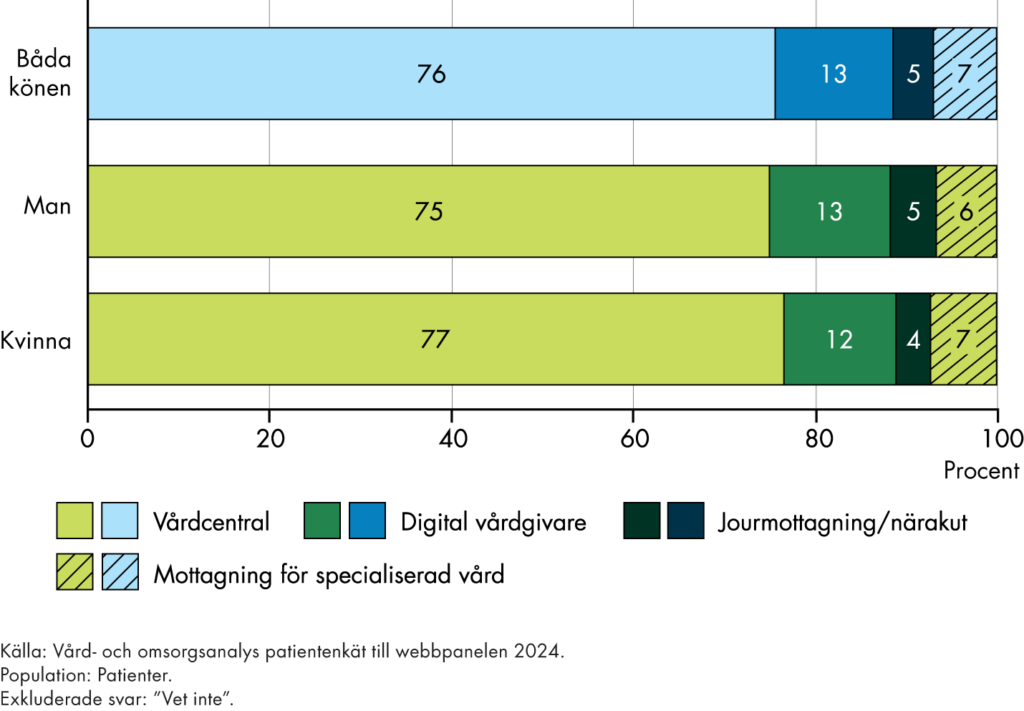
Patienter med flera långvariga hälsotillstånd svarar i något högre utsträckning att de i första hand skulle vända sig till annan specialiserad vård jämfört med patienter som inte har några långvariga hälsotillstånd. Många av de som besvarat enkäten beskriver i fritextsvaren att det är tydligt att det är vårdcentralen som är den första instans dit man ska vända sig som patient, för att sedan bli remitterad och slussad vidare till annan specialist vid behov. Många anser att det är något positivt och välfungerande. Samtidigt anser flera att det är ett hinder att behöva gå till vårdcentralen först för att få remiss till annan specialiserad vård.
”Det är tydligt att det är hälsocentralen man ska vända sig till i första hand.”
”Ibland känns det mer som ett extra hinder att ta sig över för att få den hjälp man faktiskt behöver.”
Trots att många ser vårdcentralen som den första instans de skulle vända sig till, visar resultaten att patienterna upplever att vårdcentralen i lägre utsträckning möter deras behov än annan specialiserad vård, figur 31. När det gäller besök på vårdcentralen svarar 68 procent att de helt eller till stor del fått den vård de behöver. Motsvarande andel för besök i specialiserad vård är 77 procent. De som gjort digitala besök på vårdcentralen upplever i lägst utsträckning att de får den vård de behöver. Omkring 60 procent av dem svarar att de helt eller till stor del fått den vård de behövt.
Figur 31. Upplevelsen av att ha fått den sjukvård patienterna behövt från de delar av vården som de har besökt. Totalt och uppdelat per kön.
Som helhet, tycker du att du har fått den sjukvård du behövt inom följande delar av vården?
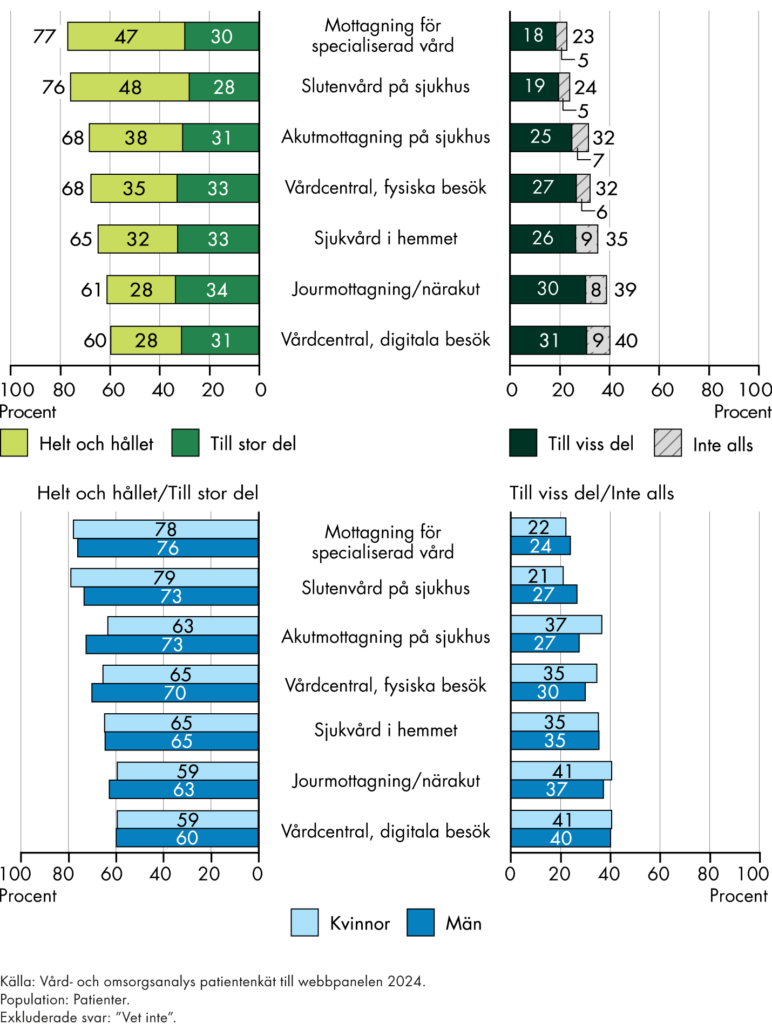
14.2.3 Hälften av patienterna anser att primärvården är navet
Vi har även frågat om patienterna upplever primärvården som navet i sin vård. Ungefär hälften, 51 procent, svarar att de upplever primärvården som navet i vården. Samtidigt svarar en av fem att de inte vet, vilket kan tyda på att innebörden av begreppet ”navet” inte är tydligt för en betydande andel av befolkningen. Alternativt kan innebörden av begreppet vara tydligt, men ändå vara svårt att avgöra om primärvården är navet.
Män upplever primärvården som navet i vården i större utsträckning än kvinnor, se figur 32. Det finns också skillnader mellan patienter med och utan långvariga hälsotillstånd. De som har fler än ett långvarigt hälsobesvär upplever primärvården som navet i vården i lägre utsträckning. Skillnaden tyder på att de som kan tänkas ha störst behov av samordning till följd av sammansatta vårdbehov är de som minst upplever primärvården som navet för samordningen med annan hälso- och sjukvård och socialtjänst.
Figur 32. Andelen patienter som svarar att de upplever att primärvården är navet i vården.
Upplever du att primärvården är navet i vården?
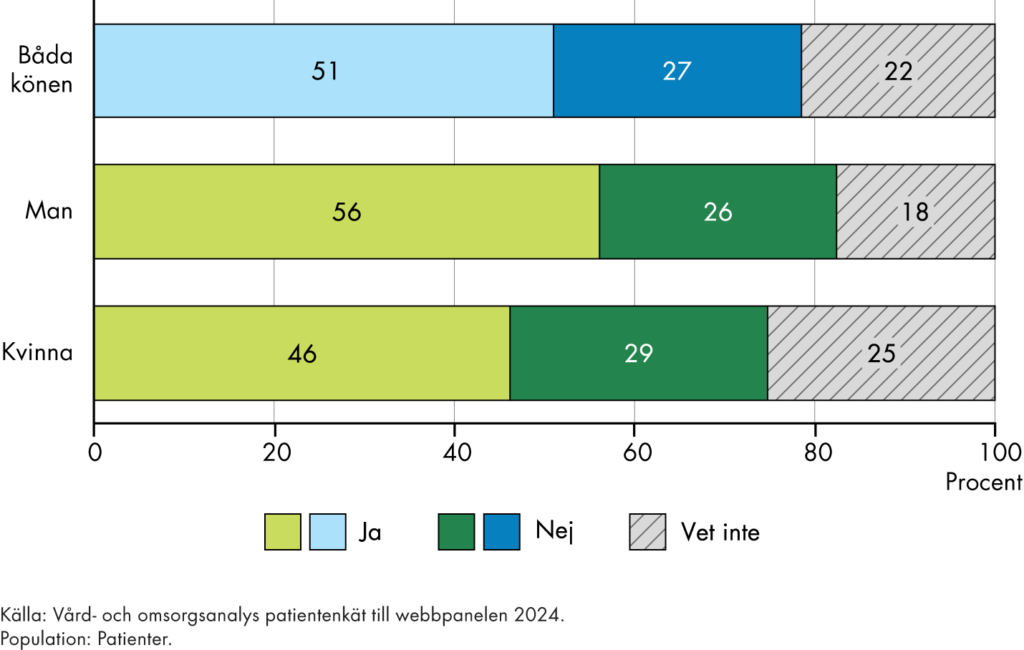
14.2.4 Målen för omställningen är viktiga för att primärvården ska vara navet
Patienterna i vår undersökning beskriver i fritextsvar att ökad tillgänglighet, kontinuitet och förbättrad samordning är viktiga aspekter för att primärvården ska kunna fungera som navet i vården. När det gäller tillgänglighet tar de svarande både upp möjligheten att få en första kontakt och boka tid på vårdcentralen, kortare väntetider, generösare öppettider samt geografisk närhet till vårdcentralen. På temat kontinuitet tar de svarande upp att de vill ha en fast läkare och träffa samma läkare eller annan vårdpersonal vid sina besök, och att personalen på förhand känner till deras sjukdomshistoria väl.
”Att få träffa samma läkare varje gång.”
”Lätt och snabbt att få kontakt och en besökstid. Bli skickad till rätt instans snabbt, utan att själv behöva tjata sig till all form av vård. I dagens vård gäller det att vara stark när man är sjuk, så man kan strida sig fram till vård. Annars händer ingenting.”
Några av de som besvarat enkäten skriver att tillräcklig kompetens och kunskap hos personalen är viktigt för primärvårdens möjlighet att vara navet i sjukvården. Flera svarande anser även att tillräckliga resurser i primärvården är viktigt för dess möjlighet att vara navet – både för att kunna rekrytera och behålla personal samt frigöra tid för befintlig personal.
”Att dom har tid och resurser för att kunna bedöma patienterna tillräckligt.”
Vanliga svar gäller även personalens bemötande av patienterna på vårdcentralen, exempelvis att man blir lyssnad på och bemött med respekt. Flera svarar också att fungerande samordning med annan sjukvård är viktigt för att primärvården ska kunna vara navet. Några anser att gemensamma journalsystem eller delad information mellan vårdinstanser är viktigt för att personalen ska kunna vara informerad om patienternas sjukdomshistorik.
”Att dom ska ha koll på exakt vilka insatser som varit inkopplade och var de kan slussa mig vidare.”
14.3 Försämrad tillgänglighet till vårdcentralerna
Ett av omställningens mål är att öka tillgängligheten till primärvården. Tillgänglighet kan betyda flera olika saker. Vi undersöker om patienterna upplever att det är lätt att kontakta, ta sig till och träffa sjukvårdspersonal på vårdcentralen. Vi har också frågat om patienterna fått vård inom vårdgarantins tidsramar.
14.3.1 Försämrade möjligheter att få kontakt eller träffa vårdpersonal
Våra resultat visar att det inte har blivit lättare att komma i kontakt med vården. Andelen patienter som svarar att det alltid eller ibland är lätt att komma i kontakt med sjukvården har minskat något sedan 2014, från 88 procent till 84 procent, se figur 33.
Det är också färre som upplever att det är lätt att ta sig till vården. I undersökningen 2024 svarade 89 procent av patienterna att det alltid eller ibland är lätt att ta sig till vårdinrättningen. Det är en lägre andel än 2014, när 96 procent av patienterna svarade på motsvarande sätt.
Patienterna upplever inte heller att det har blivit lättare att träffa sjukvårdspersonal när de behöver det. 83 procent av patienterna 2024 svarar att det alltid eller ibland är lätt att träffa sjukvårdspersonal vid behov. Det kan jämföras med 2014, när 88 procent svarade på motsvarande sätt. Vi ser en temporär nedgång 2022, när 77 procent svarade att det alltid eller ibland är lätt att komma i kontakt med sjukvårdspersonal när de har haft behov av det. En möjlig förklaring till det kan vara covid-19-pandemin som bidrog till att det var svårare att komma i kontakt i vården som en följd av en hög belastning.
Figur 33. Utvecklingen i hur patienter upplever tillgängligheten till sjukvården.
I vilken utsträckning har du under de senaste 12 månaderna upplevt …
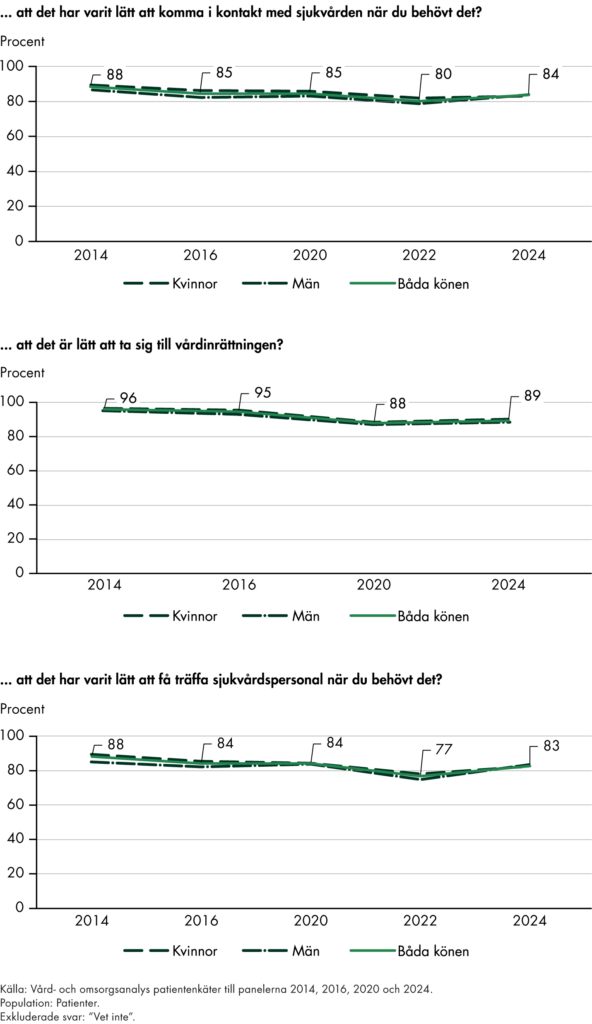
14.3.2 Färre har fått vård inom vårdgarantins gränser
Andelen patienter som fått vård inom vårdgarantins tidsramar har sjunkit eller legat på samma nivå jämfört med tidigare mätningar, se figur 34. Det är färre som svarar att de får kontakt med vårdcentralen samma dag, vilket tyder på att väntetiderna i primärvården har ökat. Vi ser en tydlig nedåtgående trend, 2024 svarade 79 procent av patienterna att de alltid eller ibland får kontakt med vårdcentralen samma dag, medan 87 procent av patienterna svarade så 2014.
Vi kan inte heller se att andelen som får en medicinsk bedömning inom tre dagar har ökat. Ungefär lika stor andel svarar att de alltid eller ibland får en medicinsk bedömning av sjukvårdspersonal på vårdcentralen inom högst tre dagar 2024 jämfört med 2020, 73 procent jämfört med 76 procent. Vi ser inte några större skillnader mellan män och kvinnor.
Andelen som svarar att de alltid eller ibland får erbjudande om att träffa läkare på vårdcentralen inom högst sju dygn har sjunkit med nästa tio procent över en längre tid. 2024 svarade 71 procent av patienterna att de alltid eller ibland fått erbjudande att träffa läkare på vårdcentral inom sju dygn, vilket kan jämföras med 2016 när 80 procent av patienterna svarade så. Skillnaden mellan män och kvinnor ser ut att ha ökat över tid, även om skillnaderna är små.
Figur 34. Utvecklingen av hur patienter upplever väntetider till vårdcentralen över tid.
Tänk på all vård du fått de senaste 12 månaderna. I vilken mån fick du då …
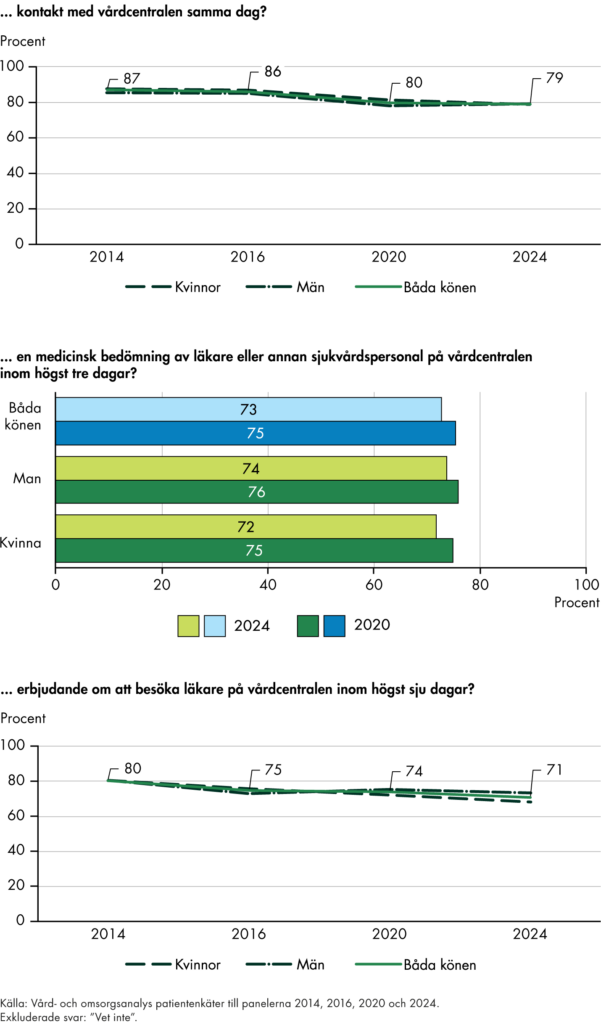
14.3.3 De flesta får den vård de behöver enligt Hälso- och sjukvårdsbarometern
Samtidigt som vi inte ser någon förbättring när det gäller de olika aspekterna av tillgänglighet, visar resultat från Hälso- och sjukvårdsbarometern att de flesta trots allt upplever att de har tillgång till den vård de behöver, se figur 35. Resultaten visar också att det inte har skett någon större förändring i hur många som upplever att de har tillgång till den vård de behöver. Skillnaderna mellan män och kvinnor är små.
Figur 35. Andel personer som helt eller delvis instämmer i att de har tillgång till den vård de behöver, 2018–2023.
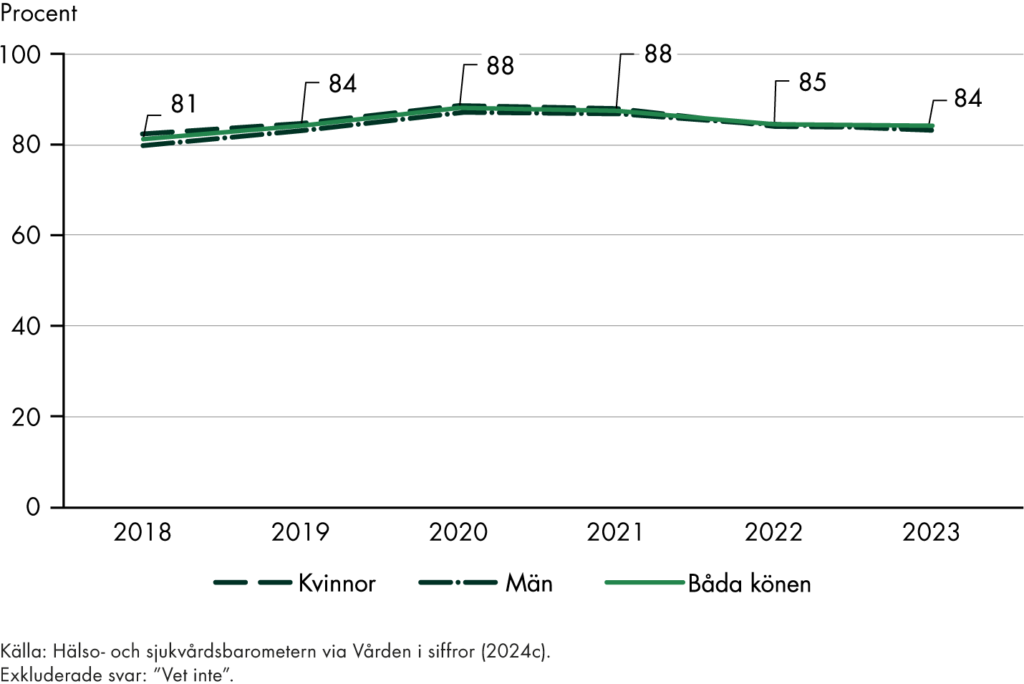
14.4 Få förändringar av patienternas delaktighet
Vi ser få tecken på förändringar av patienternas upplevelser av delaktighet över tid. Vi kan däremot se tydliga skillnader mellan könen, där män upplever att de är delaktiga och att vården är personcentrerad i högre utsträckning än kvinnor. I vissa fall ökar skillnaderna.
14.4.1 Inga tydliga förändringar av delaktighet i beslut
Resultaten från våra undersökningar visar att andelen som upplever att de har varit delaktiga i besluten om hur deras vård utformats och genomförts var ungefär densamma 2024 som tidigare år, se figur 36. Omkring 85 procent svarar att de alltid eller ibland var delaktiga i besluten om hur deras vård utformades och genomfördes. Vi ser inte några större skillnader mellan män och kvinnor. Det gäller även delaktighet för närstående. Omkring 72 procent uppger att närstående alltid eller ibland får möjlighet att vara delaktiga.
Figur 36. Utvecklingen av andelen patienter som alltid eller ibland upplever att de var delaktiga i beslut och att deras närstående fick tillräcklig möjlighet att vara delaktiga i hur vården utformades.
I dina kontakter med sjukvården under de senaste 12 månaderna, hur ofta upplevde du …
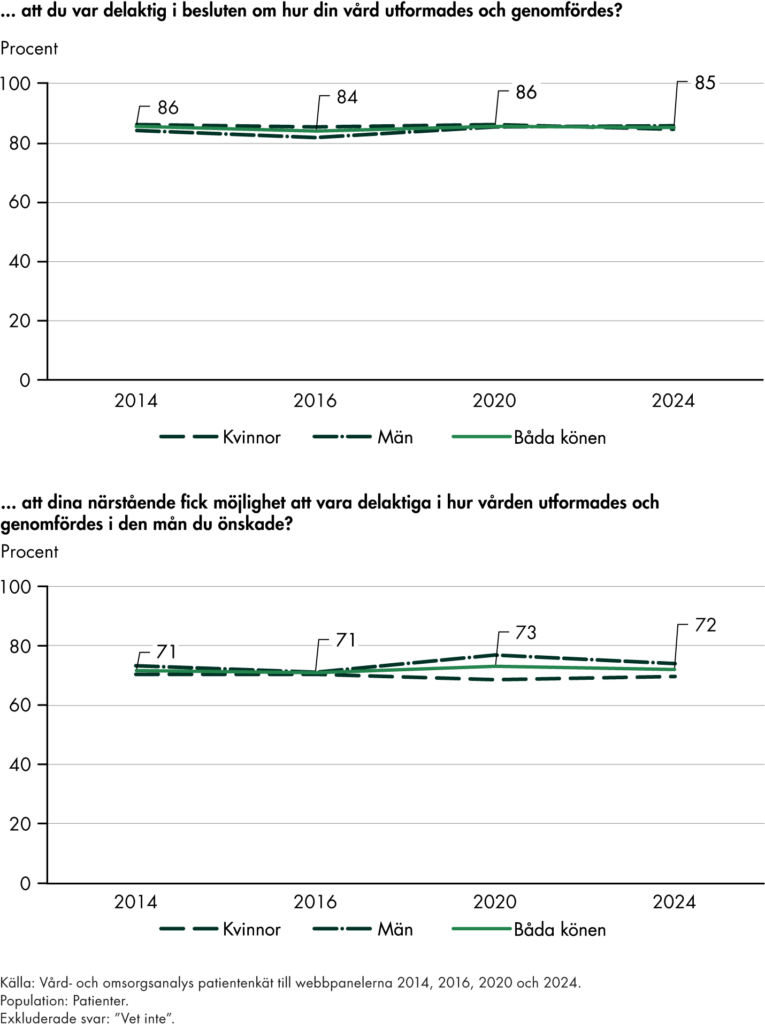
En något lägre andel upplever att deras delaktighet i vården efterfrågas och välkomnas, se figur 37. Bara drygt hälften instämmer i det påståendet. Där ser vi också att skillnaden mellan män och kvinnor tycks öka, där männen upplever att deras delaktighet efterfrågas och välkomnas i högre utsträckning än kvinnorna.
Figur 37. Andel patienter som helt eller delvis instämmer i att deras delaktighet efterfrågades och välkomnades.
I dina kontakter med sjukvården under de senaste 12 månaderna, i vilken mån instämmer du i följande påstående?
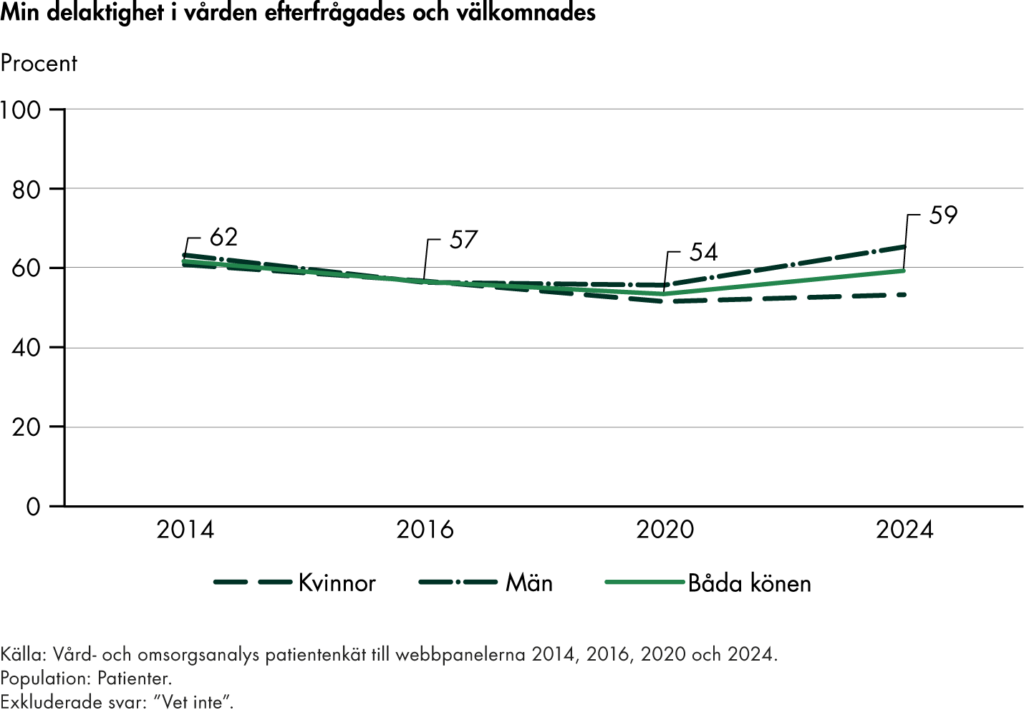
14.4.2 Färre svarar att de blir bemötta med respekt
Ett gott bemötande främjar delaktighet, och de flesta patienterna instämmer i att de blivit bemötta med respekt och på ett hänsynsfullt sätt ibland eller alltid. Samtidigt ser vi en minskning jämfört med tidigare år, se figur 38. Vi ser ett liknande mönster för upplevelsen av att vården respekterar patienternas integritet. 93 procent av patienterna höll med om det 2024 jämfört med 97 procent 2014.
Figur 38. Utveckling av andelen patienter som svarat att de alltid eller ibland upplevt att vården bemöter dem med respekt och att deras integritet respekteras.
I dina kontakter mer sjukvården under de senaste 12 månaderna, hur ofta upplevde du …
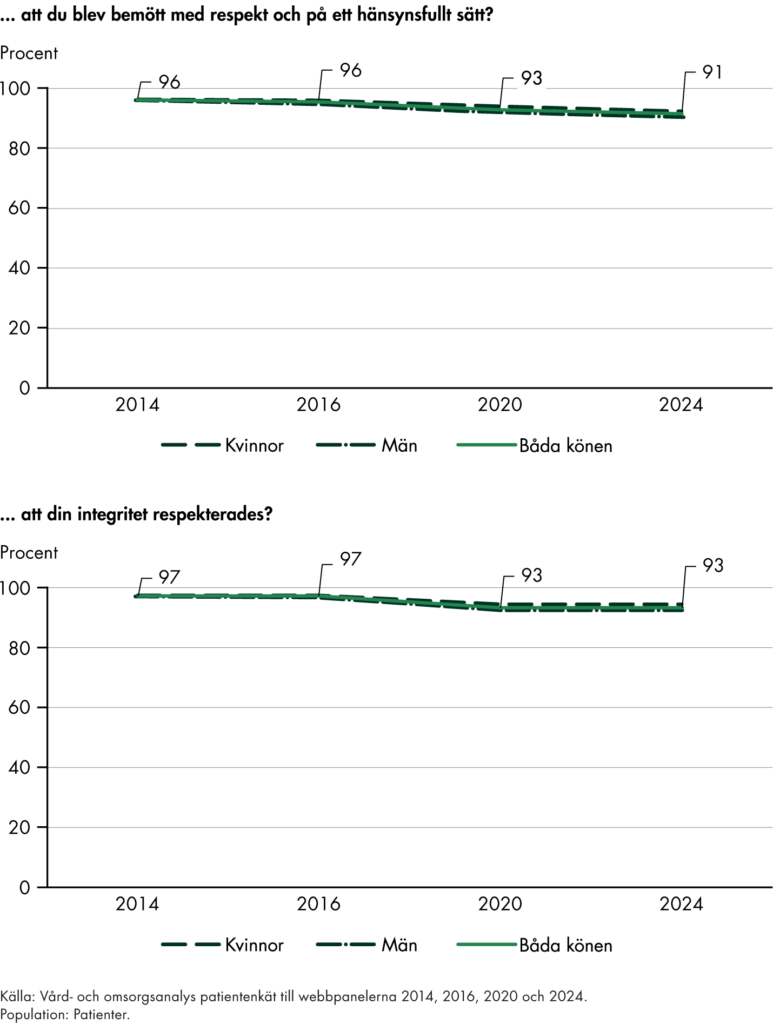
14.4.3 Upplevelsen om en personcentrerad vård
I enkäterna som genomförts från 2020 och framåt har vi även ställt frågor om i vilken mån människor känner sig trygga med att få den hjälp de behöver, om vården är anpassad till deras behov och önskemål, samt om de får stöd till egenvård. Utfallet 2024 för alla tre frågor ligger i nivå med utfallet 2020, se figur 39. Däremot var utfallet 2022 något under övriga år, vilket skulle kunna vara en effekt av covid-19-pandemin.
Figur 39. Utvecklingen av andelen patienter som helt eller i stor utsträckning instämmer i påståenden om personcentrering i hälso- och sjukvården.
I dina kontakter med sjukvården under de senaste 12 månaderna, i vilken mån instämmer du i följande påståenden?
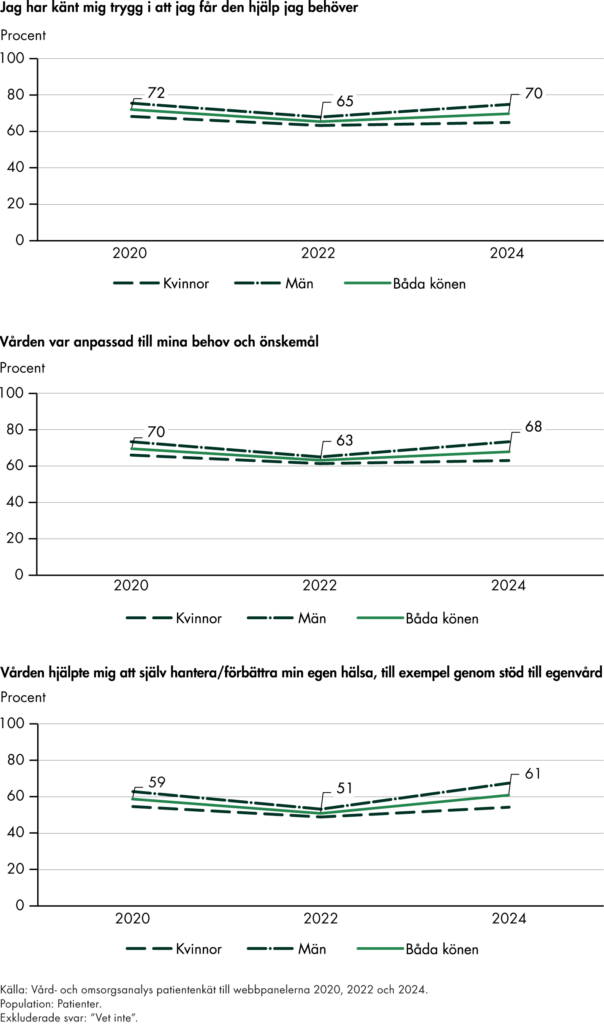
14.4.4 Cirka hälften vill ha mer stöd om egenvård
Cirka hälften av de svarande, 48 procent av kvinnorna och 45 procent av männen, vill ha mer råd och stöd om hälsa och egenvård av sjukvårdspersonal. De fick då svara på vad de skulle vilja ha mer råd och stöd om. De flesta ville ha stöd vid olika typer av sjukdomar, särskilt om psykisk ohälsa. Råd och stöd om smärtor i olika delar av kroppen, viktproblem, könsrelaterade besvär och diabetes var också vanligt.
Många skriver mer generellt att de vill ha mer information från vården. Det kan exempelvis handla om information om kallelser, vägledning i kontakten med vården, behandlingar och mediciner samt detaljerad information om just den sjukdom som patienten har.
Andra tar upp vårdpersonalens bemötande och personcentrering i sina svar. En del vill bli tagna på allvar och få den hjälp de behöver i stället för att ignoreras. En del vill ha mer engagemang från läkaren genom fokus på uppföljningar och behandlingar. Andra efterfrågar mindre stressad personal, som kan lägga mer tid och fokus på patienten. Vissa vill att läkarna ger mer stöd till egenvård och råd om förebyggande åtgärder.
14.5 Kontinuiteten ökar inte på vårdcentralerna
Ökad kontinuitet i primärvården är ett av de målområden där regeringen har varit tydligast i sin styrning genom att till exempel sätta upp mål med målnivåer för tillgången till fast läkare i primärvården. Inte heller för det området ser vi några tecken på förbättringar. Våra patient- och befolkningsundersökningar visar inte på någon ökad kontinuitet i primärvården.
14.5.1 Färre än hälften av de som behöver en fast läkare har det
En viktig grund för kontinuitet i primärvården är att de som behöver det har tillgång till en fast läkare. Fast vårdkontakt är i likhet med fast läkare en lagreglerad funktion. Över hälften av patienterna, 70 procent, anger i enkätundersökningen att de behöver en fast läkare på sin vårdcentral, se figur 40. Av de som svarar att de har ett behov av att ha en fast läkare har knappt hälften, 44 procent, det. Bland de som svarar att de inte behöver en fast läkare är andelen ännu lägre, 11 procent. Resultaten tyder på att tillgången till en fast läkare i viss utsträckning fördelas efter behov, men att det är långt ifrån alla som behöver det som också har tillgång till en fast läkare.
Figur 40. Behovet av fast läkare jämfört med tillgången.
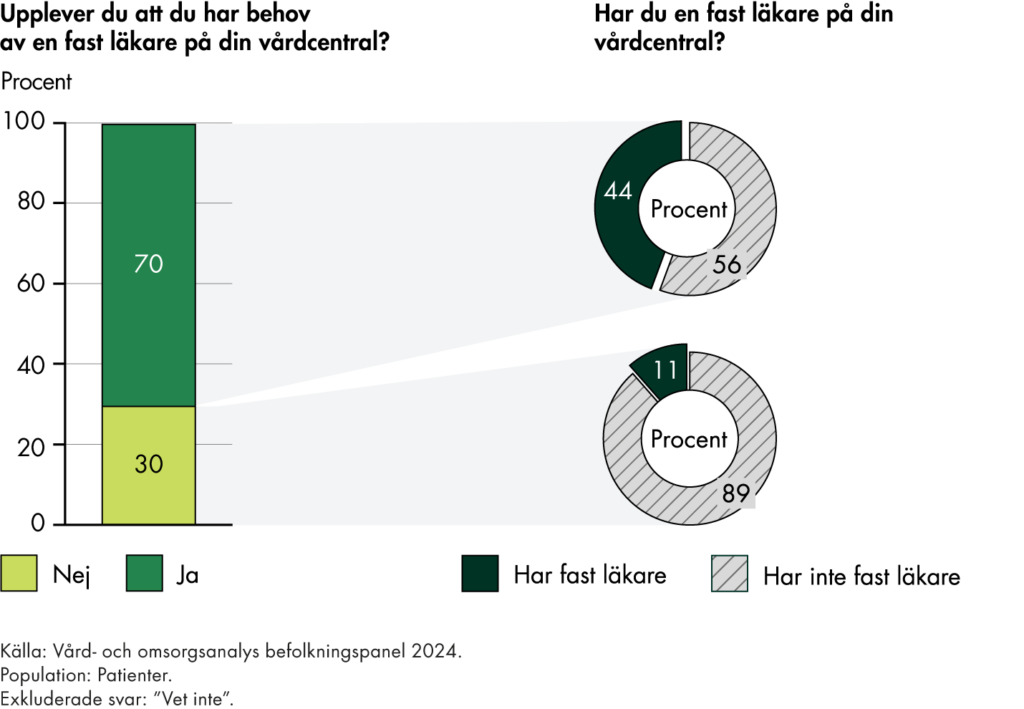
14.5.2 Tillgången till fast läkare har inte ökat
Våra resultat visar inga tecken på att tillgången till en fast läkare har ökat. För 2024 har vi två olika datakällor som ger skilda resultat. Oavsett vilken av undersökningarna som vi använder, visar resultaten att andelen patienter med fast läkare inte har ökat sedan 2020. I stället tyder båda datakällorna på en minskning, se figur 41. I en enkät till vår befolkningspanel svarar 34 procent av patienterna att de hade tillgång till en fast läkare. I den webbenkätundersökningen som används i övriga delar av kapitlet svarar 40 procent av patienterna att de hade tillgång till en fast läkare 2024.
Figur 41. Utvecklingen av andelen patienter som svarar att de har en fast läkare på vårdcentralen.
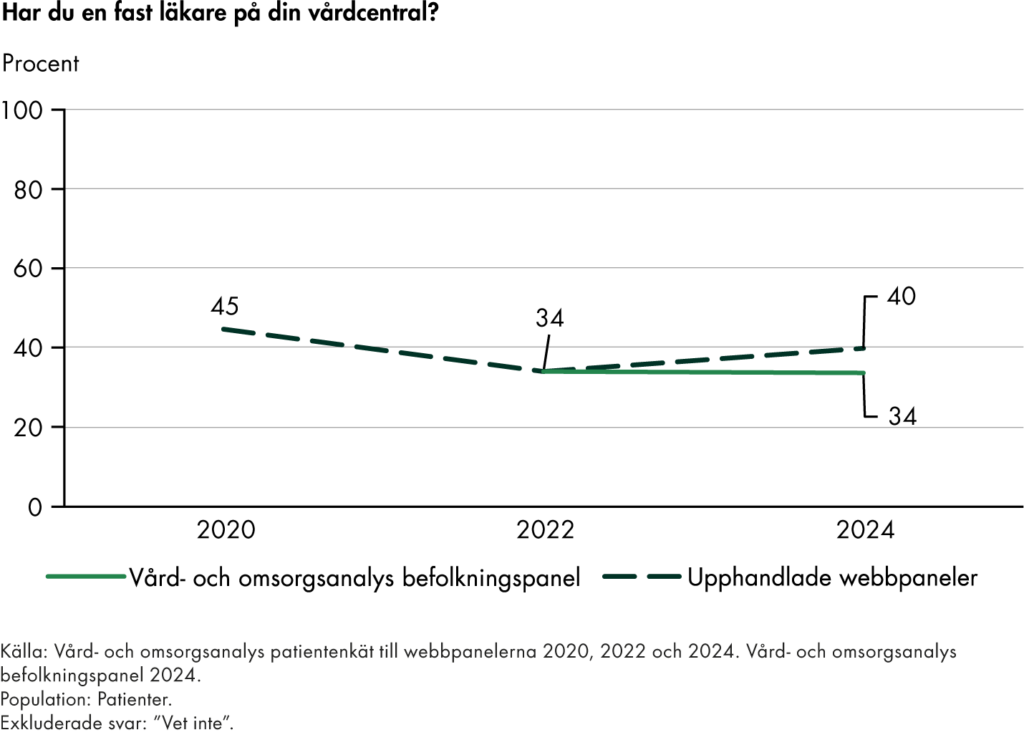
14.5.3 Patienter som får information om fasta kontakter ökar inte
Enligt patientlagen ska patienterna få information om möjligheten till en fast läkar- eller vårdkontakt. Bara omkring en femtedel av patienterna som svarade på enkäten 2024 och som inte hade en fast läkare svarade att de hade fått information om den möjligheten, se figur 42. När vi jämför resultaten med tidigare år är nivån relativt oförändrad mellan 2020 och 2024. Däremot var andelen något lägre under 2022. Det är oklart vad det beror på, men pandemin kan troligen delvis förklara den här tillfälliga nedgången.
Figur 42. Utvecklingen av andelen patienter som svarat att de har fått information om sin möjlighet att få en fast läkar- och vårdkontakt.
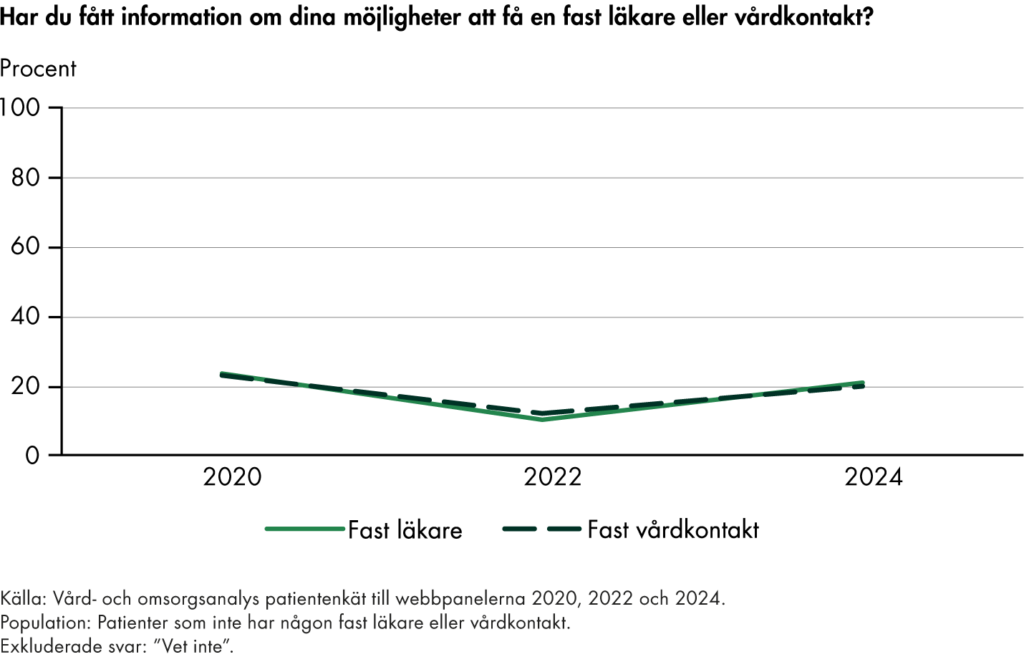
14.5.4 Färre träffar samma läkare på vårdcentralen
I enkäten frågade vi också hur många som får träffa samma läkare när de besöker vårdcentralen. Som figur 43 visar har andelen minskat något 2020–2024.
Figur 43. Utvecklingen av andelen patienter som svarar att de alltid eller ofta får träffa samma läkare när de besöker sin vårdcentral.
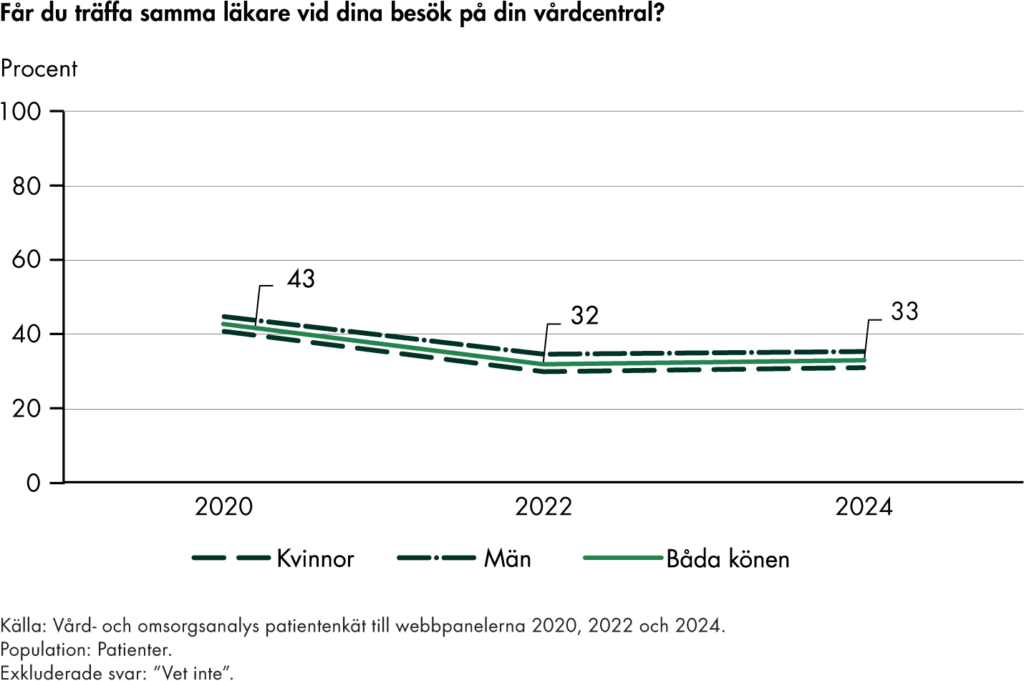
14.5.5 Andelen med fast vårdkontakt ökar inte
Vi ser inte någon tydlig ökning av tillgången till fast vårdkontakt, se figur 44. Resultatet för 2024 ligger på samma nivå som för 2020. Andelen med fast vårdkontakt minskade temporärt i 2022 års undersökning, där bara sju procent av patienterna svarade att de har en fast vårdkontakt. Män har en fast vårdkontakt i något högre utsträckning än kvinnor.
Figur 44. Utvecklingen av andelen patienter som svarat att de har en fast vårdkontakt.
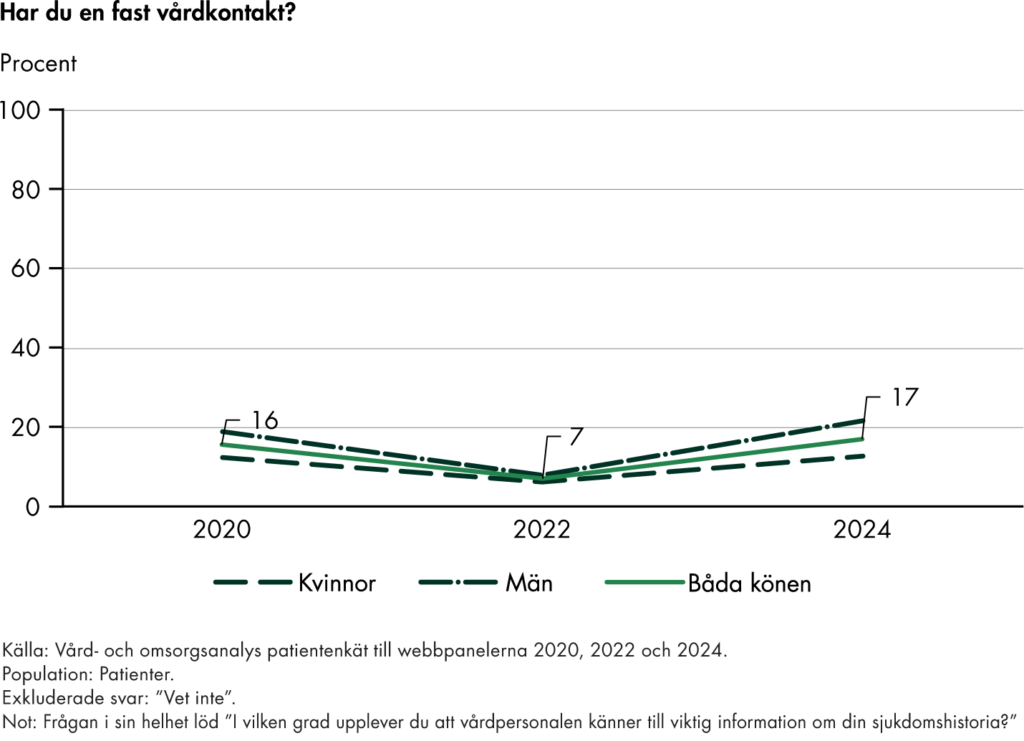
De flesta har sin vårdkontakt på vårdcentralen
Vi ställde en följdfråga till de som svarat att de har en fast vårdkontakt, för att ta reda på om vårdkontakterna finns på vårdcentralen. De allra flesta, 63 procent, svarar det, se figur 45. Vi ser även att män i något högre utsträckning än kvinnor svarar att deras fasta vårdkontakt finns på vårdcentralen.
Figur 45. Andel av de som har en fast vårdkontakt som svarat att vårdkontakten finns på vårdcentralen.
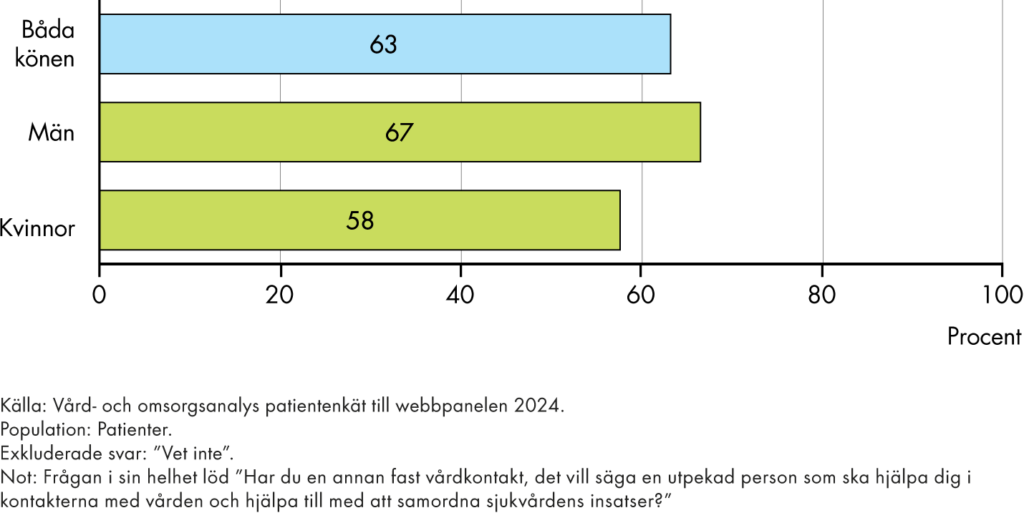
De med fast vårdkontakt upplever i större utsträckning att vårdpersonalen känner till deras sjukdomshistoria
Vi har tidigare sett att patienter med fast läkare genomgående har bättre erfarenheter av vården (Vård- och omsorgsanalys 2024). I likhet med det ser vi att patienter som har tillgång till en fast vårdkontakt har bättre erfarenheter av vården. Samtidigt kan erfarenheterna skilja sig beroende på var i vården vårdkontakten finns. Figur 46 visar att upplevelsen av att sjukvårdspersonal känner till viktig information om patienternas sjukdomshistoria är mer positiv bland patienter som har fast vårdkontakt på vårdcentralen än för patienter som har fast vårdkontakt någon annanstans i vården.
Figur 46. Andel patienter som svarar att de i hög grad upplever att vårdpersonalen känner till viktig information om deras sjukdomshistoria utifrån var den fasta kontakten finns.
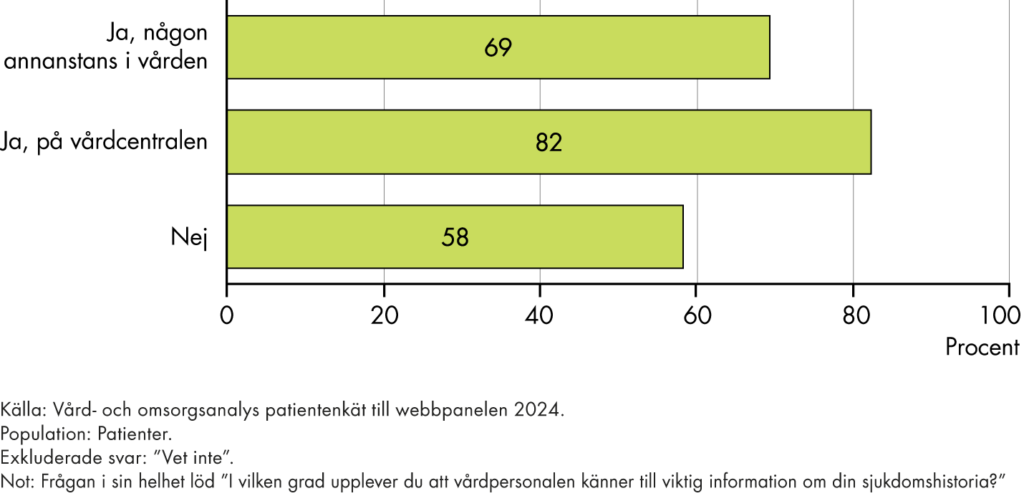
14.5.6 Tillgången till fast läkare ökar något bland äldre i IHP-undersökningarna
Tillgången till fast läkare i den äldre befolkningen har ökat marginellt över tid, enligt IHP-undersökningen riktad till den äldre befolkningen, 65 år och äldre, se figur 47. Sedan 2017 har vi i IHP-undersökningarna frågat om deltagarna har en ordinarie läkare. I den senaste undersökningen svarar 64 procent att de har en ordinarie läkare, vilket är tre procentenheter mer än 2017. Frågan är inte avgränsad till vårdcentralerna, utan avser hela hälso- och sjukvården.
Figur 47. Andel av befolkningen som är 65 år eller äldre som har en ordinarie läkare på sin vårdcentral över tid.
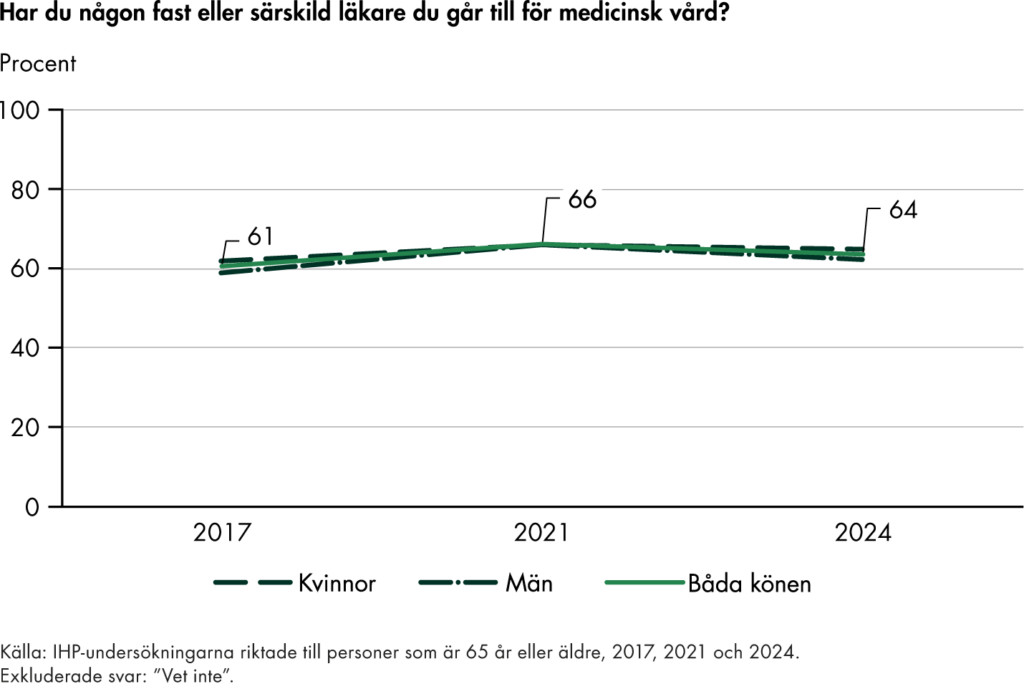
14.6 Oförändrad samordning men fler får stöd av individuella planer
Förbättrad samordning är ytterligare ett målområde inom omställningen. Våra resultat visar att en oförändrad andel av patienterna upplever att samordningen är ändamålsenlig. En ljusglimt är att en betydligt högre andel personer med behov av samordning av sin vård och omsorg har fått en individuell plan som stöd för det. Majoriteten av de som har en plan uppger också att planen har varit till hjälp för dem.
14.6.1 Andelen som upplever att samordningen är ändamålsenlig ökar inte
Två av tre patienter svarar att samordningen av deras kontakter i sjukvården alltid eller ibland sker på ett ändamålsenligt sätt. Andelen ligger på ungefär samma nivå 2024 som den gjorde 2014, se figur 48. I undersökningen 2022 sjönk andelen med positiva erfarenheter kraftigt. En trolig förklaring till det är covid-19-pandemin.
Figur 48. Utveckling av andelen patienter som svarar att samordningen alltid eller ibland sker på ett ändamålsenligt sätt.
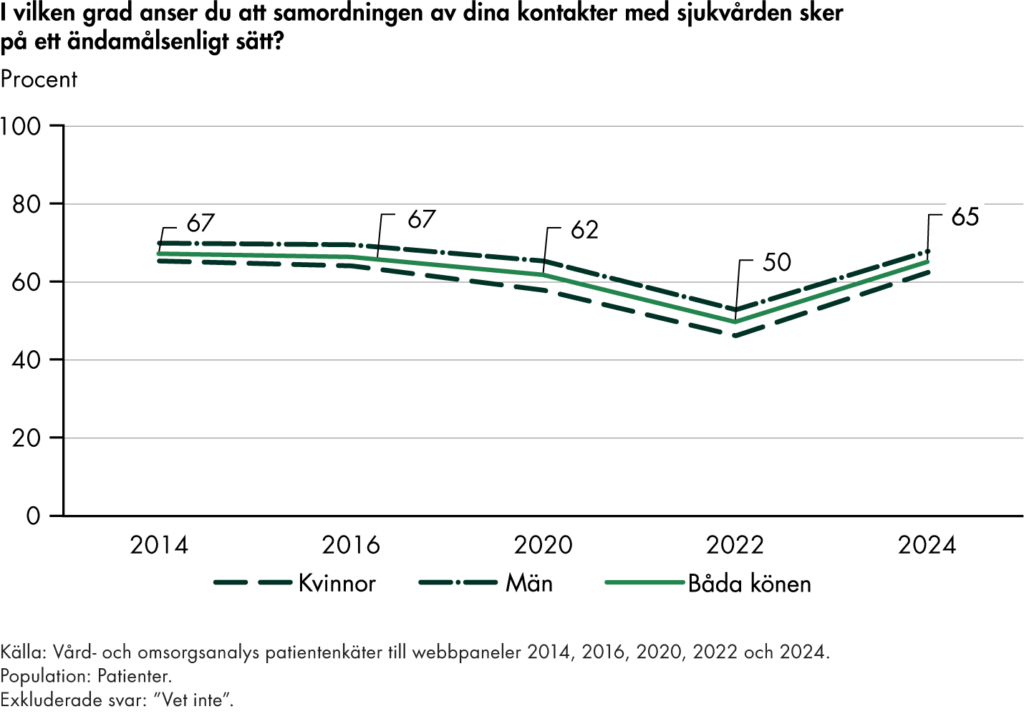
14.6.2 Fler patienter får individuella planer
Fler patienter som har insatser från både hälso- och sjukvården och socialtjänsten får individuella planer, se figur 49. I undersökningen 2024 svarar 75 procent att de har fått en individuell plan från sjukvården eller socialtjänsten. Det kan jämföras med undersökningen 2014 när 37 procent av patienterna svarade att de hade fått en individuell plan. Samtidigt ökar skillnaderna mellan könen, där män oftare har individuella planer än kvinnor.
Figur 49. Utveckling av andelen patienter som har fått en individuell plan från sjukvården eller socialtjänsten.
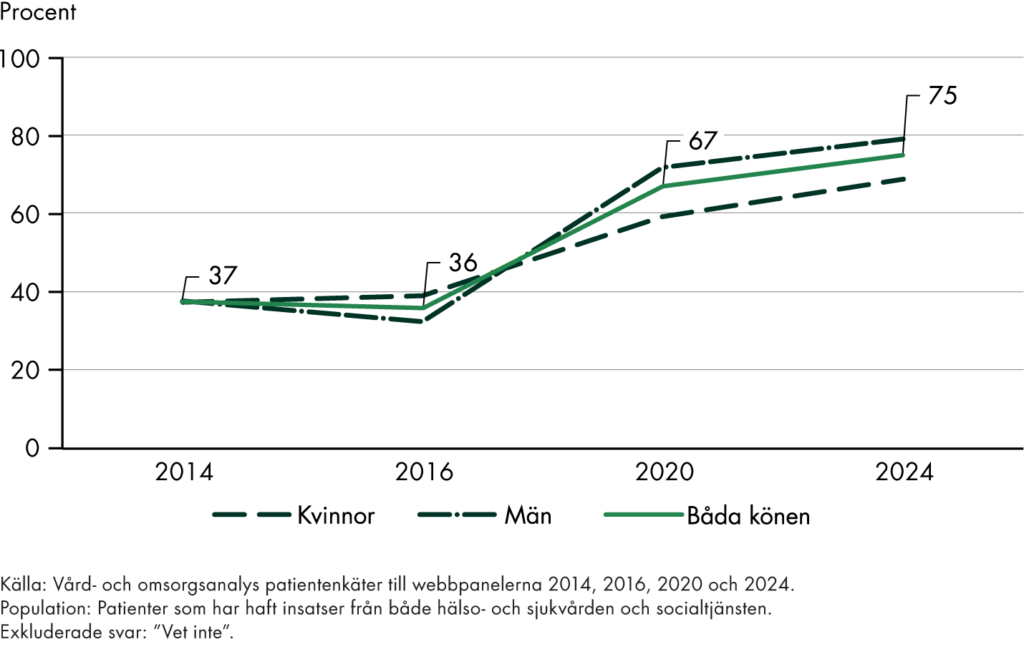
14.6.3 Planen har oftast varit till hjälp
Över hälften av de som har fått en individuell plan upplever att den har varit till hjälp. Det har skett en marginell försämring i upplevelsen av att individuella planer är till hjälp för patienterna sedan 2020, se figur 50. Det är framför allt hos männen som vi ser en försämring, medan upplevelsen är oförändrad för kvinnor. Samtidigt ser vi att män tenderar att vara mer nöjda med sina individuella planer.
Figur 50. Andel patienter som tycker att deras individuella plan har varit till hjälp.
Tycker du att din individuella plan har varit till hjälp för dig?
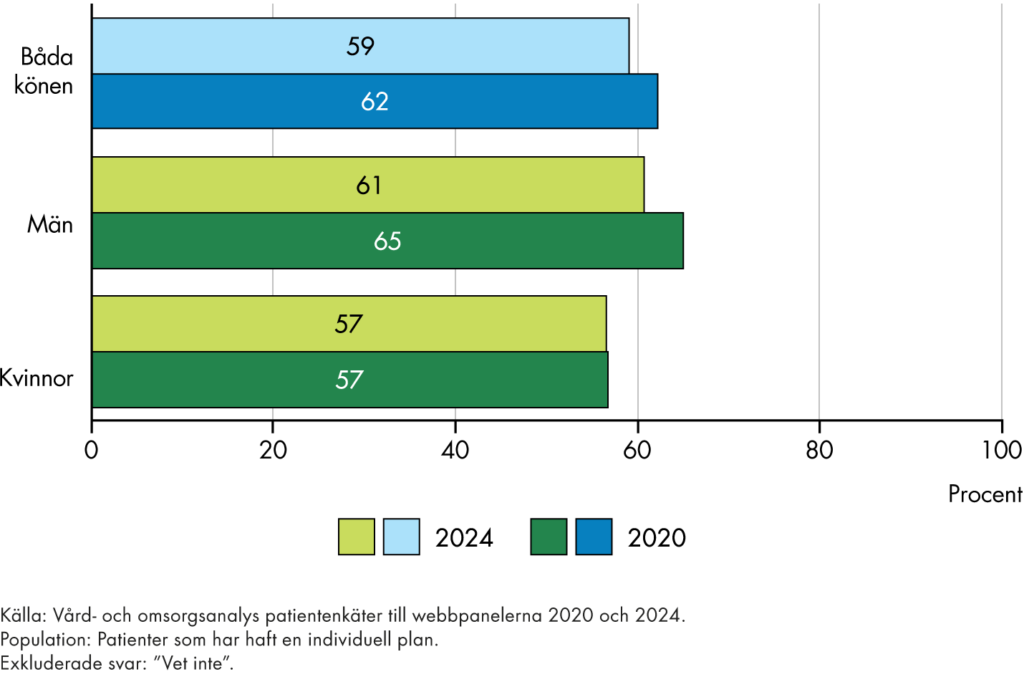
När vi jämför patienter som har en individuell plan och de som inte har en individuell plan ser vi att de med en individuell tenderar att ha mer positiva erfarenheter av samordningen, figur 51. 72 procent av de patienter som har en individuell plan svarar att samordningen av deras kontakter sker på ett ändamålsenligt sätt. Det kan jämföras med gruppen som inte har en individuell plan, där 46 procent svarar att samordningen sker på ett ändamålsenligt sätt.
Figur 51. Andel patienter som svarar att samordningen i mycket hög eller i hög grad är ändamålsenlig beroende på om de har individuella planer eller inte.
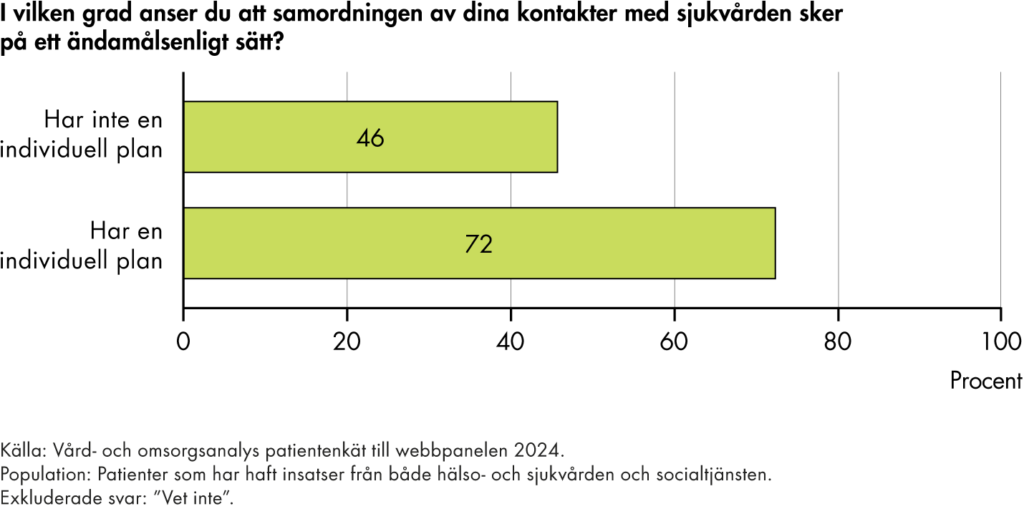
14.6.4 Samordning är särskilt utmanande enligt IHP-undersökningarna
I IHP-undersökningen 2024 riktad till befolkningen i åldern 65 år och äldre framstår samordning som ett särskilt utmanande område. Sverige presterar sämst på samtliga samordningsfrågor i undersökningen och det är ett tydligt gap till övriga länders resultat på området. Dessutom har resultaten försämrats sedan 2021 (Vård- och omsorgsanalys 2025b). Samordningsfrågorna i undersökningen handlar om ifall man upplever att läkare i olika vårdformer saknar information från andra delar av vården och om man får hjälp av sin läkare på sin ordinarie mottagning att samordna vården.
Utmaningarna med samordning framträder även ur primärvårdsläkarnas perspektiv. IHP-undersökningen 2022, som riktade sig till primärvårdsläkare, visade att Sverige presterade sämst av alla länder i undersökningen i frågor om informationsutbyte från sjukhusvården (Vård- och omsorgsanalys 2023c).
14.6.5 Registerbaserade samordningsmått är något bättre
Som komplement till våra enkätundersökningar har vi valt två indikatorer som belyser samordning i hälso- och sjukvården:
- andelen oplanerade återinskrivningar inom 30 dagar vid utvalda diagnoser för patienter 65 år och äldre
- andelen äldre med läkemedel som bör undvikas.
Måttet oplanerade inskrivningar är en indikator för en sammanhållen vård och omsorg för gruppen mest sjuka äldre. Oplanerade återinskrivningar kan vara ett tecken på alltför tidig utskrivning från den slutna vården, alternativt utskrivning där uppföljning och fortsatt omhändertagande via den öppna vården eller socialtjänsten inte är tillräckligt samordnad (Socialstyrelsen 2020b). En minskning av andelen återinskrivningar kan därför vara ett tecken på en förbättrad samordning, men utvecklingen kan också bero på andra faktorer. Som figur 52 visar, minskade andelen oplanerade återinskrivningar bland äldre under perioden 2013 till 2022, vilket är en positiv utveckling.
Figur 52. Oplanerade återinskrivningar bland äldre.
Måttet andel äldre med undvikbara läkemedel är framförallt ett mått på medicinsk kvalitet. Måttet definieras som andelen personer 75 år och äldre som under ett år haft minst ett läkemedel som bör undvikas på grund av hög risk för biverkningar (Socialstyrelsen 2023b). Läkemedlen som ingår i måttet bör endast användas om det finns en välgrundad och aktuell orsak. Behandlingen bör också följas upp och omprövas regelbundet med täta intervaller. Måttet relaterar till samordning genom att en bristande samordning i vården kan innebära att omprövningar av läkemedlet inte genomförs. Även för det här måttet ser vi en minskning över tid vilket innebär en utveckling i önskvärd riktning, figur 53.
Figur 53. Andel äldre med undvikbara läkemedel.
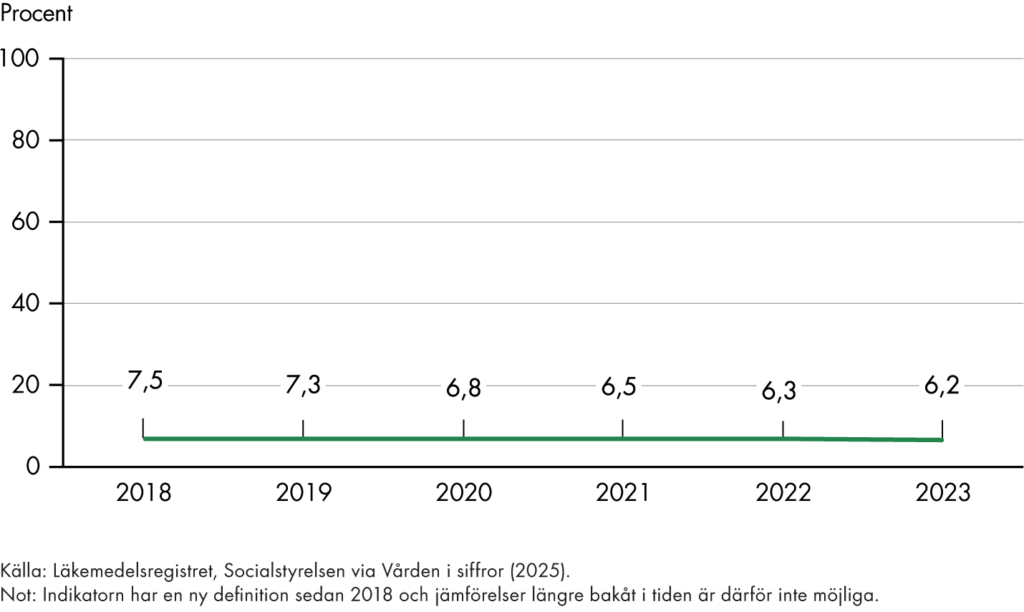
14.7 Förtroendet för vården är oförändrat över tid
Enligt regeringen ska omställningen leda till ett ökat förtroende för hälso-och sjukvården (prop. 2019/20:164). Befolkningens förtroende för hälso- och sjukvården är också ett av de mått som regeringen pekar ut som centrala för att följa omställningen. I det här avsnittet beskriver vi utvecklingen av förtroendet för olika delar av hälso- och sjukvården.
14.7.1 Större förtroende för specialiserad vård än för primärvården
Förtroendet ser olika ut beroende på vilken del av vården vi frågar om. I hälso- och sjukvårdsbarometern ser vi att befolkningen har ett större förtroende för sjukhusen än vad de har för primärvården 2018–2023, figur 54. Andelen som svarar att de har mycket eller ganska stort förtroende för sjukhusen är cirka tio procentenheter högre än för primärvården under hela perioden. Förtroendet ökade tillfälligt under pandemiåren.
Figur 54. Utvecklingen av förtroendet för sjukvården över tid. Andel som svarat att de har mycket eller ganska stort förtroende.
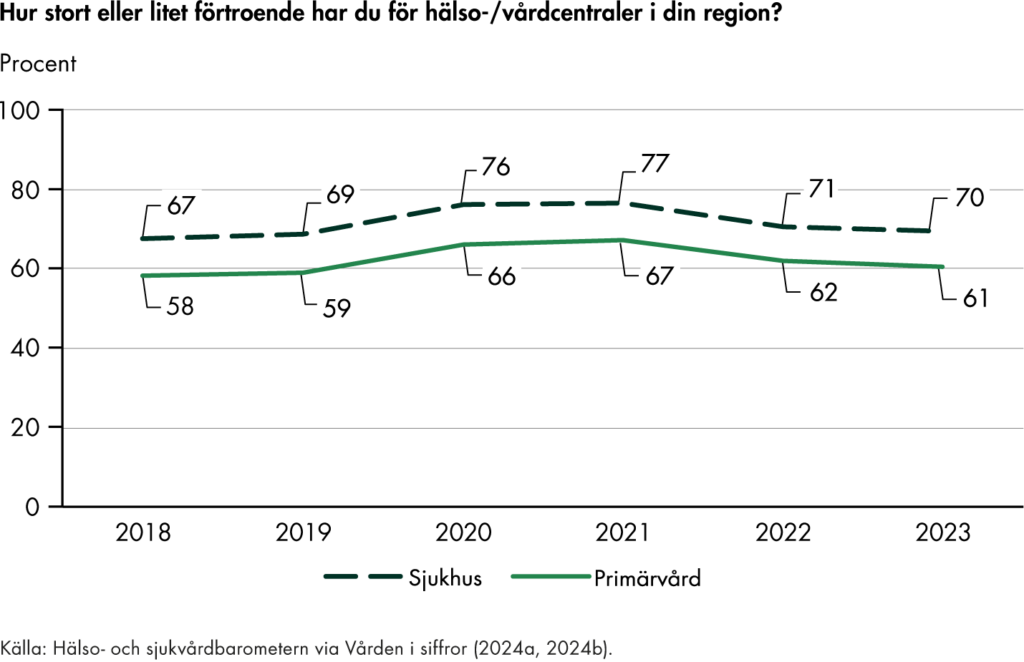
Vi får liknande resultat i våra egna undersökningar, där vi ser att befolkningen har olika stort förtroende för olika delar av hälso- och sjukvården. Förtroendet är som störst för den specialiserade vården och akutsjukvården, medan förtroendet är mindre för digitala vårdgivare och primärvården. Mönstret ser i stort sett likadant ut när vi gör analyser utifrån kön, med undantag för att män har större förtroende för både primärvården och akutsjukvården, medan kvinnor har större förtroende för annan specialiserad vård, se figur 55.
Skillnaden i hur stort förtroende befolkningen har för olika delar av hälso- och sjukvården beror sannolikt delvis på att man i högre utsträckning upplever att man får den hjälp man behöver i annan specialiserad vård och på akutmottagningen.
Figur 55. Andel som svarat att de har mycket eller ganska stort förtroende för olika institutioner inom hälso- och sjukvården.
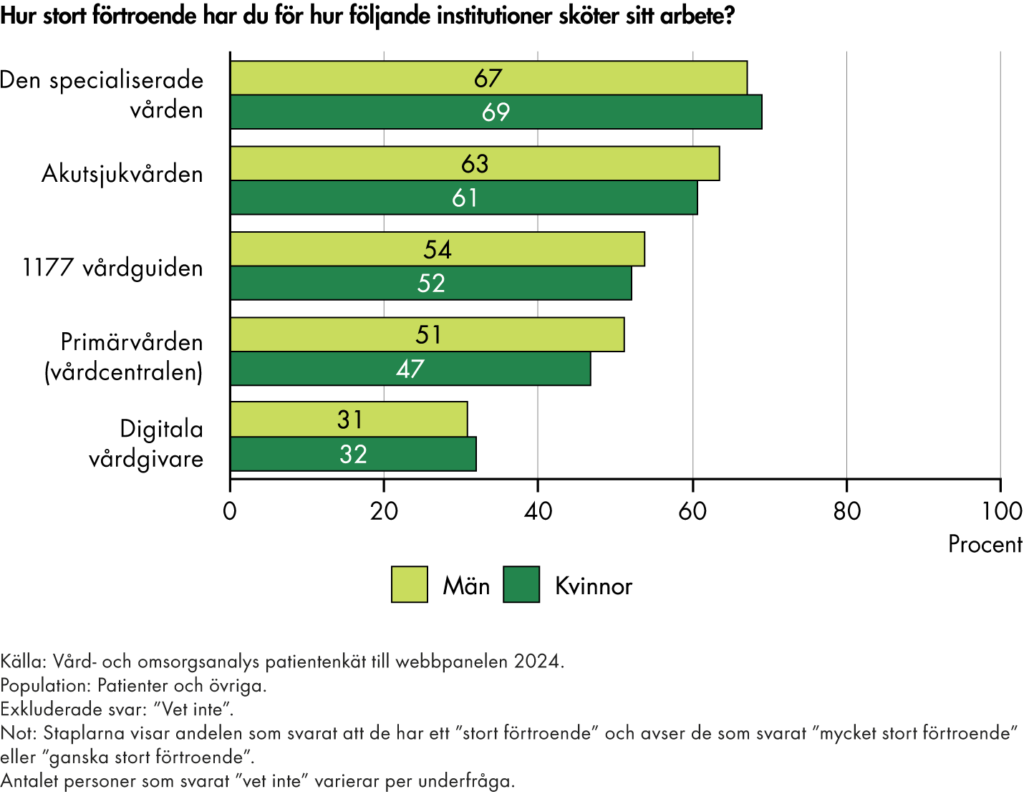
14.7.2 Flera olika faktorer påverkar förtroendet
Vi ser att olika grupper har olika stort förtroende för primärvården, figur 56. Män har generellt större förtroende för primärvården än kvinnor. Vi ser även att äldre har större förtroende för primärvården än yngre. Vi ser inte lika tydliga skillnader när det gäller utbildningsbakgrund, men vi ser en viss tendens till att personer med högre utbildning har något större förtroende för primärvården. Personer som skattar sin hälsa som bra har även betydligt större förtroende för primärvården än personer som skattar sin hälsa som dålig. Vi hittar inga tydliga geografiska skillnader i förtroendet för primärvården. Däremot ser vi skillnader i förtroende när vi tar hänsyn till födelseland. Personer som är födda i Sverige har större förtroende för primärvården än personer som är födda utanför Sverige.
Figur 56. Andel som svarat att de har mycket eller ganska stort förtroende för primärvården uppdelat på kön, ålder, utbildning och självskattad hälsa.
Hur stort förtroende har du för hur följande institutioner sköter sitt arbete? – Primärvården (vårdcentralen)
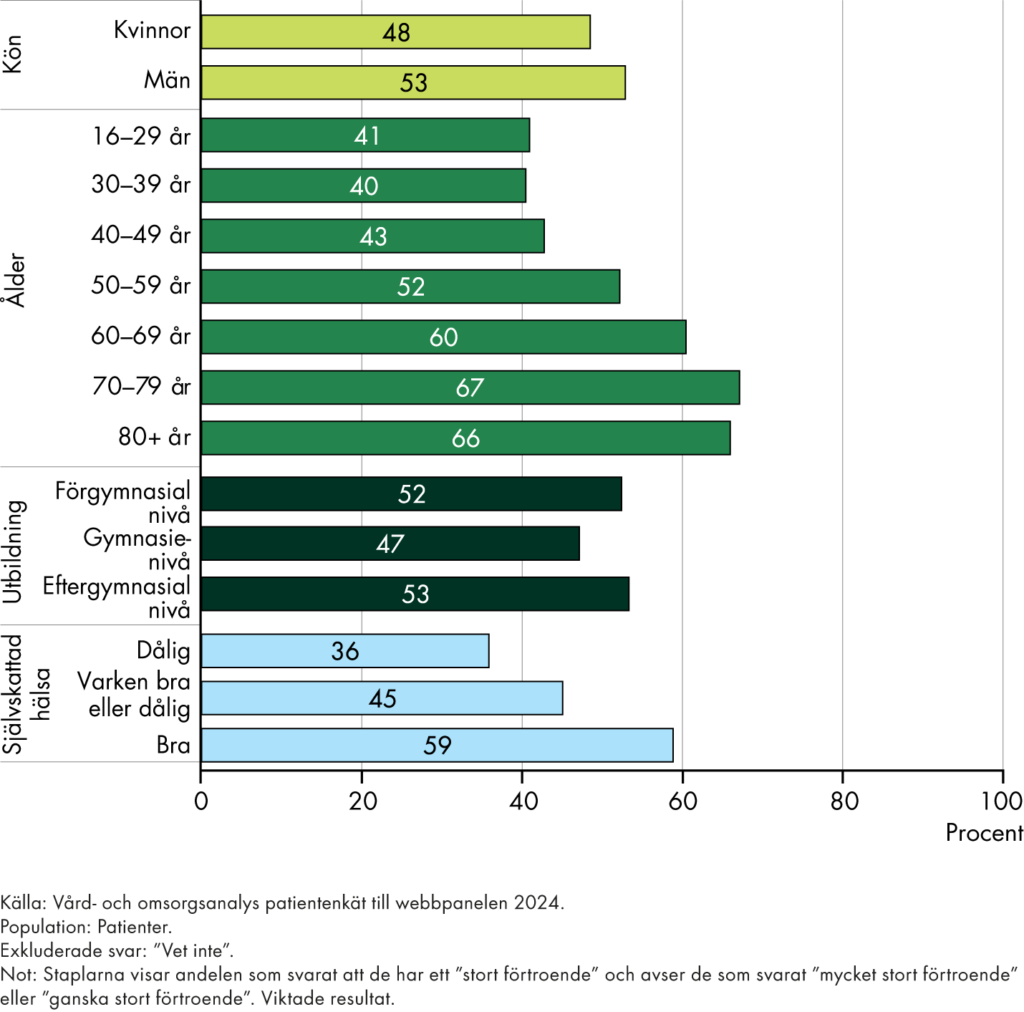
En del av skillnaderna försvinner när vi kontrollerar för de flesta faktorer i logistiska analyser. Bland annat försvinner skillnaden mellan könen, och skillnaden mellan personer med svensk och utländsk bakgrund när vi kontrollerar för upplevd tillgänglighet och delaktighet i vården. Vi ser signifikanta samband mellan tillgänglighet, delaktighet och kontinuitet och förtroende. Patienter som har positiva erfarenheter tenderar även att ha ett större förtroende. Vi har sett ett liknande förhållande när vi har analyserat förtroendet för socialtjänsten – där personer med positiva erfarenheter har en större sannolikhet att ha stort förtroende (Vård- och omsorgsanalys 2024g).
14.8 Skillnader i upplevelser mellan grupper
Erfarenheter av vården skiljer sig mellan olika grupper och vi har gjort fördjupade analyser för att närmare undersöka skillnaderna. Vi kan konstatera att olika grupper har olika erfarenheter av vården. På ett övergripande plan ser vi att män i vissa fall har mer positiva erfarenheter än kvinnor och att äldre genomgående har mer positiva erfarenheter än yngre. Patienter som har dålig hälsa och långvariga hälsotillstånd har sämre erfarenheter än patienter som är friskare.
I nästa avsnitt går vi igenom de skillnader som vi hittar i våra analyser. I bilaga 7 redovisar vi resultaten från våra regressionsanalyser i form av tabeller.
14.8.1 Vissa samband med kön och utbildning
Män tenderar att ha bättre erfarenheter av delaktighet och samordning samt får i högre utsträckning träffa samma läkare när de besöker vårdcentralen. Samtidigt verkar män ha sämre erfarenheter när det gäller information.
Vi hittar bara två signifikanta skillnader mellan olika utbildningsnivåer. Patienter som har en högskoleutbildning tenderar att ha sämre erfarenheter av tillgänglighet och samordning.
14.8.2 Äldre patienter har bättre erfarenheter av vården än yngre
Vi ser genomgående att äldre patienter har mer positiva erfarenheter av vården än yngre patienter. De äldre patienterna upplever en bättre tillgänglighet, delaktighet, information och samordning. De får träffa samma läkare vid sina besök på vårdcentralen och har en större tillgång till fast läkare.
14.8.3 Patienter med utländsk bakgrund har sämre erfarenheter
I de flesta dimensionerna som vi har analyserat kan vi se att patienter med utländsk bakgrund tenderar att ha sämre erfarenheter än patienter med svensk bakgrund. Detta gäller framför allt i hur de upplever vårdens tillgänglighet, upplevelsen av att vara delaktig samt informationen de får av vården. Samtidigt ser vi att patienter med utländsk bakgrund i högre utsträckning än patienter med svensk bakgrund svarar att de får träffa samma läkare vid sina besök på vårdcentralen.
14.8.4 Patienter i storstadskommuner har delvis sämre erfarenheter
Var patienter bor tycks ha en viss påverkan på hur de upplever vården. När vi undersöker tillgänglighet, delaktighet och information ser vi att patienter som bor i storstadskommuner har sämre erfarenheter än patienter som bor i blandade kommuner. Samtidigt ser vi att patienter i storstadskommuner har signifikant högre tillgång till fast läkare och träffar i större utsträckning samma läkare när de besöker vårdcentralen. Här ser vi även att patienter som bor i landsbygdskommuner har en signifikant lägre tillgång till fast läkare och i lägre utsträckning träffar samma läkare vid sina besök på vårdcentralen än patienter som bor i blandade kommuner.
14.8.5 Patienter som har dålig hälsa och långvariga hälsotillstånd har sämre erfarenheter
Vi ser genomgående att patienter som skattar sin hälsa som dålig och patienter som har långvariga hälsotillstånd tenderar att ha sämre erfarenheter av vården. De upplever tillgängligheten till vården som sämre, svarar i lägre utsträckning att de känner sig delaktiga i vården samt har sämre erfarenheter av den information de får av vården. De upplever inte samordningen som lika ändamålsenlig som patienter som inte har några långvariga hälsotillstånd eller som i övrigt skattar sin hälsa som bra.
Vi ser samtidigt att patienter som har långvariga hälsotillstånd också i högre grad har en fast läkare och får träffa samma läkare vid sina besök på vårdcentralen, vilket antyder att det görs någon form av prioritering från vårdens sida. Patienter som själva skattar sin hälsa som bra svarar i högre utsträckning att de har en fast läkare och får träffa samma läkare vid sina besök på vårdcentralen.
14.8.6 Patienter som gör många besök har delvis bättre erfarenheter
När vi jämför patienter som inte gjort något fysiskt besök på vårdcentralen, gjort ett till fyra besök, eller mer än fem besök på ett år hittar vi vissa skillnader. Patienter som gör många besök på vårdcentralen på ett år har bättre upplevelser av tillgänglighet, men inte några signifikanta skillnader i upplevelsen av delaktighet, information och samordning. Tillgången till fast läkare är högre för de som gör många besök och de tenderar att träffa samma läkare vid sina besök. Det är i linje med resultaten som visar att vårdcentralerna verkar prioritera de patienter som har störst behov.
14.8.7 Tillgången till fasta kontakter i vården skiljer sig mellan olika grupper
Olika grupper har olika tillgång till fasta kontakter i vården. Till exempel har äldre patienter, patienter med långvariga hälsotillstånd och patienter som bor i storstadskommuner större tillgång till fast läkare, se figur 57. Att äldre och patienter med långvariga hälsotillstånd har en högre tillgång tyder på att tilldelningen av fasta läkare delvis styrs av behov och att patienter som har stora behov prioriteras.
Samtidigt ser vi att tillgång till fast läkare påverkas av tillgången till läkare, eftersom patienter i storstadskommuner i högre utsträckning svarar att de har en fast läkare än patienter i landsbygdskommuner och blandade kommuner.
Figur 57. Andel patienter som svarar att de har en fast läkare på sin vårdcentral, fördelat på långvarigt hälsotillstånd och kommuntyp.
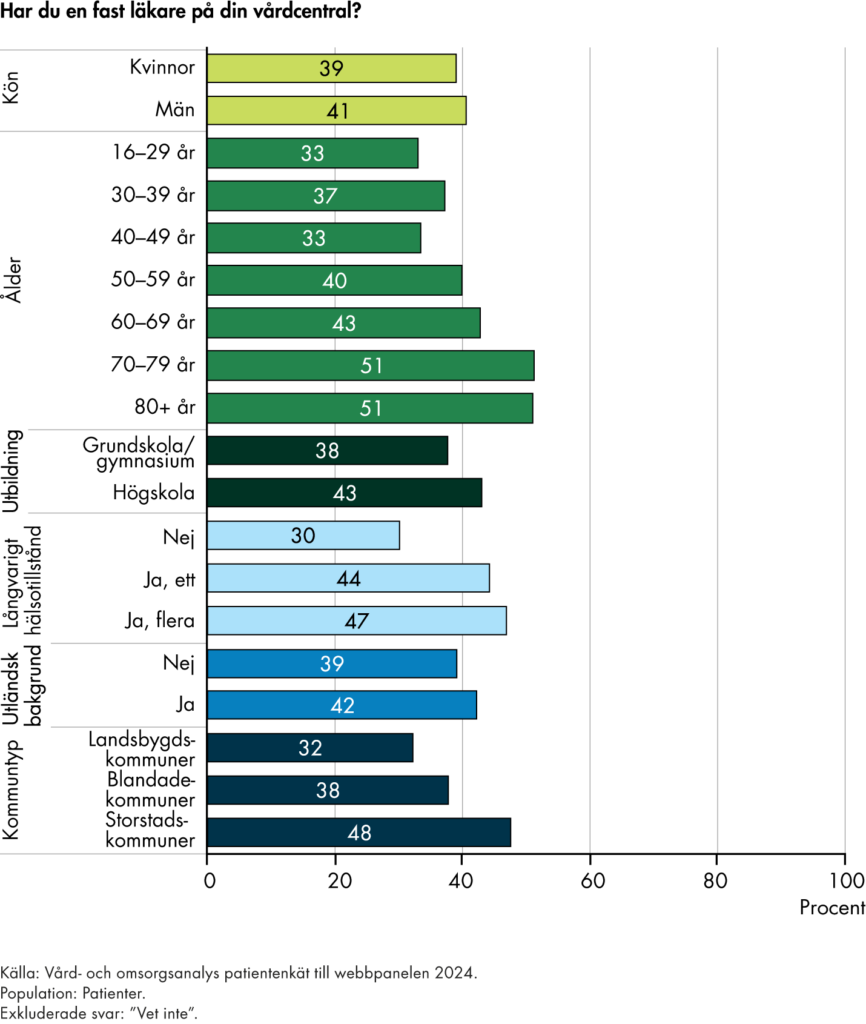
Det ser delvis annorlunda ut när vi analyserar tillgången till fast vårdkontakt, se figur 58. Män svarar i högre utsträckning än kvinnor att de har en fast vårdkontakt, och till skillnad från när vi analyserar tillgången till fast läkare, ser vi att yngre tycks ha en annan fast vårdkontakt i högre utsträckning än äldre. Patienter som har flera långvariga hälsotillstånd svarar även i högre utsträckning att de har en fast vårdkontakt och även patienter med utländsk bakgrund svarar i högre utsträckning att de har en fast vårdkontakt. Begreppet fast vårdkontakt är inte tydligt definierat, vilket bör vägas in när resultaten tolkas. Det är exempelvis svårt att avgöra hur de svarande har tolkat frågan och vilka yrkesgrupper de har räknat som fast vårdkontakt.
Figur 58. Andel patienter som svarar att de har en fast vårdkontakt på sin vårdcentral, fördelat på långvarigt hälsotillstånd och kommuntyp.
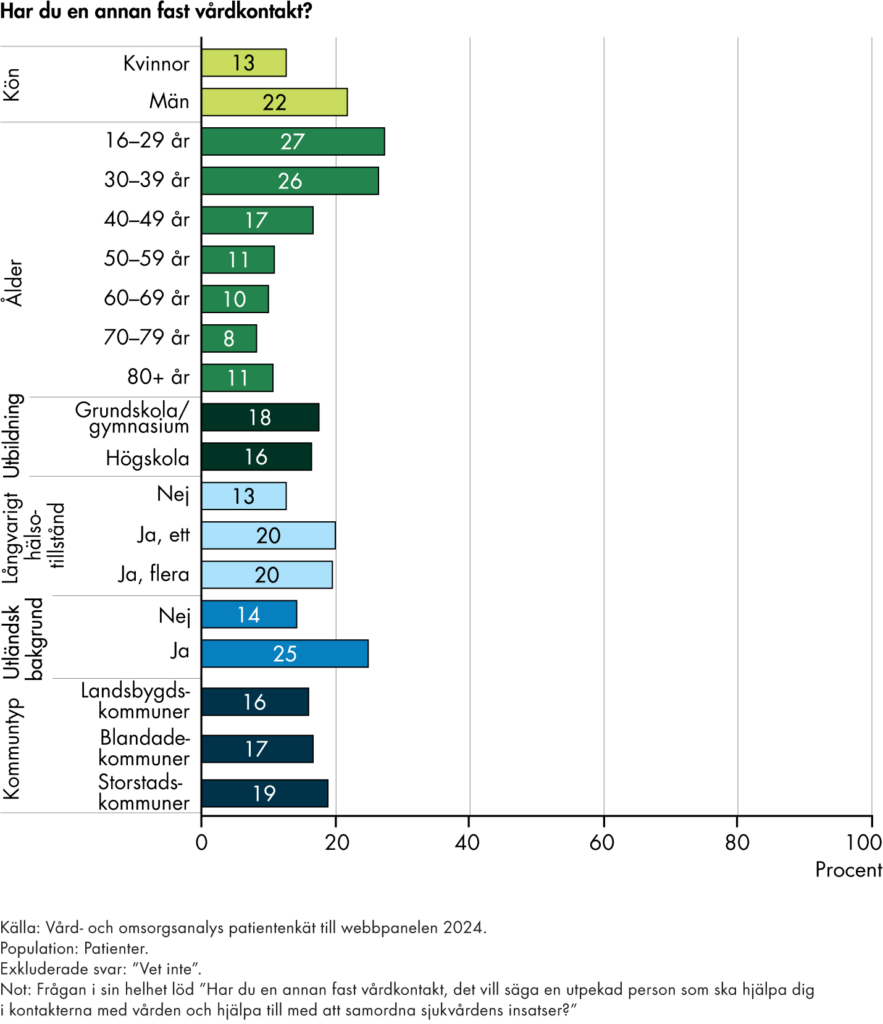
15 Resultat av omställningen ur ett systemperspektiv
Omställningen har flera tänkta resultat och effekter inom hälso- och sjukvårdssystemet som helhet. Det inkluderar bland annat en förflyttning av vård från sjukhusen till primärvården. Det handlar också om att effektiviteten i hälso- och sjukvården ska öka. I det här kapitlet resonerar vi om vilken typ av systemeffekter som omställningen förväntas leda till samt synliggör hur vi kan följa och analysera dem.

Det här är våra viktigaste resultat:
- Trots att primärvården är tänkt att avlasta den specialiserade vården alltmer, kan vi inte se någon ökad konsumtion av fysiska läkarbesök i den regionala primärvården för befolkningen i stort. Vissa patientgrupper får dock mer vård på vårdcentralerna.
- Utvecklingen av omfattningen av kommunal hälso- och sjukvård är inte möjlig att visa på ett tillförlitligt sätt med tillgängliga nationella registerdata, men resultaten från vår enkätundersökning till MAS och MAR tyder på att patienterna blir fler och vårdbehoven större.
- Vi har identifierat fyra mekanismer som kan bidra till en ökad effektivitet till följd av omställningen: stärkt primärvård, ökad kontinuitet, mer förebyggande arbete och ökad digitalisering. Det finns visst stöd för att de här fyra mekanismerna kan leda till en mer resurseffektiv vård, men evidensen är inte entydig.
- När det gäller utvecklingen för de fyra mekanismerna ser vi begränsade förflyttningar, men också utmaningar med att kartlägga omfattningen. När det gäller stärkt primärvård kan vi inte se att resurserna till den regionala primärvården har ökat mer än marginellt. För kommunal primärvård kan vi inte följa resursutvecklingen med tillgängliga datakällor. Vi ser inte heller att kontinuiteteten i primärvården har förbättrats. När det gäller digitalisering och förebyggande insatser förekommer aktiviteter i både kommuner och regioner, men det är svårt att kartlägga hur omfattande de är och det finns det fortfarande frågetecken om hur potentialen bäst kan tas tillvara.
15.1 Vårdkonsumtionens förändring i relation till målen
I det här avsnittet redovisar vi i vilken utsträckning vårdkonsumtionen har utvecklats utifrån omställningens mål. Vi har utgått ifrån uppgifter från Socialstyrelsens patientregister för specialiserad slutenvård och öppenvård samt SKR:s verksamhetsstatistik för besök i primärvården. Vi har även tagit del av de svenska resultaten från de internationella IHP-undersökningarna 2020 och 2023, för att följa utvecklingen av hälsofrämjande samtal (Vård- och omsorgsanalys 2021c, 2024c).
15.1.1 Propositionen pekar ut några önskvärda förflyttningar
I propositionen 2019/20:164 lyfter regeringen fram flera önskvärda förändringar i vårdkonsumtionen som en del av omställningen. Det handlar om förändringar som kan betraktas som en del av omställningens mål, som att stärka primärvården. Det innebär att en större andel av befolkningens vård tillgodoses av primärvården och en lägre andel av den specialiserade vården. Det handlar också om önskvärda förändringar som en effekt av omställningens fokus på ett tidigare omhändertagande i primärvården, stärkt samverkan och mer förebyggande insatser, till exempel mindre undvikbar slutenvård och färre onödiga akutmottagningsbesök.
15.1.2 Trenden med mindre slutenvård fortsätter
Mindre slutenvård är en önskad förändring som pekas ut både av regeringen och i den bakomliggande utredningen Samordnad utveckling för god och nära vård (SOU 2018:39). En förändrad vårdplatsstruktur där fler patienter vårdas utanför akutsjukhuset lyfts fram som både önskvärd och möjlig. Omställningens mål om en sammanhållen personcentrerad nära vård som utgår från behov och förutsättningar samt har ett främjande, förebyggande och proaktivt förhållningssätt kan enligt regeringen också leda till färre undvikbara sjukhusvistelser (prop. 2019/20:164).
När det gäller konsumtionen av specialiserad vård inom regionerna har vi länge sett en förflyttning från slutenvård till öppenvård, vilket är i linje med målen för omställningen. Förflyttningen mot färre antal vårdtillfällen per 100 000 invånare fortsätter, se figur 59.
Figur 59. Antal vårdtillfällen i slutenvård per 100 000 invånare 1998–2023, uppdelat på kön.
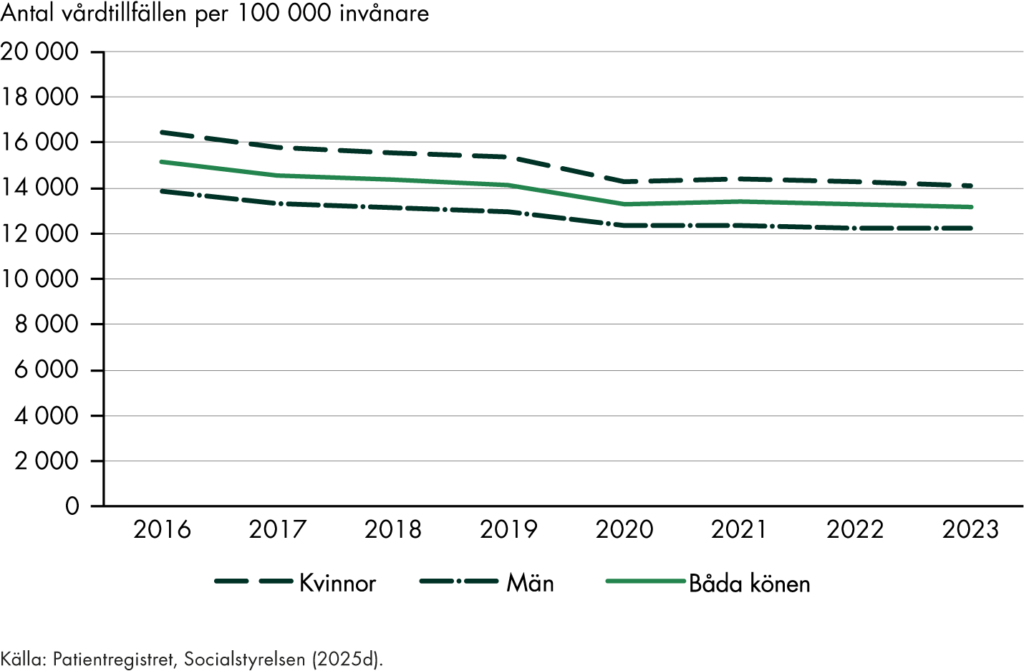
Även antalet personer med påverkbar slutenvård, det vill säga slutenvård som hade kunnat undvikas, har minskat det senaste decenniet, även om minskningen tycks ha planat ut efter pandemin, se figur 60.
Figur 60. Påverkbar slutenvård per 100 000 invånare 20 år och äldre, 2016–2023.
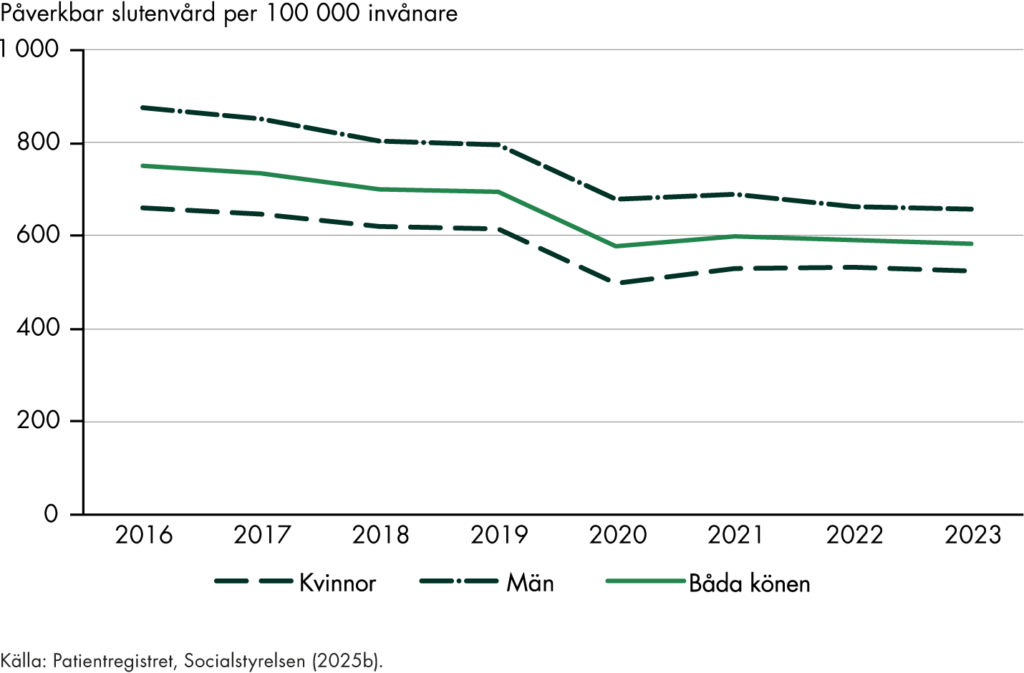
Måttet ”påverkbar slutenvård” avser slutenvårdstillfällen för diagnoser, där slutenvård hade kunnat undvikas om patienten hade fått rätt vårdinsatser i primärvården eller i annan öppen vård innan slutenvård blev nödvändig. Måttet används ofta som en indikator på hur väl primärvården fungerar och hur effektivt sjukvården förebygger att kroniska tillstånd eller akuta sjukdomsfall försämras (Rosano m.fl. 2013). De diagnoser som ingår i måttet är hjärtsvikt, diabetes, astma och KOL. I tolkningen av måttet är det viktigt att beakta att det inte bara speglar omhändertagandet i den öppna vården generellt utan också påverkas av tillgången till disponibla vårdplatser. Regioner med låg grad av påverkbar slutenvård tenderar att oftare ha överbeläggningar och utlokaliseringar (Socialstyrelsen 2024g). Det innebär att en minskning av undvikbar vård också kan bero på vårdplatsbrist snarare än ett bättre omhändertagande i den öppna vården.
15.1.3 Små förändringar i antal akutmottagningsbesök
Regeringen lyfter också fram att en utveckling mot färre akutmottagningsbesök är en möjlig och önskvärd följd av omställningen. Genom att primärvården i större utsträckning hanterar äldre patienter med komplexa vårdbehov kan onödiga akutmottagningsbesök förebyggas (prop. 2019/20:164).
När det gäller akutmottagningsbesök visar tillgängliga data inga tydliga tecken på en minskning, se figur 61. Trenden är dock svårtolkad som en följd av covid-19-pandemin: Vi ser att antalet besök minskar för att sedan öka igen. Antalet besök per invånare var fler 2023 än 2022, men var samtidigt färre än 2019.
Figur 61. Antal akutmottagningsbesök per 100 000 invånare 19+, 2016–2023, per kön.
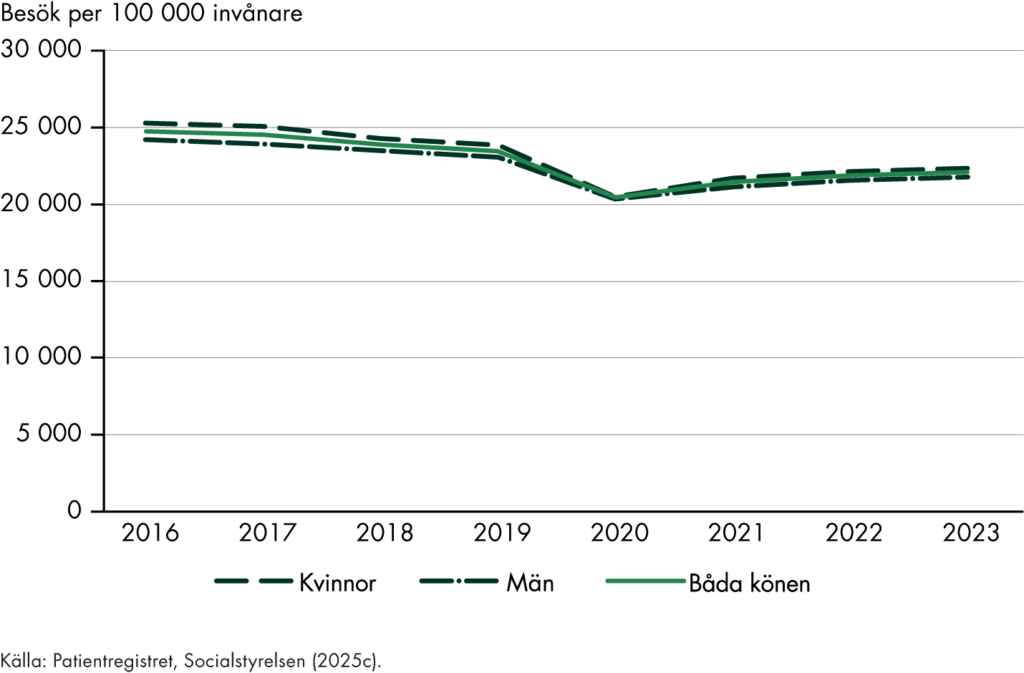
När vi jämför data för personer över 80 år med den totala befolkningen över 19 år, ser vi att personer över 80 år ligger på en högre nivå i antalet akutmottagningsbesök. Men utvecklingen över tid liknar i stort den för befolkningen som helhet, se figur 62. En skillnad är att antalet akutmottagningsbesök per 100 000 invånare har minskat mellan 2022 och 2023 för den äldsta åldersgruppen, vilket vi inte ser för hela befolkningen över 19 år.
Figur 62. Antal akutmottagningsbesök per 100 000 invånare, 2016–2023, per åldersgrupp
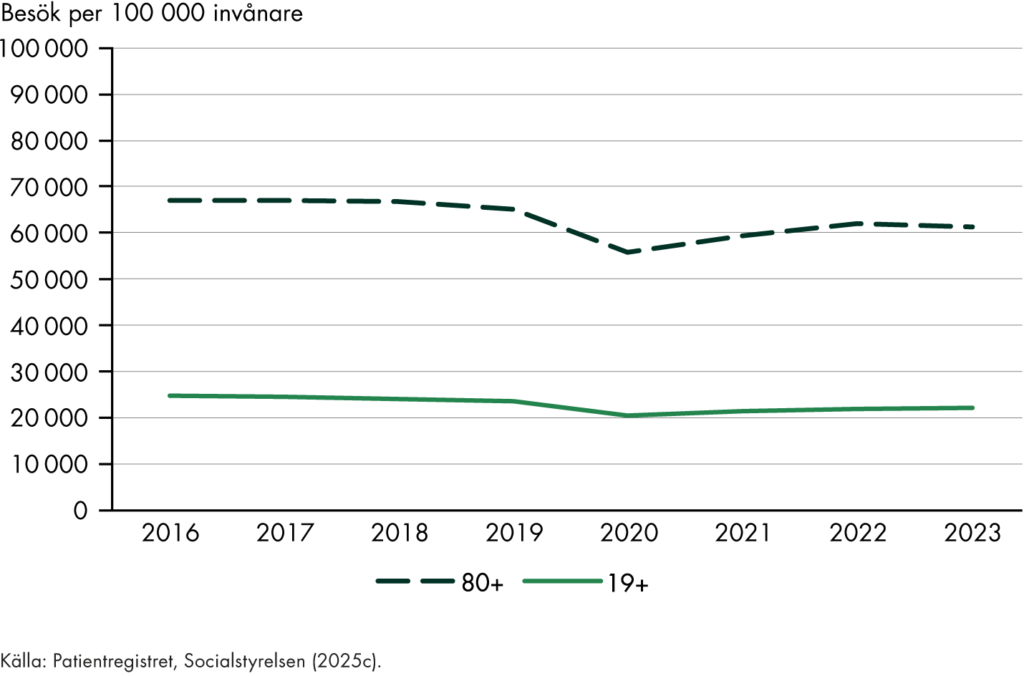
15.1.4 Oförändrat antal läkarbesök i specialiserad öppenvård
Antalet besök per 100 000 invånare i den specialiserade öppenvården ligger på samma nivå 2023 som 2016. Mellan 2019 och 2020, det första året av covid-19-pandemin, minskade antalet besök kraftigt. Sedan dess har antalet besök ökat varje år, och 2023 års värde ligger på samma nivå som innan pandemin, se figur 63.
Figur 63. Antal läkarbesök inom specialiserad öppenvård per 100 000 invånare 2016–2023, uppdelat på kön.
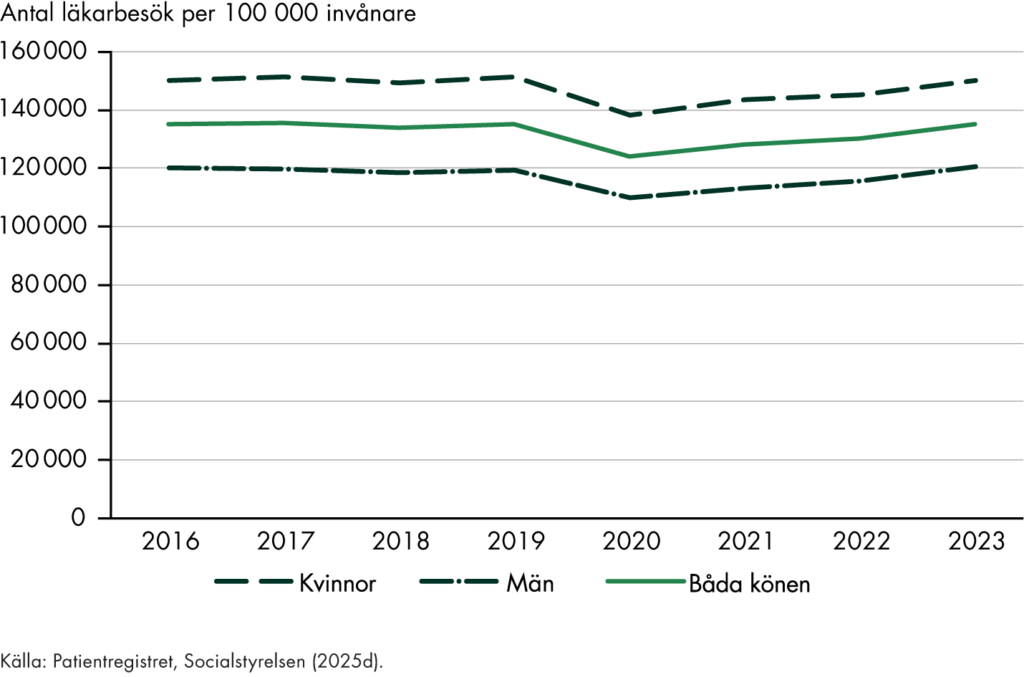
15.1.5 Färre fysiska läkarbesök i primärvården
Regeringen betonar betydelsen av en starkare primärvård som en del av omställningen till ett hållbart hälso- och sjukvårdssystem. Enligt regeringen ökar också god tillgänglighet och rätt kompetens i primärvården sannolikheten för att patienterna söker sig dit i första hand, vilket i sin tur kan avlasta den specialiserade vården. Det uttrycks inte specifikt att en stärkt och tillgänglig primärvård innebär fler besök i primärvården, men det är rimligt att antalet besök i primärvården behöver öka om den ska avlasta övriga delar av vården.
I motsats till fysiska läkarbesök inom specialiserad vård har fysiska läkarbesök inom den regionala primärvården inte legat still, utan tvärtom minskat sedan 2016, se figur 64. Antalet fysiska läkarbesök 2016 var 144 000 per 100 000 invånare, och minskade 2023 till 111 000. Det motsvarar en minskning med nästan en fjärdedel. I likhet med vårdkonsumtionen i den specialiserade vården skedde en särskilt stor nedgång i antalet besök mellan 2019 och 2020, som en följd av covid-19-pandemin. Sedan dess har antalet besök ökat något, men 2023 års nivå ligger fortfarande under antalet besök innan pandemin, vilket vi tolkar som en övergripande trend mot minskade läkarbesök i den regionala primärvården. Minskningen av antalet läkarbesök kan inte förklaras av någon motsvarande ökning av besök hos andra personalkategorier. Antalet besök till övriga personalkategorier i den regionala primärvården ökade bara marginellt mellan 2016 och 2019, och 2023 års nivå ligger fortfarande under nivån innan pandemin.
Figur 64. Antal läkarbesök respektive besök hos annan personal i primärvården per 100 000 invånare 2016–2023.
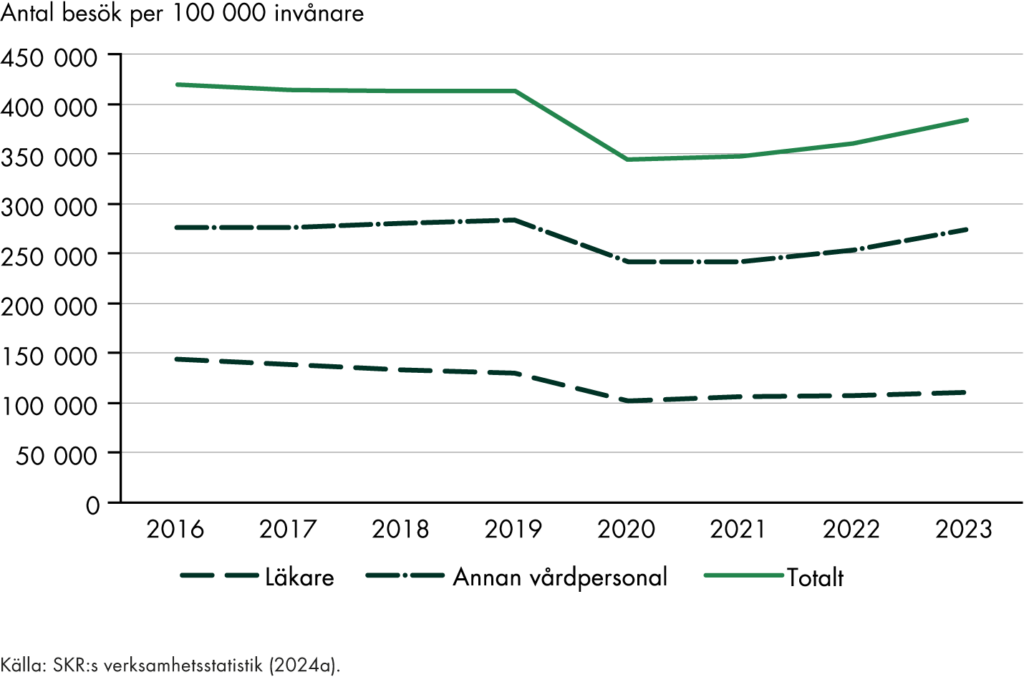
15.1.6 Nationell statistik om vård på distans är inte tillförlitlig
Regeringen pekar ut ökad vård på distans som en önskvärd förändring. Det understödjs också av att vårdgarantin skiftar fokus från att gälla läkarbesök till att gälla bedömning av legitimerad personal. Ändringen ger möjlighet att förmedla vård på fler sätt än genom fysiska besök på vårdcentralen (prop. 2017/18:83).
Digitala tjänster blir allt vanligare i hälso- och sjukvården. En enkätundersökning från SCB riktad till personer över 16 år visar att 18 procent av de svarande 2023 hade haft ett videomöte med vården. Motsvarande andel 2019 var 8 procent. Även chattkontakter med vården ökar. Under 2023 hade 44 procent av de svarande använt ”en digital tjänst för att kommunicera skriftligt (till exempel meddelanden, chatt) med vårdpersonal”, vilket kan jämföras med 33 procent 2021. Användandet av digitala tjänster i hälso- och sjukvården är vanligast i åldersgrupperna 16–29 år och 30–49 år. Invånare som är 75 år och äldre använder de digitala tjänsterna minst (SCB 2023).
En förklaring till nedgången av fysiska läkarbesök i den regionala primärvården kan vara att digitala besök delvis ersätter fysiska besök. Det saknas dock fortfarande tillförlitlig information om omfattningen av digital vårdkonsumtion på nationell nivå och i vilken utsträckning den ersätter annan vård. SKR samlar in information om distanskontakter i den regionala primärvården i sin verksamhetsstatistik. Men statistiken håller inte tillräcklig kvalitet för att det ska gå att urskilja vad som är kvalificerade distanskontakter som motsvarar fysiska besök.
Det finns också stora regionala variationer i rapporteringen av distanskontakter. Tillgänglig forskning pekar på att digitala vårdmöten delvis ersätter fysiska besök, men också att de skapar ny konsumtion (Dahlgren m.fl. 2024; Ellegård, Kjellsson & Mattisson 2021; Vård- och omsorgsanalys 2022a; Zeltzer, Einav, Rashba & Balicer 2024).
Nationella digitala aktörer har bidragit till en snabbare digitalisering av vården och ökat tillgängligheten för patienterna. Samtidigt har framväxten av digital utomlänsvård gjort det svårare för regionerna att styra över vilken vård som erbjuds. Omfattningen och innehållet i den vården styrs i praktiken ofta av de digitala vårdgivarna och patienternas efterfrågan. Det kan leda till att resurser som borde gå till patienter med störst behov i stället används för vård av patienter med förhållandevis små behov. Dessutom kan digital utomlänsvård försvåra möjligheten att nå kontinuitet i vården.
15.1.7 Primärvården vårdar några grupper i högre utsträckning än tidigare
Även om det totala antalet fysiska besök i den regionala primärvården inte har ökat för befolkningen i stort, tyder regionala analyser på att primärvården över tid har fått ett allt större uppdrag. En analys av vårdkonsumtionen för flera vanliga diagnosgrupper i Västra Götalandsregionen (2023) visar att patientgrupper som tidigare delvis vårdades inom den specialiserade vården i allt större utsträckning får vård i primärvården. Det gäller till exempel patienter med diabetes, kranskärlssjukdomar och höftledsartros. Enligt rapporten har primärvården över tid fått ett allt större uppdrag, vilket många gånger innebär stora utmaningar för primärvården samtidigt som det är en del i utvecklingen mot en mer nära vård. En del av förklaringen till den ökade andelen patienter med diagnos i primärvården kan samtidigt vara att vårdcentraler ersätts utifrån vilka diagnoser som registreras, vilket kan öka benägenheten att sätta diagnoser (Västra Götalansdregionen 2023).
Även en analys av vårdkonsumtionen från Region Stockholm (2024) visar tecken på en överföring av ansvar för en större andel av patienterna till primärvården. Analysen baseras på 16 vanliga folksjukdomar och resultaten visar att andelen av patienterna som helt tas hand om i primärvården, och därmed inte alls får vård i den öppna specialiserade vården, ökade betydligt mellan 2015 och 2023. Samtidigt minskade andelen som helt tas om hand i den specialiserade vården tydligt för alla undersökta sjukdomar. Enligt rapporten kan förändringarna sannolikt förklaras av att det har skett en faktisk överföring av ansvar till primärvården, men också av en noggrannare registrering av diagnoser i primärvården. Den ökade registreringen synliggör ett omhändertagande i primärvården som även tidigare har förekommit men inte registrerats i lika hög utsträckning.
Personer med psykisk ohälsa får en större del av sin vård i primärvården
Även läkemedelsdata visar att det finns patientgrupper som allt oftare behandlas i primärvården. Socialstyrelsen redovisar en indikator från läkemedelsregistret som tydliggör var vården bedrivs för patienter med depression. Den mäter hur stor andel av nyinsättningarna av antidepressiva läkemedel som sker i den regionala primärvården bland personer i åldern 18–64 år. Figur 65 visar att andelen har ökat sedan 2013, vilket är ett tecken på att patientgruppen oftare behandlas i den regionala primärvården. Ökningen förklaras dock inte helt av att patienter har flyttats, utan att antalet nyinsättningar även har ökat totalt och att den ökningen tycks ha skett i primärvården.
Figur 65. Andel nyinsättningar av antidepressiva läkemedel som sker i primärvården, bland personer 18–64 år, 2013–2022.
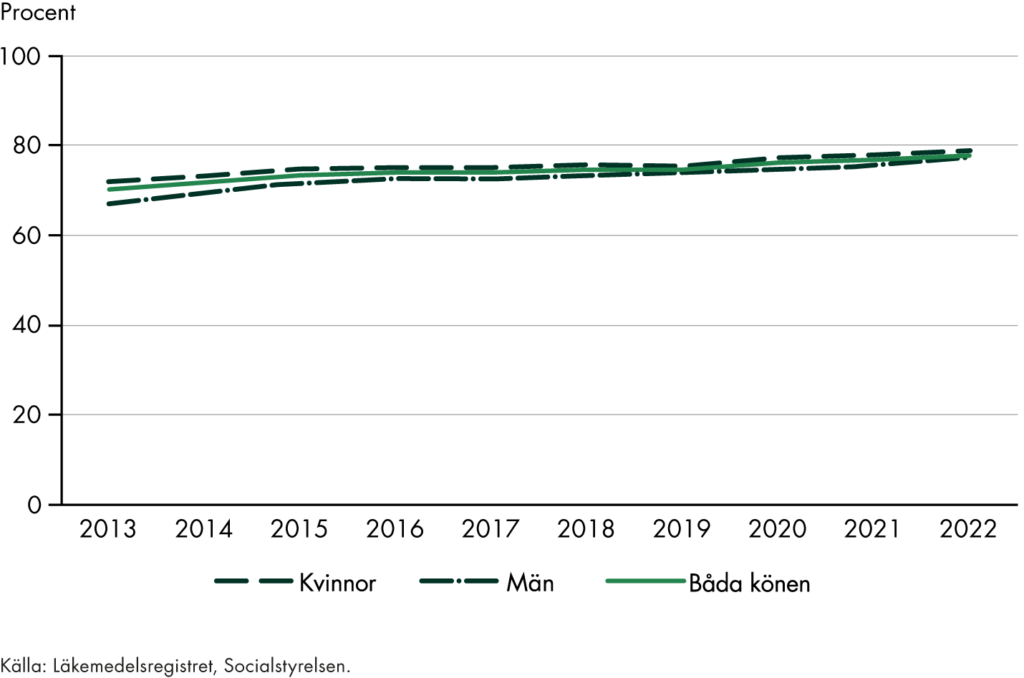
Resultatet visar att personer med depression allt oftare behandlas i primärvården, och ligger i linje med den utveckling som föreslås i betänkandet God och nära vård – Rätt stöd till psykisk hälsa (SOU 2021:6).Socialstyrelsen har också bedömt att vårdcentralernas förmåga att ta hand om mild till måttlig psykisk ohälsa är avgörande för sjukvårdssystemets samlade förmåga att ge vård till patientgruppen. De bedömer också att ett tidigt omhändertagande på vårdcentralen ger förutsättningar för vårdkvalitet, patientsäkerhet och ett effektivt resursutnyttjande (Socialstyrelsen 2024c).
15.1.8 Hälsofrämjande samtal ökar
Ett fokus på förebyggande insatser är en del av omställningen. Regeringen lyfter vikten av det förebyggande arbetet och betonar att fokus på hur vi kan stärka hälsa, inte bara behandla sjukdom, är avgörande för att samhället och hälso- och sjukvården ska klara av att möta framtidens hälsoutmaningar och vårdbehov. Regleringen av primärvårdens grunduppdrag förtydligar att regioner och kommuner ska tillhandahålla förebyggande insatser utifrån både befolkningens samt patientens individuella behov och förutsättningar. Ett ökat fokus på att stärka hälsan innefattar inte nödvändigtvis en förflyttning av vård från en aktör till en annan, utan handlar oftare om innehållet i vården (prop. 2019/20:164).
Kommuner och regioner kan genomföra förebyggande insatser på många tänkbara sätt. En metod är att erbjuda hälsofrämjande samtal. Den internationella enkätundersökningen IHP som vart tredje år riktar sig till ett representativt urval i befolkningen i Sverige och nio andra länder innehåller frågor om man har haft ett hälsofrämjande samtal under det senaste året. Frågorna är ställda till dem som har varit i kontakt med vården under det senaste året.
I Sverige ökar andelen som har haft ett hälsofrämjande samtal om kost och fysisk aktivitet, se figur 66. En av fyra (25 procent) svarade att de har haft ett hälsofrämjande samtal om kost 2023. Det är en ökning med 5 procentenheter sedan undersökningen 2020. För frågan om fysisk aktivitet svarade nästan hälften (46 procent) att de har haft ett sådant samtal 2023. Det är en ökning med 8 procentenheter sedan 2020 (Vård- och omsorgsanalys 2024f).
Figur 66. Andel av dem som har varit i kontakt med vården under det senaste året som svarar att de har haft ett hälsofrämjande samtal om kost respektive fysisk aktivitet, 2020 och 2023.
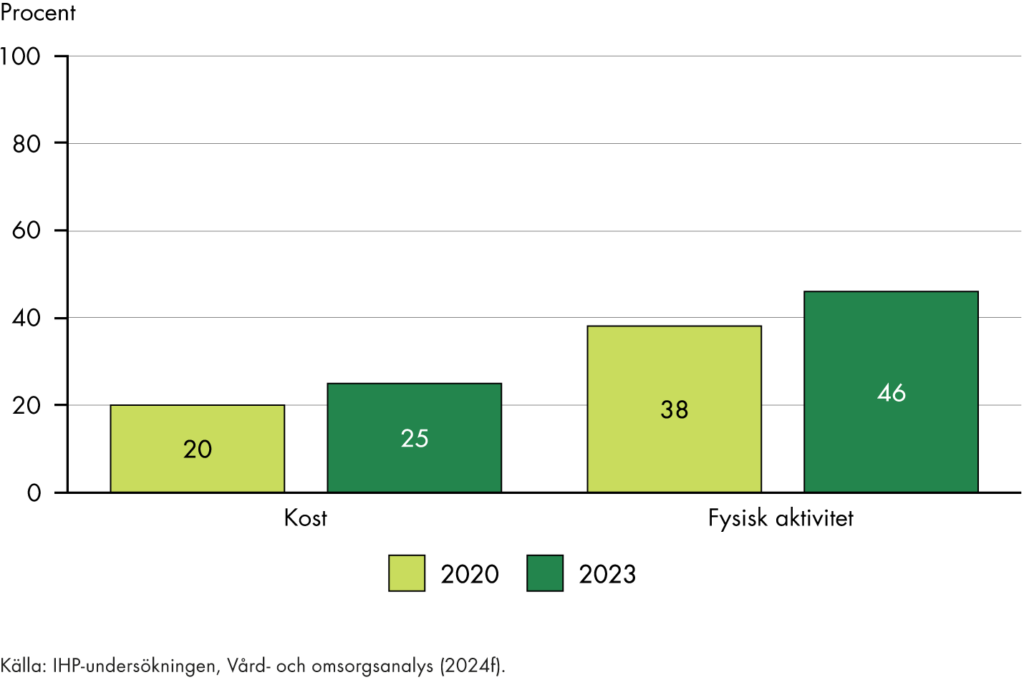
Även om hälsofrämjande insatser kan förebygga ohälsa längre fram finns det en risk att fler hälsofrämjande samtal sker på bekostnad av annan vård, eftersom resurserna och det totala antalet besök i den regionala primärvården inte ökar.
15.1.9 Svårt att följa utvecklingen av kommunal hälso- och sjukvård
Den kommunalt finansierade hälso- och sjukvårdens centrala roll i omställningen framhävs tydligt av regeringen (prop. 2019/20:164). Tack vare teknisk utveckling kan patienter med mer komplexa behov vårdas hemma i stället för på sjukhus. Snabbare utskrivning av medicinskt färdigbehandlade patienter, som i stället kan få uppföljande vårdinsatser i sitt hem, innebär dessutom att åtgärder för rehabilitering och habilitering oftare utförs inom den kommunala hälso- och sjukvården.
Det är dock svårt att kartlägga hur vanliga de här förändringarna är med tillgängliga nationella datakällor. När det gäller insatser i kommunal hälso- och sjukvård har Socialstyrelsen ett register för det. Registret består av två delregister. Ett varierande bortfall över tid i ett av delregistren och frånvaro av privata vårdgivare i det andra delregistret gör det svårt att använda registret för att följa utvecklingen av hur många patienter som är inskrivna i den kommunala hälso- och sjukvården och vilka insatser de får. Vår enkät till MAS och MAR i kommunerna visar dock att de bedömer att patienterna i den kommunala hälso- och sjukvården blivit fler och har ett större vårdbehov.
Svårt att följa förändring över tid på grund av bortfall i register
Socialstyrelsens register över insatser i kommunal hälso- och sjukvård består av två delregister:
- Det första delregistret (KHSL1) innehåller information om alla personer som fått kommunal hälso- och sjukvård per kalendermånad och kommun.
- Det andra delregistret (KHSL2) innehåller uppgifter om vilka patientrelaterade vårdåtgärder som utförts av legitimerad personal med kommunen som vårdgivare.
KHSL1 inkluderar alla personer som har insatser från kommunal hälso- och sjukvård i privat regi, men registret har haft ett bortfall som har förändrats precis under den tidsperiod som är relevant för att följa omställningen, vilket också gör det svårt att använda för att följa utvecklingen de senaste åren. År 2019 ändrades föreskrifterna om vad som skulle registreras och flera kommuner fick problem med att lämna uppgifter. Inte förrän 2022 låg bortfallet på samma nivå som innan de nya föreskrifterna trädde i kraft.
KHSL2 inkluderar inte personer som fått vårdåtgärder som utförs av privata vårdgivare. För cirka 25 procent av personerna med kommunal hälso- och sjukvård saknas därmed information om vårdåtgärder och registret är därför svårt att använda för att få en heltäckande bild av utvecklingen av insatserna i kommunal hälso- och sjukvård.
15.2 Svårt att bedöma om effektiviteten har ökat
Ett av målen med omställningen är att en effektivare användning av hälso- och sjukvårdens resurser ska uppnås (prop. 2019/20:164). Effektivitet definieras vanligen som graden av måluppfyllelse i relation till de insatta resurserna. En ökad effektivitet kan antingen uppnås genom högre grad av måluppfyllelse utan att resursutnyttjandet ökar eller ett minskat resursutnyttjande utan att graden av måluppfyllelse minskar. När insatta resurser och graden av måluppfyllelse rör sig i samma riktning, kan effektiviteten både öka och minska beroende på hur utfallet värderas, tabell 11.
I hälsoekonomiska utvärderingar tillämpas ofta ett tröskelvärde för att bedöma om en behandling eller åtgärd är kostnadseffektiv eller inte när insatsen både leder till högre kostnader och högre effekt än jämförelsealternativet. Tröskelvärdet representerar en gräns för vad som anses vara en acceptabel kostnad per vunnen effektenhet, och kan variera beroende på tillståndets svårighetsgrad och sällsynthet. Ofta används kvalitetsjusterade levnadsår (QALYs) som effektmått i de utvärderingarna.
Det är mer komplext att bedöma effektiviteten i ett helt hälso- och sjukvårdssystem. En av de största utmaningarna handlar om hur graden av måluppfyllelse ska mätas. Det övergripande målet med hälso- och sjukvården är en god hälsa på lika villkor för hela befolkningen. Flera etablerade mått relaterar till det målet, men inget mått fångar helheten av utfallet av hälso- och sjukvården och inget kan avgränsas till utfall som kan kopplas till hälso- och sjukvården.
I den här rapporten kommer vi inte att göra någon ansats att beräkna hur effektiviteten har utvecklats på systemnivå. I stället har vi studerat regeringens beskrivning av omställningen, för att identifiera vilka mekanismer som ligger bakom det utpekade målet om en mer effektiv användning av hälso- och sjukvårdens resurser. Vi har kunnat identifiera fyra tydliga mekanismer där en ökad aktivitet eller utveckling förväntas leda till en ökad effektivitet i sjukvårdssystemet som helhet. I det här avsnittet diskuterar vi utvecklingen för mekanismerna. De är:
- stärkt primärvård
- ökad kontinuitet
- digitalisering
- fokus på förebyggande insatser.
15.2.1 Stärkt primärvård kan öka effektiviteten
Stärkt primärvård är en av de mekanismer som kan skapa bättre förutsättningar för en högre effektivitet. Regeringen skriver till exempel (prop. 2019/20:164 s. 11, 36):
”En utvecklad nära vård med en stärkt primärvård kan ge förbättrade förutsättningar för en samhällsekonomiskt effektiv hälso- och sjukvård där tillgängliga resurser används på bästa sätt.”
”Att utveckla primärvården till ett nav i hälso- och sjukvården görs i omsorg om patienter och befolkning och är ett steg mot att Sverige, med bibehållen eller ökad kvalitet i hälso- och sjukvården, ska kunna möta den demografiska utvecklingen och samtidigt ha kontroll på kostnaderna för hälso- och sjukvården.”
”Att uppnå en jämlik och resurseffektiv hälso- och sjukvård är centralt och ett av huvudskälen till att stärka primärvårdens roll.”
Teoretiska argument talar både för och emot en ökad effektivitet
Det finns flera argument för att en stärkt primärvård skulle kunna främja hälso- och sjukvårdssystemets samlade effektivitet. Primärvården har möjlighet att tidigt möta vårdbehovet genom egna insatser och vid behov remittera patienter till relevant specialistvård. Genom den relation som specialister i allmänmedicin och andra yrkesgrupper i primärvården har möjlighet att utveckla med sina patienter finns det goda förutsättningar för ett förebyggande arbetssätt och minskad risk för onödig medikalisering.
Kostnaderna kan också hållas nere genom att patienterna i första hand får träffa en läkare eller annan personal på vårdcentralen, i stället för att direkt hänvisas till annan specialiserad vård som i många fall är dyrare. Primärvårdens helhetssyn på individen, snarare än fokus på enskilda diagnoser, kan också bidra till en mer personcentrerad vård. För många vanliga sjukdomar och besvär kan primärvården, genom sitt breda allmänmedicinska perspektiv, dessutom erbjuda lika bra eller bättre vård än motsvarande specialistvård (Anell 2015).
Det finns också argument som talar emot att en stärkt primärvård skulle bidra till ökad effektivitet. Om patienten själv kan bedöma vilken specialist den behöver kan det upplevas som ett onödigt extra läkarbesök att ta vägen via primärvården. Primärvården kan också försämra vårdens kvalitet om den fördröjer beslut om utredning, behandling eller remittering till andra specialister. Det kan hända om läkare i primärvården har svårt att hålla sig uppdaterade på diagnostik och behandling när det gäller mindre vanliga sjukdomar och symtom (Anell 2015).
Den empiriska forskningen visar inte entydigt i vilken utsträckning en stärkt primärvård ökar hälso- och sjukvårdens effektivitet. Vissa studier tyder på ett positivt samband (Atun 2004; Starfield & Shi 2002) medan andra studier inte kan bekräfta ett sådant samband (Kringos, Boerma, van der Zee & Groenewegen 2013). I de statliga utredningar som ligger till grund för omställningen har man dock gjort bedömningen att det internationella kunskapsläget, tillsammans med kunskapen om det svenska sjukvårdssystemets nuvarande utformning, talar för att det finns många fördelar med att stärka svensk primärvård (SOU 2016:2).
Det finns också teoretiska argument för att det skulle vara mer effektivt att vårda personer i kommunal hälso- och sjukvård i stället för på sjukhus. Generellt sett är driftskostnaderna för lokaler och personal högre på sjukhus än vid kommunala boendeformer eller vid vård i hemmet. Det kan också leda till ett snabbare tillfrisknande att vara hemma i stället för på sjukhus. Samtidigt är det inte alltid givet vilken vårdnivå som ger mest kostnadseffektiv vård. En studie från FoU Väst visar till exempel att kommunens kostnader för vård i hemmet i vissa fall är nästan lika hög som kostnaden för vård på sjukhus (Larsen & Svensson 2021).
Enligt regionerna är förflyttningar av vård från sjukhusen till primärvården av stor betydelse för att kunna möta befolkningens behov framöver. En enkätundersökning som vi tidigare genomfört visar att drygt 90 procent av regionerna bedömer att en bättre styrning av patienter till rätt vårdnivå och förflyttning från sjukhusvård till nära vård, där primärvården tar hand om mer av befolkningens vårdbehov, har betydelse för att resurserna ska kunna användas mer effektivt (Vård- och omsorgsanalys 2024c).
Inga tecken på att primärvården har blivit starkare
Våra resultat visar inga tecken på att primärvården har stärkts resursmässigt, varken med ekonomiska medel eller med personal (Vård- och omsorgsanalys 2023b). Våra analyser av vårdkonsumtionens utveckling visar inte heller några tecken på en förstärkt primärvård totalt sett. Den typen av förflyttningar av patienter med större vårdbehov till primärvården som analyser av regionala databaser och enkätdata från kommunernas MAS och MAR tyder på leder sannolikt till undanträngningseffekter eller höjd tröskel för att få vård.
Det kan i sin tur leda till försämrad hälsa och större vårdbehov i framtiden. Dessutom kan pressen på verksamheterna öka och att anhöriga får utföra en större insats. Vår övergripande slutsats är därför att den ökade resurseffektivitet som en stärkt primärvård skulle kunna ha lett till sannolikt inte har blivit verklighet.
15.2.2 Samband mellan kontinuitet och resurseffektivitet
Den andra mekanismen som kan leda till en ökad effektivitet är en ökad kontinuitet (prop. 2019/20:164, s. 27):
”Effektiviteten ökar om patienten och vårdpersonalen redan känner varandra.”
Forskning visar att kontinuitet i relationen till en primärvårdsläkare kan leda till
- ökad patienttillfredsställelse (Saultz & Albedaiwi 2004),
- minskad sjukhusvård och användning av akutmottagningar (Barker, Steventon & Deeny 2017; Cho m.fl. 2016; Engström, Borgquist, Nordvall, Albinsson & Arvidsson 2019; Kao, Lin, Chen, Wu & Tseng 2019; Sabety, Jena & Barnett 2021),
- lägre dödlighet (Baker, Freeman, Haggerty, Bankart & Nockels 2020; Pereira Gray, Sidaway-Lee, White, Thorne & Evans 2018).
Med en kontinuerlig relation kan läkaren tidigare uppmärksamma patientens hälsotillstånd och det finns större möjlighet att identifiera psykosociala problem som försämrar hälsan. Dessutom har högre kontinuitet visat sig ha samband med en mer effektiv vård genom minskad konsultationstid, färre laboratorietester och lägre kostnader för hälso- och sjukvård (Starfield, Shi & Macinko 2005). Det är dock viktigt att notera att merparten av studierna på området är korrelationsstudier, vilket gör det svårt att dra säkra slutsatser om orsakssamband.
I tidigare rapporter har vi sett resultat som visar att fast läkare är viktigt både för yrkesverksamma och för patienter. Läkare med en egen lista med patienter som de är fast läkare för är mer nöjda med sitt arbete än andra läkare. De anser också i högre utsträckning att deras vårdcentral är väl förberedd på att ge vård till patienter med kroniska sjukdomar, inklusive psykisk ohälsa (Vård- och omsorgsanalys 2023c). Personer med en fast läkare har också mer positiva erfarenheter av kontinuitet, tillgänglighet och delaktighet (Vård- och omsorgsanalys 2024b).
Att en person är registrerad på en fast läkare behöver dock inte betyda att den personen i högre utsträckning får träffa samma läkare vid sina besök på vårdcentralen. I vår rapport Nära vård i sikte? gjorde vi en fallstudie i Västra Götalandsregionen av andelen patienter med fast läkare enligt regionens register och patienternas upplevelse av att träffa samma läkare enligt den nationella patientenkäten. Resultaten visar att sambandet mellan måtten var lågt. En studie baserad på data från Skåne (Ellegård, Anell & Kjellsson 2024) visar på liknande resultat. Individer som var listade på en specifik läkare när de insjuknade i en kronisk diagnos hade inte högre kontinuitet i sina efterföljande besök än andra.
Inga tecken på en förbättrad kontinuitet
Trots en tydlig styrning för att öka andelen i befolkningen som har en fast läkare i primärvården, ser vi inga tecken på att den andelen ökar (Vård- och omsorgsanalys 2024b). Det gäller också andra kontinuitetsmått, till exempel kontinuitetsindex, som inte heller visar någon förbättring (Vård- och omsorgsanalys 2023a).
15.2.3 Mycket att vinna på förebyggande insatser
Den tredje mekanismen som regeringen beskriver kan öka effektiviteten är fokus på förebyggande insatser (prop. 2019/20:164, s. 39).
”Fokus på hur vi kan stärka hälsa, inte bara behandla sjukdom, är avgörande för att samhället och hälso- och sjukvården ska klara av att möta framtidens hälsoutmaningar och vårdbehov i befolkningen. Genom att förebygga eller skjuta upp insjuknande i akuta eller kroniska sjukdomar eller minska risken för återinsjuknande kan man undvika mänskligt lidande och samtidigt använda begränsade gemensamma resurser mer effektivt.”
Förebyggande insatser kan både handla om primärprevention, som syftar till att förhindra uppkomsten av sjukdomar och skador, och sekundärprevention, som syftar till att upptäcka sjukdomar på ett tidigt stadium eller avser insatser för att förhindra återinsjuknande.
Det finns stora kostnader för samhället förknippade med ohälsosamma levnadsvanor, och primärprevention har därför en potential att bidra till att värna de offentliga resurserna. En studie uppskattar att rökning, övervikt, fetma, otillräcklig fysisk aktivitet och alkoholkonsumtion ledde till samhällsekonomiska kostnader på 40–55 miljarder kronor per år under 2011–2021 (Bolin 2024).
Det finns dock stor osäkerhet i hur träffsäkra olika hälsofrämjande insatser är (Johansson m.fl. 2024). Dessutom uppkommer kostnader och vinster ofta vid olika tidpunkter och i olika delar av samhället, vilket förvårar möjligheten att prioritera förebyggande insatser. Både vår rapport Ordnat för omställning? och vår enkät till MAS och MAR i kommunernavisar att företrädare för både regioner och kommuner tycker att det hälsofrämjande arbetet är viktigt och centralt för omställningen, men också att det är svårt att hinna med, eftersom man tvingas prioritera mer akuta insatser.
Sekundärprevention, som bland annat syftar till att upptäcka sjukdomar tidigt, kan också bidra till ökad effektivitet genom att möjliggöra enklare och mer kostnadseffektiva behandlingar. Samtidigt finns det en risk för överdiagnostik när man söker efter riskfaktorer hos symtomfria personer. Friska personer kan misstas för att vara sjuka och genomgå onödig utredning och behandling (Statens beredning för medicinsk och social utvärdering 2019). När det gäller sekundärprevention som ska förebygga återinsjuknande har det varit en central del av primärvårdens arbete redan innan omställningen.
Svårt att kartlägga omfattningen av det förebyggande arbetet
Det är svårt att få en helhetsbild av omfattningen av det förebyggande arbetet. Många kommuner anger att de har initierat eller förstärkt hälsofrämjande och förebyggande insatser i sin rapportering av omställningsarbetet till Socialstyrelsen. Från rapporteringen framgår samtidigt inget om omfattningen av insatserna, exempelvis hur stor andel av vårdgivarna som aktivt arbetar med metoderna och hur stora patientgrupper man når. 19 regioner svarar att de har initierat eller förstärkt arbetet med riktade hälsosamtal eller hälsoundersökningar. Något färre, 13 regioner, svarar att de har initierat levnadsvanemottagningar eller motsvarande (Socialstyrelsen 2024g). Att det har blivit vanligare med hälsofrämjande samtal kan också bekräftas av IHP-undersökningen 2023 (Vård- och omsorgsanalys 2024f).
15.2.4 Stor tilltro till digitalisering, men fortfarande mycket okänt
Den fjärde mekanismen som enligt regeringen kan leda till en ökad effektivitet är digitalisering (prop. 2019/20:164, s. 62).
”Den fortsatta verksamhetsutvecklingen genom digitalisering av hälso- och sjukvården förväntas också få betydelse för produktivitet och effektivitet i primärvården och för samordningen med övriga delar av hälso- och sjukvården.”
Digitalisering har en stor potential att öka resurseffektiviteten. Det kan till exempel ske genom automatisering av vissa arbetsuppgifter, effektivisering av arbetsprocesser och minskad administration. Det kan också handla om att utnyttja digitala verktyg för distansmonitorering och digitala applikationer för att stödja patienter i egenvård och förebyggande åtgärder. I vår rapport Nära vård i sikte?, där vi genomförde intervjuer med representanter från ett tiotal yrkesförbund, lyfte många fram digitaliseringens möjligheter. Det handlade till exempel om att använda tiden mer effektivt vid återbesök, vilket skapar utrymme för att möta fler patienter. De nämnde också fördelar som egenmonitorering samt att yngre personer kan ha lättare att ta kontakt genom digitala vårdtjänster (Vård- och omsorgsanalys 2021d).
Samtidigt som digitalisering har en stor potential att bidra till ökad resurseffektivitet visar forskning att effekterna av digitalisering på kostnadsbesparingar inte är helt entydiga. Vissa tekniker, som digitala vårdbesök, kan vara tids- och kostnadseffektiva för patienterna, men det är inte säkert att de leder till besparingar på systemnivå. Studier visar att digitala lösningar ibland genererar en ökad efterfrågan på vårdtjänster, vilket kan driva upp kostnaderna, snarare än att minska dem. Dessutom finns utmaningar kopplade till att införa tekniken, som arbetsmiljöpåverkan och risker för minskad effektivitet (Ekman & Ellegård 2023).
Digitaliseringen ökar men patienterna är olika nöjda
Det är svårt att kartlägga omfattningen av digitaliseringen i hälso- och sjukvården med tillgänglig nationell statistik. Enkätundersökningar visar att digitala tjänster blir allt vanligare i hälso- och sjukvården, men att de mest används av yngre (SCB 2023). Jämfört med andra länder använder svenska patienter oftare digitala tjänster när de söker vård, men samtidigt är patienterna mindre nöjda med de digitala besöken (Vård- och omsorgsanalys 2024f).
Socialstyrelsens kartläggning av tillämpning av digital vård i regionerna visar att det pågår arbete i de flesta regioner och tillämpningen av digital vård beskrivs som omfattande. Fyra av fem regioner rapporterar att deras verksamheter exempelvis använder appar för träning, digital behandling och digitalt stöd för egenvård. Cirka tre fjärdedelar av regionerna anger att verksamheterna använder digitala hjälpmedel, exempelvis bildstöd på surfplatta. Samtidigt går det inte att avgöra hur omfattande insatserna är och hur många patienter som nås utifrån de underlag som använts i kartläggningen. Till exempel är det oklart om det är tillfälliga projekt eller något som berör samtliga verksamheter (Socialstyrelsen 2023f).
Socialstyrelsen följer också upp kommunernas användning av välfärdsteknik. Den senaste uppföljningen visar att kommunernas användning har ökat markant sedan 2014, men att utvecklingen har avtagit sedan 2021. Samtidigt framgår det att tillgången till välfärdsteknik varierar både mellan kommuner och mellan olika verksamheter inom kommunerna. Generellt sett är exempelvis välfärdsteknik betydligt vanligare inom äldreomsorgen än inom funktionshinderområdet (Socialstyrelsen 2024a).
16 Tillsyn och ansvarsutkrävande inom omställningen
Tillsyn och ansvarsutkrävande är viktiga komponenter i en effektiv styrning. På nationell nivå har Inspektionen för vård- och omsorg (IVO) haft i uppdrag att genomföra tillsyn relaterat till omställningen. På regional nivå har regionrevisorerna i tio regioner genomfört specifika granskningar av omställningen. I det här kapitlet redogör vi för de huvudsakliga resultaten i andra aktörers granskningar av omställningen.

Det här är våra viktigaste resultat:
- IVO ser att kompetensbristen i vården och bristande samverkan mellan den kommunala och regionala hälso- och sjukvården kan bli ett hot för omställningen. De påtalar också brister i tillgängligheten för primärvården och att övergången till en god och nära vård kräver en resursstark patient med förutsättningar att tillgodogöra sig digital vård.
- Regionrevisorernas övergripande bedömningar visar att det finns brister i arbetet med omställningen i flera regioner. Exempelvis har regionerna inte flyttat resurser till primärvården, trots att det har varit ett uttalat mål.
- Regionrevisorerna lämnar konkreta rekommendationer om åtgärder som regionstyrelser och nämnder bör genomföra. Där ingår bland annat en långsiktig resursförstärkning av primärvården och en stärkt uppföljning.
16.1 IVO ska bedriva tillsyn som främjar omställningen
IVO är den myndighet som framför allt har i uppdrag att genomföra tillsyn över hälso- och sjukvården. IVO har fått två uppdrag att genomföra tillsyn som ska bidra till omställningen (Socialdepartementet 2021c, 2023b). IVO har också analyserat klagomål från patienter som rör tillgänglighet och vårdansvar inom primärvården tillsammans med patientnämnderna (IVO 2024). I det här avsnittet sammanfattar vi vad IVO sett i sin tillsyn.
16.1.1 Tillsyn på särskilda boenden och akutsjukhus
IVO hade 2021–2023 regeringens uppdrag att bidra till att en god och nära vård utvecklades på ett patientsäkert sätt utifrån ett patient- och systemperspektiv. Inom ramen för uppdraget genomförde IVO tillsyn av patientsäkerheten i särskilda boenden för äldre och i akutsjukhusvården. I tillsynen av särskilda boenden har IVO fokuserat på kompetens, kontinuitet och dokumentation, läkemedelshantering samt vård i livets slutskede. I tillsynen av akutsjukhusen har fokus varit på bemanning och tillgång till vårdplatser (IVO 2023). IVO motiverar valet av tillsynsobjekt med att de är viktiga komponenter i hälso- och sjukvårdssystemet och att tillsynen möjliggör en förståelse för risker och brister över vårdnivåer och mellan huvudmän. Samtidigt uttrycker IVO att det finns behov av att genomföra en riktad tillsyn av den regionala primärvården på vårdcentraler, för att komplettera bilden av omställningen (IVO 2023).
16.1.2 Brister tros påverka omställningen
I sin tillsyn har IVO hittat brister som de bedömer hotar patientsäkerheten och i förlängningen riskerar att hindra omställningen. Fyra sådana brister lyfts fram:
- kompetensbristen i vården
- bristande samverkan mellan kommunal och regional hälso- och sjukvård
- ett otillräckligt antal vårdplatser
- ett bristande systematiskt kvalitetsarbete hos regioner och kommuner (IVO 2023).
Alla särskilda boenden i granskningen har brister ur minst ett avseende. Exempelvis framkommer brister i personalens kompetens inom vård och omsorg samt kunskaper i svenska. I 78 procent av kommunerna är tillgången till läkare otillräcklig och i 67 procent av kommunerna finns brister i personalkontinuiteten (IVO 2023).
Även samtliga sjukhus har brister, framför allt när det gäller otillräcklig bemanning och antalet vårdplatser. De bristerna tillsammans med ett stort inflöde av patienter på akutsjukhusen skapar risker för patientsäkerheten som i sin tur påverkar omställningen (IVO 2023).
16.1.3 Brister i tillgänglighet och samordning i primärvården
IVO har tillsammans med patientnämnderna i regionerna analyserat klagomål från patienter som rör tillgänglighet och vårdansvar inom primärvården (IVO 2024). Av samtliga klagomål som gällde primärvården rörde 16 procent tillgänglighet och vårdansvar. Klagomål om tillgänglighet handlade om svårigheter att få kontakt med sin vårdcentral, 66 procent, och långa väntetider, 34 procent. Patienter uppger exempelvis att de ringt till sin vårdcentral i flera dagar eller veckor utan att få tid för besök samt att uppföljning och återkoppling efter ett besök har uteblivit trots behov. Klagomålen visar även att digitala lösningar i vården i vissa fall skapar ett avstånd till vården. Exempelvis har äldre personer som saknar mobilt bank-id eller teknisk kunskap svårare att nå fram. Klagomålen på vårdens digitalisering visar på att övergången till en god och nära vård kräver en resursstark patient som kan navigera i digitala miljöer (IVO 2024).
Majoriteten av klagomålen som gäller vårdansvar rör avsaknaden av en fast läkare och vårdplan, 32 procent, eller om bristande samverkan mellan vårdenheter, 38 procent. Det framkommer exempelvis att patienter upplever att rätten till en fast läkare inte har tillgodosetts samt att en plan för deras vård och behandling inte har upprättats. En del klagomål handlar om valfrihet i primärvården, exempelvis möjligheten att lista sig där man vill. Många av klagomålen är ett resultat av bristande samverkan mellan olika vårdenheter (IVO 2024).
16.2 Regionrevisionerna har granskat omställningen
I alla regioner finns regionrevisorer som granskar regionernas arbete. Granskningar av omställningen har genomförts i flera regioner och syftar till att bedöma ändamålsenligheten i regionernas styrning och arbete med omställningen. Vanliga revisionsfrågor är hur arbetet med omställningen konkretiserats, om arbetet med omställningen fått tillräckligt med resurser samt om det sker en uppföljning av omställningen. Vi har analyserat revisionsrapporterna för att få en bild av hur omställningsarbetet beskrivs och vilka bedömningar som revisorerna gör.
16.2.1 Vi har tagit del av tio olika granskningar av omställningen
Vi har analyserat tio granskningar av regionernas arbete med omställningen. Granskningarna publicerades mellan 2022 och 2024 (maj). Revisionsrapporternas övergripande syfte liknar varandra och handlar om att bedöma om regionens arbete med omställningen är ändamålsenligt. I granskningarna lämnar regionrevisorerna också rekommendationer, framför allt till regionstyrelsen och ansvariga nämnder. Figur 67 sammanfattar resultaten för samtliga revisionsfrågor som vi har inkluderat i vår analys. I bilaga 8 finns en detaljerad beskrivning av granskningarna.
Figur 67. Resultat från vår genomgång av regionrevisorernas rapporter.
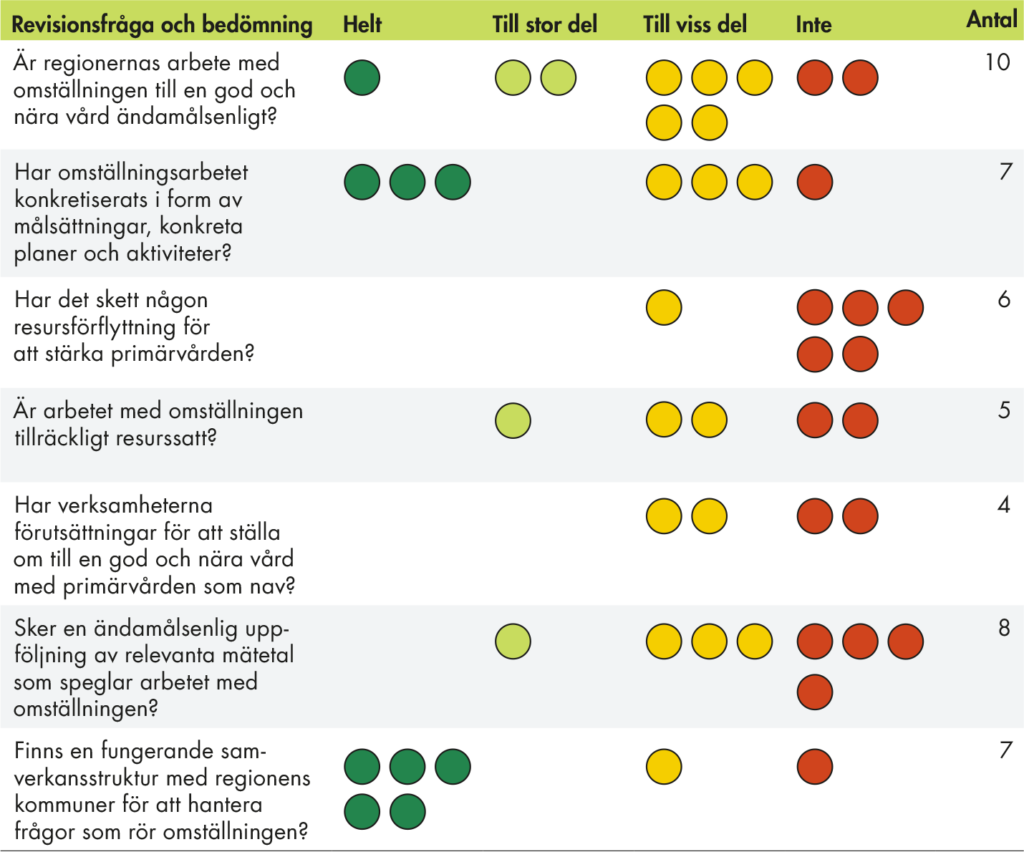
Regionernas verksamhet ska granskas enligt lag
Alla regioners verksamhet ska granskas varje år, enligt bestämmelserna om kommunal revision i 12 kap. kommunallagen (2017:725). I varje region finns förtroendevalda revisorer som biträds av sakkunniga yrkesrevisorer. Regionrevisionen är ett lokalt kontrollinstrument som prövar om regionernas verksamhet är ändamålsenlig och effektiv, om styrningen är tillräcklig och om räkenskaperna är rättvisande. Regionrevisorernas granskning sammanfattas varje år i en övergripande revisionsberättelse. Varje år genomförs också fördjupade granskningar inom en rad prioriterade områden, som sammanfattas i separata granskningsrapporter.
16.2.2 Revisorernas bedömning visar på brister i arbetet
Revisorernas övergripande bedömningar visar att det finns brister i arbetet med omställningen i flera av de granskade regionerna, se figur 68.
Figur 68. Regionrevisorernas bedömning av ändamålsenligheten i arbetet med omställningen.

Hälften av granskningarna visar att regionerna till viss del styr arbetet med omställningen på ett ändamålsenligt sätt. I två regioner är revisorerna mer kritiska, och bedömer att arbetet med omställningen där inte är ändamålsenligt. I tre av regionerna bedömer de att arbetet med omställningen är helt (en region) eller till stor del (två regioner) ändamålsenligt.
”Utifrån genomförd granskning är vår revisionella bedömning att regionstyrelsen och hälso-och sjukvårdsnämnden inte helt har säkerställt att planeringen för omställningen till nära vård styrs och följs upp på ett ändamålsenligt vis.”
Granskning av omställning till nära vård, Region Örebro län, s. 18, PWC (2023c)
”Utifrån genomförd granskning är vår samlade bedömning att regionstyrelsen och hälso- och sjukvårdsnämnden inte helt säkerställer att planeringen och styrningen kring omställningen till god och nära vård med primärvården som nav är ändamålsenlig.”
Granskning av omställningen till Nära vård i Region Östergötland – primärvården som nav, s. 2, PWC (2023b)
16.2.3 Regionerna har konkretiserat arbetet med omställningen
I sju regioner har revisorerna granskat i vilken utsträckning omställningsarbetet har konkretiserats i form av mål, konkreta planer och aktiviteter, se figur 69.
Figur 69. Regionrevisorernas bedömning om omställningen har konkretiserats.

I sex av granskningarna anser revisorerna att omställningsarbetet har konkretiserats helt eller till viss del. Det handlar exempelvis om att det finns övergripande planer, strategier eller mål för omställningsarbetet och att arbetet är organiserat. I något fall påpekar revisorerna att en tydlig tidssättning saknas.
I en av granskningarna bedömer revisorerna att det saknas en tydlig plan för omställningsarbetet. Revisorerna beskriver att det sker insatser och utvecklingsaktiviteter, men att det främst sker utifrån enskilda verksamheters egna ambitioner och inte utifrån en systematisk styrning och uppföljning på politisk nivå. Det medför att det saknas en tydlighet i hur omställningsarbetet fortgår, samt hur tidsplanen och ansvarsfördelningen ser ut.
Revisorerna uppmanar regionerna att förtydliga styrningen
I sex av de tio granskade regionerna lämnar revisorerna rekommendationer om att regionstyrelser och nämnder behöver förtydliga sin styrning av omställningen. Det bör ske genom uppdaterade och tidsatta planer som har förankrats i verksamheterna. Tre rekommendationer berör specifikt att förankringen i verksamheterna behöver stärkas.
I fyra av tio granskade regioner uppmanar revisorerna till översyn av regionens styrning genom avtal och ersättningsmodeller. Tre av rekommendationerna beskriver att privata vårdgivare behöver göras delaktiga i arbetet med omställningen. Exempelvis uppmanas ansvariga nämnder att säkerställa att privata vårdgivares förutsättningar beaktas vid planering av åtgärder och insatser i omställningsarbetet.
16.2.4 Primärvården har inte stärkts ekonomiskt
Frågan om arbetet med omställningen får tillräckligt med resurser finns med i sju granskningar. Revisorerna tar sig an frågan ur flera perspektiv. I sex regioner granskar revisorerna om det har tillsatts resurser för att stärka primärvården. I fem regioner granskar revisorerna om förändringsarbetet har tillräckligt med resurser. I fyra regioner granskar revisorerna regionernas förutsättningar för en omställning där primärvården är navet.
Primärvården får inte tillräckligt med resurser
I fem av sex granskningar gör revisorerna bedömningen att det inte har skett någon tydlig resursförflyttning för att stärka primärvården, se figur 70.
Figur 70. Regionrevisorernas bedömning om det skett någon resursförflyttning för att stärka primärvården.

Revisorerna konstaterar bland annat att primärvården varken fått en utökad budgetram eller utökade resurser. En annan bedömning är att det saknas en tydlig koppling mellan resurser och verksamhetsuppdrag. Revisorerna noterar också att det finns olika syn på om det skett någon resursförflyttning. I en region gör revisorerna bedömningen att det till viss del skett en resursförflyttning. Samtidigt konstaterar revisorerna att de resurserna inte verkar motsvara de resursbehov som krävs för att skapa bestående förändring.
”Enligt vår bedömning handlar omställningen till stor del om att effektivisera befintlig verksamhet, snarare än att tillskjuta ytterligare resurser.”
Granskning av omställningen till en god och nära vård, Region Jönköping, s. 17, KPMG (2022a)
”Vad som upplevs som otydligt framhävs bland annat vara vad omställningen innebär i praktiken /…/ samt hur primärvården faktiskt ska stärkas i form av resurser (ekonomi) och resurser (kompetens).”
Granskning av Region Uppsalas arbete med omställningen till God och nära vård, s. 19, Helseplan Consulting Group AB (2022b)
Omställningsarbetet är inte tillräckligt resurssatt
I fem regioner undersöker revisorerna om verksamheten har tillräckligt med resurser för att bedriva själva omställningsarbetet. Här varierar revisorernas bedömningar, se figur 71.
Figur 71. Regionrevisorernas bedömning om arbetet med omställningen har tillräckligt med resurser.
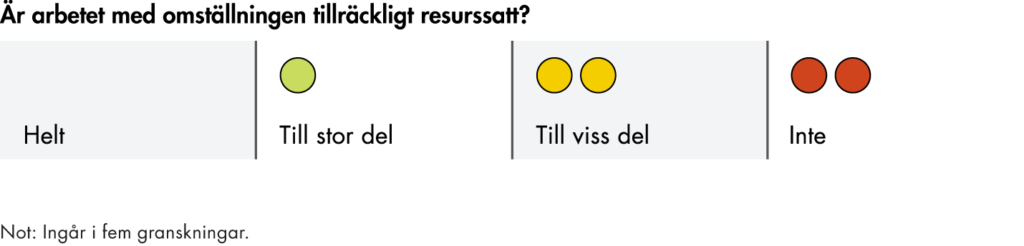
I två regioner bedömer revisorerna att det inte tillsatts tillräckliga resurser och i två regioner är resurssättningen till viss del tillräcklig. I en region bedöms resurssättningen till stora delar vara tillräcklig. Kritik som framkommer från revisorerna är att det saknas en stabil finansiering, exempelvis genom att finansieringen skett genom projektmedel och att insatser är finansierade genom de riktade statsbidragen. Det handlar också om att arbetet inte är tydligt tids- och resurssatt.
Regionernas förutsättningar för att ställa om har brister
I fyra av regionerna granskar revisorerna verksamheternas förutsättningar för att ställa om till en god och nära vård med primärvården som nav, se figur 72.
Figur 72. Regionrevisorernas bedömning om verksamheterna har förutsättningar för att ställa om till en god och nära vård.

Frågan om förutsättningar tangerar frågor om kompetensförsörjning och resurssättning, men innehåller också frågor om exempelvis lokaler, tillgänglighet och informationssystem. Revisorerna bedömer att det inte finns förutsättningar för regionerna att ställa om eller att förutsättningarna bara finns till viss del. Bristen på specialister i allmänmedicin samt bristande system för informationsdelning ligger bland annat till grund för revisorernas bedömning.
Revisorerna rekommenderar regionerna att stärka resurstilldelningen
I sex av tio regioner lämnar revisorerna rekommendationer om att skapa en långsiktig resursförstärkning av primärvården. I tre regioner lämnar revisorerna nästan identiska rekommendationer som uppmanar regionstyrelser och nämnder att se till att det blir en långsiktig finansiering av omställningen och utvecklingen av en nära vård.
16.2.5 Tydliga brister i uppföljningen av omställningen
I åtta av tio regioner har revisorerna granskat arbetet med uppföljningen av omställningsarbetet, se figur 73.
Figur 73. Regionrevisorernas bedömning av om det sker en ändamålsenlig uppföljning av omställningsarbetet.
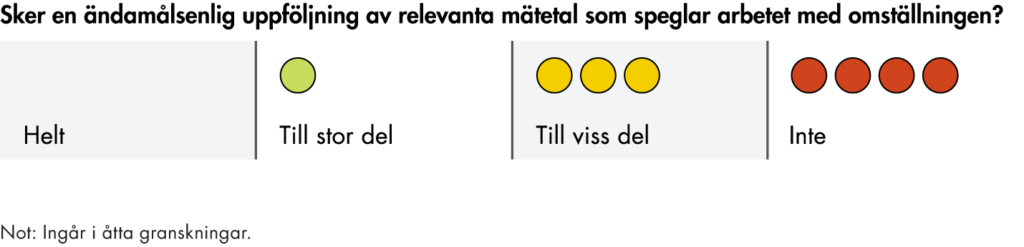
I hälften av granskningarna bedömer revisorerna att arbetet med uppföljning brister och att det saknas relevanta mått som speglar arbetet med omställningen. Brister i uppföljningen bedöms bland annat försämra arbetets ändamålsenlighet och effektivitet. I något fall betonar revisorerna att uppföljningar bör göras i samarbete med kommunerna. I en region bedömer revisorerna att det till övervägande del sker en uppföljning och rapportering till hälso- och sjukvårdsnämnden. De betonar dock att uppföljningen hittills har berört årsplanen och inte fokuserat på resultatet av omställningen. Revisorerna beskriver vidare att det pågår ett arbete med att ta fram relevanta sätt att mäta förflyttningen.
Revisorerna uppmanar regionerna att stärka uppföljningen
Den vanligaste typen av rekommendation som lämnas av revisorerna handlar om att regionstyrelser och nämnder bör stärka uppföljningen. Den typen av rekommendation lämnas i sju av tio granskningar. Rekommendationerna betonar att arbetet behöver intensifieras, men pekar inte ut hur uppföljningen ska ske eller vilka indikatorer som är lämpliga. En majoritet av rekommendationerna inkluderar dock uppmaningar om att arbetet med att ta fram relevanta indikatorer bör fortsätta.
”Hälso- och sjukvårdsnämnden rekommenderas att säkerställa att rutin finns för att uppföljning sker på strukturerat sätt av vidtagna åtgärder inom ramen för eftersträvad tyngdpunktsförskjutning. Uppdrag och ansvar avseende uppföljning behöver även tydliggöras.”
Granskning av förskjutning av vård från slutenvård till primärvård – uppföljning, Granskning på uppdrag av Region Dalarnas revisorer, s. 4, Helseplan Consulting Group AB (2022a)
16.2.6 I stort finns fungerande samverkansstrukturer
I sju av tio regioner granskar revisorerna om det finns en fungerande samverkansstruktur för att hantera strategiska och operativa frågor som rör omställningen mellan regioner och kommuner, se figur 74.
Figur 74. Regionrevisorernas bedömning om det finns en fungerande samverkansstruktur med regionens kommuner.
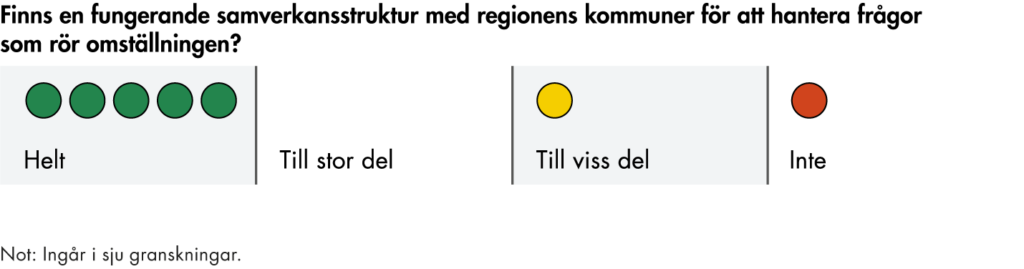
I fem av regionerna är revisorerna positiva och bedömer att det finns en fungerande samverkansstruktur på plats. I två regioner beskriver revisorerna brister i samverkan. Exempelvis behöver ansvarsfördelningen och ramarna för samverkan förtydligas.
”Det finns goda förutsättningar för samverkan mellan kommunerna och regionen gällande omställningen till den goda och nära vården. Det finns ett flertal samverkansforum för olika parter att mötas och detta bedöms fungera väl enligt de vi intervjuat.”
Granskning av omställningen till en god och nära vård, Region Jönköping, s. 28, KPMG (2022a)
”Det kvarstår en del arbete för en fullgod samverkan […] hemsjukvårdsavtalet är gammalt, och skapar gränsdragningsfrågor som inte stödjer omställningen mot nära vård.”
Granskning av Nära vård, Region Norrbotten, s. 17, PWC (2023a)
Revisorerna rekommenderar stärkt samverkan mellan olika aktörer
I fyra av tio granskningar finns rekommendationer om att utveckla och stärka samordning och samverkan i arbetet med omställningen. Där ingår dels breda rekommendationer att säkerställa samverkan mellan berörda aktörer, dels att samverkan med kommunerna måste stärkas. I en region beskrivs att samverkan mellan primärvård och annan specialiserad vård behöver stärkas.
Referenser
Anell, A. (2015). Primärvårdens funktion, organisation och ekonomi-en litteraturöversikt. Rapport till utredningen En nationell samordnare för effektivare resursutnyttjande inom hälso-och sjukvården (S 2013: 4).
Anell, A. (2020). Vården är värd en bättre styrning. Stockholm: SNS Förlag.
Atun, R. (2004). What are the advantages and disadvantages of restructuring a health care system to be more focused on primary care services? World Health Organization. Regional Office for Europe.
Baker, R., Freeman, G. K., Haggerty, J. L., Bankart, M. J., & Nockels, K. H. (2020). Primary medical care continuity and patient mortality: a systematic review. British journal of general practice, 70(698), ss. e600-e611.
Barker, I., Steventon, A., & Deeny, S. R. (2017). Association between continuity of care in general practice and hospital admissions for ambulatory care sensitive conditions: cross sectional study of routinely collected, person level data. BMJ (Online), 356, ss. j84-j84.
Bolin, K. (2024). Preventionens betydelse för finansieringen av framtidens vård
och omsorg. Stockholm: SNS Förlag.
Campbell, S. M., Braspenning, J., Hutchinson, A., & Marshall, M. (2002). Research methods used in developing and applying quality indicators in primary care. Quality & safety in health care, 11(4), ss. 358-364.
Cho, K. H., Nam, C. M., Choi, Y., Choi, J.-W., Lee, S.-H., & Park, E.-C. (2016). Impact of continuity of care on preventable hospitalization of patients with type 2 diabetes: a nationwide Korean cohort study, 2002–10. International journal for quality in health care, 28(4), ss. 478-485.
Dagens medicin (2024). Skåne kan få ny vårdform – mellan vårdcentral och sjukhus.
Dahlgren, C., Spånberg, E., Sveréus, S., Dackehag, M., Wändell, P., & Rehnberg, C. (2024). Short- and intermediate-term impact of DTC telemedicine consultations on subsequent healthcare consumption. The European journal of health economics, 25(1), ss. 157-176.
Dir. 2017:24. Samordnad utveckling för en modern, jämlik, tillgänglig och effektiv vård med fokus på primärvården.
Doran, G. T. (1981). There’s a SMART way to write management’s goals and objectives. Management review, 70(11), ss. 35-36.
E-hälsomyndigheten (2023). Nationell listningstjänst i statlig regi – slutrapport.
Ekman, B., & Ellegård, L. M. (2023). Digitaliseringen av svensk vård och omsorg Stockholm: SNS Förlag.
Ellegård, L. M., Anell, A., & Kjellsson, G. (2024). Enabling patient-physician continuity in Swedish primary care: the importance of a named GP. A registry-based observational study. BJGP open, 8(4), ss. BJGPO.2024.0118.
Ellegård, L. M., Kjellsson, G., & Mattisson, L. (2021). An app call a day keeps the patient away? Substitution of online and in-person doctor consultations among young adults.
Engström, S., Borgquist, L., Nordvall, D., Albinsson, G., & Arvidsson, E. (2019). Hög personlig läkarkontinuitet i primärvård förenad med färre besök på akutmottagning [Personal physician continuity in primary care associated with fewer emergency room visits]. Läkartidningen, 116.
Facken i välfärden (2024). Miljarder skäl att förbättra arbetsmiljön. Om kommunernas och regionernas kostnader för produktionsbortfall till följd av sjukfrånvaro.
Feltenius, D., & Wide, J. (2025). A participatory process in all aspects? Negotiating agreements within Swedish healthcare (). Regional & federal studies, ss. 1-24.
Fysioterapeuterna (2024). Varannan överväger att lämna. En rapport om fysioterapeuternas arbetsmiljö. Medlemsundersökning 2024.
Försäkringskassan (2020). Sjukfrånvaro i psykiatriska diagnoser. En registerstudie av Sveriges arbetande befolkning i åldern 20–69 år. (Socialförsäkringsrapport 2020:8).
Helseplan Consulting Group AB (2022a). Granskning av förskjutning av vård från slutenvård till primärvård – uppföljning. Granskning på uppdrag av Region Dalarnas revisorer.
Helseplan Consulting Group AB (2022b). Granskning av Region Uppsalas arbete med omställningen till God och nära vård.
Inspektionen för vård och omsorg (2019). IVO:s bidrag till omställningen i vården: Uppdrag om tidsbegränsad förstärkt tillsyn på området god och nära vård.
Inspektionen för vård och omsorg (2023). Tillsyn som bidrar till omställningen till en god och nära vård.
Inspektionen för vård och omsorg (2024). Patienter klagar över brist på tillgänglighet och samordning i primärvården.
Johansson, M., Niklasson, A., Albarqouni, L., Jørgensen, K. J., Guyatt, G., & Montori, V. M. (2024). Guidelines Recommending That Clinicians Advise Patients on Lifestyle Changes: A Popular but Questionable Approach to Improve Public Health. Annals of internal medicine.
Kammarkollegiet (2024). Kontroll av slutrapport Norra sjukvårdsregionförbundet – bidrag för nästa steg i projektet samordnad utveckling för god och nära vård i glesbygdsperspektiv. Kontrollpromemoria: Återrapportering. Dnr 10.2-6816-2023.
Kao, Y.-H., Lin, W.-T., Chen, W.-H., Wu, S.-C., & Tseng, T.-S. (2019). Continuity of Outpatient Care and Avoidable Hospitalization: A Systematic Review. The American journal of managed care, 25(4), ss. E126-e134.
KPMG (2022a). Granskning av omställningen till en god och nära vård. Rapport Region Jönköpings län.
KPMG (2022b). Granskning av riktade statsbidrag. Rapport. Region Dalarna.
Kringos, D. S., Boerma, W., van der Zee, J., & Groenewegen, P. (2013). Europe’s Strong Primary Care Systems Are Linked To Better Population Health But Also To Higher Health Spending. Health Affairs, 32(4), ss. 686-694.
Kullberg, L., Blomqvist, P., & Winblad, U. (2018). Market-orienting reforms in rural health care in Sweden: how can equity in access be preserved? International journal for equity in health, 17(1), ss. 123-123.
Larsen, T., & Svensson, H. (2021). Vad kostar det att vårda patienter i kommunal vård och omsorg? Göteborg: FoU i Väst.
Lindgren, P. (2014). Ersättning i sjukvården: modeller, effekter, rekommendationer. SNS-rapport. Stockholm: SNS Förlag.
Locke, E. A., & Latham, G. P. (2006). New directions in goal-setting theory. Current directions in psychological science, 15(5), ss. 265-268.
Myndigheten för arbetsmiljökunskap (2023). En kartläggning av arbetsmiljö och hälsa hos undersköterskor, sjuksköterskor och läkare i den offentliga hälso- och sjukvården. (Rapport 2023:12).
Myndigheten för vård- och omsorgsanalys (2015). Patientlagen i praktiken. En baslinjemätning. (Rapport 2015:1).
Myndigheten för vård- och omsorgsanalys (2017). Lag utan genomslag. Utvärdering av patientlagen 2014–2017. (2017:2).
Myndigheten för vård- och omsorgsanalys (2018). Från mottagare till medskapare. Ett kunskapsunderlag för en mer personcentrerad hälso- och sjukvård. (Rapport 2018:8).
Myndigheten för vård- och omsorgsanalys (2020). Laga efter läge. Uppföljning av lagen om samverkan vid utskrivning från slutenvården. (Rapport 2020:4).
Myndigheten för vård- och omsorgsanalys (2021a). En lag som kräver omtag. Uppföljning av patientlagens genomslag, med en fördjupning om valfrihet (Rapport 2021:10).
Myndigheten för vård- och omsorgsanalys (2021b). Fast kontakt i primärvården. Patienters uppfattning om tillgången till fast läkarkontakt och fast vårdkontakt i primärvården. (PM 2021:1).
Myndigheten för vård- och omsorgsanalys (2021c). Långt bort men nära: Kartläggning av primärvården i landsbygden. (Rapport 2021:11).
Myndigheten för vård- och omsorgsanalys (2021d). Nära vård i sikte? Utvärdering av omställningen till en god och nära vård: delrapport. (Rapport 2021: 8).
Myndigheten för vård- och omsorgsanalys (2022a). Besök via nätet. Resursutnyttjande och jämlikhet kopplat till digitala vårdbesök. (Rapport 2022:1).
Myndigheten för vård- och omsorgsanalys (2022b). I rätt riktning? Användningen av riktade statsbidrag inom vård och omsorg. (Rapport 2022:3).
Myndigheten för vård- och omsorgsanalys (2022c). Kontinuitet och fast läkarkontakt. Kartläggning av måluppfyllelsen i överenskommelserna om en god och nära vård: 2022. (PM 2022:5).
Myndigheten för vård- och omsorgsanalys (2023a). Kontinuitet och fast läkarkontakt Kartläggning av måluppfyllelsen i överenskommelserna om en god och nära vård. (PM 2023:3).
Myndigheten för vård- och omsorgsanalys (2023b). Ordnat för omställning? Utvärdering av omställningen till en god och nära vård: delrapport. (Rapport 2023:2).
Myndigheten för vård- och omsorgsanalys (2023c). Vården ur primärvårdsläkarnas perspektiv. International Health Policy (IHP) 2022. (Rapport 2023:1).
Myndigheten för vård- och omsorgsanalys (2024a). En för alla: Erfarenheter av patientmedverkan i styrning och ledning av hälso- och sjukvården. (PM 2024:1).
Myndigheten för vård- och omsorgsanalys (2024b). Fast läkarkontakt i primärvården 2024. Behov och tillgång ur befolkningens perspektiv. (PM 2024:5).
Myndigheten för vård- och omsorgsanalys (2024c). Redo för framtiden? Analys av hur det offentliga åtagandet i hälso- och sjukvården och äldreomsorgen kan utvecklas till år 2040. (Rapport 2024:1).
Myndigheten för vård- och omsorgsanalys (2024d). Strukturreformer i Norden: Analys av hälso- och sjukvårdsystemen i Norge, Danmark och Finland. (PM 2024:4).
Myndigheten för vård- och omsorgsanalys (2024e). Veta för att välja. Förslag till utformning av en nationell jämförelsetjänst för vårdval i primärvården. (2024:3).
Myndigheten för vård- och omsorgsanalys (2024f). Vården ur befolkningens perspektiv International Health Policy Survey (IHP) 2023. (PM 2024:3).
Myndigheten för vård- och omsorgsanalys (2024g). Väl förtrogen? (Rapport 2024:2).
Myndigheten för vård- och omsorgsanalys (2025a). Nära vård och horisontella prioriteringar. Analys av centrala faktorer för nära vård ur ett prioriteringsperspektiv. (PM 2025:4).
Myndigheten för vård- och omsorgsanalys (2025b). Vården ur befolkningens perspektiv, 65 år och äldre. International Health Policy Survey (IHP) 2024. (PM 2025:1).
Nationella vårdkompetensrådet (2024). Förslag till en nationell plan för hälso- och sjukvårdens kompetensförsörjning. Uppdrag att ta fram förslag till en nationell plan för hälso- och sjukvårdens kompetensförsörjning (S2023/00256). Löpnummer: 2024:2.
Nejati, S., Svenningsson, I., Björkelund, C., & Hange, D. (2022). How can a care manager at the primary care centre support foreign‐born female patients suffering from common mental disorders? – An interview study. Scandinavian journal of caring sciences, 36(2), ss. 456-467.
Norra sjukvårdsregionförbundet (2022). Pågående arbeten inom projektet God och nära vård i glesbygd och landsbygd.
OECD (2023). Health at a Glance 2023: OECD Indicators.
Pereira Gray, D. J., Sidaway-Lee, K., White, E., Thorne, A., & Evans, P. H. (2018). Continuity of care with doctors—a matter of life and death? A systematic review of continuity of care and mortality. BMJ open, 8(6), ss. e021161-e021161.
Prop. 2017/18:83. Styrande principer inom hälso- och sjukvården och en förstärkt vårdgaranti.
Prop. 2019/20:164. Inriktning för nära och tillgänglig vård – en primärvårdsreform.
Prop. 2021/22:72. Ökad kontinuitet och effektivitet i vården – en primärvårdsreform.
Prop. 2021/22:260. Ökad kontroll i hälso- och sjukvården.
PWC (2023a). Granskning av nära vård, Region Norrbotten.
PWC (2023b). Granskning av omställning till nära vård i region Östergötland – primärvården som nav.
PWC (2023c). Granskning av omställning till nära vård, Region Örebro län.
Region Jämtland Härjedalen (2022). Revisionsrapport. Granskning av riktade statsbidrag. Diarienummer: REV/28/2022.
Region Stockholm (2024). Primärvårdsrapport 2024. Regionalt programområde primärvård, sjukvårdsregion Stockholm-Gotland.
Riksrevisionen (2017). Staten och SKL – en slutrapport om statens styrning på vårdområdet (2017:3).
Rosano, A., Loha, C. A., Falvo, R., van der Zee, J., Ricciardi, W., Guasticchi, G., & de Belvis, A. G. (2013). The relationship between avoidable hospitalization and accessibility to primary care: a systematic review. European journal of public health, 23(3), ss. 356-360.
Sabety, A. H., Jena, A. B., & Barnett, M. L. (2021). Changes in health care use and outcomes after turnover in primary care. JAMA internal medicine, 181(2), ss. 186-194.
Saultz, J. W., & Albedaiwi, W. (2004). Interpersonal continuity of care and patient satisfaction: a critical review. Annals of family medicine, 2(5), ss. 445-451.
Smith, P. C., Anell, A., Busse, R., Crivelli, L., Healy, J., Lindahl, A. K., Westert, G., & Kene, T. (2012). Leadership and governance in seven developed health systems. Health policy (Amsterdam), 106(1), ss. 37-49.
Socialdepartementet (2019a). Ansökan om medel för projekt om samordnad utveckling för god och nära vård i glesbygdsperspektiv. Regeringsbeslut.
Socialdepartementet (2019b). Uppdrag angående uppföljning av primärvård och uppföljning av omställningen till en mer nära vård. S2019/03056.
Socialdepartementet (2019c). Uppdrag att främja, stödja och följa upp omställningen i hälso- och sjukvården till en god och nära vård. S2019/01255.
Socialdepartementet (2020a). Bidrag – Slutrapport.
Socialdepartementet (2020b). Uppdrag att genomföra insatser för att främja omställningen i hälso- och sjukvården till en god och nära vård. S2020/03319.
Socialdepartementet (2020c). Uppdrag att utvärdera omställningen i hälso- och sjukvården till en god och nära vård. S2020/03320 (delvis).
Socialdepartementet (2021a). Bidrag – Delredovisning av verksamheten.
Socialdepartementet (2021b). Bidrag – Slutrapport.
Socialdepartementet (2021c). Uppdrag att genomföra särskilda tillsynsinsatser som bidrar till omställningen till en god och nära vård. S2019/02870, S2021/06574 (delvis).
Socialdepartementet (2022a). Ansökan om förlängd finansiering av projektet för samordnad utveckling för god och nära vård i glesbygdsperspektiv. Regeringsbeslut.
Socialdepartementet (2022b). Uppdrag att utveckla och presentera statistik avseende hälso- och sjukvårdspersonal verksam inom primärvården. S2022/03179 (delvis).
Socialdepartementet (2022c). Ändring av uppdraget att utvärdera omställningen i hälso- och sjukvården till en god och nära vård. S2020/03320 (delvis).
Socialdepartementet (2023a). Ansökan om bidrag för nästa steg i projektet samordnad utveckling för god och nära vård i glesbygdsperspektiv. Regeringsbeslut.
Socialdepartementet (2023b). Regleringsbrev för budgetåret 2024 avseende Inspektionen för vård och omsorg. S2023/03257 (delvis).
Socialdepartementet (2023c). Uppdrag att främja, stödja och följa upp omställningen i hälso- och sjukvården till en god och nära vård. S2023/01930 (delvis).
Socialdepartementet (2024a). Framgångsrikt projekt för god och nära vård i glesbygd fortsätter. Pressmeddelande.
Socialdepartementet (2024b). Uppdrag att följa förekomst av fast läkarkontakt i hela befolkningen S2024/01007 (delvis).
Socialdepartementet & Landsbygds- och infrastrukturdepartementet (2023). Projekt för god och nära vård i glesbygd. Pressmeddelande.
Socialdepartementet & Sveriges Kommuner och Landsting (2019). God och nära vård. En omställning av häls- och sjukvården med fokus på primärvården. Överenskommmelse mellan staten och Sveriges Kommuner och Landsting 2019.
Socialdepartementet & Sveriges Kommuner och Regioner (2020). God och nära vård 2020. En omställning av hälso- och sjukvården med fokus på primärvården.
Socialdepartementet & Sveriges Kommuner och Regioner (2021). God och nära vård 2021. En omställning av hälso- och sjukvården med primärvården som nav. Överenskommelse mellan staten och Sveriges Kommuner och Regioner.
Socialdepartementet & Sveriges Kommuner och Regioner (2022). God och nära vård 2022. En omställning av hälso- och sjukvården med primärvården som nav. Överenskommelse mellan staten och Sveriges Kommuner och Regioner.
Socialdepartementet & Sveriges Kommuner och Regioner (2023). God och nära vård 2023. En omställning av hälso- och sjukvården med primärvården som nav. Överenskommelse mellan staten och Sveriges Kommuner och Regioner.
Socialdepartementet & Sveriges Kommuner och Regioner (2024). God och nära vård 2024. En personcentrerad och patientsäker hälso- och sjukvård med primärvården som nav. Överenskommelse mellan staten och Sveriges Kommuner och Regioner.
Socialstyrelsen (2018). Statistik om legitimerad hälso- och sjukvårdspersonal 2016 samt arbetsmarknadsstatus 2015.
Socialstyrelsen (2019a). Statistik om legitimerad hälso- och sjukvårdspersonal 2017 samt arbetsmarknadsstatus 2016.
Socialstyrelsen (2019b). Statistik om legitimerad hälso- och sjukvårdspersonal 2018 samt arbetsmarknadsstatus 2017.
Socialstyrelsen (2020a). Handbok för utveckling av kvalitetsindikatorer.
Socialstyrelsen (2020b). Sex frågor om vården.
Socialstyrelsen (2020c). Statistik om legitimerad hälso- och sjukvårdspersonal 2019 samt arbetsmarknadsstatus 2018.
Socialstyrelsen (2021a). Statistik om legitimerad hälso- och sjukvårdspersonal 2020 samt arbetsmarknadsstatus 2019.
Socialstyrelsen (2021b). Vård och omsorg för äldre, lägesrapport 2021.
Socialstyrelsen (2022a). Nationellt riktvärde för fast läkarkontakt i primärvården.
Socialstyrelsen (2022b). Statistik om legitimerad hälso- och sjukvårdspersonal 2021 samt arbetsmarknadsstatus 2020.
Socialstyrelsen (2022c). Uppföljning av omställningen till en mer nära vård 2021 – Utvecklingen i regioner och kommuner.
Socialstyrelsen (2023a). Kompetensmål för fast läkarkontakt i primärvården – Stöd för utveckling och bedömning av kompetens.
Socialstyrelsen (2023b). Läkemedel som bör undvikas till äldre.
Socialstyrelsen (2023c). Personalstatistik inom primärvården. Delrapport 1 – en förstudie.
Socialstyrelsen (2023d). Personalstatistik inom primärvården. Delredovisning 2.
Socialstyrelsen (2023e). Statistik om legitimerad hälso- och sjukvårdspersonal 2022 samt arbetsmarknadsstatus 2021.
Socialstyrelsen (2023f). Tillämpning av digital vård i regionerna.
Socialstyrelsen (2023g). Uppföljningen av omställningen till en mer nära vård 2022: Utvecklingen i regioner och kommuner.
Socialstyrelsen (2024a). E-hälsa och välfärdsteknik i kommunerna 2024.
Socialstyrelsen (2024b). God och nära vård. https://www.socialstyrelsen.se/kunskapsstod-och-regler/omraden/god-och-nara-vard/ [2024-09-16]
Socialstyrelsen (2024c). God och nära vård vid psykisk ohälsa – Nationell målbild för vårdcentralers omhändertagande av psykisk ohälsa för att ge befolkningen en god och nära vård.
Socialstyrelsen (2024d). Nationell översikt över tillgång och efterfrågan på legitimerad hälso- och sjukvårdspersonal – Nationella planeringsstödet 2024 – delrapport 1 av 3.
Socialstyrelsen (2024e). Resurs- och kapacitetskarta för hälso- och sjukvårdens personalförsörjning – Nationella planeringsstödet 2024 – delrapport 2 av 3.
Socialstyrelsen (2024f). Statistik om legitimerad hälso- och sjukvårdspersonal 2023 samt arbetsmarknadsstatus 2022.
Socialstyrelsen (2024g). Uppföljning av omställningen till en mer nära vård 2023.
Socialstyrelsen (2025a). Oplanerade återinskrivningar bland äldre. https://www.socialstyrelsen.se/statistik-och-data/indikatorer/indikatorbibliotek/oplanerade-aterinskrivningar-bland-aldre/ [2025-02-25]
Socialstyrelsen (2025b). Påverkbar slutenvård. https://www.socialstyrelsen.se/statistik-och-data/indikatorer/indikatorbibliotek/paverkbar-slutenvard-vid-kronisk-sjukdom/ [2025-02-25]
Socialstyrelsen (2025c). Statistikdatabas för akutmottagningar, väntetider och besök. https://sdb.socialstyrelsen.se/if_avt_manad/ [2025-02-25]
Socialstyrelsen (2025d). Statistikdatabas för diagnoser. https://sdb.socialstyrelsen.se/if_par/resultat.aspx [2025-01-28]
Socialstyrelsen & Nationella vårdkompetensrådet (2022). Kompetensförsörjning i primärvården. Slutrapport. Uppdrag om kompetensförsörjning inom primärvården S2021/06575.
SOU 1995:5. Slutbetänkande av Prioriteringsutredningen. Vårdens svåra val
SOU 2016:2. Effektiv vård – Slutbetänkande av En nationell samordnare för effektivare resursutnyttjande inom hälso- och sjukvården.
SOU 2017:53. God och nära vård – delbetänkande av utredningen Samordnad utveckling för god och nära vård.
SOU 2017:56. Jakten på den perfekta ersättningsmodellen – Vad händer med medarbetarnas handlingsutrymme?
SOU 2018:39. God och nära vård – En primärvårdsreform.
SOU 2019:29. God och nära vård – Vård i samverkan.
SOU 2019:42. Digifysiskt vårdval – Tillgänglig primärvård baserad på behov och kontinuitet.
SOU 2020:19. God och nära vård. En reform för ett hållbart hälso- och sjukvårdssystem.
SOU 2021:6. God och nära vård – Rätt stöd till psykisk hälsa.
SOU 2022:41. Nästa steg. Ökad kvalitet och jämlikhet i vård och omsorg. Betänkande av Utredningen om en äldreomsorgslag och stärkt medicinsk kompetens i kommuner.
SOU 2024:43. Staten och kommunsektorn – samverkan, självstyrelse, styrning. Betänkande av Utredningen om statens samverkan med kommunsektorn.
SOU 2024:57. Ett nytt regelverk för hälsodataregister. Betänkande av Utredningen om hälsodataregister.
SOU 2024:72. Stärkt medicinsk kompetens i kommunal hälso- och sjukvård.
Starfield, B., & Shi, L. (2002). Policy relevant determinants of health: an international perspective. Health Policy, 60(3), ss. 201-218.
Starfield, B., Shi, L., & Macinko, J. (2005). Contribution of primary care to health systems and health. The milbank quarterly, 83(3), ss. 457-502.
Statens beredning för medicinsk och social utvärdering (2019). När ingen längre är fullt frisk.
Statistiska centralbyrån (2023). Undersökning om digitala tjänster inom hälso- och sjukvård 2023 Resultatrapport.
Statskontoret (2012). Tänk till om tillsynen. Om utformning av statlig tillsyn.
Statskontoret (2015). Utvärdering av regeringens strategi för alkohol-, narkotika-, dopnings- och tobakspolitiken.
Statskontoret (2018). Strategier och handlingsplaner. Ett sätt för regeringen att styra?
Statskontoret (2020a). På väg mot en bättre tillsyn? En studie av den statliga tillsynens utveckling.
Statskontoret (2020b). Utvärdering av En arbetsmiljöstrategi för det moderna arbetslivet 2016–2020.
Statskontoret (2023). Att styra de självstyrande – En analys av statens styrning av kommuner och regioner. (Rapport 2023:7).
Sveriges Kommuner och Regioner (2022a). Delrapport av överenskommelsen, God och nära vård 2022 – En omställning av hälso- och sjukvården med primärvården som nav https://skr.se/download/18.20b17b3918378f2b8964821b/1664782943100/SKR-delrapport-God-och-nara-vard-2022.pdf [2025-02-25]
Sveriges Kommuner och Regioner (2022b). Ersättningsmodeller i primärvården. Delrapport 1 – en nulägesbeskrivning av ersättningsmodeller och andra ekonomiska villkor inom svensk primärvård 2021.
Sveriges Kommuner och Regioner (2022c). Överenskommelsen God och nära vård 2022 – En omställning av hälso- och sjukvården med primärvården som nav. https://www.kunskapsstyrningvard.se/download/18.306601f81872c3c60e1429da/1680613525921/SKR_Helarsrapport-God-och-nara-vard%202022.pdf [2025-02-25]
Sveriges Kommuner och Regioner (2023a). Dialogforum och mötesplatser inom Nära vård. https://skr.se/skr/halsasjukvard/utvecklingavverksamhet/naravard/dialogforummotesplatser.66295.html [2025-01-07]
Sveriges Kommuner och Regioner (2023b). Ersättningsmodeller för Nära vård. Ett kunskaps- och dialogunderlag med fokus på regionens primärvård.
Sveriges Kommuner och Regioner (2023c). Nära vård och ersättningsmodeller.
Sveriges Kommuner och Regioner (2023d). Nästa steg i omställningen till Nära vård – Årsberättelse 2022 och 2023.
Sveriges Kommuner och Regioner (2023e). SKR:s rapport God och nära vård 2023. En omställning av hälso- och sjukvården med primärvården som nav https://skr.se/download/18.615141b1192adf83b4117d28/1729668567289/SKR-helarsapport-Nara-vard-2023.pdf [2025-05-25]
Sveriges Kommuner och Regioner (2024a). Ekonomi- och verksamhetsstatistik. https://skr.se/skr/halsasjukvard/ekonomiavgifter/ekonomiochverksamhetsstatistik.46542.html [2024-10-18]
Sveriges Kommuner och Regioner (2024b). Enklare styrning för Nära vård – hälsovalet i Kalmar. https://skr.se/skr/halsasjukvard/utvecklingavverksamhet/naravard/nyaarbetssatt/enklarestyrningfornaravard.81290.htm [2024-10-21]
Sveriges Kommuner och Regioner (2024c). Nya arbetssätt i omställningen till Nära vård. https://skr.se/skr/halsasjukvard/utvecklingavverksamhet/naravard/nyaarbetssatt.73725.html [2024-11-11]
Sveriges Kommuner och Regioner (2024d). Omställning till Nära vård. https://skr.se/skr/halsasjukvard/utvecklingavverksamhet/naravard/omstallningtillnaravard.57446.html [2024-11-11]
Sveriges Kommuner och Regioner (2024e). Primärvård i Sverige – Uppdrag, organisation, kontinuitet och prioriteringar.
Sveriges Kommuner och Regioner (2025). Ramverk för lärande och uppföljning. https://skr.se/skr/halsasjukvard/utvecklingavverksamhet/naravard/uppfoljning/ramverkuppfoljning.69776.html [2025-01-02]
Sveriges läkarförbund (2024). Kartläggning : Regionernas arbete med fast läkarkontakt.
Sveriges yngre läkares förening (2024). Det börjar med AT. AT-rapporten 2024.
Tillväxtanalys (2014). Bättre statistik för bättre regional- och landsbygdspolitik (Rapport 2014:4).
Tillväxtverket (2021). Uppdatering av indelningen städer och landsbygder 2021. https://tillvaxtverket.se/statistik/regional-utveckling/regionala-indelningar/stader-och-landsbygder.html [2025-02-25]
Vengberg, S., Moberg, L., Lindhagen, S., & Winblad, U. (2024). Vårdcentrum – en organisations och styrningsmodell för samverkan. Slutrapport.
Vården i siffror (2024a). Förtroende för sjukhus. https://vardenisiffror.se/indikator/724959af-39d8-425e-9995-a6ff2adb13f2?datefrom=2018-01-01&dateto=2023-12-31&gender&periodtype=year&relatedmeasuresbyentry=kallsystem&relatedmeasuresbyid=b620cd39-c736-4b45-be3e-c7f5e091c262&showtarget=false&units=se [2024-11-10]
Vården i siffror (2024b). Förtroende för vård- eller hälsocentral. https://vardenisiffror.se/indikator/5d7003ec-fd94-48ab-b120-6b2073f777b2?datefrom=2018-01-01&dateto=2023-12-31&gender&periodtype=year&relatedmeasuresbyentry=kallsystem&relatedmeasuresbyid=b620cd39-c736-4b45-be3e-c7f5e091c262&showtarget=false&units=se [2024-11-10]
Vården i siffror (2024c). Tillgång till den hälso- och sjukvård man behöver. https://vardenisiffror.se/indikator/6ca247a0-a9e8-43e1-9ae3-859853ad3c74?datefrom=2018-01-01&dateto=2023-12-31&gender&periodtype=year&relatedmeasuresbyentry=kallsystem&relatedmeasuresbyid=b620cd39-c736-4b45-be3e-c7f5e091c262&showtarget=false&units=se [2024-11-24]
Vården i siffror (2025). Andel äldre med undvikbara läkemedel. https://vardenisiffror.se/indikator/136bdf18-6ee5-4ed4-b284-905b639dd45b?datefrom=2014-01-01&dateto=2024-09-30&gender&relatedmeasuresbyentry=kallsystem&relatedmeasuresbyid=563feca2-4894-4c60-ab77-932b0b34ad5f&showtarget=false&units=se&units=14&units=19&units=22&units=24&units=17&units=03&units=01&units=04&units=12&units=05&units=18&units=25&units=07&units=08&units=06&units=23&units=13&units=09&units=21&units=20&units=10 [2025-02-26]
Västra Götalansdregionen (2023). Primärvårdsrapporten.
Wiking, E., Saleh-Stattin, N., Johansson, S.-E., & Sundquist, J. (2009). Immigrant patients’ experiences and reflections pertaining to the consultation: a study on patients from Chile, Iran and Turkey in primary health care in Stockholm, Sweden. Scandinavian journal of caring sciences, 23(2), ss. 290-297.
Zeltzer, D., Einav, L., Rashba, J., & Balicer, R. D. (2024). The Impact of Increased Access to Telemedicine. Journal of the European Economic Association, 22(2), ss. 712-750.
Bilagor
Bilaga 1 – Analys av regionernas budget och årsredovisning
Vi har genomfört en analys av regionernas budgetar och årsredovisningar. Analysen bygger på en genomgång av budgetar och årsredovisningar på regionnivå. Vi samlade in styrdokumenten i november 2023, och har haft tillgång till årsredovisningarna för 2022 i samtliga regioner. När det gäller budget alternativt regionplan, har vi använt planen för 2023 eller 2024, se tabell 12.
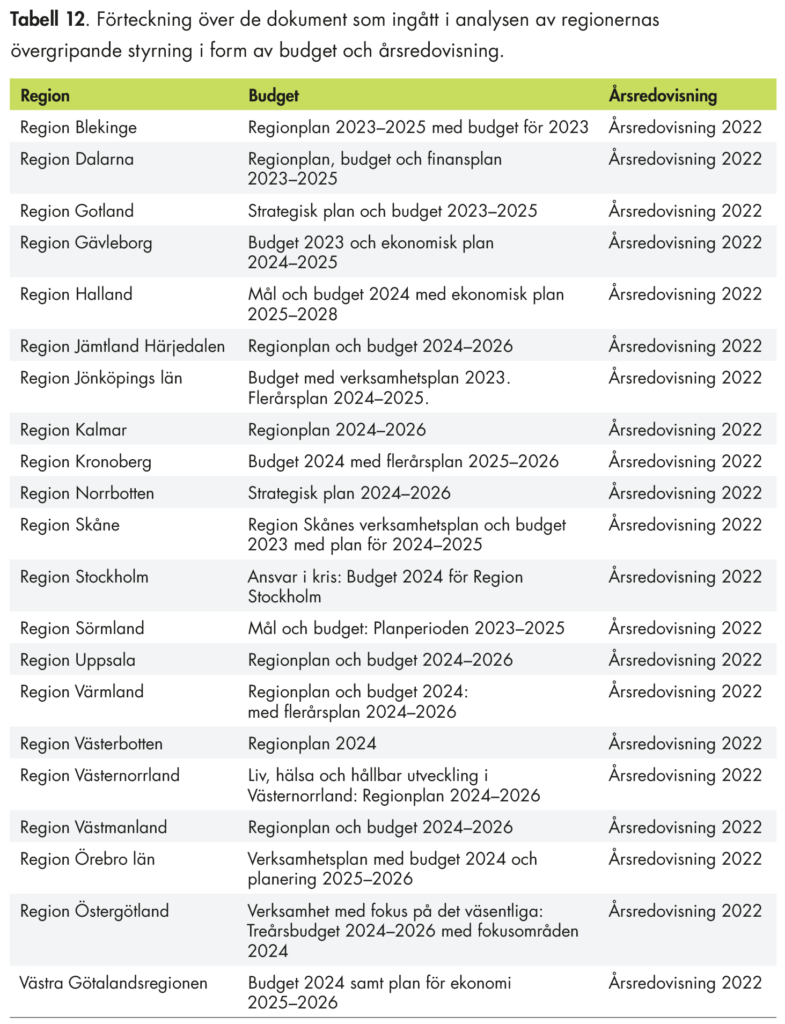
- Nämns omställningen i styrdokumenten? Hur?
- Beskrivs prioriterade områden/aktiviteter/uppdrag som ska göras inom omställningen, eller för att stärka den nära vården eller primärvården?
- Framgår det att det skjuts till medel till primärvården generellt eller till vårdvalen/vårdcentralerna?
- Finns det specifika mål som relaterar till omställningen? Antingen direkt eller indirekt till relaterat till omställningens mål?
- Finns det specifika indikatorer som relaterar till omställningen? Antingen direkt eller indirekt till relaterat till omställningens mål?
- Sker någon uppföljning av målen och indikatorerna?
- Sker övrig uppföljning i årsredovisningen av hur arbetet med omställningen och utvecklingen av primärvården går?
Bilaga 2 – Kartläggning av regionernas primärvård
För att kartlägga hur primärvården i regionerna är organiserad och vilken förändring omställningen har inneburit i den regionala styrningen, har vi använt oss av en enkätundersökning som Socialstyrelsen genomfört och en enkät genomförd av SKR. Vi har även gjort en egen, fördjupad analys av regionernas förfrågningsunderlag.
Socialstyrelsens enkät om regioners arbete inom omställningen
Socialstyrelsens har samlat in underlag från samtliga regioner och kommuner om deras arbete med omställningen under 2023. Enkäten besvarades av samtliga regioner i mars 2024 och vi har tagit del av resultaten. Svaren på frågorna nedan har ingått som en del i vår analys. Samtliga frågor med svarsalternativ ja/nej har också innehållit möjligheten till fritextsvar, som också ingått i vår analys.
Frågor om primärvårdens styrning
- Har regionen gjort några formella förändringar av primärvårdsuppdraget för att ställa om till en god och nära vård sedan arbetet med omställningen inleddes cirka 2019?
- Har regionen genomfört några ändringar av ersättningsmodellen till primärvården för att ställa om till en god och nära vård sedan arbetet med omställningen inleddes cirka 2019?
- Har regionen genomfört några förändringar av hur vårdvalet för primärvård följs upp för att ställa om till en god och nära vård sedan arbetet med omställningen inleddes cirka 2019?
Frågor om resursallokering till primärvården
- Har regionen fastställt mål om att en viss procentuell andel av hälso- och sjukvårdens resurser ska gå till primärvården?
- Har regionen under 2023 beslutat att budgetera en större andel av hälso- och sjukvårdens ekonomiska resurser till primärvården än 2022?
- Har regionen under 2023 genomfört andra insatser, än att tillföra ekonomiska resurser, för att skapa en ändamålsenlig och effektiv resurssättning av primärvården?
Frågor om satsningar i landsbygd
- Nämn de tre viktigaste insatserna som regionen har genomfört för att utveckla primärvården i landsbygd under 2023?
SKR:s undersökning av regionernas valfrihetssystem
Under våren 2024 genomförde SKR en undersökning av regionernas valfrihetssystem, med en fördjupad kartläggning av regionernas organisering av primärvården utifrån dess olika verksamhetsområden. Undersökningen är ett led i SKR:s kontinuerliga omvärldsbevakning och underlaget är ett stöd till medlemmarna i frågor om organisations- och driftsformer. Utformningen av enkäten skedde i samarbete mellan SKR och Vård- och omsorgsanalys, vilket innebar att årets enkät innehöll frågor som berörde hur regionerna anpassat den formella styrningen till omställningen.
Enkäten skickades ut till regionerna i slutet av mars 2024 och avslutades i slutet av maj. Totalt svarade 18 regioner på enkäten. För de tre regioner som inte besvarade SKR:s enkät har vi kontaktat regionen för att hämta in kompletterande underlag. Samtliga tre regioner lämnade svar per mejl under september 2024.
Vi har tagit del av samtliga svar på enkäten men vår analys fokuserar på frågorna nedan. Enkätunderlagen från SKR ligger till grund för vår beskrivning av primärvårdens organisering och sammanställningen av kompletterande vårdval på primärvårdsnivå. Även i den här enkäten har det funnits möjlighet för de svarande att ge fritextsvar, och de ingår i vår analys.
Frågor om primärvårdens styrning
- Har en genomgång av förfrågningsunderlaget gjorts för att säkerställa att den stödjer omställningen till nära vård?
- Har det hittills (till och med 2024) i förfrågningsunderlag genomförts några förändringar som har en tydlig koppling till omställningen till nära vård avseende uppdrag?
- Har det hittills (till och med 2024) i förfrågningsunderlaget genomförts några förändringar som har en tydlig koppling till omställningen till nära vård när det gäller ersättningsmodeller eller andra villkor?
- Har uppdraget att ”tillhandahålla förebyggande insatser utifrån såväl befolkningens behov som patientens individuella behov och förutsättningar” som är definierat i det nationella primärvårdsuppdraget fått genomslag i styrningen?
- Har förtydligandet i HSL med ikraftträdande januari 2024 om ”rehabiliterande insatser utifrån patientens individuella behov och förutsättningar” föranlett förändringar i styrningen/uppdraget till vårdval vårdcentral, vårdval fysioterapi/rehabilitering på primärvårdsnivå?
- Finns det eller övervägs det särskilda valfrihetssystem för primärvården som utgår från möjligheten att dela upp regionens geografiska område i separata vårdvalssystem enligt HSL 7 kap. 3 §?
Enkäten kartlägger hur primärvården är organiserad
I enkäten fick regionerna även ta ställning till hur en rad verksamhetsområden inom primärvården är organiserade i regionen. Regionerna fick kategorisera hur verksamhetsområdena är organiserade i regionen, utifrån följande organisationsformer:
- Grunduppdrag som ingår i vårdval vårdcentral
- Obligatoriskt tilläggsuppdrag inom vårdval vårdcentral (obligatoriskt när behov finns, till exempel vid kommunal boendeform inom vårdcentralens närområde)
- Frivilligt tilläggsuppdrag inom vårdval vårdcentral
- Kompletterande vårdval (LOV) på primärvårdsnivå
- Primärvårdsverksamhet i regional regi (ingår därmed inte i vårdval vårdcentral)
- Annan organisatorisk form i regional regi (ingår inte i primärvårdens uppdrag).
Regionerna fick också beskriva vilka andra vårdval som tillämpas inom primärvården som ett komplement till det obligatoriska vårdvalet för vårdcentraler.
Regionernas svar utgår från hur verksamhetsområdet i huvudsak är organiserat, men eftersom verksamhetsområdena i många fall är relativt breda så kan det finnas flera uppdrag och organisationsformer inom samma verksamhetsområde. Vi har valt att utgå från de svar som regionerna lämnat till SKR, men vi kan exempelvis utifrån regionernas fritextsvar notera att ett område som rehabilitering kan innehålla flera (mer avgränsade) deluppdrag som organiseras på olika sätt inom samma region. Det innebär att vår kartläggning ska tolkas som en övergripande bild av nuläget, med begränsningen att det kan finnas ytterligare verksamhetsuppdrag och organisationsformer som inte ingår i kartläggningen.
Sammanfattande resultat av SKR:s enkätundersökning
I kommande avsnitt sammanfattar vi resultaten från SKR:s enkät till regionerna i ett antal tabeller. Tabellerna sammanfattar de resultat som vi presenterar i kapitel 7.
I tabell 13 presenterar vi regionernas svar på hur de organiserar ett urval av verksamhetsområden på primärvårdsnivå i regionen. Vi har gjort urvalet av verksamhetsområden för att fånga en så stor bredd av områden och organiseringsformer som möjligt. I vissa fall har vi gjort tillägg till regionernas svar på SKR:s enkät med kompletterande information som framkommit i vår egen genomgång av regionernas förfrågningsunderlag. I de fallen framkommer det i fotnoter under tabellen.
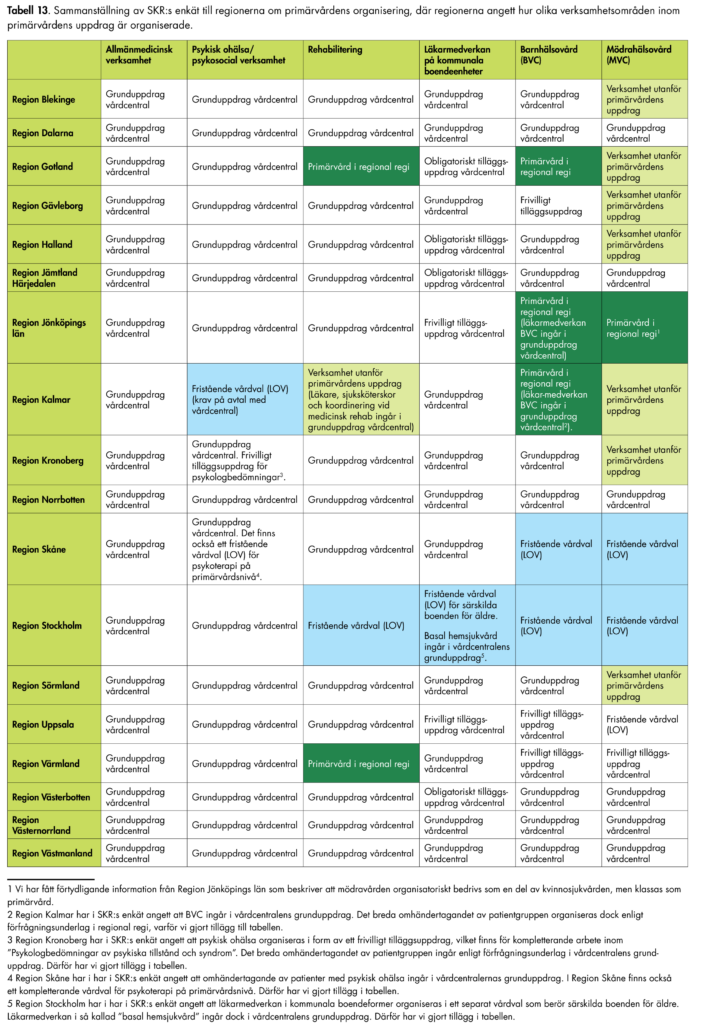
I tabell 14 finns en sammanställning av de vårdval, utöver vårdval vårdcentral, som i dagsläget finns på primärvårdsnivå enligt regionernas egna uppgifter, vilket också stämts av mot Upphandlingsmyndighetens avtalsdatabas (28 juni 2024).
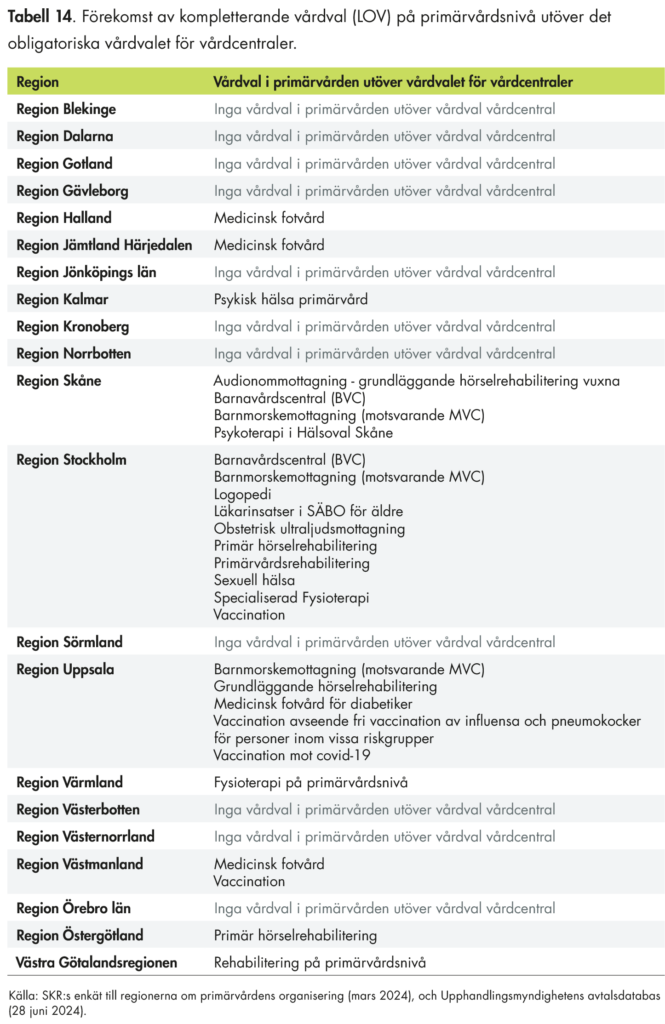
Fördjupad kartläggning av ansvar för läkarmedverkan
I tabell 15 sammanfattar vi vår fördjupade kartläggning av hur vårdcentralernas ansvar för läkarmedverkan regleras. Analysen utgår ifrån underlag från åtta regioner.
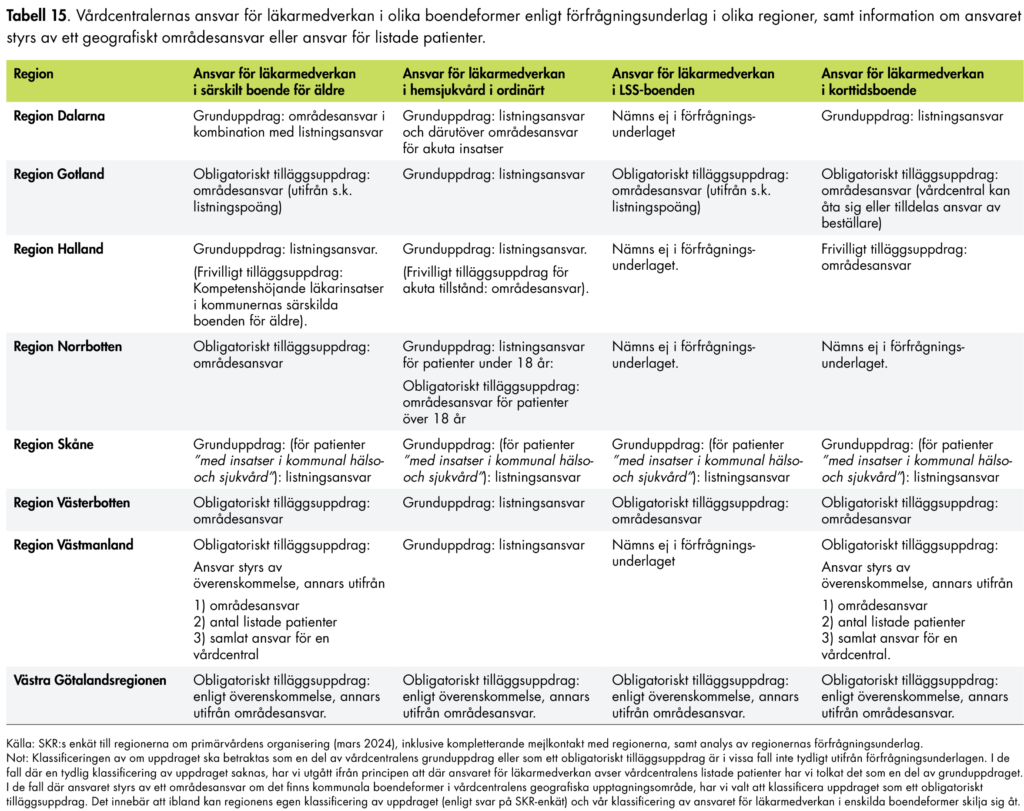
Fördjupad kartläggning av uppdrag om psykisk ohälsa
I tabell 16 redovisar vi vår fördjupade kartläggning av hur ansvaret för omhändertagande av patienter med psykisk ohälsa beskrivs och eventuellt åldersmässigt avgränsas i förfrågningsunderlagen. Analysen utgår ifrån underlag från tolv regioner.
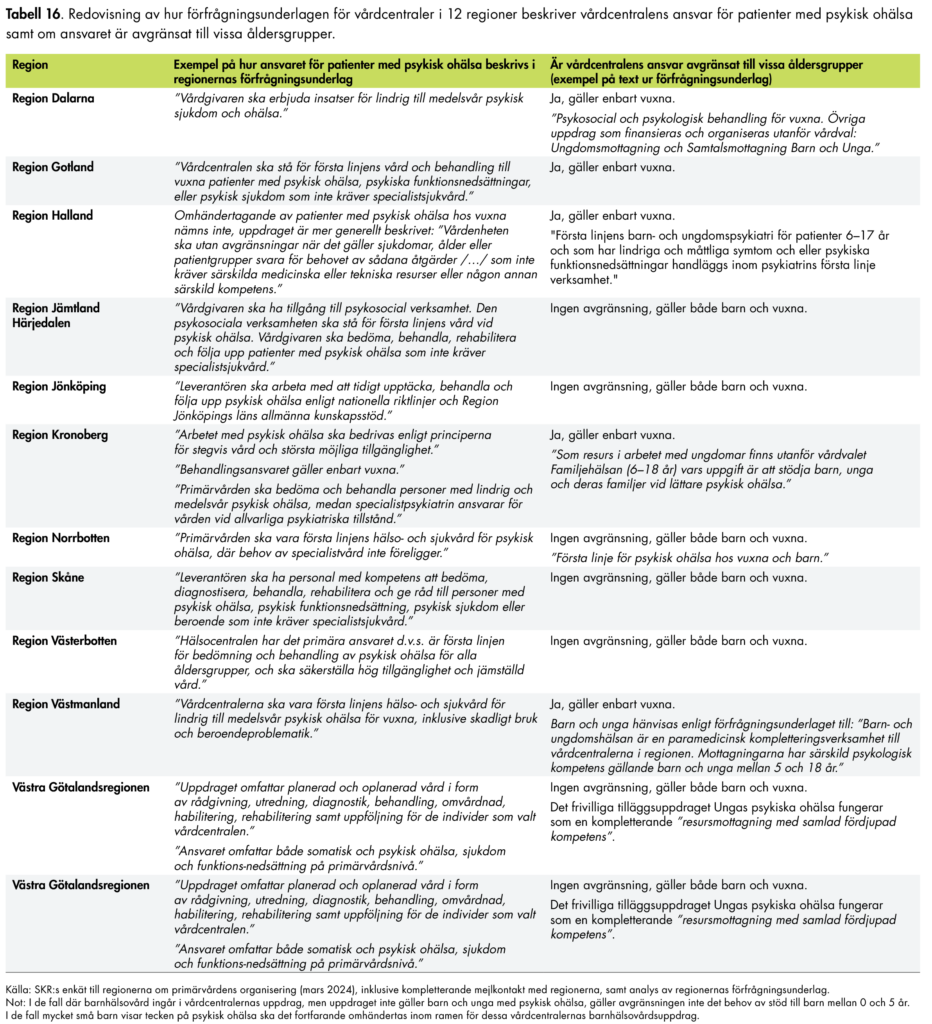
Bilaga 3 – SKR:s redovisningar av omställningen
För att få en bild av SKR:s roll i omställningen och vilka insatser de har genomfört samt hur de förhåller sig till de krav som finns i överenskommelserna har vi tagit del av de rapporter som SKR har lämnat till Socialdepartementet mellan 2021–2023, se tabell 17.

Bilaga 4 – Fallstudier i regioner och kommuner
Vi har genomfört fallstudier i tre län, i syfte att få en ökad kunskap om vad omställningen innebär i praktiken och hur man arbetar med omställningen i regioner och kommuner. Inom ramen för fallstudierna skickade vi under maj 2024 skriftliga frågor till företrädare för olika verksamhetsområden inom region och kommun i tre län: Kronobergs län, Västra Götalands län och Västernorrlands län. Studierna är en återupprepning av de fallstudier som vi gjorde i samband med vårt arbete med rapporten Ordnat för omställning? (Vård- och omsorgsanalys 2023b).
Urval av intervjupersoner
Vi vände oss till samma deltagare som i våra tidigare fallstudier. I Ordnat för omställning? (Vård- och omsorgsanalys 2023b) beskriver vi hur urvalet av intervjupersoner gjordes. Några av personerna hade avslutat sin tjänst eller bytt roll inom organisationen och kunde därför inte medverka. I dessa fall vände vi oss till den som nu hade samma tjänst.
Intervjustudiens deltagare och genomförande
Totalt fick vi svar från 15 personer och varje län representerades av fem personer, se tabell 18. Några av de tillfrågade avböjde medverkan på grund av tidsbrist eller för att de var alltför nya i sina roller för att kunna ge adekvata svar.
Vi skickade ut skriftliga frågor. Frågorna var delvis anpassade utifrån intervjupersonernas befattning och roll. Frågorna berörde vad som görs i praktiken för att genomföra omställningen och vilka insatser som pågår, vilket genomslag som företrädarna kunde se av omställningen, samt vad som är framgångsfaktorer och hinder i omställningsarbetet. Svaren kom in under maj 2024. Tre av svaren kom från två personer medan resterande kom från en person.
De skriftliga svaren analyserades av en av projektmedarbetarna genom en kvalitativ innehållsanalys. Innehållet har därefter diskuterats och reviderats utifrån projektgruppens samlade bild av svarens innehåll. Samtliga citat i den här rapporten har godkänts av intervjupersonerna.
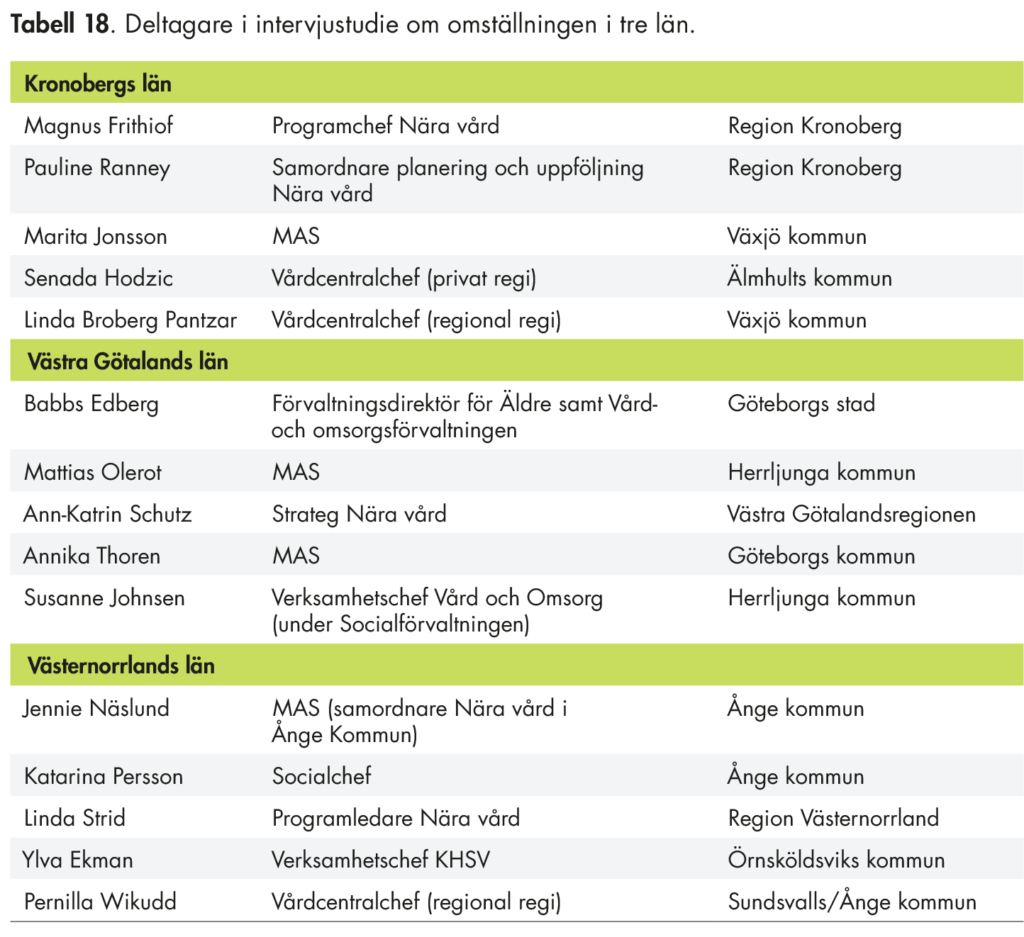
Bilaga 5 – Enkät till MAS och MAR i kommunerna
Vi har genomfört en enkät till MAS och MAR i kommunerna för att undersöka kommunernas förutsättningar för omställningen. Syftet med enkäten var att få ökad kunskap om den kommunala hälso- och sjukvården och MAS- och MAR-funktionen ringades in som en relevant yrkesgrupp att rikta enkäten till.
Enkätens utformande
Enkäten har utvecklats i nära dialog med Riksföreningen för medicinskt ansvariga sjuksköterskor och medicinskt ansvariga för rehabilitering. Utformningen av frågeområdena bygger på 450 inskickade förslag i samband med förbundets riksstämma i juni 2023 samt ett uppföljande möte med föreningens styrelse i januari 2024. Samråd om enkäten genomfördes med SKR (enligt förordning 1982:668).
Medlemmarna i Riksföreningen har bekräftat att frågornas innehåll är relevanta och möjliga för målgruppen MAS/MAR att besvara. Vi har dessutom genomfört uppföljande intervjuer med två medlemmar i förbundets styrelse, där vi mer i detalj diskuterat frågornas innehåll och utformning. Utöver det har vi gjort två intervjuer om enkäten med ytterligare två MAS, som inte sitter i Riksföreningens styrelse.
Enkäten kunde i regel bara besvaras på webben, i vårt eget enkätverktyg Survey & report. I enstaka fall har svar skickats in till oss manuellt som vi sedan fört in i enkätverktyget. I inbjudan till enkätundersökningen inkluderade vi även en kopia av enkäten i pdf-format, ifall flera MAS och MAR behövde överblicka enkäten innan de började besvara den. Det fanns även möjlighet till att ladda ned sina svar och spara dem i pdf-format, denna funktion aktiverades efter önskemål från målgruppen.
Datainsamling
I april 2024 skickade vi ut en enkät till samtliga kommuner i Sverige. Enkäten riktade sig till kommunernas MAS och MAR. Inbjudan till enkäten skickades till kommunernas registratur, inbjudan var dock riktad till MAS- och MAR-funktionen i kommunerna.
Datainsamling pågick initialt mellan 2024-04-08 och 2024-05-03. Under datainsamlingen skickade vi ut totalt tre påminnelser som gav en tydlig effekt på svarsfrekvensen. Vi valde att hålla enkäten öppen till och med 31 maj, vilket medförde att vi fick in svar från ytterligare kommuner.
Flera svar från Stockholms kommun
Tidigt under datainsamlingen valde vi att behandla varje stadsdel i Stockholm som en kommun, eftersom varje stadsdelsförvaltning i Stockholm har en egen MAS. Det innebär att vi fått in flera svar från Stockholm stad. I Stockholm finns även en MAS vars ansvarsområde är avgränsat till LSS och SOL. Svaren från denna MAS har hanterats som om det vore en egen kommun. Detta för att få en så heltäckande bild som möjligt.
Vi har behövt hantera svaren från Stockholm i analyserna så att de inte blir oproportionerligt inflytelserika. En rad skapades där samtliga variabelvärden är det sammanvägda värdet för Stockholm stad, baserat på svaren från stadsdelsförvaltningarna. Vidare har vissa stadsdelsförvaltningar svarat på frågor om hemsjukvård i ordinärt boende (alltså annat alternativ än ”inte aktuellt”). De har ignorerats och samtliga variabler som rör hemsjukvården har kodats om till icke aktuellt mot bakgrund till hur hemsjukvården är organiserad i länet.
Svarsfrekvens
Totalt fick vi svar från 253 kommuner, när vi räknar Stockholm som en kommun, vilket motsvarar en svarsfrekvens på cirka 87 procent. I totalt åtta län är svarsfrekvensen 100 procent och den lägsta svarsfrekvensen finns i Jämtlands län där 75 procent av kommunerna i länet har svarat på enkäten, det vill säga 6 av 8 kommuner. Svar från en enskild kommun kan göra stor skillnad för svarsfrekvensen, i synnerhet i de län som har ett litet antal kommuner. Vi sammanställer svarsfrekvensen per län i figur 75. Vi ser att svarsfrekvensen är högre i storstadskommuner, 92 procent, något lägre i blandade kommuner, 89 procent, och lägst bland landsbygdskommuner, 85 procent.
Figur 75. Svarsfrekvens per län.
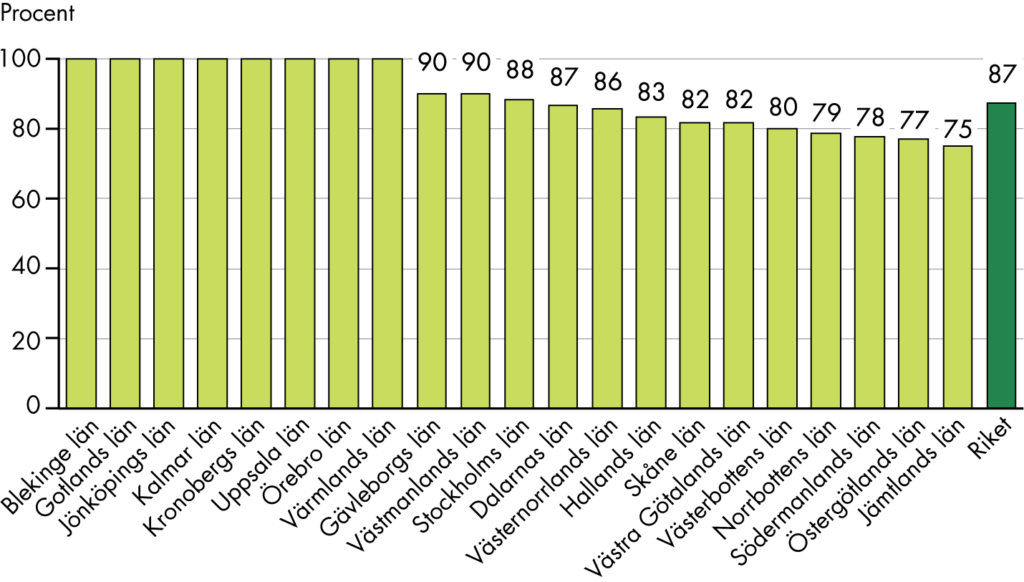
Totalt fanns det 308 anställda MAR och 140 anställda MAR i de kommuner som svarat på enkäten. Vissa kommuner, i synnerhet större sett till invånarantal, har oftare fler än en MAS och även en MAR. Som vi skriver ovan händer det att MAS- och MAR-funktionen är kombinerad. I figur 76 sammanställer vi antalet MAS och MAR per län.
Figur 76. Antal anställda MAS och MAR i de kommuner som svarat på enkäten, fördelat på län.
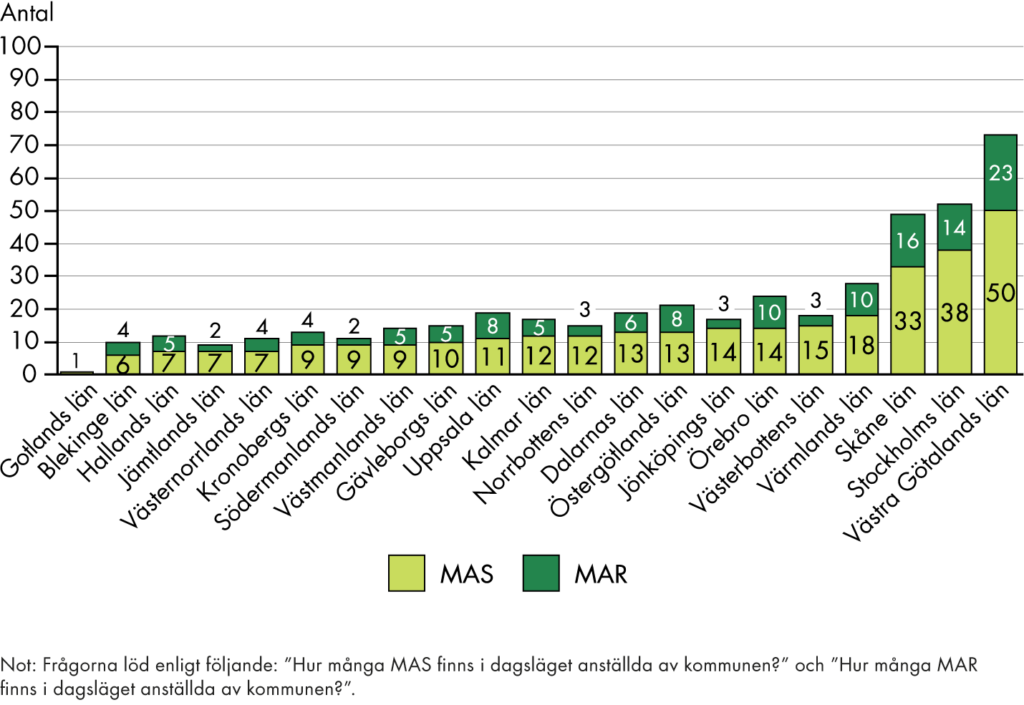
Bilaga 6 – Intervjustudie med MAS på vårdgivarnivå
För att få en fördjupad förståelse för hur MAS och MAR som verkar på vårdgivarnivå upplever den kommunala hälso- och sjukvården har vi intervjuat sex personer som har rollen som MAS och MAR på vårdgivarnivå.
Det finns ingen nationell förteckning över hur många privata vård- och omsorgsbolag som ansvarar för kommunala hälso- och sjukvårdsinsatser och i vilken avtalsform det sker. Vi har inte heller kunnat få en övergripande bild av hur många av dessa vårdgivare som har MAS eller MAR anställda, eller vilka avtal som ställer krav på det. Från våra kartläggningar har vi dock kunnat konstatera att både vårdgivarstruktur och avtalsformer när det gäller den kommunala hälso- och sjukvården varierar stort över landet och att det är mycket svårt att få en övergripande bild av hur kommuner vanligen gör.
Intervjupersonerna rekryterades via ett nätverk som finns inom Riksföreningen MAS och MAR, där en öppen fråga gick ut till personer som var verksamma på vårdgivarnivå genom representanter i förbundets styrelse. Sju personer tackade ja till att delta i intervjuer. Sex av intervjupersonerna är verksamma som MAS och en är verksam som MAR. En majoritet av de MAS som intervjuades hade också tidigare erfarenhet av att verka som MAS på kommunnivå.
Tre gruppintervjuer genomfördes under september 2024. Totalt deltog sex personer i intervjuerna. En person lämnade skriftliga svar på grund av förhinder. Samtliga intervjupersoner presenteras i tabell 19. Varje intervju tog cirka 60 minuter och dokumenterades skriftligt.
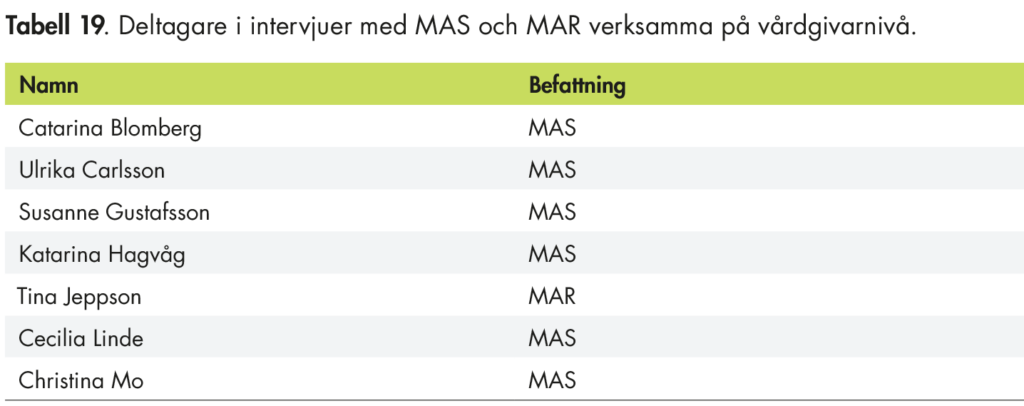
Bilaga 7 – Enkäter till befolkning och patienter
I den här bilagan beskriver vi hur vi har genomfört och analyserat de enkätundersökningar riktade till befolkningen och patienter som vi använder oss av i rapporten. Bilagan är uppdelad i två delar där vi först beskriver den senaste patientenkäten från 2024. Sedan beskriver vi Vård- och omsorgsanalys befolkningspanel som vi också har riktat frågor till.
Upphandlade undersökningar till befolkningen
Under våren 2024 lät vi Origo Group AB genomföra en enkätundersökning till patienter och övriga personer som inte varit i kontakt med hälso- och sjukvården de senaste 12 månaderna. Den här undersökningen är den femte undersökningen med liknande utformning som riktats till befolkningen. Det ursprungliga syftet med undersökningen var att följa upp patientlagens genomslag. 2020 tillkom syftet att undersöka patienternas upplevelse relaterat till målen för omställningen. Undersökningarna från 2014, 2016, 2020 och 2022 beskrivs i våra tidigare rapporter (Vård- och omsorgsanalys 2015, 2017, 2021d, 2022c). I den här bilagan beskriver vi 2024 års befolkningsenkät.
Metod
Vi utformade enkätundersökningen på liknande sätt som tidigare undersökningar, för att kunna få till så jämförbara undersökningar som möjligt. I det här avsnittet beskriver vi den metod som vi använde när vi genomförde 2024 års undersökning.
Population och urval
Målgruppen för enkäten är patienter och övriga personer i Sverige som är 16 år eller äldre. Enkäten genomfördes av Origo Group AB på vårt uppdrag, och skickades till slumpmässigt rekryterade paneldeltagare som fördelar sig i två grupper:
- Patienter: Personer som för egen räkning varit i kontakt med vården de senaste 12 månaderna vid svarstillfället.
- Övriga: Personer som inte varit i kontakt med vården de senaste 12 månaderna vid svarstillfället.
Patienterna fick en mer omfattande enkät. Paneldeltagarna får ersättning per minut. Deltagarna väljer själva om ersättningen ska betalas ut eller om den skall skänkas till välgörenhet. Det är viktigt att ha med sig i tolkningen av resultaten, eftersom det påverkar svarsmönstret hos vissa paneldeltagare.
Datainsamling
Datainsamlingen påbörjades 1 mars 2024 och stängdes 27 mars 2024. En inbjudan om att delta i enkäten skickades ut till ett urval av personer som ingår i de webbpaneler som Origo Group AB har tillgång till, totalt cirka 100 000 slumpmässigt rekryterade paneldeltagare.
Ett kvoturval användes med kvotgrupper baserade på ålder, kön och kommuntyp. Vi har utgått från Tillväxtanalys (2014) kommuntypsindelning när vi bestämt kvotgrupp. Vi har dessutom brutit ned gruppen storstadskommuner till tre olika grupper, som representerar Sveriges storstadsområden Malmö, Göteborg och Stockholm.
Totalt fick vi 10 006 svar från patienter och 3 119 svar från övriga respondenter, efter en initial kvalitetsgranskning av Origo Group AB. Det kan exempelvis ha rört sig av uppenbara kvalitetsbrister i svaren, som oseriösa fritextsvar och kort tidsåtgång vid besvarandet av enkäten. Ytterligare kvalitetsgranskning genomfördes efter att datamaterialet levererades till oss. Vi gick igenom fritextsvaren för att avgöra om ett svar kan misstänkas vara oseriöst och kunde identifiera cirka 350 ytterligare svar som vi bedömde vara oseriösa. De svaren togs bort innan vi påbörjade analyserna.
Viktning
Eftersom vissa grupper är över- eller underrepresenterade har vi beräknat vikter för att kompensera för skevheter. Datamaterialen levererades med vikter baserade på de kvoter som användes under datainsamlingen. För undersökningarna 2020, 2022 och 2024 har vi använt oss av ”iterative proportional fitting”, även kallat ”raking”, för att beräkna kalibrerade vikter. Den metoden är fördelaktig om vikter ska beräknas på flera bakgrundsvariabler samtidigt. Det har inte varit möjligt att ta fram motsvarande vikter för undersökningarna 2014 och 2016. Vi har däremot kunnat konstatera att det inte har fått stora konsekvenser för resultaten.
Benägenheten att delta i undersökningar påverkas av en rad olika faktorer, och det är svårt att kompensera för alla. Ålder och kön samt interaktionen mellan dem är kända faktorer som påverkar svarsbenägenhet, liksom utbildning och svensk kontra utländsk bakgrund. Därför är vikterna beräknade på följande bakgrundsvariabler:
- ålder * kön (sju åldersgrupper)
- kommuntyp (tre kommuntyper)
- utbildningsnivå (tre kategorier)
- utländsk bakgrund.
Vikterna utgår från sju åldersgrupper (16–29 år, 30–39 år, 40–49 år, 50–59 år, 60–69 år, 70–79 år och 80+ år), fördelat på kön eftersom ålder och kön är kända för att interagera när det gäller svarsbenägenhet. De tre kommuntyperna utgår från Tillväxtanalys kommuntypsindelning (Tillväxtanalys 2014). Utbildningsnivå kategoriseras som grundskola eller lägre, gymnasial utbildning och eftergymnasial utbildning. Utländsk bakgrund definieras som att ha två utrikesfödda föräldrar. För att kunna beräkna så precisa vikter som möjligt exkluderade vi svaren för de personer där det saknades information om någon av bakgrundsvariablerna. Därefter återstod 9 472 personer och det är de personerna som vi utgår ifrån i våra analyser.
För att beräkna vikterna har vi utgått från den senast tillgängliga befolkningsstatistiken, 2023 års data, från SCB:s webbplats. Med de kalibrerade vikterna uppnår vi en fördelning för varje enskild bakgrundsvariabel, som ligger nära den fördelning som finns i befolkningen. Tabell 20 visar fördelningen av relevanta bakgrundsvariabler för de svarande, både viktat och oviktat.
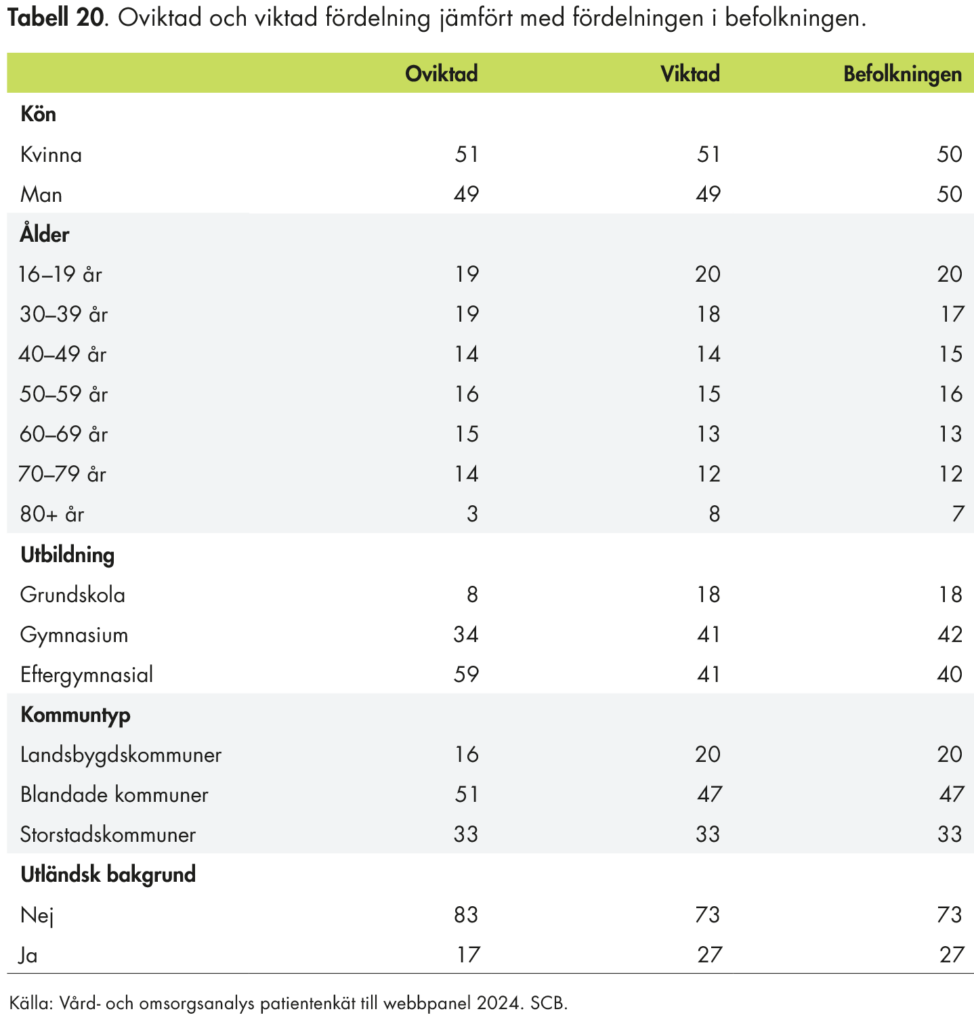
Analyser
Utöver deskriptiva analyser och jämförelser över tid har vi genomfört faktoranalyser för att minska antalet variabler till ett mindre antal distinkta dimensioner. I nästa steg har vi genomfört i regressionsanalyser för att närmare analysera om upplevelser av vården skiljer sig mellan grupper.
Faktoranalyser
I likhet med tidigare befolkningsenkäter har vi ställt en mängd frågor som berör olika dimensioner av patientupplevelser, exempelvis tillgänglighet, delaktighet och kontinuitet. För att lättare kunna analysera de dimensionerna så att vi kan undersöka om det finns skillnader mellan grupper, har vi genomfört faktoranalyser. Utifrån faktoranalyserna har vi grupperat frågor baserat på hur de samvarierar med andra frågor för att komma åt ett underliggande, inte direkt mätbart fenomen, eller faktor. Antagandet är att grupper av frågor som samvarierar starkt med varandra representerar olika aspekter av den underliggande faktorn, exempelvis tillgänglighet.
I vår analys framkom åtta tydliga faktorer. Frågorna som handlar om tillgänglighet fördelar sig i två faktorer, medan frågor om delaktighet och personcentrering fördelar sig i tre faktorer. Frågor som rör information fördelar sig också i tre faktorer. Vi har sammanställt de roterande resultaten från faktoranalysen i tabell 21.
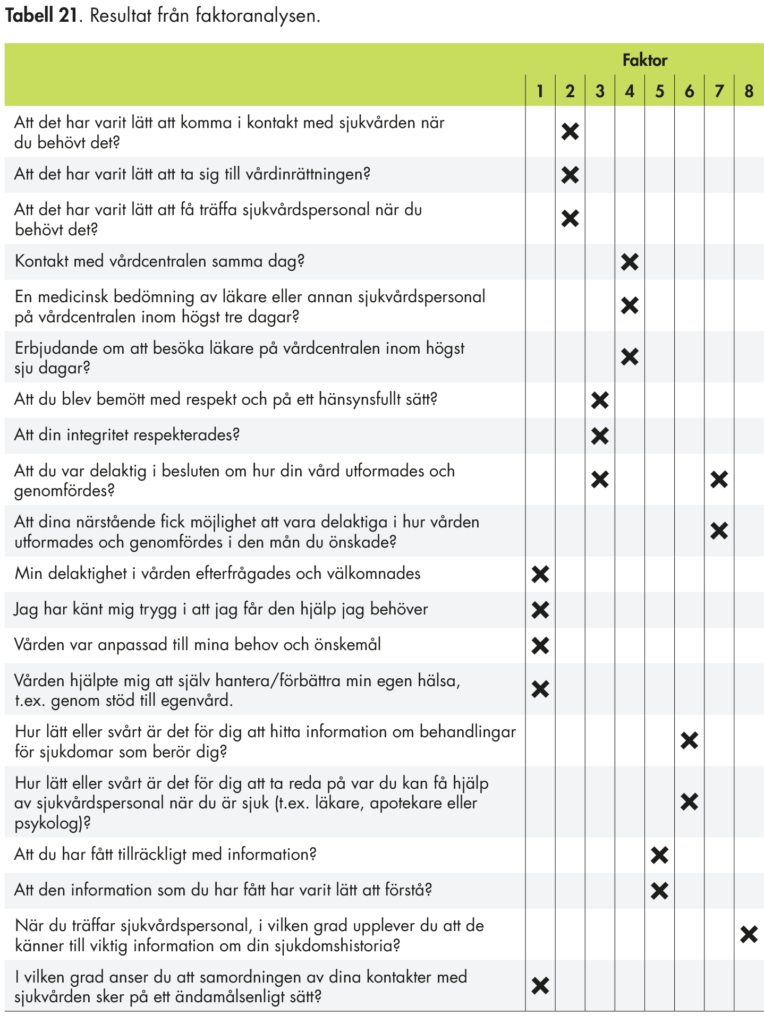
När vi analyserar samvariationerna närmare kan vi konstatera att det finns en stark samvariation mellan de olika faktorerna inom respektive område. Vi slog därmed ihop faktorerna till tre övergripande standardiserade index. I tabell 22 redovisar vi de standardiserade index som vi använder oss av i regressionsanalyserna och vilka frågor som ingår i dem.

Regressionsanalyser
Vi har utfört både linjära och logistiska regressionsanalyser för att närmare analysera skillnader mellan olika grupper. Metoden har bestämts utifrån vilken beroendevariabel vi analyserar. Vi använder linjära regressioner för de standardiserade index som beskrivs ovan, där det inte har varit aktuellt att dikotomisera variablerna på grund av risken att gå miste om viktig variation.
Det är viktigt att betona att det kan finnas andra viktiga förklaringsfaktorer utöver de som vi har inkluderat i våra modeller. De samband vi hittar i våra analyser behöver nödvändigtvis inte vara kausala samband mellan variablerna.
I tabell 23 redovisar vi resultaten från våra linjära regressionsanalyser, där vi har analyserat standardiserade index för tillgänglighet, delaktighet och personcentrering samt information. Resultat som är statistiskt signifikanta är markerade i antingen grönt eller rött. Grönt innebär att vi hittat ett positivt samband, där patienter har i genomsnitt mer positiva erfarenheter än referensgruppen. Röd markering innebär att vi hittat ett negativt samband.
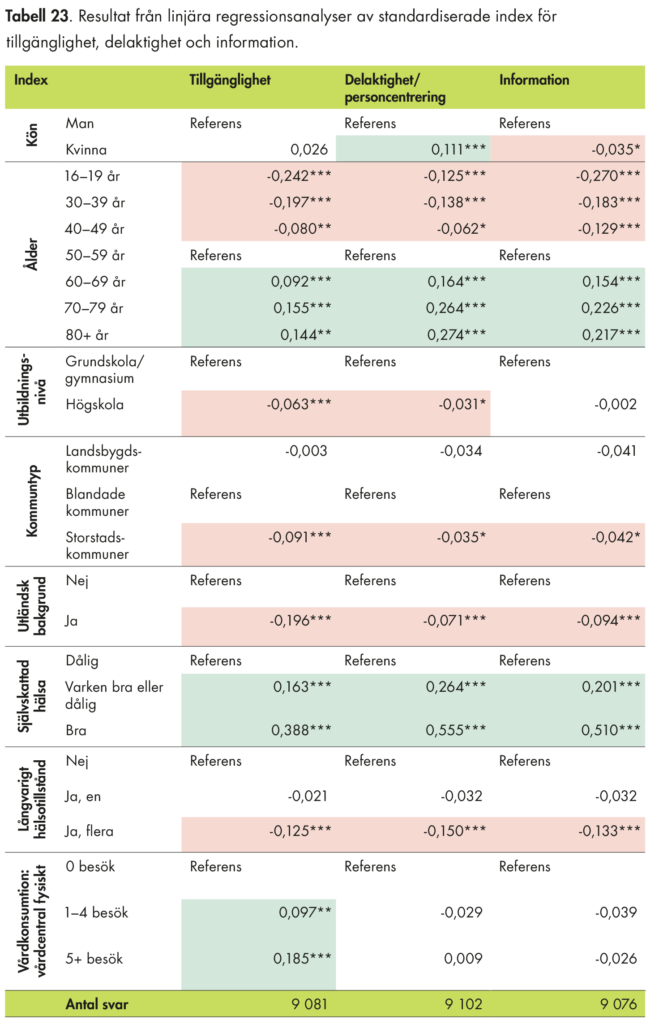
Logistiska regressioner används för enskilda enkätfrågor som i sin tur har dekoloniserats. Tabell 24 visar resultat från de logistiska regressionsanalyserna, där statistiskt signifikanta samband är markerade i grönt och rött.
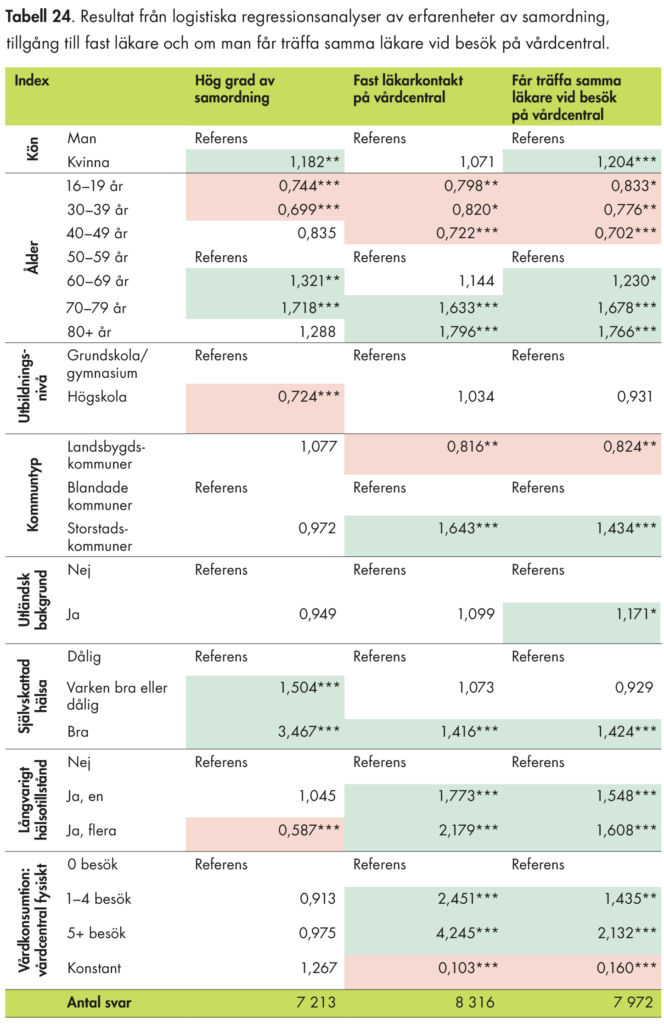
Vård- och omsorgsanalys befolkningspanel
Vård- och omsorgsanalys befolkningspanel består av personer som rekryteras genom slumpmässiga urval. Nedan beskriver vi närmare panelens sammansättning, metoden för datainsamlingen, bortfallen och viktningen av materialet.
Population och urval
Befolkningspanelen bestod under våren 2024 av cirka 8 000 personer, som alla har rekryterats genom slumpmässigt urval av befolkningen. Rekryteringen gjordes framför allt genom Statens personadressregister (SPAR):
- Vintern 2022/2023 valdes cirka 35 000 personer, varav cirka 1 500 tackade ja till att gå med i befolkningspanelen.
- Vintern 2023/2024 valdes cirka 100 000 personer, varav cirka 6 500 personer tackade ja till att gå med i befolkningspanelen. Hälften av urvalet stratifierades på ålder.
De som valde att gå med i befolkningspanelen fick uppge sina bakgrundsuppgifter, bland annat kön, ålder, boendekommun, hälsa och utbildningsnivå. Uppgifterna ger oss en större förståelse för bortfall och representativitet i undersökningarna.
Datainsamling
Datainsamlingen pågick 27 februari–19 mars 2024 och inbjudan om att delta i enkätundersökningen skickades ut till samtliga personer i befolkningspanelen, cirka 8 000 personer. Enkäten skickades till deltagarnas e-postadress och besvarades digitalt i webbläsaren på dator eller mobil.
Svars- och bortfallsredovisning
När enkäten stängdes hade totalt 5 838 personer svarat. Det motsvarar en deltagarfrekvens på 73 procent. Vi exkluderade de svarande som vi saknade bakgrundsvariabler för, med syfte att kunna vikta materialet, och 5 316 personer kvarstod efter det. Viktning har skett på liknande sätt som beskrivs i avsnittet om befolkningsenkäterna.
Det finns vissa skillnader mellan befolkningen och populationen i befolkningspanelen, och därmed även i enkätundersökningen. Bland annat är det fler äldre än yngre som valt att gå med i panelen, och deltagarna tenderar att vara högutbildade. Vi ser även en överrepresentation av personer med svensk bakgrund. Skillnaden beror främst på bortfall i rekryteringen.
Bilaga 8 – Granskning av revisionsrapporter i regionerna
För att identifiera relevanta granskningar av omställningen gjordes en kartläggning av samtliga fördjupade granskningar som genomförts av regionrevisionerna sedan 2022 i samtliga regioner. Först gjordes en genomgång av samtliga publicerade rapporter på regionrevisionernas hemsidor. För att säkerställa att inga granskningar missats har vi också haft kontakt med samtliga regionrevisorer.
Vi sökte efter granskningar som hade ett tydligt fokus på regionernas arbete med omställningen till en god och nära vård. Granskningar som bara delvis berör omställningens kärnområden, exempelvis granskningar av primärvårdens kompetensförsörjning, ingår inte i analysen. Sex av granskningarna inkluderar både regionstyrelsen och ansvariga nämnder. I tre av fallen berör granskningarna enbart ansvariga nämnder och i ett av fallen granskas enbart regionstyrelsen.
Totalt ingår tio granskningsrapporter i analysen, vilka publicerats under perioden januari 2022 till maj 2024, se tabell 25. Granskningarna bygger på dokumentstudier och intervjuer med regionföreträdare på olika nivåer. I de granskningar som belyser regionernas samverkan med kommuner har även kommunföreträdare intervjuats. Nio av tio granskningar har genomförts av externa revisorer, som Helseplan, KPMG och PWC.
De tio granskningsrapporterna innehåller totalt ett åttiotal revisionsfrågor. Det finns en viss variation i hur frågorna är formulerande, men vi kan se att vissa fokusområden återkommer i flera rapporter. De vanligaste frågorna är:
- Har arbetet med omställningen konkretiserats i form av mål, konkreta planer och aktiviteter?
- Har arbetet med omställningen tillräckligt med resurser?
- Sker det en ändamålsenlig uppföljning av relevanta mätetal som speglar arbetet med omställningen?
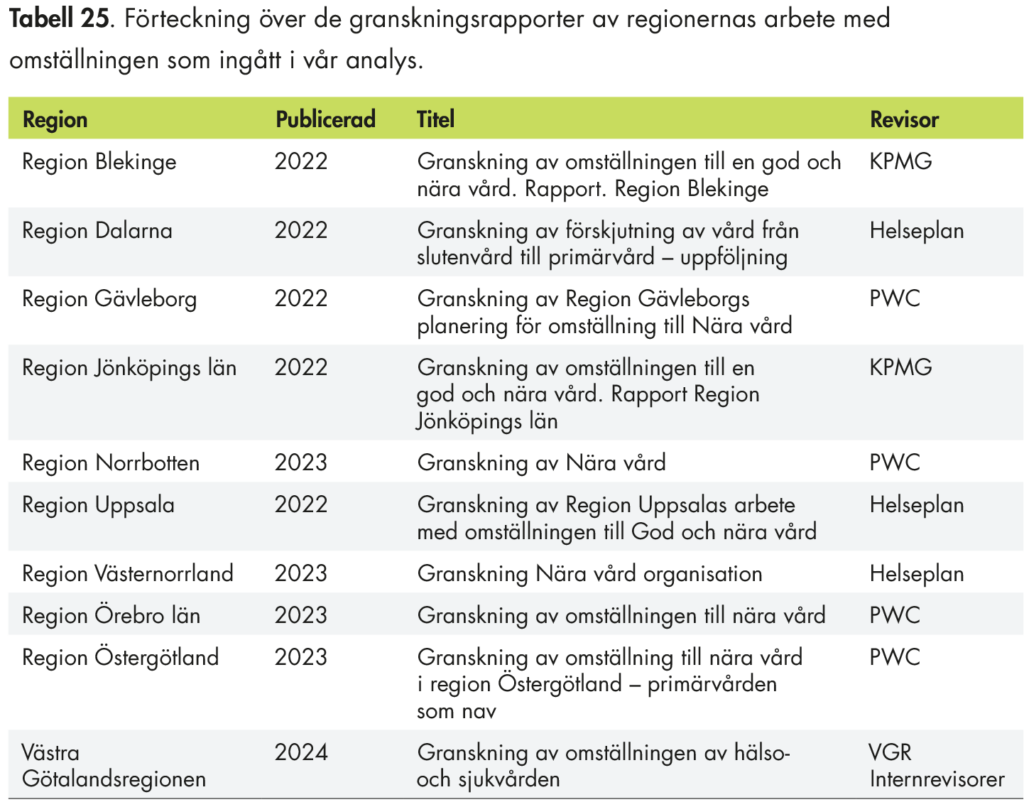
Om publikationen
Omtag för omställning
Utvärdering av omställningen till en god och nära vård: slutrapport
Rapport 2025:1
ISBN: 978-91-89933-23-1
© Myndigheten för vård- och omsorgsanalys 2025
Myndigheten för vård- och omsorgsanalys publikationer redovisas i olika serier. Analyser, slutsatser och rekommendationer publiceras i rapporter i myndighetens rapportserie. Rapporter beslutas av myndighetens styrelse. Promemorior, metodresonemang och liknande material som utgör underlag eller stöd för myndighetens rapporter samlas i myndighetens serie för promemorior. Promemorior beslutas av myndighetens generaldirektör.
Beslut om den här rapporten har fattats av styrelsen för Myndigheten för vård- och omsorgsanalys. Utredaren Siri Bokvist har varit föredragande. I den slutgiltiga handläggningen har den tillförordnade projektdirektören Daniel Zetterberg, den tillförordnade analyschefen Marianne Svensson och chefsjuristen Catarina Eklundh Ahlgren deltagit.
